Ребенок родился с волчанкой
Это аутоиммунное заболевание может быть очень коварным!
Что такое волчанка?
Волчанка – это хроническое заболевание, которое влияет на иммунную систему. Ваша иммунная система обычно защищает вас от инфекций и болезней. Но если у вас волчанка, ваша иммунная система атакует здоровые ткани вашего тела, а не микробы – вот почему волчанку называют аутоиммунным заболеванием.
Существуют различные виды волчанки, но наиболее распространенной формой является красная волчанка (СКВ). СКВ может быть легкой или тяжелой и поражать различные части тела, включая сердце, суставы, кожу, легкие, кровеносные сосуды, почки и нервную систему.
Эксперты не знают, что вызывает волчанку, но вполне вероятно, что генетика, гормоны и факторы окружающей среды играют свою роль. Волчанка также может быть трудно диагностирована, потому что состояние непредсказуемо и имеет тенденцию быть различным для каждого человека. Никто не уверен, сколько людей имеют волчанку в Соединенных Штатах, но оценки колеблются от 160 000 до 1,5 миллиона.
Я в высоком риске для волчанки?
Волчанка поражает в основном женщин – около 9 из 10 человек с СКВ – женщины. Другие факторы риска включают наличие другого аутоиммунного заболевания или близкого родственника с волчанкой или другим аутоиммунным заболеванием.
Каковы симптомы волчанки?
Некоторые из наиболее очевидных признаков волчанки включают изменения кожи, такие как:
- Сыпь в виде бабочки (скуловая сыпь), которая проходит через скулы и переносицу
- Дискоидная сыпь, которая является шелушащейся и, возможно, зудящей, обычно появляется на коже головы или ушей и может вызвать выпадение волос.
- Светочувствительная сыпь, которая появляется после пребывания на солнце.
- Язвы во рту и носу, которые часто безболезненны.
- Другие симптомы волчанки включают в себя:
- Боль в суставах и отек (артрит)
- Плохая циркуляция, из-за которой пальцы могут стать белыми или синими.
- Лихорадка.
- Крайняя усталость.
- Грудная боль.
- Затрудненное дыхание.
- Неразбериха.
- Судороги или инсульт (в крайнем случае).
В зависимости от того, какие у вас симптомы и насколько они серьезны, ваш врач может провести тесты на наличие проблем с почками, сердцем или легкими. Волчанка также может вызывать заболевания крови, такие как анемия и тромбы (тромбоз).
Как волчанка повлияет на мою беременность?
Многие женщины, страдающие волчанкой, имеют здоровую беременность и ребенка, но это не значит, что нет никаких рисков. Даже когда симптомы слабо выражены, волчанка является серьезным заболеванием, которое требует тщательного контроля со стороны врача во время беременности.
Возможные осложнения включают в себя:
- Преэклампсия. Приблизительно у 1 из 5 женщин с волчанкой развивается преэклампсия.
- Преждевременные роды. Около 40 процентов беременностей, пораженных волчанкой, заканчиваются преждевременными родами.
- Ограничение внутриутробного развития (IUGR). Если у вас волчанка, существует небольшая вероятность того, что ваш ребенок может расти медленно и быть меньше нормального размера при рождении.
- Потеря беременности. Раньше выкидыш часто случался во время беременности у женщины, страдающей волчанкой, но риск потерять ребенка от СКВ уменьшается из-за лучшего планирования, приема лекарств и лечения. Риск потери беременности у женщин с волчанкой сейчас почти такой же, как и у женщин, у которых нет волчанки.
Хотя волчанка повышает риск осложнений, не все женщины испытывают их. Если волчанка находится в стадии ремиссии до беременности, вероятность возникновения проблем намного ниже. В идеале, волчанка будет неактивна не менее шести месяцев, прежде чем вы забеременеете.
А если вы беременны, хороший дородовой уход может значительно снизить вероятность осложнений.
Скорее всего, вы увидите команду медицинских работников, включая вашего ревматолога и акушера. Если у вас высокий риск осложнений, вы также можете обратиться к специалисту по беременности с высоким риском.
Как беременность повлияет на мою волчанку?
Взаимодействие между волчанкой и беременностью очень индивидуально. Некоторые женщины имеют вспышки во время беременности, в то время как другие обнаруживают, что беременность меняет или даже уменьшает симптомы волчанки. У некоторых женщин вообще нет симптомов волчанки.
Вспышка менее вероятна во время беременности, если ваша волчанка была под контролем в течение по крайней мере шести месяцев, прежде чем вы зачали. Но иногда трудно определить разницу между симптомами волчанки и нормальными болями и болями во время беременности. Усталость, боль в спине, одышка и изменения кожи могут быть признаками вспышки, но также могут быть связаны с беременностью.
Ваш врач поможет вам определить, какие симптомы являются нормальными симптомами беременности, а какие связаны с волчанкой. Приходите на все ваши приемы, чтобы ваш врач мог сразу же обнаружить любые симптомы волчанки и лечить вас.
Вспышки волчанки во время беременности могут быть легкими или умеренными, и большинство симптомов можно лечить с помощью лекарств, которые можно безопасно принимать во время беременности.
Как волчанка повлияет на моего ребенка?
Волчанка встречается в семьях, поэтому, вероятно, гены играют роль, и ребенок может унаследовать ее. Когда у одного из двух одинаковых близнецов есть волчанка, есть большая вероятность, что у другого тоже будет развиваться это состояние.
Некоторые дети, родившиеся от матери с волчанкой, подвержены риску развития состояния, которое называется волчанка новорожденных. Риск связан с двумя антителами в крови, которые называются антиген А, связанный с синдромом Шегрена (анти-SSA), и антиген В, связанный с синдромом Шегрена (анти-SSB). Анализ крови на ранних сроках беременности может подтвердить, есть ли у вас эти антитела.
Симптомы волчанки у новорожденных обычно не являются серьезными и часто проходят к тому времени, когда ребенку исполняется 8 месяцев. Но у очень небольшого числа детей развивается потенциально опасное для жизни осложнение, называемое врожденным сердечным блоком, которое является типом нерегулярного сердцебиения.
Как я могу заботиться о себе во время беременности?
Все беременные женщины выигрывают от заботы о себе, и это особенно верно, когда у вас волчанка.
Вот что вы можете сделать:
- Достаточно времени отдыхать. Всем беременным женщинам нужно много спать, но вам понадобится еще больше, если у вас волчанка.
- Упражнение. Сбалансируйте отдых с периодами от легкой до умеренной нагрузки. Проконсультируйтесь с вашим лечащим врачом перед началом нового плана упражнений.
- Ходите на все ваши дородовые встречи. Не пропускайте дородовые встречи и принимайте лекарства, как это предписано. Ваш врач будет контролировать вас на наличие симптомов, связанных с волчанкой, и при необходимости корректировать лекарства.
- Хорошо питайтесь. Здоровое питание во время беременности приносит пользу вам и вашему ребенку. Рекомендации для женщин, страдающих волчанкой, такие же, как и для других женщин: соблюдайте сбалансированную диету, которая включает в себя много свежих фруктов и овощей, цельного зерна и немного белка.
- Не курите! Курение может ухудшить действие волчанки на ваше сердце и кровеносные сосуды.
- Получать поддержку. Правильная поддержка со стороны вашей семьи, друзей и врача может помочь вам справиться с беременностью с высоким риском. Поскольку у вас волчанка, вам может потребоваться дополнительное время, чтобы оправиться от родов, а также справиться с проблемами родительства.
Под неонатальным волчанкой (НВ) понимают симптомокомплекс, который диагностируют у новорожденных, матери которых страдают системным заболеванием соединительной ткани (СЗСТ) с наличием антител (АТ) к антигенам Ro (SS-A) и La (SS-B), и чаще всего проявляется двум признакам — поражением кожи и проводящей системы сердца. НВ случается с частотой 1 на 15-20 тыс. новорожденных и чаще среди белого населения планеты. Проблема своевременной диагностики и прежде всего в том, что предотвращение НВ тесно связано с повышением качества оказания медицинской помощи женщинам с аутоиммунными заболеваниями и позитивными изменениями в вопросах планирования беременности у таких женщин.
Из истории изучения
Клинические проявления
По данным мировых литературных источников, подавляющее большинство случаев НВ проявляется в виде изолированных форм, среди которых чаще всего встречаются кожные высыпания (25-32% в общей картине) и поражения сердца (15-24%). Кожная сыпь обычно представлена полициклическими сливными элементами, которые локализуются на коже головы, шеи и верхних конечностей, появляются в течение первых 6-8 недель жизни и нередко усиливаются на фоне инсоляции. Что касается поражения сердца, то оно включает миокардит с нарушениями сердечного ритма и проводимости (блокада 1, 2 степени); полную поперечную блокаду сердца с сочетанием или без клапанных пороков (в 15-20% случаев приводят к гибели плода) дилатационная кардиомиопатия, ендокардиофиброеластоз тому подобное. Проявления со стороны других систем и органов, такие как тромбоцитопения, анемия, гепатомегалия, транзиторная гипербилирубинемия, спленомегалия, пневмонит, составляют около 15-18% случаев и обычно преходящий характер. В 30-40% случаев НВ манифестирует сочетанием различных клинико-лабораторных проявлений. Наличие в анамнезе ребенка НВ не является предпосылкой развития аутоиммунного заболевания в подростковом или взрослом возрасте, хотя в литературе описаны случаи развития СКВ или болезни Шегрена у таких детей.
Считается, что именно АТ к Ro (SS-A) и La (SS-B) принадлежит ведущая роль в патогенезе НВ, при этом развитие кожных проявлений связывают прежде всего с АО в La (SS-B), а ВБС — с наличием АТ к Ro (SS-A). Последние представлены белками с молекулярной массой 52 и 60 кДа, из которых более патогенными являются полипептиды массой 52 кДа. E. Jaeggi, C. Laskin и соавт. в своем исследовании показали наличие корреляции между титрами АТ к Ro (SS-A) и развитием ВБС и отметили, что клинически значимым является титр АТ ≥50 Ед / мл.
Матери новорожденных с НВ. АТ к Ro (SS-A) и La (SS-B) выявляются при таких аутоиммунных заболеваниях, как СКВ с синдромом Шегрена или (реже) без него, дискоидная красная волчанка, что ассоциируется с наличием АТ к La (SS-B), болезнь Шегрена (первичный синдром Шегрена), системная склеродермия с синдромом Шегрена, ревматоидный артрит с синдромом Шегрена, другие аутоиммунные заболевания (первичный билиарный цирроз печени, аутоиммунный тиреоидит) с синдромом Шегрена.
Следует отметить, что не у всех матерей, имеющих АТ к Ro (SS-A) и La (SS-B), рождаются дети с НВ: всего лишь в 2-5% новорожденных диагностируют это заболевание, в 1-3% случаев развивается ВБС. Это позволяет предположить, что, кроме материнских АО, есть и другие факторы, которые обусловливают развитие НВ. Установлено, что риск рождения больного ребенка повышается при наличии HLA-B8 и HLA-DR3. Вероятно, определенную роль играют половые гормоны: соотношение больных девочек к мальчикам составляет 2: 1, что связывают с усилительные эффектом эстрадиола. Интересно, что риск рождения второго ребенка с ВБС у больной матери растет в 6-10 раз, даже если первый ребенок имела только кожные проявления, ассоциированные с материнскими АО к Ro (SS-A) и La (SS-B). Кожная форма встречается чаще у детей, матери которых не имели диагностированного СЗСТ. По разным данным, у 70-90% матерей, которые не имели СЗСТ на момент рождения больного ребенка, в течение десяти лет развивается аутоиммунное ревматическое заболевание.
Лечение и профилактика
Сейчас протокола лечения НВ не разработано, но с учетом результатов последних исследований сформулированы рекомендации по предотвращению развития и лечения этого синдрома. Они содержат следующие пункты:
- Больным женщинам с установленным диагнозом рекомендуется принимать профилактические дозы гидроксихлорохина за 6 недель до планируемой беременности и все время в течение беременности. Эффективность применения высоких доз дексаметазона, плазмафереза и внутривенного введения иммуноглобулина не было доказано.
- Начиная с 16-й недели беременности обеспечить еженедельную допплерометрию сосудов пуповины для своевременной диагностики задержки внутриутробного развития и эхокардиографическом (ЭхоКГ) исследования для мониторинга развития сердца плода, ведь манифестация кардиальных осложнений обычно наступает с 18-го по 24-ю неделю гестации, что повязкам связано с повышением трансплацентарного транспортировки IgG во II триместре.
- Роды должны быть запланированы в учреждениях третичного уровня для своевременного установления электрокардиостимулятора при ВБС.
- В случае диагностирования изолированной кожной формы, гематологических проявлений или отдельных проявлений со стороны других органов и систем ребенок лечения не требует.
- Ребенка наблюдать до 6-7 мес (в отдельных случаях — до 9) с контрольным анализом крови для подтверждения элиминации материнских АО.
Случай из клинической практики
Приведем клинический случай неонатальной волчанки у 3-месячной девочки, мать которой обратилась в клинику в августе 2016 с жалобами на сыпь на лице ребенка (фото).
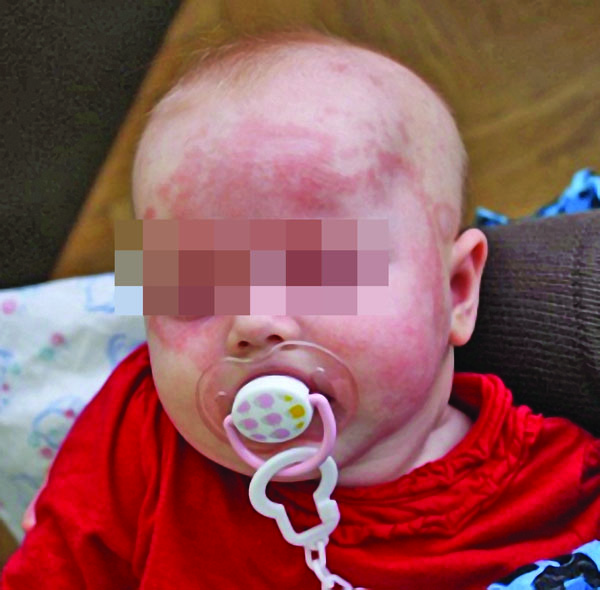
Анамнез ребенка: родился здоровым, но в возрасте 6 недель было замечено появление ярко-розового пятна в височной области слева, которая постепенно увеличивалась, стала кольцеобразной, со временем на лице появились новые пятнисто-кольцеобразные элементы с тенденцией к слиянию, увеличение. Повышение температуры, ухудшение общего состояния девочки не наблюдали, укусов клещей и насекомых не зафиксировано. Мать ребенка отметила, что под воздействием солнечных лучей сыпь становится более яркой. В связи с прогрессированием сыпи ребенок был госпитализирован в стационарную педиатрическую учреждение, где по результатам осмотров специалистов, общеклинических лабораторных исследований установлен диагноз токсикоалергичних дерматита. В результате лечения дексаметазоном наблюдалась положительная динамика: значительное уменьшение интенсивности экзантемой, однако после отмены препарата сыпь возобновилась.
При осмотре матери клинически значимых отклонений со стороны доступных для физикального обследования органов и систем не найдены. В результатах предназначенных лабораторных и инструментальных исследований выявлен ряд диагностически значимых изменений: скорость оседания эритроцитов (СОЭ) — 42 мм / ч (референтные значения — до 20 мм / ч); С-реактивный белок (СРБ) — 34 мг / л (референтные значения — до 5 мг / л); ревматоидный фактор — 72 МЕ / мл (референтные значения — до 14 МЕ / мл) антинуклеарные антитела (АНА) — положительные (норма — отрицательные) АТ к Ro (SS-A) 52/60 и La (SS-B)> 8 Ед (отрицательный результат — до 1 Ед), другие АТ к ядерным антигенам — отрицательный результат; тимоловая проба — 14 Ед / л (референтные значения — до 4 Ед / л). Проба Ширмера показала существенное уменьшение продукции слезной жидкости с обеих сторон: ОD — 5 мм, OS — 7 мм (норма — не менее 15 мм за 5 мин). Рентгенография органов грудной клетки, электрокардиография (ЭКГ) и ЭхоКГ патологии не обнаружили.
Учитывая данные анамнеза (неассоциированный с инфекцией эпизод припухлость околоушных слюнных желез во взрослом возрасте, увеличение поднижнечелюстных лимфатических узлов, косвенные признаки снижения слезопродукции), лабораторных обследований (признаки активного воспалительного процесса — повышение СОЭ и уровня СРБ, высокий уровень ревматоидного фактора без признаков артрита, положительные АНА, значительное повышение АД до Ro (SS-A) и La (SS-B), тимоловой пробы при отсутствии отклонений в других печеночных тестах), подтвержденное с помощью пробы Ширмера двустороннее снижение п родукции слезной жидкости, матери был установлен диагноз: болезнь Шегрена, хроническое течение, 2 степень активности, с поражением слюнных (сиалоаденит, лимфаденопатия) и слезных желез (ксерофтальмия). АНА (+), АТ-Ro (SS-A) (+), АО-La (SS-B) (+), РФ (+). Рекомендовано провести ультразвуковое исследование слюнных желез и биопсию мелких слюнных желез слизистой оболочки рта.
После получения результатов обследования матери было принято решение дообследовании ребенка. В клиническом анализе крови — все показатели в пределах возрастной нормы, уровень СРБ не повышен, обнаружено АНА (положительные) и АО к Ro (SS-A) 52/60 и La (SS-B)> 8 Ед / л, другие лабораторные параметры, включая РФ и тимоловой пробы — без патологических изменений. Результаты ЭКГ и ЭхоКГ ребенка нормальные.
Учитывая наличие у матери болезни Шегрена с высокими титрами АТ к Ro (SS-A) и La (SS-B), обнаружение в крови девочки таких же АО при отсутствии клинико-лабораторных признаков СЗСТ ребенку установлен диагноз: неонатальный волчаночный синдром с поражением кожи (эритематозные дерматит). АНА (+), АТ-Ro (SS-A) (+), АО-La (SS-B) (+).
Итак, можно сделать вывод, что развитие НВ у этого ребенка было обусловлено трансплацентарной передачей материнских АТ к Ro (SS-A) и La (SS-B). Клиническая картина будет присутствовать до тех пор, пока не элиминируются материнские АО — ориентировочно в течение 3-4 мес, поэтому было рекомендовано наблюдать ребенка до 6-месячного возраста и ожидать уменьшения сыпи до полного ее исчезновения. Системное лечение в этом случае показано, стоит лишь избегать попадания на кожу ребенка прямых солнечных лучей, что может спровоцировать появление новых высыпаний или усилить их выраженность. Возможно местное применение глюкокортикоидных кремов или мазей. Матери было рекомендовано после дообследования наблюдаться у ревматолога для лечения заболевания в будущем, согласовывая его инициацию с окончанием грудного вскармливания. Хотя, согласно современным рекомендациям Европейской противоревматической лиги (EULAR) с фармакотерапии ревматических заболеваний во время беременности и лактации, женщина может без вреда для ребенка принимать глюкокортикоиды и некоторые другие лекарственные средства, относительно доброкачественное течение заболевания у матери позволяет на несколько месяцев отложить начало лечения.
Неонатальная красная волчанка (НКВ) - редкое аутоиммунное заболевание, обусловленное трансплацентарным проникновением антител от матери к плоду. Кожные поражения обычно не оставляют рубца и похожи на таковые при подострой кожной красной волчанке у взрослых. Появление высыпаний может сопровождаться нарушением сердечной проводимости, заболеваниями печени и желчевыводящих путей, а также гематологическими нарушениями.
Возраст: высыпания на коже могут присутствовать при рождении или появляться в течение первых месяцев жизни. Сыпь, как правило, сохраняется в течение нескольких недель или месяцев, но, как правило, исчезает к шестимесячному возрасту. Блокада сердца обычно возникает при внутриутробном развитии (около 18 недели беременности, может быть и позже) и в целом необратима.
Пол: не имеет значения. Распространенность: неизвестна. Согласно расчетам основанным на анализе частоты случаев врожденной блокады сердца, в которых наиболее вероятной причиной была НКВ, приблизительная распространенность этого заболевания составляет около 1 на 20000 новорожденных.
Этиология: считается, что материнские аутоантитела проникают через плаценту во время беременности и обусловливают развитие кожных и системных симптомов НКВ. У многих матерей пациентов с красной волчанкой новорожденных симптомы поражения соединительной ткани отсутствуют.
В организме матерей детей с неонатальной красной волчанкой имеются аутоантитела (в 95% случаев выявляются анти-Ro/SSA, у других - анти-La/SSb или анти-UlRNP). Эти IgG антитела проходят через плаценту от матери к плоду и могут обнаруживаться в сыворотке крови плода. Скорее всего, эти антитела приводят к появлению кожных и системных проявлений при неонатальной красной волчанке.
Высыпания на коже носят временный характер и начинают исчезать при разрушении материнских аутоантител в организме ребенка (обычно в шестимесячном возрасте) или еще раньше. Нарушение проводимости может быть вызвано влиянием на специфические серотонинергические рецепторы сердца, опосредованным анти-Ro/SSA антителами.
Примерно в половине случаев НКВ сообщается о появлении высыпаний на коже, и в половине - о врожденной блокаде сердца. Примерно в 10% случаев отмечается и то, и другое.
Тип высыпаний: шелушащиеся бляшки, атрофия эпидермиса. В целом, рубцы или фолликулярный гиперкератоз отсутствуют. Цвет: розовый, эритематозный. Возможна гипопигментация.
Форма: округлая, овальная или кольцеобразная.
Локализация: часто на лице и волосистой части головы. Высыпания могут концентрироваться в периорбитальной и скуловой области. Возможны распространенные высыпания.
Обычно заболевание сопровождается полной сердечной блокадой, которая начинается в период внутриутробного развития. Иногда встречаются менее тяжелые нарушения проводимости. Фиброз атриовентрикулярного узла (в редких случаях, синоаурикулярного узла) может привести к брадикардии. НКВ обычно проявляется изолированной блокадой сердца в отсутствие других заболеваний сердца.
Неонатальная красная волчанка может проявляться поражением печени, тромбоцитопенией и лейкопенией.
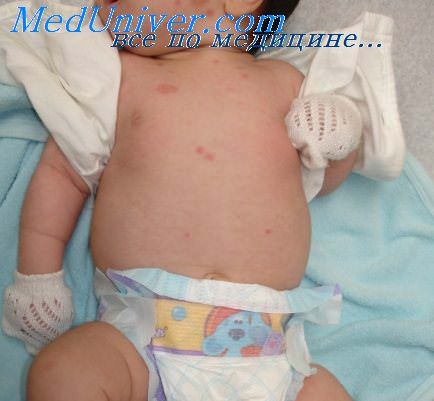
Кожные высыпания у новорожденных дифференцируют с шелушащимися эритематозными бляшками, которые возникают, например, при себорее, экземе, псориазе или микозе. Блокаду сердца можно обнаружить во время акушерских обследований и подтвердить при УЗИ плода. Наконец, диагноз может быть подтвержден при серологическими методами.
Патогистология: в биоптате пораженной кожи выявляются изменения, сходные с таковыми при подострой кожной красной волчанке. Определяются вакуольная дегенерация базальных клеток эпидермиса и рассеянные мононуклеарные клеточные инфильтраты в поверхностных отделах дермы. При иммунофлюоресцентном окрашивании выявляются зернистые отложения IgG в области дермоэпидермального соединения и вариабельные отложения С3 и IgM.
Серологическое исследование: для выявления аутоантител следует провести анализ сыворотки крови матери и ребенка. В 95% случаев выявляются антитела анти-Ro/SSA. Анти-La/SSB антитела также могут присутствовать, но практически никогда не появляются в отсутствие анти-Ro/SSA антител.
Анти-U1RNP аутоантитела ответственны за развитие случаев красной волчанки новорожденных без анти-Ro/SSA антител. Другие методы: начиная с шестнадцатой недели беременности при акушерском обследовании может быть выявлено замедление скорости проведения импульсов в сердце плода, блокада сердца может быть подтверждена при УЗИ.
У детей с красной волчанкой новорожденных, переживших неонатальный период, прогноз хороший, аутоиммунное заболевание развивается редко. Предполагаемая летальность составляет 10%, при этом смерть наступает в результате трудноизлечимой сердечной недостаточности в неонатальном периоде. У матерей детей с красной волчанкой новорожденных частота спонтанных абортов не повышается, но часто развивается аутоиммунное заболевание, в среднем через 5 лет после родов. Риск неонатальной красной волчанки при следующих беременностях у матерей детей с НКВ составляет приблизительно 25%.
Кожные проявления красной волчанки новорожденных. Кожные высыпания при красной волчанке новорожденных носят доброкачественный характер и существуют недолго, сохраняясь обычно в течение нескольких недель или месяцев и регрессируя к шестому месяцу жизни, иногда с остаточной поствоспалительной гиперпигментацией или атрофией, которые постепенно разрешаются.
Общие проявления красной волчанки новорожденных. Несмотря на полную сердечную блокаду и последующее замедление частоты сердечных сокращений, состояние детей с поражением сердца при неонатальной красной волчанке чаще всего хорошо компенсировано. Половине из них лечение не требуется, в остальных случаях необходим искусственный водитель ритма. Приблизительно у 10% детей улучшения, даже при установке водителя ритма не отмечается, вероятно, из-за поражения миокарда, и они умирают вследствие неизлечимой сердечной недостаточности.
Во время беременности. Женщинам с симптомами, характерными для циркуляции анти-Ro/SSA антител (синдром Шегрена, системная и кожная форма красной волчанки, артралгии, сухость глаз, сухость слизистой оболочки полости рта или фоточувствительность) во время беременности назначают исследование аутоантител. Также следует обследовать женщин с блокадой сердца у их детей в анамнезе или другими признаками/симптомами, указывающими на красную волчанку новорожденных. Важно помнить, что у 50% женщин, дети которых страдают красной волчанкой новорожденных, симптомы заболевания во время родов отсутствуют, и, наоборот, у большинства женщин с анти-Ro/ SSA антителами дети будут здоровы. Установлено, что красной волчанкой новорожденных страдают дети только 1-2% женщин с анти-Ro/SSA антителами. Факторы риска включают рождение детей с красной волчанкой новорожденных в анамнезе и наличие кожной формы красной волчанки у матери. Скрининговые тесты должны включать флюоресцентное исследование на анти-Ro/SSA, анти-La/SSB и анти-UlRNP аутоантитела.
Для выявления замедления частоты сердечных сокращений плода важен акушерский скрининг. В случае подтверждения блокады сердца, для своевременного выявления водянки плода, необходимо тщательное наблюдение за его состоянием. Родильный зал должен быть специально оборудован для рождения ребенка с сердечной недостаточностью. При возникновении угрозы для жизни во время беременности следует использовать системные кортикостероиды и плазмаферез.
Ведение красной волчанки новорожденных в неонатальный период Кожные проявления. Заболевание кожи в целом носит доброкачественный характер и регрессирует самостоятельно. Поддерживающий уход включает максимальную защиту от солнца и нанесение местных стероидных препаратов при выраженных высыпаниях. Системное лечение не показано.
Общие проявления. Лечение заболевания сердца показано не всегда. У детей с сердечной недостаточностью из-за нарушения проводимости терапией выбора является имплантация водителя сердечного ритма.
Симптомы
Самые первые симптомы красной волчанки — покраснения и высыпания с четкой локацией на верхней части лица, по форме напоминающие бабочку, они хорошо заметны под глазами, на щеках, на переносице. Часто сыпь сопровождается зудом. Такие симптомы могут время от времени обостряться, а затем снова затихать. Именно поэтому их можно легко спутать с любыми другими проявлениями, например, обыкновенной аллергией, с которой не каждый пациент обратится к доктору. Куда более серьезными симптомами можно считать судороги, повышенную температуру тела, воспаление суставов, которое может причинять невыносимую боль. Нередко при красной волчанке фиксируют увеличение лимфоузлов, сильную головную боль, изъязвления на слизистой ротовой полости, нарушение работы пищеварительной системы.
Диагностика
У больных вырабатываются специфические антинуклеарные антитела – иммуноглобулины, которые свидетельствуют об иммунных нарушениях у пациента. В данном случае маркерами красной волчанки являются LE клетки. Их можно обнаружить в крови у человека на начальной стадии заболевания или в период обострения. Анализ проводится как при первичном обращении для диагностики, так и для контроля эффективности в период лечения.
Несмотря на то что теоретически в медицине различаются несколько видов волчанки, чаще всего в России медики имеют дело с СКВ (системная красная волчанка) – это самая распространенная форма, от которой страдают до 90 % всех больных. Также различают: - неонатальную волчанку – болезнь новорожденных, которые инфицируются через плацентарный кровоток от матери; - кожную – при которой поражаются только кожные покровы, без серьезных системных сбоев в организме - лекарственную – такая форма провоцируется приемом лекарственных препаратов.
Причины возникновения
Красная волчанка - болезнь неизлечимая, ее этиология (причины) медикам до сих пор до конца не понятна, именно поэтому ученые назвали СКВ самым сложным заболеванием в мире. Иммунные нарушения, на основе которых зарождается патология, базируются на аутоиммунной реакции, при которой клетки иммунитета вместо борьбы с патогенными вирусами распознают свои собственные, как чужеродные и атакуют их.
Наследственность – один из решающих факторов, который влияет на развитие заболевания у человека. Но нельзя утверждать, что только при неблагоприятном анамнезе болезнь может развиваться. Образ жизни, стрессовые ситуации, различные приобретенные инфекции и тяжесть их последствий, курение, алкоголь, избыточная масса тела, а также некоторые лекарственные препараты могут быть провокаторами болезни. В свою очередь, обостряться она может при долгом пребывании на солнце: ультрафиолет, жара и высокая влажность – самые благоприятные условия для развития заболевания.
Как известно, 20-й век стал переломным в развитии медицины. В том числе, значительно улучшились показатели по выживаемости пациентов с диагнозом красная волчанка, сократились случаи инвалидизации. Новейшие препараты, методики, поддерживающая медикаментозная терапия помогают купировать тяжелые симптомы, приостанавливать разрушение внутренних органов и тканей человека.
Беременные – в группе риска
Одним из самых опасных по последствиям состояний при красной волчанке была беременность. До середины 20 века женщинам детородного возраста с диагнозом СКВ или имеющим в анамнезе подобную наследственность было фактически противопоказано планировать беременность из-за высоких рисков невынашивания. В худшие времена почти в половине подобных случаев беременность заканчивалась внутриутробной гибелью плода или серьезными угрозами для жизни женщины.
В современной медицине подобные факты также встречаются, но сегодня у врачей гораздо больше инструментов, для того чтобы обеспечить благоприятное течение беременности и родовспоможения. Хотя угрозы могут сохраняться, например, когда женщина узнает о тяжелом диагнозе, только будучи в положении, или уже после родов.
В медицинской практике, например, описан такой случай. Одна из пациенток до момента рождения ребенка в 30 лет не подозревала о том, что больна красной волчанкой. А после родов врачи долгое время не могли поставить ей диагноз. Ребенок родился недоношенным – на 26-й неделе, с небольшим весом и диагнозом ДЦП. Долгое время малыш находился в реанимации, на аппарате ИВЛ. У мамы воспаление брюшины, непрекращающаяся высокая температура тела, невыносимая боль в суставах, периодическая потеря сознания. Все узкие специалисты после обследования не увидели никаких отклонений. Диагноз был поставлен случайно, когда пациентка находилась в реанимации, на волоске от смерти. Последовал курс гормональных препаратов, после которого — алопеция (выпадение волос) и стремительный набор веса. И у малыша, и у мамы — неутешительные прогнозы на жизнь, поддерживать которую помогли многочисленные курсы реабилитации и медикаментозной терапии для обоих.
Читайте также:


