Отдел профилактики инфекционных заболеваний
Основные направления научных исследований отдела первичной профилактики ХНИЗ в системе здравоохранения
- Разработка организационно-функциональной модели оценки и профилактики риска пагубного потребления алкоголя в организациях первичной медико-санитарной помощи
- Разработка новых организационных технологий группового и индивидуального профилактического консультирования.
- Создание и апробация интерактивных диалоговых тренажеров по обучения навыкам эффективного консультирования пациентов с поведенческими факторами риска ( для медицинских специалистов структур медицинской профилактики)
- Изучение региональных особенностей эффективности диспансеризации взрослого населения и факторов, определяющих профилактический потенциал диспансеризации в отношении основных хронических неинфекционных заболеваний.
- Разработка предложений в нормативно-методическую базу совершенствования организационных аспектов профилактики этих заболеваний и факторов риска их развития
- Разработка индикаторов эффективности профилактики хронических неинфекционных заболеваний на уровне медицинской организации (на основе использования системы сбалансированных показателей) Разработка, апробация и оценка технологий медицинской профилактики хронических неинфекционных заболеваний в деятельности организаций первичной помощи.
- Разработка и апробация использования телемедицинских технологий в диспансерном наблюдении пациентов с артериальной гипертонией
- Изучение результативности разных организационных моделей снижения избыточной массы тела на основе технологий дистанционного контроля и поддержки пациентов
- Изучение технологий медицинской профилактики хронических неинфекционных заболеваний и факторов риска их развития в разных организационных моделях (организованные коллективы, муниципальные, региональные образования) и создание банка лучших практик.
Руководитель лаборатории — д.м.н., Бочкарева Е.В.
Основные направления деятельности лаборатории:
- Разработка подходов к проведению первичной медикаментозной профилактики ХНИЗ среди лиц с высоким и очень высоким суммарным сердечно-сосудистым риском, не имеющих доказанных заболеваний сердца и сосудов (II гр. здоровья).
- Изучение потребности в приеме лекарственных препаратов различных групп для медикаментозной коррекции факторов риска ХНИЗ (статины, препараты для отказа от курения, аспирин, метформин) среди пациентов с II гр. здоровья.
- Повышение полноты и качества выявления ЦВБ и ИБС в рамках проведения диспансеризации на основе применения скрининговой методики для оценки вероятности кардионеврологических заболеваний в амбулаторных условиях.
- Развитие взаимодействия с российскими объединениями работодателей и другими некоммерческими организациями по вопросам продвижения программ укрепления здоровья на рабочем месте.
Способ выявления больных стенокардией с высоким риском развития нарушений углеводного обмена на фоне приема на фоне приема бета-адреноблокаторов без дополнительных вазодилатирующих свойств (патент).
Руководитель лаборатории — д.м.н, профессор Александров А.А.
Основные направления деятельности лаборатории:
1. Эпидемиология и профилактика факторов риска сердечно- сосудистых заболеваний среди различных групп населения.
2. 30-летнее проспективное исследование возрастной динамики основных факторов риска сердечно-сосудистых заболеваний у детей 12-13лет.
3. Мониторинг по распространенности курения среди московских школьников.
4. Оценка состояния здоровья детей от родителей, перенесших в раннем возрасте инфаркт миокарда.
5. Разработка и внедрение методических рекомендаций по выявлению, профилактике и лечению избыточной массы тела, ожирения, профилактике сердечно-сосудистых заболеваний начиная с детского возраста.
6. Разработка и внедрение методических рекомендаций вторичной профилактике курения среди детей и подростков. Проведение психокоррекционной групповой работы в помощь подросткам, желающим отказаться от курения.
7. Проведение исследований по оценке уровня стресса, профессионального выгорания, качества жизни среди различных групп населения.
8. Обучение врачей кабинетов (отделений) медицинской профилактики, центров здоровья, центров медицинской профилактики, участковых терапевтов и семейных врачей методике раннего выявления лиц, употребляющих алкоголь с вредными последствиями, и оказанию им медико-профилактической помощи в рамках повышения квалификации
9. Оказание амбулаторной консультативной психологической и психокоррекционной помощи населению по проблеме профилактики возникновения зависимостей и созависимости
10. Информационно-просветительская работа (лекции, беседы, диспуты, деловые игры, тренинги) по профилактике возникновения зависимостей в организованных детско-подростковых и молодежных коллективах (обучающиеся школ, колледжей, студенты ВУЗов, подростковые группы детских летних оздоровительных лагерей, рядовой состав воинских частей и т.п.)
11. Разработка информационных раздаточных памяток по профилактике зависимостей для различных категорий населения (дети и подростки, молодежь, взрослое население, специалисты учреждений и ведомств системы профилактики)
13. Разработка Программ подготовки и проведение обучения волонтеров в области профилактики зависимого поведения молодежи.
14. Проведение информационно – просветительских семинаров с элементами обучающего тренинга для специалистов учреждений и ведомств системы профилактики:
15. Проведение обучающих семинаров по Программе первичной позитивной профилактики всех видов химических зависимостей для педагогов и психологов общеобразовательных учреждений
16. Информационно-просветительские мероприятия (лекции, беседы, тренинги) для родительского контингента обучающихся средних общеобразовательных школ и учреждений среднего специального профессионального образования (колледжей) по вопросам о роли семьи в профилактике возникновения зависимого поведения детей и подростков
17. Создание комплектов наглядно-методических материалов по актуальным вопросам профилактики зависимого поведения молодежи
Достижения:
1. Разработка и внедрение следующих рекомендаций:
3. Проведена оценка распространенности факторов риска среди студентов и разработаны подходы к их профилактике.
4. Проведена профилактика вредных привычек (курение, потребление алкоголя) среди подростков 12-14 лет силами преподавательского состава на основе разработанного сотрудниками лаборатории пособия для врачей и учителей.
5. Запатентована методика оценки результатов профилактики артериальной гипертензии.
Руководитель лаборатории — д.м.н., профессор Горбунов В.М.
Научная деятельность:
Лаборатория как самостоятельное структурное подразделение существует с 2008 г. Начало современным научным разработкам лаборатории было положено еще в 90-ых годах в отделе профилактической фармакологии под руководством проф. В.И. Метелицы. Сотрудники этого отдела одними из первых в нашей стране начали изучать методологию проведения суточного мониторирования артериального давления (СМАД) у больных с артериальной гиперетнзией (АГ). Другим важным аспектом научной деятельности отдела было создание российских методик для оценки качества жизни (КЖ) у больных с АГ. В последние годы научная деятельность лаборатории связана с изучением научных и практических аспектов применения различных амбулаторных диагностических методов.
В настоящее время лаборатория проводит научные исследования не только в традиционных для нее областях, но и становится участником крупных, новых, многоцентровых исследований, в частности по изучению влияния сезонных и климатических факторов, а также вакцинации от гриппа на течение сердечно-сосудистых заболеваний.
1. Изучение возможностей различных методов измерения АД (суточного мониторирования АД (СМАД), самоконтроля АД (СКАД), казуальных измерений АД) в диагностике и оценке эффективности лечения артериальной гипертонии (АГ). Создана программа для ЭВМ “Комплексный анализ результатов измерения артериального давления различными методами”, позволяющая анализировать данные СМАД и СКАД, как по отдельности, так и совместно. Изучаются вопросы диагностики и лечения АГ у больных с сопутствующей патологией. Лаборатория специализируется на изучении проблемы скрытой АГ, в том числе гипертонии на рабочем месте, стресс-индуцированной АГ. Опыт многолетней работы в этой области обобщен в монографии В.М. Горбунова «Суточное мониторирование артериального давления: современные аспекты!.
4. В настоящее время наряду с основными факторами риска сердечно-сосудистых осложнений рассматривается и такой показатель, как жесткость (ригидность) артерий (свойство артерии изменять свой объем в ответ на увеличение АД). В лаборатории изучаются диагностические возможности осциллометрического метода оценки артериальной жесткости в первичной и вторичной профилактике сердечно-сосудистых заболеваний, проводится сопоставление с результатами эталонных способов измерения артериальной ригидности. Частично эта работа проводится в рамках госзадания.
5. Проводится изучение хронофармакологических свойств антигипертензивных препаратов. Для этой цели наряду с проведением СМАД и СКАД, привлекаются фармакокинетические исследования (совместно с лабораторией фармакокинетики), разрабатываются объективные методы сравнения эффективности различных схем приема препаратов. Например, в лаборатории была показана высокая информативность СКАД для сравнения эффективности приема препарата в утренние и вечерние часы; обоснована целесообразность вечернего назначения одной из пролонгированных форм верапамила у больных с АГ.
В лаборатории проводятся международные клинические исследования новых и уже известных кардиологических лекарственных препаратов.
Основные достижения:
Руководитель лаборатории — д.м.н., профессор Бритов А.Н.
Что такое инфекционные заболевания
Сколько времени существует человечество, столько же сопровождают его инфекционные болезни. Инфекционные заболевания - это обширная группа нозологических форм болезней, вызывают их специфические возбудители, эти заболевания заразны, после их перенесения, как правило, формируется специфический иммунитет. Инфекционные болезни по распространенности занимают второе-третье место среди прочих болезней в мире. По данным ВОЗ, примерно 33 % людей умирает от инфекционных болезней. Каждая инфекция имеет своего определённого возбудителя. Развитию инфекционной болезни способствуют три главных компонента:
- источник инфекции
- пути передачи инфекции
- восприимчивость организма к инфекции
Инфекционный процесс имеет три стадии
- взаимодействие микроорганизма с эпителием
- преодоление факторов иммунной защиты
- токсической действие
По характеру возбудителя инфекционные болезни подразделяются на болезни, вызванные: бактериями, бактериальными токсинами, вирусами, микоплазмой, хламидиями, паразитами, грибками, гельминтами.
Попробуй обратиться за помощью к преподавателям
Различают три главные среды обитания возбудителей инфекционных заболеваний:
- человек (антропонозные инфекции),
- животные (зоонозные инфекции),
- окружающая среда (сопорозные инфекции).
По типу механизма передачи инфекции болезни подразделяются на:
- кишечные инфекции
- инфекции дыхательных путей
- трансмиссивные инфекции
- инфекции наружных покровов
С момента проникновения возбудителя в организм до появления первых симптомов должно пройти определенное время. Этот временной промежуток носит название инкубационный период. В зависимости от вида заболевания его продолжительность может быть разной. Когда появляются первые симптомы заболевания наступает продроманный период. В этот период наблюдается слабость, недомогание, головная боль, незначительное повышение температуры тела. Затем следует период разгара, когда симптомы максимально выражены, его длительность в зависимости от инфекции может быть различной. Далее напутает угасание клинических проявлений и затем следует стадия выздоровления (если инфекция не смертельна).
Задай вопрос специалистам и получи
ответ уже через 15 минут!
Профилактика инфекционных заболеваний
Как уже было сказано выше инфекции всегда сопровождали и будут сопровождать человечество. На смену одним инфекциям будут приходить другие. Возбудители, как и все другое на земле подвержены эволюции. На сегодняшний день ситуация с борьбой с инфекционными заболеваниями обстоит намного лучше, чем десятки, и тем более сотни лет назад. Но на сегодняшний день профилактика инфекционных заболеваний не теряет свою актуальность.
Профилактика – это комплекс мер, который направлен на борьбу с распространением инфекции.
За общую профилактику в основном отвечает государственные структуры. Государство должно обеспечить должный материальный уровень благосостояния граждан, необходимый уровень медицинского обеспечения.
За специальную профилактику несет ответственность лечебно-профилактические и санитарно-эпидемиологические учреждения.
По механизму влияния на причину инфекционного заболевания профилактика может быть специфической и неспецифической.
Специфическая профилактика инфекционных заболеваний
Считается что специфическая профилактика самый эффективней способ борьбы с распространением инфекционных болезней. Суть этой профилактики заключается в создании иммунитета к возбудителю болезни в организме человека. Такую профилактику также подразделяют на три категории:
Активная профилактика предполагает под собой вакцинацию.
Вакцинация – это введение в организм человека ослабленных (либо мертвых) возбудителей болезни для того что бы сформировать иммунный ответ к заболеванию.
Вакцины в свою очередь подразделяются на:
- живые – в этом случае в организм вводят ослабленные живые антигены возбудителей
- инактивированные – в этом случае вводят убитые антигены
- молекулярные вакцины – в этом случае вводят анатоксин бактерий или вирусов
- генно-инженерные – в этом случае вводятся антигены, которые были получены методом генной-инженерии
- синтетическая вакцина – в этом случае вводят искусственно полученные звенья антигена.
Так же все вакцина можно поделить на:
- моновакцины, то есть те, в составе которых только один антиген, они защищают от одной болезни
- поливакцины, то есть те, в составе которых несколько антигенов, они защищаю от нескольких болезней.
Пассивная профилактика заключается в введении уже готовой сыворотки иммуноглобулина. То есть в организм попадает уже готовый иммунный ответ к заболеванию, такая профилактика используется в случаях эпидемии, когда ждать пока выработаются собственные антитела нет времени.
Активно-пассивная иммунизация заключается в смешивании двух предыдущих методов. При этом в организм вводят и готовые антитела для того что бы защитить организм непосредственно в данный момент и антигены, под воздействием которых вскоре будет сформирован свой иммунитет.
Неспецифическая профилактика инфекционных заболеваний
Неспецифическая профилактика – это комплекс мероприятий, который помогает остановить распространение инфекции.
В первую очередь этот вид профилактики направлен на выявление и изоляцию заболевших. Карантин – это комплекс мер направленный на изоляции больных, контактных и носителей от здоровых людей.
К неспецифической профилактике также относят комплекс гигиенических мер. Например, частое мытье рук, использование медицинских масок и перчаток при уходе за больными, проветривание и кварцевание помещений, избегание мест большого скопления людей.
Очень важно повышать неспецифическую сопротивляемость организма. Для этого рекомендуется рациональной питание, богатое витаминами, микро- и макроэлементами, соблюдение режима труда и отдыха, полноценный сон, регулярные занятия физической культурой и спортом, систематические прогулки на свежем воздухе, закаливание организма, отказ от вредных привычек.
Так и не нашли ответ
на свой вопрос?
Просто напиши с чем тебе
нужна помощь
Что должен сделать медицинский работник, который выявил у пациента инфекционную болезнь?
Как регистрируются инфекционные заболевания в Москве?
ФЕДЕРАЛЬНЫЕ ТРЕБОВАНИЯ К МЕДИЦИНСКИХ РАБОТНИКАМ ИНФОРМИРОВАТЬ ОБ ИНФЕКЦИОННЫХ (ПАРАЗИТАРНЫХ) БОЛЕЗНЯХ
Медицинские работники в случае выявления у пациента инфекционной (паразитарной) болезни, носительства возбудителей инфекционной (паразитарной) болезни или подозрения на инфекционную (паразитарную) болезнь, а также в случае смерти от инфекционной (паразитарной) болезни, обязаны:
- в течение 2 часов сообщить о нем по телефону;
- затем в течение 12 часов представить экстренное извещение в учреждение, осуществляющее федеральный государственный санитарно-эпидемиологический надзор[1].
Таким образом, в случае постановки инфекционного диагноза или подозрения на заболевание медицинский работник обязан сделать запись о выявленном случае в Журнале учета инфекционных заболеваний (форма № 060/у), которая также утверждена Приказом № 1030, и информировать об этом учреждение, осуществляющее государственный санитарно-эпидемиологический надзор.
В дальнейшем полученная информация систематизируется, группируется по временному, территориальному, социально-возрастному признаку, проводится анализ данных, в том числе с применением статистического инструментария.
Обратите внимание!
Выявленные закономерности в характере течения эпидемического процесса учитываются в принятии управленческих решений, направленных на снижение рисков возникновения и распространения новых случаев инфекционных заболевания среди населения.
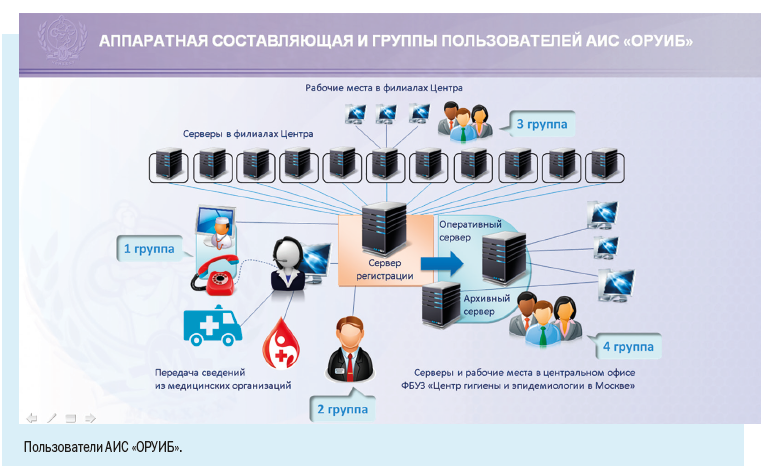
При больших объемах поступающей информации о случаях инфекционных и паразитарных заболеваний среди населения (например, среди жителей крупного мегаполиса) специалисты неизбежно сталкиваются с трудностями своевременной и корректной обработки полученных данных, сопряженных с ограничением времени и большими трудозатратами. Расскажем о том, как проводится такая работа в Москве.
ИНСТРУКЦИЯ О ПОРЯДКЕ РЕГИСТРАЦИИ СЛУЧАЕВ ИНФЕКЦИОННЫХ И ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ В МОСКВЕ
Москва — крупнейший город Европы, численность постоянного населения приближается к 13 млн чел.
В связи с этим в Москве регистрируется высокая заболеваемость инфекционными болезнями.
Порядок регистрации в Москве случаев инфекционных заболеваний определен Приказом Управления Роспотребнадзора по городу Москве от 16.03.2018 № 29.
Приказом утверждена Инструкция о порядке регистрации случаев инфекционных и паразитарных заболеваний в Москве ( далее — Инструкция).
Инструкция предназначена и обязательна к исполнению:
• для всех медицинских организаций;
• медицинских работников учреждений иного профиля, в том числе учреждений начального общего, основного общего, среднего (полного) общего образования, учреждений начального профессионального, среднего профессионального, высшего профессионального и послевузовского профессионального образования, специальных (коррекционных) для обучающихся, воспитанников с отклонениями в развитии, учреждений для детей-сирот и детей, оставшихся без попечения родителей, учреждений социальной защиты, других учреждений независимо от форм собственности и ведомственной принадлежности.
Рассмотрим общие положения Инструкции.
1. Ответственным за полноту, достоверность и своевременность регистрации инфекционных заболеваний, а также оперативное сообщение о них в установленном порядке является руководитель организации, выявившей больного. Если организация крупная и имеет несколько подразделений (филиалов) — руководитель подразделения (филиала).
2. В каждой медицинской организации (филиале) приказом руководителя назначается лицо, ответственное за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений об инфекционном заболевании и ведение Журнала учета инфекционных и паразитарных заболеваний (ф. № 060/у).
Обратите внимание!
Приказом должен быть также определен сотрудник, заменяющий ответственное лицо на время его отсутствия. Приказ обновляется ежегодно, а также при смене ответственного лица.
3. В образовательных и других организациях ответственность за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений и ведение Журнала учета инфекционных и паразитарных заболеваний возлагается на медицинского работника, обслуживающего данное учреждение.
4. Журнал учета инфекционных заболеваний — основная учетная форма в организации, предназначенная для персонифицированной регистрации больных инфекционными заболеваниями и последующего контроля полноты и сроков передачи информации.
Обратите внимание!
Вести Журнал учета инфекционных заболеваний можно и в электронном виде.
Нумерация записей ведется с начала года раздельно по каждой нозологической форме. На каждое инфекционное заболевание (или носительство одного типа возбудителя) отводятся отдельные листы журнала. На массовые заболевания могут быть заведены отдельные Журналы.
Обратите внимание!
В медицинских учреждениях в Журнал должны быть внесены сведения не только о случаях заболевания, выявленных в самом учреждении, но и случаях заболевания у прикрепленного населения, выявленных в других учреждениях, в том числе в стационарах.
Все данные о больном, включая эпидемиологический анамнез и сведения о контактных, заносят в основную медицинскую документацию медицинской организации или иную медицинскую документацию, соответствующую специфике учреждения.
5. В Инструкции определен Порядок регистрации и оперативного оповещения о заболеваниях, подлежащих индивидуальной регистрации.
• инфекционного и паразитарного заболевания;
• подозрения на эти заболевания;
• носительства возбудителей инфекционных и паразитарных заболеваний, поствакцинальных осложнений;
• укусов, ослюнений и оцарапываний животными;
• укусов (присасываний) клеща;
• инфекций, связанных с оказанием медицинской помощи (далее — инфекционные заболевания).
Регистрации подлежит не только случай заболевания, но и подозрение на случай инфекционного заболевания. Инструкция регламентирует в ряде случаев передачу положительных результатов лабораторных исследований, но об этом далее.
Обратите внимание!
Информация передается вне зависимости от места проживания (регистрации, прописки) больного, т. е. регистрации подлежат в том числе случаи у иногородних, иностранцев, мигрантов, лиц без определенного места жительства и др.
Мы уже говорили о том, что в Москве регистрируется высокая заболеваемость инфекционными болезнями — ежегодно около 3 млн случаев, а число случаев персонифицированного учета — порядка 1500 в день.
При наличии столь многочисленного и постоянно растущего населения и как следствие — высокой заболеваемости основным направлением совершенствования обеспечения эпидемиологического надзора в мегаполисе является широкое внедрение информационных технологий в повседневную работу врача-эпидемиолога.
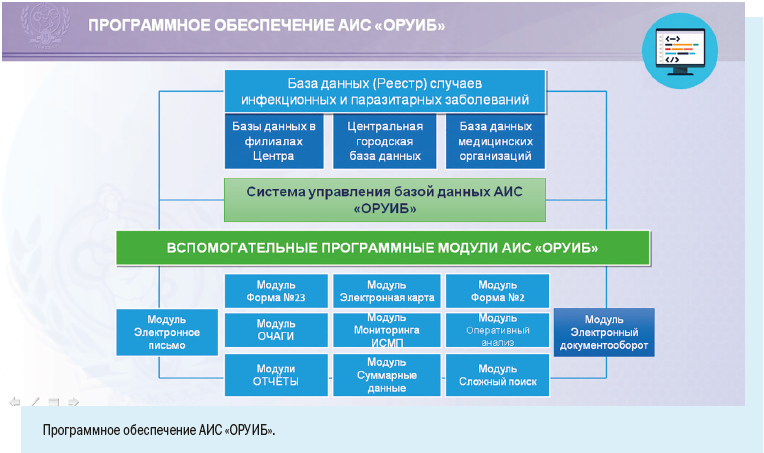
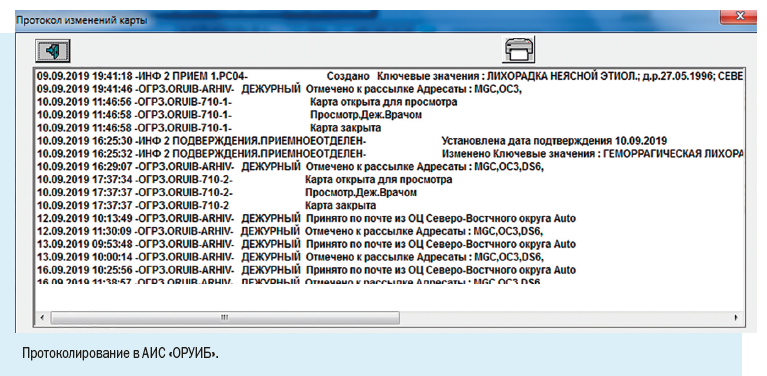
Установка рабочих мест информационной системы позволила ввести ряд полезных функций для самой медицинской организации: регистрировать случаи заболевания можно в круглосуточном режиме, что позволяет соблюдать регламентные жесткие сроки передачи информации, создавать собственный реестр больных, вести статическую обработку сведений и их анализ.
Суммарному (количественному) учету подлежат только острые респираторные вирусные инфекции, кроме госпитализированных случаев и случаев с летальным исходом — для них предусмотрена персонифицированная регистрация.
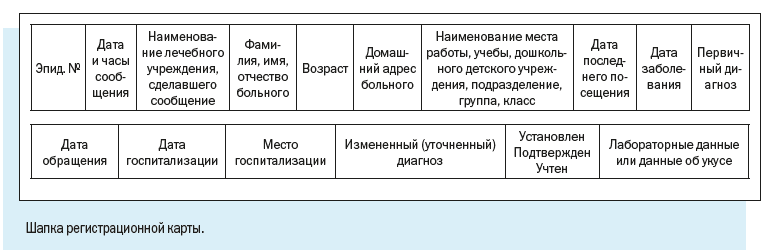
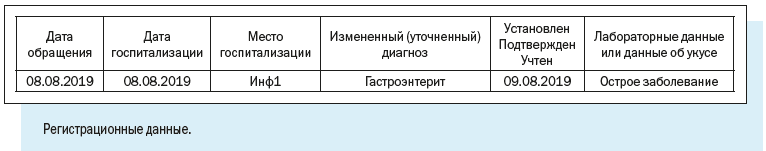
Персонифицированный учет болезней ведут с помощью специально разработанной Регистрационной карты инфекционного больного.
В отличие от Экстренного извещения Регистрационная карта предусматривает более широкий набор учитываемых признаков.
Как видим, в электронной регистрационной карте есть следующие регистрационные блоки:
1. Эпидемиологический номер — идентификатор, который в обязательном порядке присваивается регистрационной карте/случаю патологического состояния;
Эпидномер состоит из 8 цифр: первые две указывают на год регистрации случая, следующие 6 — порядковый номер случая в текущем году.
2. Имя текущего пользователя, дата и время работы с картой.
3. Регистрационные данные — наименование медицинской организации, где зарегистрирован случай, даты заболевания и обращения в медицинскую организацию, фамилия и номер телефона регистратора, дата и время регистрации случая.
4. Диагноз — текущий и окончательный диагнозы, даты установления, характер течения и тяжести заболевания.
5. Информационный блок, содержащий сведения о пациенте, — паспортные данные, принадлежность к социально-возрастной, профессиональной группе, место работы или учебы больного, место жительства с указанием признака проживания.
Регистрационная карта содержит также блок ссылок на дополнительные окна, содержащие сведения о больном.
Например, при заболевании в медицинской организации, кроме даты госпитализации больного и наименования медицинской организации, регистрируются такие сведения, как диагноз при поступлении, наличие парентерального вмешательства и его суть, характер заражения, принятые меры.
В случае летального исхода учитываются данные медицинского свидетельства о смерти с подробными сведениями о результатах секции и патологоанатомических диагнозах.
Состав и объем регистрируемых данных зависит от конкретной инфекционной болезни, например:
• при регистрации острых кишечных инфекций в Карте фиксируется информация о подозрительных пищевых продуктах и месте их приобретения;
• при инфекциях, управляемых средствами специфической иммунопрофилактики, — данные прививочного анамнеза;
• при зоонозных инфекциях и укусах — сведения о животном и сырье;
• при поствакцинальном осложнении — подробные сведения о характере реакции, препарате и условиях его применения.
Таким образом, в основу перечня учитываемых показателей положена привязка оценки эпидемического процесса к конкретной группе инфекционной патологии, что определяет структуру эпидемиологического надзора.
Важно!
Все регистрируемые сведения носят официальный характер и должны быть основаны на первичной документации медицинских организаций.
1. В амбулаторно-поликлиническом учреждении.
Если больной госпитализируется с направлением от врача амбулаторно-поликлинического учреждения, случай заболевания регистрируется также сотрудниками амбулаторно-поликлинического учреждения.
2. В стационаре.
3. На вызове к больному бригадой скорой помощи.
Сведения о диагнозе, а также информация о передаче сообщения в территориальное амбулаторно-поликлиническое учреждение заносятся в Карту вызова скорой медицинской помощи (ф. № 110/у).
4. В школе или ДДУ медицинским работником.
5. В оздоровительных учреждениях, а также в студенческих, строительных и иных коллективах медицинскими работниками.
Порядок регистрации и оперативного оповещения о случаях заболевания туберкулезом, заразными кожными инфекциями, венерическими заболеваниями, инфекцией, вызванной ВИЧ, имеет ряд особенностей, так как может быть установлен только врачом-специалистом, а также при регистрации и учете данных нозологий имеются дополнительные утвержденные регистрационные формы.
Регистрация случаев (подозрения) на заболевание парентеральными вирусными гепатитами В, С, D, TTV, G (далее — ПВГ) осуществляется в описанном выше порядке, однако есть одна особенность.
- персонала организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов;
- персонала центров, отделений гемодиализа, трансплантации органов, гематологии;
- персонала клинико-диагностических и биохимических лабораторий;
- персонала хирургических, урологических, акушерско-гинекологических, офтальмологических, отоларингологических, анестезиологических, реаниматологических, стоматологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник (в том числе перевязочных, процедурных, прививочных);
- персонала диспансеров, перинатальных центров, станций и отделений скорой помощи, центров медицины катастроф, фельдшерско-акушерских пунктов, здравпунктов;
- персонала учреждений с круглосуточным пребыванием детей или взрослых;
- доноров крови (ее компонентов), костного мозга, органов и тканей, спермы;
- лиц, относящихся к группам риска (потребители инъекционных наркотиков).
Регистрация инфекций, связанных с оказанием медицинской помощи (далее — ИСМП) также имеет ряд особенностей.
Важным критерием отнесения инфекционного заболевания к ИСМП является срок его возникновения после пребывания в медицинской организации. Так, регистрация внутрибольничных гнойно-воспалительных заболеваний осуществляется в течение 30 дней после операционного вмешательства и 1 года после установления имплантата. Регистрации подлежат заболевания родильниц гнойно-воспалительными заболеваниями, связанными с родами, выявленные в период пребывания в акушерском стационаре и/или в течение 30 дней после родов. Регистрации подлежат заболевания новорожденных, выявленные в период пребывания в акушерском стационаре и/или в течение 7 дней после выписки, независимо от предполагаемого характера инфицирования (внутрибольничного, внутриутробного, интранатального). Генерализованные формы (сепсис, остеомиелит, менингит) подлежат регистрации, если заболевание выявлено в течение месяца после рождения.
Читайте также: