Нужно ли лечить папилломавирусную инфекцию перед беременностью

В статье представлены особенности взаимодействия вируса папилломы человека (ВПЧ) с иммунной системой, сделан акцент на особую актуальность ВПЧ-инфекции во время беременности и риск развития папилломавирусной патологии у детей. Приведены данные собственног
The article presents the features of interaction of human papilloma virus (HPV) with the immune system, emphasizes the special relevance of HPV infection during pregnancy and the risk of papillomavirus pathology in children. The data of own research of frequency of occurrence of HPV-associated pathology of extragenital localization in pregnant women with the diagnosis of anogenital warts were presented.
Последовательная и целостная картина эпидемиологии и патогенеза ПВИ, сложившаяся в течение последних двух десятилетий, более четко представляется в отношении женщин, нежели мужчин [11]. ПВИ у них регистрируют в 40%, 70% и более 90% случаев рака вульвы, влагалища и шейки матки соответственно, являющихся второй по значимости причиной смерти женщин во всем мире [11–14]. В последнее время с раком цервикального канала шейки матки (95%) связывают около 20 типов ВПЧ, среди них наиболее часто выявляются ВПЧ 16-го типа (50%) и ВПЧ 18-го типа (10%) [15]. Необходимо отметить, что помимо ВПЧ в развитии онкогенной трансформации определяющую роль играет целый ряд сопутствующих факторов. Здесь прежде всего следует выделить сопутствующие инфекционные заболевания аногенитальной области. Неблагоприятна, особенно в плане развития цервикальных дисплазий, сочетанная персистенция ВПЧ с ВПГ 2-го типа, ЦМВ, ВЭБ, ВИЧ, хламидиями и микоплазмами. Особое значение, как уже было сказано выше, в возникновении инфекции, тяжести ее течения, исходе, качестве и контроле процесса терапии больных с патологией кожи и урогенитального тракта, обусловленными ВПЧ, имеет характер иммунного ответа [16].
Одной из особенностей ВПЧ-инфекции урогенитального тракта считается ее широкое распространение среди молодых женщин репродуктивного возраста, преимущественно до 25 лет [17], что обусловлено низкой сексуальной культурой населения, частой сменой половых партнеров, незащищенным сексом, вредными привычками (курение, токсикомания, алкоголизм). Отмечается рост заболеваемости детей препубертатного возраста и подростков аногенитальными бородавками, что частично можно объяснить увеличением числа детей, рано начинающих половую жизнь. По данным социологических опросов наличие половых контактов в своей жизни отметили около 15% девочек и 22% мальчиков, при этом 50% из них указали, что первый половой контакт был совершен в возрасте до 15 лет, а у 5% девочек и 20% мальчиков — до 12 лет [16]. Вместе с тем отмечено, что у подростков и молодых женщин чаще и быстрее происходит самопроизвольная элиминация ВПЧ (до 80% случаев) и регрессия имеющейся ВПЧ-ассоциированной патологии по сравнению с женщинами более позднего возраста. По результатам исследований, среднее время элиминации ВПЧ у подростков составляет 8 месяцев (CDC, 1999). По наблюдениям С. И. Роговской и В. Н. Прилепской (2006) у каждой второй пациентки в возрасте 18–25 лет этот период увеличивается до 1,5–2 лет.
Особую актуальность ВПЧ-инфекция приобретает во время беременности, при этом частота регистрации всех типов ВПЧ у беременных женщин составляет 30–65%, а типов высокого онкогенного риска — 20–30% [18].
Основная особенность беременности заключается в том, что плод по отношению к матери является генетически наполовину чужеродным (полуаллогенным) организмом, который до положенного срока не отторгается. Аллогенность плода заключается в том, что все клетки содержат помимо гаплоидного набора HLA-антигенов матери, гаплоидный набор HLA-антигенов отца. Созревание оплодотворенной яйцеклетки до зрелого плода в наполовину чужеродном организме матери осуществляется за счет супрессорного механизма, который развивается с первых часов после зачатия и действует до развития родовой деятельности. Этот механизм не позволяет иммунной системе матери осуществлять иммунную атаку на плод с целью отторжения на всех этапах его развития [19].
Развивающаяся после зачатия супрессия многофакторна и формируется как за счет продуктов эндокринной системы, так и за счет определенных изменений системных и местных иммунных реакций, выработавшихся в процессе эволюции для защиты полуаллогенного плода от иммунной системы матери: отсутствие на клетках трофобласта классических антигенов системы HLA класса I и II; сдвиг функционального баланса Т-хелперов в сторону клеток 2-го типа и иммунорегуляторная роль плаценты, обеспечивающая своеобразный иммуносупрессивный фон в организме матери [20].
Таким образом, само оплодотворение имеет под собой иммунную природу. Активные процессы, направленные на локальную иммуносупрессию, осуществляются в течение всей беременности в фетоплацентарном комплексе.
В такой ситуации ПВИ является не только высоким риском развития ВПЧ-ассоциированной патологии на фоне физиологического иммунодефицита, но и возможности передачи ее от матери к ребенку во время родов [21]. В 1989 г. доказана вертикальная передача вируса, что подтверждают сообщения об обнаружении ВПЧ в амниотической жидкости беременных и у детей, рожденных от матерей — носителей ВПЧ [22]. Возможный риск колеблется по данным разных авторов от 3% до 80% [23]. Данный разброс объясняется различиями в методике проведения полимеразной цепной реакции (ПЦР) на выявление ДНК ВПЧ. При этом ПВИ может передаваться трансплацентарно и интранатально (в частности, ВПЧ 6-го и 11-го типа). Риск инфицирования прямо пропорционален тяжести инфекции (количеству вирусных частиц) и времени безводного промежутка в родах, однако проведенные исследования свидетельствуют о том, что родоразрешение путем кесарева сечения не снижает риск инфицирования плода, что свидетельствует о преимущественно внутриутробном его заражении [22]. Интранатальное инфицирование может приводить к ювенильному рецидивирующему респираторному папилломатозу (частота составляет 1,7–2,6 на 100 000 детей и 1 на 1500 родов среди женщин с генитальной ПВИ) [24].
Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя эпителия, которые являются для ВПЧ клетками-мишенями. Далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпителия. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [25, 26]. Веские доказательства об ускорении развития аногенитального рака и увеличение онкологического риска при ранней экспозиции ПВИ подчеркивают особую важность не только изучения распространенности ПВИ у детей, а, главное, регулярное и длительное наблюдение за ними, учитывая возможность развития в том числе и аногенитальной неоплазии [27].
В литературе имеются исследования, доказывающие, что при подтвержденной ПЦР ПВИ у матери структурное повреждение компонентов последа в конце беременности определяется в 76,8% случаев и протекает с морфофункциональными признаками хронической плацентарной недостаточности, гипотрофии плода и осложнениями неонатального периода [28, 29].
В настоящее время отмечается увеличение и рост папилломатоза гортани как у взрослых, так и у детей. При этом у взрослых превалирует передача инфекции при ороаногенитальных контактах, а у детей при прохождении через инфицированные родовые пути и контактно-бытовым путем.
Манифестация ювенильного респираторного папилломатоза в 75–85% случаев регистрируется в первые 5 лет жизни; в 5–6% случаев у детей от 6 месяцев до года; в 45% случаев у детей до 3 лет [28].
Клиническая картина респираторного папилломатоза складывается из нарушения голоса и дыхания. Наиболее часто при поражении гортани в области комиссуры и передних отделов голосовых складок развивается охриплость голоса, вплоть до полной его потери. По мере сужения просвета гортани папилломами развивается стеноз, возможна смерть от асфиксии. Патологический процесс в детском возрасте носит активный характер, для него характерны распространенность и частота рецидивирования, в связи с чем дети подвергаются многократным хирургическим вмешательствам с целью удаления папиллом. Многократная повторная эксцизия ларингеальных опухолей приводит к развитию рубцовых осложнений, необходимости трахеостомии, к потере способности говорить, усугублению хронической респираторной гипоксемии. При прогрессировании и распространении опухоли в дистальные дыхательные пути заболевание часто заканчивается фатальным исходом [24].
Учитывая, что заражение ПВИ ребенка с развитием ювенильного рецидивирующего респираторного папилломатоза возможно не только в интранатальном, а и постнатальном периоде, а также нередкую регистрацию ВПЧ-ассоциированной патологии у новорожденных и детей раннего детского возраста, следует более активно и тщательно обследовать пациентов на этапе как планирования беременности, так и во время беременности. При этом внимание уделять не только обследованию на высокоонкогенные типы ВПЧ, но и низкоонкогенные, учитывая, что, как правило, у пациентов, страдающих рецидивирующим респираторным папилломатозом, чаще обнаруживают низкоонкогенные ВПЧ 6-го и/или 11-го типа, они же нередко регистрируются и при аногенитальных бородавках и остороконечных кондиломах на других участках кожи и слизистой.
Под наблюдением находились 76 беременных женщин (срок беременности от 12 до 26 недель) в возрасте от 18 до 42 лет с установленным клиническим диагнозом аногенитальных (венерических) бородавок. Средний возраст пациенток составил 26,3 года. У 53 (69,7%) пациентов длительность заболевания составила от 3 нед до 6 мес, у 23 (30,3%) пациентов — от 6 мес до 1 года. 18 (23,7%) пациенток констатировали о рецидивах аногенитальных бородавок после ранее проведенного лечения методами деструкции (лазерной вапоризации, электрохирургическим иссечением, криодеструкцией). Все пациентки были направлены из женских консультаций на удаление аногенитальных бородавок. Из них только у 2 (2,6%) пациенток отмечено сочетание остороконечных кондилом аногенитальной и экстрагенитальной локализации. У 42 (55,3%) больных, включенных в исследование, ПВИ подтверждалась идентификацией ВПЧ методом полимеразной цепной реакции в режиме реального времени (ПЦР-RT): ДНК ВПЧ типов 16, 31, 33, 35, 52, 58 были выявлены у 18 (42,9%) пациентов, ВПЧ типов 18, 39, 45, 59 — у 14 (33,3%), ВПЧ типов 51, 56 — у 10 (23,8%); на ВПЧ низкого онкогенного типа из них были обследованы только 6 (14,3%) пациенток: 6-й и 11-й типы обнаружены у 5 из них (11,9%). Идентификация ВПЧ методом ПЦР-RT или другим лабораторным методом не проводилась у 34 (44,7%) пациенток. Результаты исследования: при физикальном осмотре пациенток на момент их обращения за медицинской помощью у 39 (51,3%) пациенток были обнаружены остроконечные кондиломы на коже и слизистых экстрагенитальных областей: у 14 (35,9%) на коже соска и околососковой области; у 11 (28,2%) на коже конечностей; у 9 (23,1%) — на коже пупка; у 5 (12,8%) — на слизистой полости рта. В аногенитальной области папилломатозные разрастания регистрировались на коже больших половых губ — у 5 (6,6%), слизистой оболочке вульвы — у 30 (39,5%), в области задней спайки — у 4 (5,3%), на слизистой оболочке наружного отверстия уретры — у 2 (2,6%), на коже перианальной и паховых областей — у 4 (5,3%), на слизистой оболочке влагалища — у 48 (63,2%) больных. Сочетанное поражение нескольких анатомических зон аногенитальной области наблюдалось у 15 (19,7%) пациенток.
Всем пациенткам проведено удаление остроконечных кондилом радиоволновым методом. По нашим наблюдениям оптимальным сроком беременности для проведения данной процедуры определен срок гестации после 16 недель, когда заканчивается основной этап формирования плаценты и иммуносупрессивный фон в организме матери значительно снижается, что резко снижает риск возможных рецидивов.
Таким образом, нередкое обнаружение сочетанной ВПЧ-ассоциированной патологии аногенитальных и экстрагенитальных областей у беременных свидетельствует о необходимости более тщательного обследования таких пациенток с целью не только минимизации риска развития осложнений и рецидивирования ВПЧ-ассоциированной патологии, но и исключения инфицирования ребенка. Более глубокое обследование беременных на ВПЧ, включающего не только высокоонкогенные, но и низкоонкогенные типы, даст возможность избежать или значительно снизить риск развития ВПЧ-ассоциированной патологии у детей.
Литература
Е. И. Юнусова 1 , кандидат медицинских наук
О. В. Данилова, кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
Папилломавирусная инфекция и беременность. Особенности диагностики и тактики ведения/ Е. И. Юнусова, О. В. Данилова, Л. А. Юсупова, Г. И. Мавлютова, З. Ш. Гараева
Для цитирования: Лечащий врач № 5/2018; Номера страниц в выпуске: 56-59
Теги: папилломавирусная инфекция, поражение кожи, половой путь распространения

Привет, друзья, с вами Лена Жабинская!
В нашей стране беременных и девушек, только планирующих беременность чем только не пугают!
Одной из таких страшилок является обнаруженный в анализах вирус папилломы человека. Якобы если он есть в анализах, женщина обязательно заболеет раком шейки матки или ещё каким-то раком.
Так ли он опасен, и как вообще соотносятся ВПЧ и планирование беременности? Будем разбираться сегодня!
Что это такое?
В природе существует более 130 видов папиллома вирусов человека. Это особая группа вирусов, и заразиться ими может только человек.
Все вирусы данного вида можно разделить на две группы:
- Онкогенные – с высоким онкологическим риском.
Это вирусы 82, 68, 59, 58, 56, 52, 51, 45, 39, 35, 33, 31, 18, 16 типов. При этом чаще всего раковые изменения способны вызывать вирусы 18 и 16 типов.
ВПЧ данной группы, как правило, поражают влагалище, шейку матки, отверстия мочевыделительной системы, прямую кишку.
- Не онкогенные — с низким онкологическим риском.
Это вирусы 81, 73, 72, 61, 54, 53, 44, 43, 42, 40, 11, 6 типов.
Самые распространенные типы – 11 и 6 – обычно вызывают генитальные бородавки.
Как можно заразиться?
Абсолютное большинство людей, особенно ведущих активную и разнообразную интимную жизнь, заражаются вирусами обоих групп в молодом возрасте.
- Половые контакты, в том числе оральные и анальные;
- Бытовой (общие мочалки и губки, полотенца, нижнее бельё);
- Контактый (грязные руки);
- При родах от матери с активной инфекцией новорожденному.
Как проявляется?
Здесь начинается самое интересное. Оказывается, сам факт инфицирования вирусом, даже первой группы, с высоким онкологическим риском, вовсе не гарантирует того, что у вас разовьётся рак.
При общем благополучном состоянии здоровья заболевание вообще протекает бессимптомно.
Активизации вируса способствуют:
- Вредные привычки: курение, алкоголизм, наркомания, малоподвижный образ жизни, ожирение.
- Сбой в иммунной системе: обострение хронических заболеваний, инфекции, передающиеся половым путём, беременность.
Чаще всего себя проявляют вирусы второй группы, с низким онкологическим риском. Как именно? Появляются бородавки.
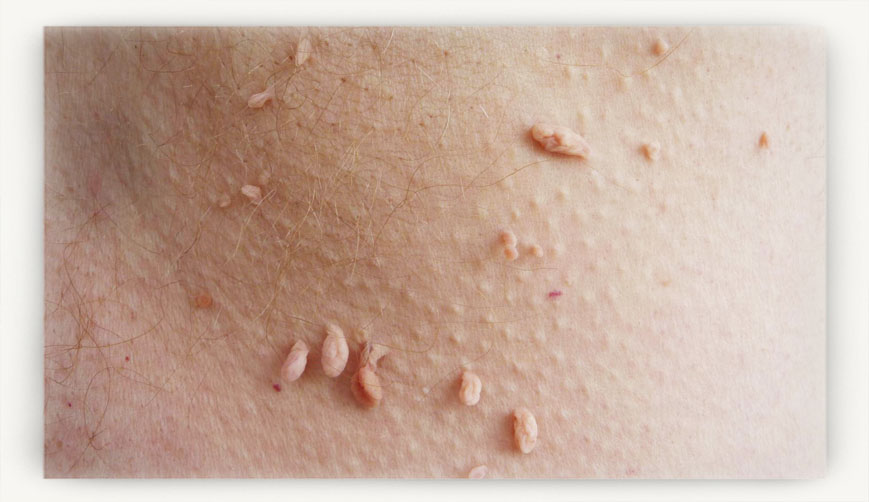
Самое распространённое последствие вирусов первого типа с высоким онкологическим риском – рак шейки матки. Однако данное заболевание развивается не резко, а в течение 3-4 лет.
Как правило, начинается с эрозии, дисплазии. С течением времени именно эти изменения трансформируются в предраковые состояния, и только потом – в рак.
Все эти состояния, в том числе предраковые, способен диагностировать любой гинеколог при обычном осмотре в кресле.
Таким образом, если вы посещаете гинеколога хотя бы раз в год, это заболевание не пройдёт незамеченным.
Если имеются какие-то подозрения на онкологию, обязательно назначается и проводится специальный анализ тканей в лаборатории.
Нужно ли лечить на этапе планирования беременности?
Представим себе ситуацию: вы хотите карапуза и решили подойти к вопросу со всей ответственностью, поэтому сдали кучу анализов.
И вот в анализах обнаруживается ВПЧ. Вы в шоке: откуда, что делать, а если я уже беременна?
Несмотря на отсутствие у вас жалоб и симптомов врач выписывает вам рецепт на мешок лекарств стоимостью как хорошая детская коляска. И вместо того, чтобы выбирать её, вы бежите в аптеку.
Беременность откладывается до лучших времён. Знакомо? Сплошь и рядом. Но правилен ли такой подход?
Вы удивитесь, но в большинстве развитых стран Западной Европы и Америки запрещено лечить женщин от ВПЧ, руководствуясь исключительно анализами, без наличия соответствующей тяжёлой клинической картины заболевания.
Всё потому, что обычно спустя 1-2 года с момента инфицирования более чем в 90% случаев вирус уже не обнаруживается в организме, и женщина благополучно забывает о нём.
И здесь нет никакой разницы, будете ли вы сидеть, сложа руки, или пачками поглощать медицинские препараты и проходить кучу дорогостоящих процедур.
Совсем наоборот, агрессивная терапия медикаментами и всевозможные манипуляции на органах репродуктивной системы без соответствующих на то показаний – не лучшее подспорье для будущей беременности.
Как раз тут можно только догадываться, как всё вышеперечисленное повлияет на протекание беременности и будущего малыша.
Разумеется, если у вас помимо анализов имеются конкретные жалобы, или при осмотре доктор обнаруживает дисплазии средней и тяжёлой степени, предраковое состояние тканей, это требует своевременного эффективного лечения. Но большинство случаев не такие!
Все виды вирусов папилломы человека не оказывают влияния на процесс зачатия ребенка. Никак не влияют на течение беременности. Не имеют последствий и не опасны для плода и будущего ребенка.
Если вы только планируете беременность – занимайтесь этим дальше. Если уже беременны – не забивайте себе голову, спокойно вынашивайте малыша.
Всё лечение при необходимости можно будет пройти уже после родов, если к тому моменту вирус не покинет вас самостоятельно и будет, что лечить.
Берегите себя и будущего малыша, будьте здоровы!
[youtube.player]В период вынашивания ребенка женщине нужно особенно пристально следить за своим здоровьем. В ее руках находится не только состояние собственного организма, но и судьба, а иногда и жизнь будущего малыша. Одна из угроз — вирус папилломы человека. Если в обычном состоянии он хоть и способен привести к тяжелым последствиям в виде рака, то во время беременности болезнь особенно опасна, ведь она отражается на здоровье плода. Какие типы ВПЧ особенно опасны для будущего ребенка и его мамы, можно ли забеременеть при наличии этой болезни и есть ли способы справиться с недугом, обезопасив себя и малыша?

Особенности при беременности
Сразу успокоим читателя — в большинстве случаев вирус папилломы не влияет на развитие плода и не подвергает опасности его жизнь, а также жизнь его матери. Основная сложность кроется в том, что в момент рождения и прохода плода по родовым каналам вирус с высокой долей вероятности передастся малышу. Тонкость заключается в том, что любые типы папилломовируса протекают практически бессимптомно, так что обнаружить его перед беременностью или во время вынашивания плода довольно сложно, для этого требуется сдавать непростые и весьма дорогие анализы.
При этом присутствие в организме женщины ВПЧ никаким образом не влияет на вероятность зачатия, а также успешного вынашивания ребенка. Есть расхожее мнение, что шанс зачать малыша существенно снижается, если девушка является носителем инфекции. В результате этого люди не предохраняются, получаются незапланированные беременности. Тут и начинаются основные проблемы — меры принимать все же следует, ведь передача вируса малышу нежелательна. Так что сексом заниматься допускается, забеременеть можно, но несколько ограничить себя в интимной жизни стоит.
Как ВПЧ влияет на беременность?
За исключением нескольких типов, папилломовирус не оказывает прямого воздействия на малыша. Но этот недуг подрывает защитные силы организма будущей мамы. В итоге иммунитет слабнет, возникает риск заражения другими инфекционными заболеваниями. Начинаются частые простуды, не исключено даже воспаление легких. Эти болезни, в свою очередь, несут серьезную угрозу для здоровья, а иногда и жизни обоих.
Особе внимание стоит обратить на те ситуации, когда речь идет о таких штаммах, как:
Вирус папилломы человека 16 типа — один из наиболее опасных штаммов. Патология способна вызвать тяжелые осложнения, вплоть до рака. Вы можете узнать о том, как протекает ВПЧ 16 у женщин, сложно ли его распознать и как лечить болезнь.
Но не забываем и об онкогенности микроорганизмов. Так как организм женщины во время беременности и без ВПЧ очень уязвим из-за снижения способности иммунитета сопротивляться болезням, 16 штамм с большой долей вероятности может развиться в:
- дисплазию шейки матки;
- раковую опухоль.
Это еще не все — рассмотренные типы ВПЧ особо заразны, передаются они не только половым путем. Это приводит к тому, что во время рождения малыш заражается практически со стопроцентной вероятностью.
Осложняет ситуацию то, что даже если болезнь и удалось выявить, полноценного лечения все равно не получится. Применение антибиотиков до 28 недели беременности запрещено — они могут сказаться на развитии будущего малыша. Да и на более поздних сроках допустимо применение только иммуномодуляторов, витаминных комплексов (ограниченно) и интерферонов. Единственное, что можно сделать без особых последствий, механически удалить разросшиеся кондиломы и папилломы. При этом простое хирургическое вмешательство тут не подойдет, нужно применять:
- лазерную методику;
- криодеструкцию (воздействие экстремально низких температур на пораженные участки).

При этом нет никакого значения, когда именно произошло заражение матери — до беременности или во время, например, при активной половой жизни после зачатия ребенка или в результате повреждения кожи и проникновения в организм инфекции.
Симптомы
Симптоматика папилломовируса очень вялая, причем это никак не зависит от того, есть беременность или нет. Явные признаки болезни проявляются только в 10% случаев, остальные пациентки могут даже не подозревать о том, что в их организмах прогрессирует опасный недуг. Тем не менее некоторые симптомы все же могут наблюдаться:
- выделения из влагалища (реже, чем в случае с болезнью при обычном состоянии организма);
- распространение кондилом и бородавок по всему телу, особенно в районе половых органов и анального отверстия;
- болевые ощущения в нижней части живота, распространяющиеся на поясницу;
- жжение и боль при мочеиспускании (это происходит из-за попадания мочи на кондиломы);
- дискомфортные ощущения по время полового акта.
Также иногда возникают признаки интоксикации организма. Женщины сталкиваются с гипертермией (повышенной температурой тела), слабостью, сонливость, тошнотой, частыми головокружениями. При этом иногда дама становится раздражительной, что нехарактерно для обычного протекания ВПЧ любого типа.
Что делать при ВПЧ во время беременности?
На самом деле собственный иммунитет человеческого организма в состоянии самостоятельно справиться с вирусом папилломы. Но возможно это только в том случае, когда организм крепок и не страдает от других болезней. Во время беременности иммунная система уязвима, она не может дать полноценный отпор вирусу. Так что пускать болезнь на самотек нельзя, нужно обязательно лечиться.
Главное, что следует сделать, пройти полноценное обследование. Для этого следует собрать биоматериал (соскобы влагалища, мазки шейки матки) и отправить на анализы:
- ПЦР;
- бактериальный посев (отличается точностью, но стоит довольно дорого, да и времени занимает много — около трех недель);
- дайджест-тест.
Общий анализ крови сдавать бессмысленно. В лучшем случае он просто покажет наличие в организме инфекции. При этом установить его тип ДНК и разновидность, а также определить чувствительность микроорганизма к тем или иным антибиотикам не получится, для этого нужно более детальное обследование.
Обратите внимание, что во время беременности нужно постоянно отслеживать состояние организма.

Что касается лечения, то тут не все так просто. К медикаментозной терапии прибегают очень редко, так как создается существенный риск для малыша — может нарушиться нормальный ход развития плода. Большинство врачей сходятся во мнении, что применение каких-либо мер оправдано только в том случае, если наблюдаются явные изменения в шейке матки. Для контроля над этой ситуацией женщина должна регулярно проходить кольпоскопию — визуальный осмотр пораженного органа. Другое дело — удаление кондилом. О применяемых методах было рассказано выше, но дело это важное, ведь чем меньше новообразований, тем ниже риск развития рака.
Так как ВПЧ любого типа угнетает иммунитет, нужно позаботиться об укреплении защитных сил организма. Для этого подойдет:
- прием иммуномодуляторов;
- употребление витаминов, желательно в комплексах;
- добавление в рацион овощей и фруктов (они не будут лишними в любом случае).
Главное — не пускать болезнь на самотек. Если пройти терапевтический курс и регулярно наблюдаться у специалиста, то риск неприятных осложнений как для мамы, так и для ее малыша сводится к минимуму.
Если в остальных ситуацией борьба с ВПЧ народными средствами допустима, хоть и с большой натяжкой, при беременности делать этого нельзя.
Последствия ВПЧ при беременности
Для мамы будущего малыша все просто, осложнения такие же, как во всех остальных случаях заражения:
- рак шейки матки;
- нарушение зрения;
- снижение сексуального влечения;
- бесплодие.
Для ребенка все может закончиться фатально еще до появления на свет. Дело в том, что клетки мутированного материнского иммунитета могут атаковать не только сперматозоиды при зачатии, но и плод, который уже начал развиваться. В результате последует выкидыш, причем с большой вероятностью развития бесплодия у матери в будущем. Если этого не произошло, то в случае заражения малыша болезнь будет развиваться в его организме по стандартному сценарию, характерному для всех остальных пациентов.
Для девочек ВПЧ опаснее, чем для мальчиков. Риск развития рака в женском организме существенно выше.
Как планировать беременность при ВПЧ?
Если еще до зачатия в организме была выявлена эта инфекция, сразу отказываться от рождения малыша не стоит. Если соблюдать правила, описанные выше, то риски для мамы и ребенка будут минимальными. Однако перед оплодотворением следует пройти тщательное обследование. Его главная цель заключается не столько в выявлении вируса, сколько в определении его типа. Например, если он окажется не онкогенным, то особых рисков нет, можно рожать.
Но в случае выявления 16, 18 или 31 штамма ВПЧ следует дополнительно обследоваться и прислушаться к консультации врача. Как бы то ни было, но большинство медиков не препятствуют рождению детей зараженной матерью. При правильной терапевтической тактике опасности практически нет, ребенок родится здоровым и обязательно будет радовать родителей своими успехами в будущем.
Также вы можете познакомится с видеороликом, где специалист кратко объясняет как можно подготовится к беременности при ВПЧ.
[youtube.player]С вирусом папилломы человека сталкиваются (иногда не зная об этом) 70% женщин. Поэтому ответ на вопрос о том, можно ли забеременеть при ВПЧ, интересен многим парам. Подавляющее большинство инфицированных девушек успешно беременеет и самостоятельно рожает. Можно предположить, что возбудитель совершенно не опасен для женщины и ее будущего ребенка. Однако некоторые типы ВПЧ могут нанести серьезный вред малышу. Они требуют обязательного лечения еще на этапе планирования.
Чем опасен вирус
Вирус папилломы человека – недуг, насчитывающий порядка 200 штаммов возбудителей. Из них досконально изучено всего около 80. Патология передается преимущественно при половом контакте, но случается бытовое инфицирование. Большая часть возбудителей никак себя не проявляет. Но есть отдельные штаммы ВПЧ, которые представляет опасность для женщин.
Поражая ткани шейки матки, возбудитель вызывает неестественное клеточное деление. Это приводит к увеличению вероятности развития онкологического процесса. Не все штаммы несут столь серьезную угрозу для здоровья и жизни женщины. Некоторые возбудители присутствуют в организме длительное время в латентной форме и не дают о себе знать. Мало определить, что ВПЧ присутствует у женщины. Более важно установить тип возбудителя патологии.
Заболевание протекает в скрытой или обостренной форме. Последняя возникает при снижении резистентности организма. Острая форма ВПЧ сопровождается образованием папиллом.
Кондиломы, именуемые остроконечными папилломами, представляют опасность и нередко становятся признаком вируса со склонностью к малигнизации: ВПЧ 16 и 18. Возбудителями рака также считают штаммы: 31, 35, 52, 59, 82 и некоторые другие. К неонкогенным типам относят ВПЧ 6 и 11.
Можно ли забеременеть с ВПЧ
Планирование беременности и ВПЧ не считаются взаимоисключающими понятиями. Женщины нередко уже находятся в интересном положении, когда узнают о присутствии инфекции в организме. Точно так пациентки, зная о заболевании, могут успешно планировать зачатие. ВПЧ на зачатие никак не влияет – не нарушает функцию яичников, матки и, как правило, не является причиной бесплодия.
Проблемы с планированием могут возникнуть в результате последствий патологии: болезней шейки матки, образования антиспермальных тел, воспаления функционального слоя детородного органа, рака.

Не может не радовать тот факт, что с развитием возможностей медицины все больше пар предпочитают обследоваться перед планированием. Если во время диагностики у женщины обнаружили в активной форме ВПЧ, и планирование беременности следует отложить. Придется сдать анализ на цитологию, чтобы исключить присутствие атипичных клеток на шейке матки. При необходимости врач назначит терапию, подавляющую активность вируса. После проведенного курса можно оценить состояние здоровья пациентки и решить, можно ли беременеть.
Следует отметить, что полностью избавиться от возбудителя не представляется возможным. Противовирусная терапия позволяет снизить концентрацию вируса, предотвратить появление опухолевых новообразований.
Комментарий акушера-гинеколога: от кондилом перед зачатием надо избавиться
Мнение акушера-гинеколога Анны Созиновой:

— Наличие в женском организме ВПЧ не является противопоказанием к беременности и не требует ее немедленного прерывания. Известно около 100 типов ВПЧ, к онкогенным относятся ВПЧ 16 и 18 типов. Сам по себе вирус не влияет на репродуктивную способность женщины, то есть не поражает придатки и матку, поэтому забеременеть с ВПЧ вполне реально.
Но шансы на зачатие существенно снижаются при массивном образовании кондилом на вульве, во влагалище и, особенно в районе шейки матки, что затрудняет проникновение сперматозоидов в полость матки. Кроме того, наличие вируса в организме женщины ослабляет защитные силы, и он становится подверженным различным инфекционным болезням, которые снижают вероятность успешного оплодотворения и развития беременности.
Также возникновение кондилом на слизистой влагалища и шейки вызывает изменение цервикальной слизи, она становится гуще, что препятствует проникновению не только вируса, но и сперматозоидов в полость матки.
Еще одной причиной снижения шансов на беременность служит так называемое перепрограммирование иммунитета женщины, при котором сперматозоиды партнера начнут восприниматься организмом как чужеродные агенты и уничтожаться (иммунологическое бесплодие).
Поэтому наступление беременности следует планировать. Обнаружение ВПЧ при отсутствии внешних проявлений (кондилом) и изменений в мазке на цитологию лечение перед наступлением беременности не проводится.
Если же имеются кондиломатоз и/или дисплазия шейки матки, назначается терапия иммуномодулирующими и противовирусными препаратами, а разрастания ликвидируются хирургическим путем, криодеструкцией, лазером или прижиганием химическими препаратами.

Если при планировании ВПЧ обнаружен у партнера
ВПЧ у мужчин обнаруживается ничуть не реже, чем у женщин. Штаммы, выявленные на этапе планирования у одного партнера, вероятно, присутствуют и у другого. Для инфицирования вирусом папилломы человека достаточно одного полового контакта без барьерной контрацепции.
Если диагностика показывает высокую концентрацию вирусных частиц у мужчины и низкую у женщины, можно не беспокоиться и планировать зачатие. Такое состояние свидетельствует о том, что иммунитет будущей мамы более сильный, чем у ее партнера, и может подавить активность возбудителя.
Врачи говорят о том, что присутствие вируса папилломы человека в организме мужчины не входит в перечень противопоказаний к беременности.
Угрожает ли вирус плоду
Серьезную угрозу для плода вирусная инфекция представляет, если поражает трофобласт – участок, с помощью которого эмбрион контактирует с поверхностью матки. Из-за этого в подавляющем большинстве случаев происходит самостоятельное прерывание на ранних сроках. Иногда женщина может даже не знать о том, что была беременна. Поэтому пациенткам с привычным невынашиванием в обязательный перечень обследований включают анализ на ВПЧ нескольких видов. Инфекция, сопровождающаяся появлением кондилом с папилломами – опасное заболевание для женщин в положении.
Как показывает практика, внутриутробное заражение практически исключено, однако возбудитель влияет на иммунный статус. Снижение резистентности организма приводит к инфекционным заболеваниям, которые могут негативно сказаться на течении беременности.
Заражение новорожденного может случиться во время его прохождения по родовым путям. Если поражена шейка матки, на ней присутствуют возбудители патологии, то они с легкостью перемещаются на кожу, слизистые малыша. Поэтому перед родами женщине назначают диагностику: кольпоскопию, мазок на цитологию.

Обнаружение вируса папилломы человека не является противопоказанием для естественных родов, если нет сопутствующих заболеваний. Даже когда концентрация возбудителя высокая, женщина может рожать самостоятельно. Противовирусное лечение, как правило, не назначается, так как лекарственные средства от ВПЧ могут нанести вред формирующему и растущему эмбриону.
Кесарево сечение при вирусе папилломы человека рекомендуется, если есть серьезный риск для ребенка, а половые пути женщины поражены атипичными клетками. Неоплазия шейки матки также является основанием для использования хирургического метода родоразрешения. Не известно, как могут повести себя пораженные ткани при естественном раскрытии наружного зева.
Лечение
Эффективные способы лечения папиллом включают в себя противовирусную и иммуномодулирующую терапию, подавляющую активность возбудителя и повышающую иммунитет. Также пациенткам назначаются биологические добавки, витаминные комплексы.
Современные методы удаления папиллом – лазер, обработка низкими температурами, прижигание – позволяют избавиться от последствий заболевания. При комплексном подходе результаты оправдывают ожидания.
Чтобы предотвратить негативное влияние вируса папилломы человека на будущего ребенка важно подавить активность возбудителя еще на этапе планирования. ВПЧ не является поводом для отказа от материнства. Женщины с таким диагнозом беременеют и рожают, даже при опасных штаммах вирусной инфекции.
[youtube.player]Читайте также:
- Инфекция у ребенка сильная сонливость
- Бактериофаги при лор инфекциях
- О совершенствовании мероприятий по профилактике чесотки и дерматомикозов
- Разноцветный лишай это дерматомикоз
- Травы при инфекционном поносе
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

