Разноцветный лишай это дерматомикоз
Отрубевидный лишай (синоним - разноцветный лишай) – это грибковое поражение поверхностного рогового слоя кожи (эпидермиса) у человека.
Латинское название: Pityriasis versicolor
Код по МКБ10: B36.0
Другие синонимы: лишай желтый, лишай разноцветный, солнечный грибок, солнечный или пляжный лишай.
Лечение отрубевидного лишая – у дерматолога.
Содержание:
Причины
Единственная причина возникновения отрубевидного лишая у человека - дрожжеподобный грибок Pityrosporum (то есть он похож на дрожжевые грибки).
Этот возбудитель имеет три формы: Malassezia furfur (мицелиальная форма), Pityrosporum orbiculare (округлая форма) и Pityrosporum ovale (овальная форма грибка). В норме у человека в коже могут находиться Pityrosporum orbiculare и Pityrosporum ovale, но лишай они не вызывают. Как только эти формы грибка переходят в форму Malassezia furfur, у человека развивается разноцветный лишай.
Болеют в основном молодые люди, чаще мужчины, в странах с жарким и влажным климатом. Дети и старики крайне редко болеют.
Если отрубевидный лишай появляется у ребенка или пожилого человека, следует искать основное заболевание или предрасполагающий фактор, которые и привели к развитию грибковой инфекции на коже.
Заболевание хроническое, часто возникают рецидивы.
Контагиозность (то есть заразность) низкая. То есть грибок, конечно, передается от человека к человеку. Но заразиться от больного отрубевидным лишаем вам вряд ли удастся. Ведь с вероятностью 90% этот возбудитель есть у каждого человека на Земле.
Кроме главной причины, выделяют предрасполагающие факторы, которые способствуют развитию грибка в коже человека:
- сахарный диабет и другие эндокринные заболевания,
- ВИЧ и иммунодефицит в результате лечения рака крови,
- повышенная потливость тела человека,
- стрессы,
- наследственная предрасположенность, особенный состав пота и избыток кожного сала,
- заболевания органов ЖКТ,
- в целом – снижение иммунитета, который призван бороться с грибком.
Симптомы
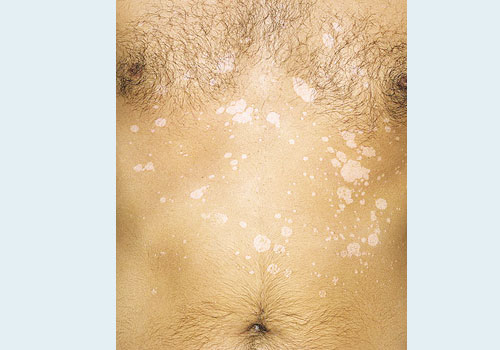
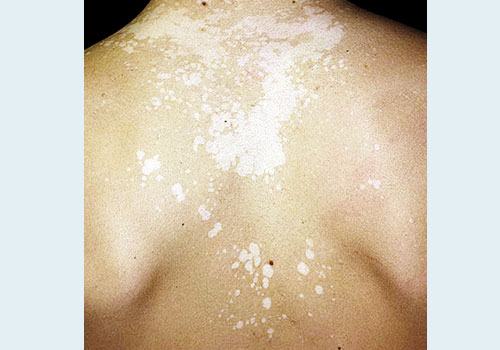
- Основные симптомы и жалобы больных: пятна, небольшой зуд и шелушение.
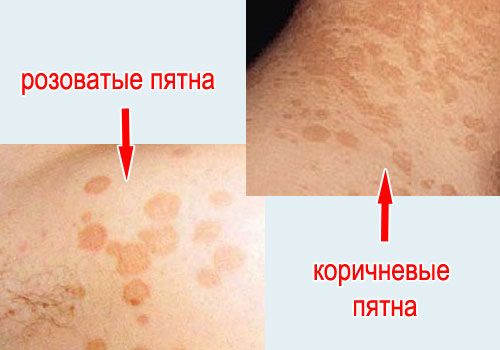
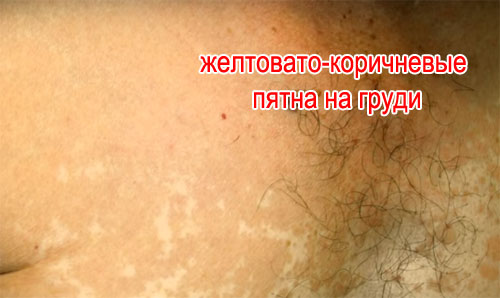
- Главный симптом разноцветного лишая – пятна на коже разного цвета: розоватые, белые и желтовато-коричневые пятна.

Если отрубевидный лишай располагается на волосистой части головы, это называется себореей, или перхотью.
Симптомы точно такие же – пятна, кожа головы чешется, шелушение. При этом как раз шелушение и беспокоит чаще всего пациентов.
Как лечить отрубевидный лишай на голове и других оволосенных участках тела – да точно также, как и на остальных участках тела. Только выбирать надо не крем или мазь, а спрей или раствор для наружной обработки кожи плюс шампунь с противогрибковым средством.
Диагностика
Диагноз отрубевидного лишая у человека ставится на основании:
1) Основных симптомов: пятна на коже разного цвета, сливающиеся в конгломераты.
2) Отрубевидное шелушение пятен.
3) Пятна без воспаления.
4) Диагностика под микроскопом – главный инструментальный метод диагностики разноцветного лишая. Соскабливают отшелушенные частички кожи с поверхности пятен, обрабатывают калиевой щелочью и смотрят под микроскопом. Видны как сами грибы, так и их мицелий.
5) Осмотр кожи под лампой Вуда. Лампа Вуда (Wood) – это ультрафиолетовая люминисцентная лампа с увеличительным стеклом для осмотра кожи.
Пятна отрубевидного лишая под лампой Вуда дают отличное от окружающей кожи желто-зеленоватое свечение или красновато-бурое. Причем разноцветные между собой пятна лишая дают также разное свечение и под лампой Вуда.

6) Йодная проба, или проба Бальцера – важный диагностический симптом. Ее можно провести в домашних условиях и если не поставить, то заподозрить диагноз разноцветного лишая самому.
Берут настойку йода, смазывают пятна и окружающую здоровую кожу. Через несколько секунд протирают, чтобы не было капель йода на коже. Здоровая кожа становится желтоватой, а пятна отрубевидного лишая избыточно впитывают йод и становятся коричневыми.
7) Симптом Бенье, или муковидное шелушение. При поскабливании очагов поражения кожи, например предметным стеклом или скальпелем, появляется мелкое муковидное шелушение.
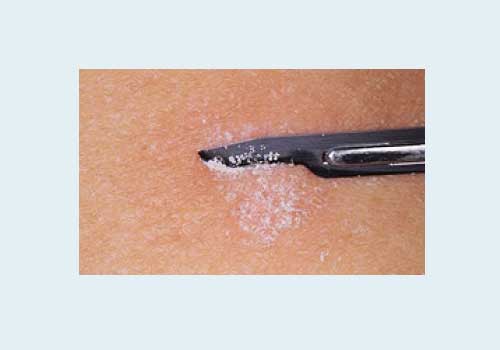
Дифференциальная диагностика проводится:
- С невусом Беккера в стадии, когда еще нет роста волос. Читать статью про невус Беккера.
- С розовым лишаем Жибера также в начальной стадии. Читать материал про розовый лишай.
Лечение
Лечение отрубевидного лишая имеет лишь косметические показания, так как ни воспаления, ни поражения других органов при этой болезни нет. Такие больные незаразны, так как грибок присутствует практически у всех людей, дело лишь в иммунитете.
Как надо лечить отрубевидный лишай:
1) Коррекция основного заболевания (если такое есть), приведшего к появлению отрубевидного лишая. Нельзя забывать об этом направлении. Обязательно надо избавиться от провоцирующего фактора.
2) Местное лечение кожи.
Проводится всегда.
Используются кремы, мази, шампуни, спреи и растворы с противогрибковыми (антимикотическими) средствами.
- Кетоконазол (микозорал или низорал) – мазь или крем. Смазывают пораженные лишаем участки 1-2 раза в день в течение 3 недель – до исчезновения симптомов отрубевидного лишая.
- Акридерм ГК. читать подробно про Акридерм ГК Это мазь, в составе которой бетаметазон + клотримазол + гентамицин. Используется при разноцветном лишае редко, в основном при сочетанной вторичной инфекции и большой выраженности высыпаний. Курс лечения 1-2 недели, затем переходят к обычным, негормональным кремам.
- Тридерм. читать подробно про Тридерм Это западный аналог Акридерма ГК, только дороже. Инструкция по применению такая же.
- Шампунь Низорал – для мытья тела и головы. Голову тоже надо лечить, так как перхоть присутствует почти у всех пациентов с цветным лишаем.

Точно такая же схема лечения при использовании следующих местных противогрибковых средств:
- клотримазол (крем или раствор),
- миконазол (крем),
- тербинафин (ламизил) – крем,
- фунготербин (спрей или гель),
- оксиконазол (крем),
- термикон (спрей или крем).
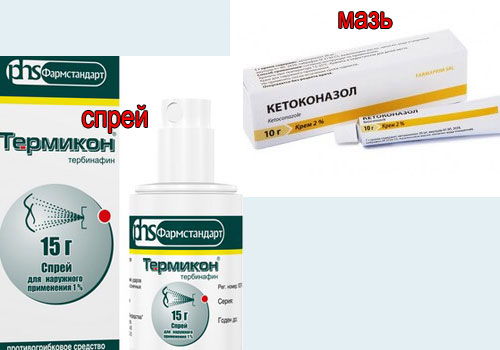
Если разноцветный лишай поражает участки с ростом волос (на голове, в паху, на половых губах или члене), лучше использовать не мази или кремы, а спреи или растворы вышеназванных препаратов.
3) Общее лечение.
- при распространенных поражениях на больших участках кожи,
- при ослабленном иммунитете,
- при неэффективности местного лечения спустя 2 недели.
Но ряд дерматологов советует всегда использовать системные противогрибковые препараты одновременно с кремами или мазями. Эффективность такого лечения выше благодаря воздействию на грибы в волосяных луковицах.
Внимание: общее лечение без местного лечения неэффективно!
Назначаются противогрибковые препараты в таблетках или капсулах, которые надо принимать внутрь.
- Флуконазол (в капсулах по 150 мг). Как принимать: по 2 капсулы 1 раз в неделю – на курс 2 недели. То есть приняли в понедельник 2 капсулы, через неделю – еще 2 капсулы. Быстро, дешево и эффективно.
- Итраконазол – по 200 мг один раз в день – в течение 1 недели.
- Кетоконазол – по 200 мг один раз в день – в течение 3-4 недель.

- Флуконазол – по 2 капсулы 1 раз в неделю – курс 2 недели.
- Шампунь Низорал – мыть голову и тело ежедневно вечером первую неделю. И через день – 2 и 3 неделю.
- Вместо Низорала для тела можно использовать спрей Термикон – 1 раз в день наносить на пораженные участки – 3 недели.
- Салициловая кислота – смазывать пораженные участки 1 раз в день утром.
- Прием поливитаминов (Компливит, Селмевит и другие).
- Комплекс мероприятия для повышения иммунитета. Читать статью - как повысить иммунную систему.
- Нельзя принимать никакие противогрибковые средства внутрь, так как они могут отрицательно подействовать на плод.
- Наружно, местно лучше всего использовать шампунь Низорал. И только в тех случаях, когда польза для тела матери превышает риск для плода. Лечение следует согласовать со своим гинекологом.
- В большинстве случаев лучше дождаться родов и потом провести полноценный курс лечения.
- Запомните: возбудитель никак на плод не действует и на роды не влияет.
- Не принимать препараты внутрь.
- Не обрабатывать мазями и кремами грудь.
- Должен исчезнуть первый симптом - шелушение на пятнах.
- Должны пройти пятна, по крайней мере розовые и коричневые. Белые пятна еще какое-то время могут сохраняться, пока кожа равномерно не загорит на солнце.
- Должны отсутствовать грибы и нити мицелия грибов в соскобе с кожи.
Профилактика
Запомните: если пятна прошли, это не значит, что они не вернутся. Болезнь хроническая, навсегда вылечить не удается. Поэтому обязательна профилактика!
- Прием кетоконазола – 400 мг один раз в месяц – каждый месяц. Либо прием другого противогрибкового препарата.
- В мае месяце, перед тем, как начнется летний период: шампунь Низорал – мыться один раз в день – 3 дня подряд.
- Одежду стирать при 95% на весь период лечения.
- Одежду проглаживать горячим утюгом на весь период лечения.
- Не носить синтетическую одежду – она не впитывает пот.
- При избыточной потливости: применение антиперспирантов и одежду часто менять!
- Лечение всех заболеваний и коррекция состояний, которые привели к появлению отрубевидного лишая.
- Укрепление иммунной системы разными методами – обязательно.
- Можно ли ходить в солярий и загорать? На время лечения – нельзя. После лечения – можно и даже нужно слегка загорать на солнце, так как солнечный свет убивает возбудителя - грибок.
Отзывы
Отзывы пациентов: чаще всего проводимые курсы лечения современными препаратами дают положительный эффект. Признаки болезни исчезают быстро. Но спустя несколько месяцев они могут вернуться. Болезнь хроническая и как ее вылечить раз и навсегда – никто не знает.
Отзывы и рекомендации врачей-дерматологов: необходимо проводить самостоятельную профилактику рецидивов болезни, а один раз в 3 месяца показываться дерматологу.
С отрубевидным лишаем служат в армии. Правда, если у парня рецидив заболевания и есть жалобы (зуд, шелушение), то ему могут дать отсрочку от призыва с направлением на лечение в кожно-венерический диспансер. К следующему призыву в армию он должен вылечить рецидив болезни.
Микозы — группа вызываемых антропофильными и зоофильными грибами инфекционных заболеваний, склонных к хроническому течению с преимущественным поражением кожи, ее придатков (волос и ногтей) и слизистых оболочек (поверхностные микозы) и/или с поражением мягких тканей, костей, внутренних органов, головного мозга и его оболочек (глубокие, или системные микозы).
Микозы являются убиквитарными инфекциями, однако наиболее благоприятные условия для их распространения среди людей существуют в регионах с теплым и влажным климатом в странах Азии, Америки, Африки и Океании, где течение грибювых заболеваний приобретает ряд особенностей.
Манифестная микотическая инфекция в большинстве случаев развивается в организме людей с врожденными или приобретенными нарушениями иммунобиологической резистентности. Последние нередко становятся следствием тропических инфекционных (например, лепра, туберкулез, ВИЧ/СПИД и др.) и паразитарных (малярия, лейшманиозы, шистосомозы и др.) заболеваний, белково-энергетической недостаточности, распространенных среди населения тропических регионов мира.
Заболевания характеризуются поражением самого поверхностного рогового слоя кожи и кутикулы волос без заметных воспалительных изменений в коже, представлены разноцветным (отрубевидным) лишаем и пьедрой.
Возбудитель — Pityrosporum furfur (Malassez) s P orbiculare. В чешуйках рогового слоя после обработки едким кали представлен в виде мицелия диаметром 2,5-4 мкм и спорами с двухконтурной оболочкой диаметром 8 мкм. Культивируется на среде Sabouraud с добавлением пенициллина и стрептомицина в виде беловато-желтых блестящих колоний и на мясо-пептонном агаре, оптимальная температура роста 37 °С.
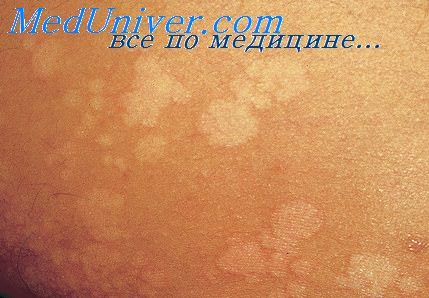
Резервуар возбудителей — инфицированные люди. Заражение осуществляется при прямом контакте или пользовании общей одеждой. Наиболее восприимчивы лица молодого возраста, у детей до 7-летнего возраста не наблюдается, в пожилом возрасте встречается редко. Широкое распространение отмечается в тропических регионах.
Возникновению болезни способствует повышенная влажность и высокая температура воздуха, повышенная потливость при недостаточной вентиляции, нарушение химизма кожи вследствие эндокринных расстройств, недостаточного питания и нарушения функции внутренних органов
Рост кератинофильного гриба приводит к появлению вокруг волосяных фолликулов и далее на других участках кожи желтовато-розовых, быстро приобретающих коричневатую окраску и слегка возвышающихся пятен. У людей с темной кожей участки поражения имеют более светлую окраску, чем здоровая кожа.
Поражения обычно локализованы на шее, груди, спине, животе, могут распространяться на другие участки тела. У детей часто поражается волосистая часть головы без выпадения волос. В атипичных случаях появляются сквамозные, уртикоподобные, витилигоподобные и другие элементы
В дальнейшем в области пятен возникает мелкочешуйчатое (отрубевидное) шелушение. При инсоляции в местах шелушения остаются светлые (естественного цвета) участки (псевдо лейкодерма).
Разновидностью болезни является белый отрубевидный лишай (Pityriasis versicolor alba), возбудитель которого продуцирует токсины, угнетающие образование меланина.
Течение болезни хроническое с периодами обострения в теплый сезон.
Разноцветный лишай имеет характерную клиническую картину, но требует дифференциальной диагностики с сифилидами, витилиго, розовым лишаем Подтверждение диагноза достигается обнаружением типичных мицелия и спор в чешуйках рогового слоя, обработанных едким кали, а также путем культивирования Р furjur на среде Sabouraud и мясо-пептонном агаре.
Лечение. Пораженные участки кожи обрабатывают по утрам 3-5% салициловым спиртом или 5% салициловой мазью, ундециленовой кислотой. Высокоэффективен крем с 1% клотримазола (Clotrimazole, Trimysten), наносимый перед сном Курс лечения 12-14 дней Необходимо ежедневное плательное мытье со сменой белья
Для профилактики обесцвечивания кожи при солнечном облучении можно применять метоксален (Methoxsalen) и аммидин (Meladinine) по 2 табл. за 2 часа до инсоляции Профилактика. Тщательное соблюдение гигиенического режима, предупреждение гипергидроза, использование рациональной одежды и полноценое питание.
Что такое дерматомикоз (стригущий лишай)
Симптомы дерматомикоза
Пути заражения и факторы риска дерматомикоза
- От человека к человеку. Стригущий лишай часто распространяется через контакт "кожа-к-коже" с инфицированным человеком.
- Личные вещи зараженного человека. Грибок может передаваться при контакте с предметами или поверхностями, которыми пользовался или прикасался зараженный человек: одежда, полотенца, постельное белье, расчески и др.
- От животного к человеку. Заразиться можно, прикасаясь к зараженному животному. Собаки, кошки и коровы, шиншиллы и других мелкие экзотических домашние питомцы - наиболее часто являются источником стригущего лишая.
- Контакт с почвой. В редких случаях стригущий лишай может передаваться человеку через контакт с инфицированной почвой. Обычно для этого требуется длительный контакт и сильно зараженный грунт.
- Возраст менее 15 лет
- Проживание в сыром и/или тесном помещении
- Тесный контакт с инфицированным человеком или животным
- Обмен одеждой с другими людьми
- Участие в спортивных мероприятиях, которые предполагают длительный контакт кожа-к-коже, таких как борьба
- Ношение обтягивающей или тесной одежды
- Наличие заболеваний, ослабляющих иммунную систему
- Что является причиной моих симптомов?
- Нужны ли дополнительные анализы или тесты для подтверждения диагноза?
- Какое лечение является наиболее эффективным при этой болезни?
- Это временное состояние, я смогу от него избавиться?
- Какие альтернативные методы лечения существуют?
- Если оставить это без лечения - могут ли эти симптомы пройти самопроизвольно?
- Что я могу сделать, чтобы предотвратить распространение инфекции на членов моей семьи?
- Когда вы впервые заметили эти симптомы?
- Как сыпь выглядела в начале болезни?
- Была ли у вас подобные высыпания ранее?
- Кто-то из членов семьи, или домашних питомцев, болеют стригущим лишаем?
- Вы ощущаете боль или зуд в месте сыпи?
- Использовали ли вы какие-либо лекарства самостоятельно? Каков был эффект? Когда вы их применяли в последний раз?
Лечение
Домашние методы лечения дерматомикоза
Профилактика дерматомикозов
- Информируйте себя и других. Будьте осведомлены о риске инфекции стригущего лишая от зараженных людей и домашних животных. Расскажите своим детям о стригущем лишае, как его выявить и как избежать заражения. Особенно часто этому заболеванию подвержены молодые животные- котята и щенки.
- Регулярно мойте голову с шампунем себе и своим детям.
- Держите руки в чистоте. Убедитесь, что ваш ребенок моет руки каждый раз после возвращения с прогулки. Особенно тщательно относитесь к общественным местам: школам, детским садам, спортивным залам и раздевалкам.
- Избегайте зараженных животных. Чаще всего такие животные имеют участки кожи без меха. Однако в некоторых случаях вы можете не заметить никаких признаков заболевания у зараженного животного (особенно у котят). Попросите вашего ветеринара проверить вашего домашнего питомца на стригущий лишай.
- Не обменивайтесь личными вещами. Научите своих детей не позволять другим детям использовать их одежду, полотенца, расчески и другие личные вещи, а также брать эти вещи у других детей.
- Научите своих детей не меняться с другими одеждой, полотенцами, расческами и другими личными вещами
Читайте также



мион (myonum, LNH; греч. mys, myos мышца) - поперечнополосатое мышечное волокно в совокупности с его базальной оболочкой, кровеносными и лимфатическими капиллярами и нервным аппаратом. [[Категория:Нек.
магнитная запись - фиксирование на ферромагнитном материале последовательности электрических сигналов с целью их последующего воспроизведения; широко применяется для накопления диагностической.
лихорадка денге классическая (f. dengue classica; син.: лихорадка "жирафов", лихорадка костоломная, лихорадка суставная) - клиническая форма лихорадка денге, характеризующаяся двухфазной лих.
Подборка реферативных статей по дерматологии составленая доктором дерматологом Владимиром Омельяновичем
неділя, 13 січня 2008 р.
Понятие “грибковые заболевания кожи” включает большое количество различных болезней, однако наиболее часто встречающимися в нашей стране являются следующие: разноцветный лишай, дерматофитии и кандидоз.
Наиболее часто встречающиеся микозы кожи
Разноцветный (отрубевидный) лишай
Заболевание проявляется появлением на коже верхней половины туловища, плеч, шеи, живота, подмышечных впадин, паховой области, бедрах, половых органах, изредка на лице желтоватых точек, которые путем медленного периферического роста превращаются в округлые, резко очерченные пятна диаметром до 1 см. Цвет высыпаний на незагорелой коже обычно желтоватый, различной насыщенности, но может широко варьировать – от бледно-кремового до темно-бурого; на загорелой – белый. Поверхность высыпаний покрыта отрубевидными чешуйками.
Дерматофития стоп
Заболевание проявляется покраснением, шелушением и повышенным ороговением кожи, образованием везикул и пузырей. Возможны явления мокнутия, особенно при локализации в области межпальцевых складок. Субъективно заболевание может протекать бессимптомно или проявляться зудом; в случае присоединения бактериальной инфекции появляются болезненные ощущения.
Дерматофития туловища
На коже туловища и конечностей (за исключением стоп и кистей) появляются беспорядочно расположенные мелкие или крупные шелушащиеся бляшки красноватого или буроватого цвета с четкими границами. Пациенты предъявляют жалобы на легкий зуд в местах высыпаний.
Это заразное заболевание, однако оно развивается лишь при условиях, благоприятных для возбудителя: повышенные потливость и салоотделение, снижение иммунитета, замедление физиологического шелушения кожи, патология внутренних органов и желез внутренней секреции, длительное лечение кортикостероидами, повышение влажности окружающего воздуха. Обычно гриб уже имеется на кожных покровах здорового человека, а начало заболевания связано с активацией возбудителя в связи с перечисленными факторами. Болеют лица обоего пола. Соотношение между больными мужчинами и женщинами составляет 2:1. Чаще это молодые люди в возрасте от 20 до 40 лет. После 40 лет заболеваемость резко снижается.
Заболевание проявляется появлением на коже верхней половины туловища, плеч, шеи, живота, подмышечных впадин, паховой области, бедрах, половых органах, изредка на лице желтоватых точек, которые путем медленного периферического роста превращаются в округлые, резко очерченные пятна диаметром до 1 см. Цвет высыпаний на незагорелой коже обычно желтоватый, различной насыщенности, но может широко варьировать – от бледно-кремового до темно-бурого; на загорелой – белый. Поверхность высыпаний покрыта отрубевидными чешуйками. Наиболее часто больных беспокоит косметический дефект.
Лечение разноцветного лишая проводится путем втирания кератолитических и фунгицидных средств. При распространенном варианте заболевания или рецидивах показан прием системных антимикотиков. Следует помнить, что применение системных антимикотиков возможно только под контролем дерматолога.
Дерматофитии, или дерматомикозы, – группа микозов, вызываемых дерматофитами – нитчатыми грибами, которые поражают ороговевшие кератиноциты (роговой слой эпидермиса, ногти и волосы). Дерматофитии делятся на эпидермомикозы (поражение эпидермиса), трихомикозы (поражение волос) и онихомикоз стоп (поражение ногтей стоп).
Дерматофиты не являются постоянной флорой кожного покрова человек. Источниками заражения могут быть больной человек (обычно заражение происходит через предметы обихода), животные (обычно это кошки или собаки), почва.
Из этой обширной группы грибковых мы рассмотрим следующие дерматозы: дерматомикоз гладкой кожи, паховую эпидермофитию, дерматофитию кистей, дерматофитию стоп и онихомикозы.
Термином “дерматофития стоп” обозначается грибковое поражение кожи стоп. Чаще болеют люди, склонные к аллергическим заболеваниям. Заболевание наиболее распространено в возрастной группе от 20 до 50 лет, мужчины болеют чаще женщин. Инфицирование происходит при ношении обуви, носков, чулок больного данным микозом и при посещении спортзала, бассейна, душевой, бани, где отпавшие чешуйки кожи и кусочки ногтевых пластинок больных дерматофитией могут попасть на влажную кожу стоп здорового человека. К факторам риска относятся жаркий влажный климат, ношение закрытой, неудобной обуви, повышенная потливость. Из предрасполагающих заболеваний наиболее значимой служит хроническая венозная недостаточность.
Заболевание проявляется покраснением, шелушением и повышенным ороговением кожи, образованием везикул и пузырей. Возможны явления мокнутия особенно при локализации в области межпальцевых складок. Субъективно заболевание может протекать бессимптомно или проявляться зудом; в случае присоединения бактериальной инфекции появляются болезненные ощущения. Обычно поражаются обе, реже — одна стопа.
При остром течении заболевания и преобладании явлений мокнутия применяют примочки с жидкостью Бурова и жидкостью Кастеллани. Для удаления роговых наслоений используют различные кератолитические средства. Основным этапом лечения является назначение антимикотических препаратов. Используют местные противогрибковые средства, например 1% крем “Тербизил”. В случае неэффективности местных противогрибковых средств, сопутствующем онихомикозе, обширном поражении и подошвенной форме дерматофитии стоп применяют противогрибковые препараты внутрь. Однако системное лечение дерматофитий сопряжено с риском побочных эффектов и требует осторожности, поэтому его следует проводить только под контролем дерматолога.
Меры профилактики включают ношение индивидуальной обуви дома, в общественных банях, бассейнах, душевых, а также дезинфекция обуви (прокладки и стельки протираются 25% раствором формалина или 0,5% раствором хлоргексидина биглюконата, после чего обувь на 2 ч помещают в полиэтиленовый пакет и потом проветривают до высыхания). Носки и чулки следует периодически дезинфицировать кипячением в течение 10 мин.
Онихомикоз стоп – это грибковые инфекции, при которой поражаются ногтевые пластинки ног. Из всех пациентов с поражением ногтей, ногти на стопах поражены у 80%, особенно часто страдают ногтевые пластинки больших пальцев. Заболевание, как правило, начинается в возрасте 20–50 лет. Мужчины болеют несколько чаще женщин. Инфицирование происходит при контакте с патогенными грибами, которые обычно содержатся в чешуйках кожи и кусочках ногтевых пластинок больных людей. Факторы риска при онихомикозах стоп те же, что и при дерматофитии стоп.
Заболевание проявляется утолщением, разрыхлением и ломкостью ногтя. Процесс разрушения медленно распространяется и может захватить весь ноготь.
Лечение онихомикоза стоп представляет большие трудности. Средства для наружного применения эффективны только в начале заболевания. При вовлечении в патологический процесс большой части ногтевой пластинки необходима системная противогрибковая терапия.
Меры профилактики те же, что и при дерматофитии стоп.
Этот вид дерматофитии объединяет поражение любых участков тела, за исключением стоп, кистей, головы и паховой области. Обычно заражение происходит при заносе патогенных грибов самим пациентом с других очагов поражения (если пациент страдает дерматофитией стоп или волосистой части головы). Другие источники инфекции – животные и почва. Наибольшему риску подвергаются люди, страдающие дерматофитией стоп, работающие с животными, – фермеры, ветеринары, кинологи и д.р.
На коже туловища и конечностей (за исключением стоп и кистей) появляются беспорядочно расположенные мелкие или крупные шелушащиеся бляшки красноватого или буроватого цвета с четкими границами. Пациенты предъявляют жалобы на легкий зуд в местах высыпаний.
Паховая эпидермофития – подострое или хроническое заболевание с поражением кожи бедер, лобковой и паховой областей. Чаще болеют взрослые мужчины. Обычно паховая дерматофития возникает у больных дерматофитией стоп. Занос инфекции происходит через руки больного. К этому может предрасполагать жаркий влажный климат, длительное лечение кортикостероидами для наружного применения.
В лобковой и паховой областях большие шелушащиеся бляшки красноватого или буроватого цвета, дугообразных или полициклических очертаний, с четкими границами. По краям бляшек находятся папулы и пустулы. Высыпания могут распространяться на ягодицы. Жалоб, как правило, нет. Иногда отмечается зуд.
Для лечения применяют местные противогрибковые средства.
Для предотвращения рецидивов необходимо излечение сопутствующей дерматофитии стоп и онихомикоза. В общественных бассейнах следует пользоваться тапочками. Желательна периодическая обработка паховой области присыпкой с противогрибковыми средствами.
Дерматофития кистей носит хронический характер и часто сочетается с дерматофитией стоп. Нередко поражена одна рука (у правшей – правая).
Выделяют различные формы дерматофитии кистей, характеризующиеся появлением высыпаний в виде папул и везикул, изредка – пузырей или четко очерченных шелушащихся очагов красного цвета, появляются трещины. Пациенты предъявляют жалобы на зуд, при трещинах – на боль.
Для лечения применяются местные противогрибковые средства: 1% крем “Тербизил” и некоторые другие антимикотические кремы, их следует наносить на очаги поражения 1–2 раза в день, но из-за толстого рогового слоя эпидермиса лечение одними лишь местными средствами часто малоэффективно. При данной форме дерматофитии, как правило, необходим прием системных антимикотических средств под контролем дерматолога.
Для предупреждения рецидивов необходимо вылечить сопутствующую дерматофитию стоп, паховую дерматофитию или онихомикоз.
Кандидоз кожи – поверхностная инфекция, вызываемая дрожжеподобными грибами рода Candida, обычно Candida albicans. Чаще всего локализуется на влажных участках кожи. К заболеванию предрасполагают следующие факторы: повышенная потливость, сахарный диабет, нарушения иммунитета, лечение кортикостероидами, истощение, жаркий климат. В понятие “кандидоз кожи” входят следующие нозологии: кандидоз кожных складок, межпальцевой кандидоз, баланит и баланопостит, вульвит, пеленочный дерматит, кандидоз ногтей и ногтевых пластинок, кандидозный фолликулит.
Кандидоз кожных складок – на фоне покраснения появляются пустулы, после вскрытия которых образуются эрозии. Рост и слияние эрозий приводит к образованию эрозированных очагов с четкими границами, по краям которых имеются мелкие пустулы. Жалобы на зуд.
Межпальцевой кандидоз – первыми появляются пустулы, после вскрытия которых образуются эрозии, окруженные белым венчиком утолщенного эпидермиса. Жалобы на зуд и жжение.
Баланопостит и баланит – на головке полового члена и внутреннем листке крайней плоти имеется пустулы, эрозии, пятнисто-папулезные высыпания, диффузная эритема. Жалобы на боль, жжение, выделения из полости крайней плоти.
Вульвит – в области вульвы эритема, отек, пустулы, эрозии, покрытые легко удаляемым белым творожистым налетом.
Пеленочный дерматит – в области ягодиц, паховой области, внутренних поверхностях бедер имеются эритема, отек, папулы, пустулы, эрозии. Очаг высыпаний окружает белый венчик отслаивающегося эпидермиса.
Кандидоз ногтей и ногтевых валиков – ногтевые валики гиперемированы и отечны, как бы нависают над ногтем. При надавливании отмечается болезненность и выделяется сливкообразный гной. Ногтевая пластинка меняет цвет на желтый, зеленый или черный, на ней появляются борозды.
Кандидозный фолликулит – мелкие папулы в устьях волосяных фолликулов.
При легких вариантах кандидоза кожи с единичными локализациями достаточно применение средств наружной терапии. При распространенном кандидозе, тяжелом и упорном его течении, а также при неэффективности его наружной терапии показан прием противогрибковых препаратов внутрь под контролем дерматолога.
Для профилактики кандидоза необходимо поддерживать кожные складки в чистом и сухом состоянии.
Читайте также:


