Как передается инфекция кости
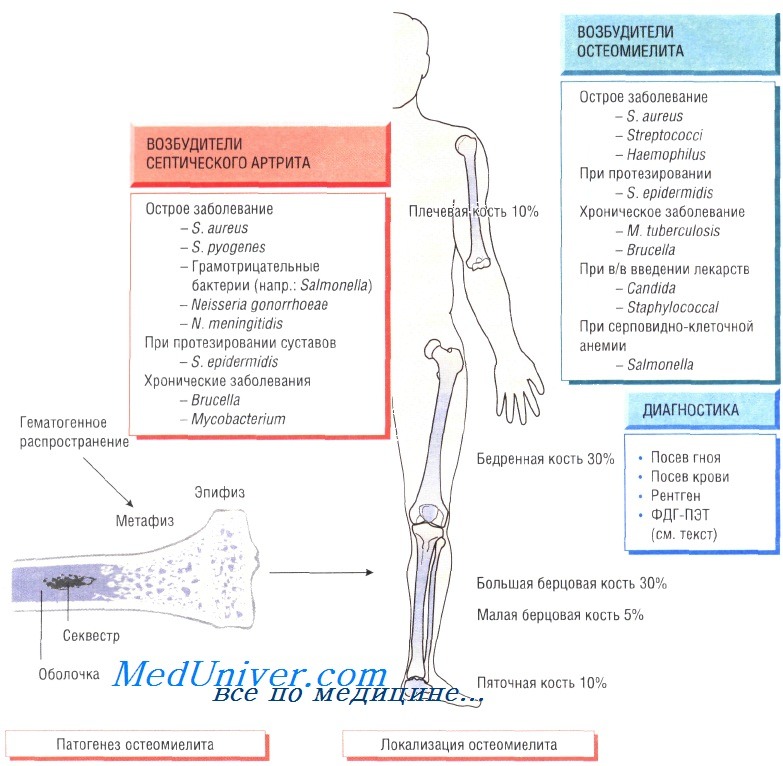
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Симптоматику патологии, лечение и прогноз болезни, а также как передается и заразен туберкулез костей или нет, изучал немецкий врач Роберт Кох. Вероятность заражения туберкулезом среди людей выше при условии, что вирус в носителе поразил легкие или кости так, что на коже появляются гнойные свищи. Развитие очага воспаления с отделяемым содержимым является причиной высокой контагиозности заболевания.
Способы передачи инфекции
Пути распространения инфекции (как передается туберкулез костей от зараженного вирусом носителем к здоровому человеку):
- Воздушно-капельный (с кашлем или чиханием, обладает большим радиусом поражения);
- Контактный (высок риск заражения костным туберкулезом при трансплантации органов, через личные вещи, во время поцелуев и половых актов);
- Пищевой (употребление в пищу продуктов, получаемых от животных, больных туберкулезом);
- Воздушно-пылевой (при определенных условиях бацилла способна выжить в окружающем мире и проявить активность при попадании в человеческий организм);
- Внутриутробный (от матери, больной туберкулезом костей, передается палочка Коха ребенку во время беременности).
При наличии сильного иммунитета высок риск самоликвидации инфекции при ее проникновении в организм человека.
У детей вероятность заражения увеличивается вследствие нарушения правил личной гигиены (мытья рук перед пищей) и ослабленным иммунитетом.
Другие предрасполагающие факторы к заражению костным туберкулезом:
- Травмы, чрезмерные нагрузки на суставы;
- Инфекционные заболевания;
- Тяжелые условия труда (регулярное воздействие холодных или горячих температур, работа с химическими средствами и т.д.);
- Неправильное питание (соблюдение монодиет длительный промежуток времени, голодание);
- Плохие бытовые условия (переохлаждение, большая влажность, антисанитария).
К группе риска относятся пациенты, страдающие различным поражением суставов: артрозом, полиартритом, остеомиелитом или синовитом, опухолями или свищами. Вероятность заразиться выше у пожилых людей и детей, а также лиц, страдающих алкогольной и наркотической зависимостью.

Симптоматика и лечение туберкулеза костей
По мере развития туберкулеза возрастает болезненность в суставах, ткани становятся менее эластичными. При отсутствии помощи заболевание прогрессирует. У пациентов меняется походка, суставы ограничены в движении, мышцы атрофированы.
Без медицинской помощи прогноз неблагоприятный: костная ткань и суставы разрушаются, изменяется длина конечностей, человек не способен двигаться без вспомогательных средств.
Длительность лечения костного туберкулеза 1,5-2 года. Во время терапии применяются медикаментозные средства, физиопроцедуры и хирургическое лечение.
Принципы лечения костного туберкулеза:
- Снижение физической нагрузки на пораженный сустав при помощи ортопедических приспособлений;
- Антибактериальная терапия (дозировка и препарат подбирается с учетом стадии патологии и наличия хронических болезней у пациента);
- Хирургическое вмешательство (проводится при неэффективности консервативной терапии, нарушении работы жизненно-важных органов и систем).
Лечение туберкулеза костей при помощи операции возможно на любой стадии заболевания в отличии от других форм болезни.

Профилактика
Костная форма туберкулеза не заразна при поражении суставов или костей, но при проникновении бациллы в кровь или другие органы высок риск развития болезни пациентов, регулярно контактирующих с больными или входящими в группу риска.
Методы профилактики туберкулеза:
- Изоляция носителя палочки Коха;
- Предотвращение переохлаждений организма и укрепление иммунной системы;
- Обращение за медикаментозной помощью при появлении первых признаков недомогания;
- Улучшение жилищных условий, соблюдение правил асептики и антисептики.
Основной метод профилактики – э то вакцинация БЦЖ, проводимая в соответствии с календарем прививок.
Чтобы не заразиться туберкулезом костей, необходимо осознавать важность профилактических мероприятий и рекомендаций врача, тщательно следить за своим здоровьем.
Туберкулез костей встречается реже, чем туберкулезное поражение легких. Этим объясняется менее пристальное внимание к патологии со стороны медиков.
Поражение суставов появляется при запущенном процессе. Полное разрушение суставных поверхностей, казеозный некроз с гибелью костной ткани, полное обездвиживание – не полный список патологических изменений, которые вызывает палочка Коха при повреждении костей.

Симптомы туберкулеза костей обусловлены наличием инфекции. Возбудитель провоцирует костные изменения вследствие слабости кровоснабжения костной ткани. Микроорганизм развивается в тканях с малым поступлением кислорода: верхушки легких, надкостница, кортикальный слой позвоночника.
Морфологически при костном туберкулезе патологоанатомы выявляют следующие изменения:
- Разрушение губчатого вещества кости;
- Гнойные очаги с казеозным некрозом;
- Нарушение подвижности;
- Укорочение конечности.
- Образование горба за счет срастания позвонков при туберкулезном поражении позвоночника.
Финальной стадией изменений становится паралич конечностей с полным обездвиживанием. Состояние обуславливает инвалидность.
Туберкулез костей – способы передачи
Туберкулез костей передается гематогенным путем (разносится с кровью). Течение патологического процесса характеризуется стадиями:
- Преартритическая стадия – первичный остит (воспаление кости);
- Артритическая фаза характеризуется чередованием 3 стадий – начало, разгар, затихание;
- Постартритическая стадия с выраженными последствиями, обострениями, рецидивами, затяжным течением артрита.
Передается палочка Коха из одного органа в другой при снижении иммунитета, наличии первичного очага. При отсутствии местных антител, способных бороться с палочкой Коха, возбудители переносятся по организму.
Существует вероятность передачи микробов лимфогенным путем (по лимфатической системе) . Лимфоциты не содержат ферментов лейкоцитов, способных уничтожать микобактерии. Микробицидная активность нейтрофилов является основой противомикробной защиты. Лимфоцитарная система не обладает ферментами миелопероксидазой, фосфатазой, цитохромоксидазой, что позволяет палочке Коха длительное время существовать внутри лимфатических узлов и протоков, выжидая благоприятных возможностей для размножения.
Как лейкоциты уничтожают микобактерии туберкулеза
Существует много исследований, доказывающих механизм микробицидного действия лейкоцитов (нейтрофилов, базофилов, эозинофилов) на микобактерии туберкулеза. При первичном контакте с микроорганизмом возникает фагоцитарная реакция. Реакция сопровождается выделением медиаторов воспаления. Гибель бактерий, накопление продуктов распада тканей вызывает каскад цитокиновых реакций с последующей активацией гуморального и клеточного типов иммунитета.
Уничтожение микроорганизмов осуществляется за счет лизосомальных ферментов. Именно в фагосомах происходит разрушение бактериальной клетки.
Дополнительным фактором защиты является фермент миелопероксидаза. Содержится в азурофильных гранулах. Миелопероксидаза обеспечивает неспецифический иммунитет сразу после появления ребенка на свет. Отсутствие фермента является фактором функциональной незрелости гранулоцитов. Механизм бактерицидного действия заключается в дезаминировании и декарбоксилировании аминокислот, которые необходимы микроорганизму для полноценного размножения. Миелопероксидаза подавляет синтез бактериальной ДНК.
Цитохромоксидаза – это фермент дыхательной цепи. При его отсутствии нельзя говорить о полноценной фагоцитарной активности нейтрофилов. Аэробное окисление без цитохромоксидазы невозможно.
Кислая фосфатаза составляет основу микробицидного действия лейкоцитов. Вещество обеспечивает переваривающую и протеолитическую функцию макрофагов. Подробное изучение механизма действия кислой фосфатазы позволяет выявить основные механизмы защиты организма от туберкулеза.
Определение активности миелопероксидазы, цитохромоксидазы, кислой фосфатазы составляет основу для диагностики противотуберкулезной защиты организма. Результаты исследования играют важную роль при наличии микобактерий с полирезистентностью (множественной нечувствительностью) к антибиотикам.

Туберкулез костей: основные формы
Существуют следующие формы костного туберкулеза:
- Туберкулезное поражение коленных суставов (гонит) – 20% случаев;
- Туберкулез голеностопа и суставов стопы характеризуется гнойным расплавлением с образованием свищей и сращением поверхностей;
- Туберкулезный процесс тазобедренных суставов (коксит) сопровождается вывихом суставов с деформацией поверхностей;
- Туберкулезное инфицирование плечевых суставов (омартрит) сопровождается гнойным выпотом с длительной экссудацией и формированием свищей;
- Туберкулез локтей (оленит) наблюдается у детей до 20 лет. Патология приводит к свищам и абсцессам;
- Поражение лучезапястных суставов микобактерией туберкулеза характеризуется воспалением суставов запястья, пястных костей;
- Туберкулезное инфицирование трубчатых костей в детском возрасте сопровождается поражением пястных костей, основных кистевых фаланг.
Многообразие симптомов туберкулеза костей не позволяет провести качественное лечение. Не нужно забывать, что костное воспаление возникает при слабости иммунитета, что затрудняет этиологическую терапию. Палочка Коха способна вырабатывать устойчивость к антибиотикам, что затрудняет подбор оптимальных антибактериальных средств.
Механизмы развития костного туберкулеза у взрослых
Источником туберкулеза суставов, позвоночника является микобактерия, передающаяся лимфогенным, гематогенным путем. Попадание микроба в легких осуществляется воздушно-капельным путем. При близком контакте с больным, кашле, отхаркивании мельчайшие микобактерии выбрасываются в окружающую среду.
Существует механизм заражения палочкой Коха через грязную посуду, руки . Для заражения человека необходимо ослабление иммунной системы. Защитные системы способны блокировать патогенный агент без развития патологической реакции со стороны внутренних органов (легких, костей, суставов). Попадание палочки Коха после перенесенной простуды опасно негативными проявлениями. На фоне слабости защитных систем вполне вероятно развитие туберкулезного процесса не только в легких, но и костях.
Взрослые менее подвержены формированию туберкулезного поражения костной ткани. При стабильности защитных комплексов возбудитель ограничивается в очаге проникновения с помощью макрофагов. Последующее переваривание ферментами (кислая фосфатаза, миелопероксидаза, цитохромоксидаза) определяет отсутствие инфицирования. Хороший иммунитет у людей, которые хорошо питаются, спят не менее 8 часов, хорошо отдыхают.

У детей костный туберкулез нередко появляется после таких инфекций, как корь, коклюш, грипп. Инфицирование определяется снижением защитной системы. При закаливании можно избежать туберкулезной инфекции.
При вираже пробы Манту позволяет избежать инфицирования проведение профилактической химиотерапии, от которой отказываются современные медики после появления диаскинтеста. Исследование не выявляет скрытое инфицирование, поэтому профилактическое лечение не проводится.
Согласно клиническим экспериментам провоцирует появление костного туберкулеза у детей перегрузка опорно-двигательной системы, переохлаждение, травмы, рецидивы хронических заболеваний.
Туберкулез костей – что это за болезнь
Костный туберкулез – симптомы заболевания малоспецифичны, поэтому на ранних стадиях определить болезнь сложно.
Симптомы туберкулеза костей малоспецифичны, но существуют первые признаки, по которым определяется заболевание:
- Снижение аппетита;
- Частая утомляемость;
- Раздражительность;
- Потеря жизненного тонуса;
- Нарушение сна;
- Синюшность кожных покровов;
- Увеличение лимфатических узлов;
- Частые головные боли;
- Повышение температуры свыше 37 градусов;
- Лимфаденит вдоль костного поражения.

Отдельно каждый из симптомов не говорит о наличии заболевания. При сочетании нескольких признаков следует провести тест на наличие микобактерии туберкулеза в организме.
Туберкулинодиагностику Минздрав отменил, поэтому для диагностики инфицирования следует применять диаскинтест или квантифероновый тест . В крайнем случае можно воспользоваться методом полимеразной цепной реакции (пцр).
Передается туберкулез легких, суставов, костей воздушно-капельным, лимфогенным, гематогенным путем. После контакта с больным, зараженным человеком следует обратить внимание на определенные симптомы:
- Сильная потливость;
- Снижение веса;
- Отставание в развитии ребенка;
- Слабость, недомогание;
- Длительное незначительное повышение температуры;
- Стеклянные глаза с элементами блеска;
- Розовые щеки;
- Увеличение печени при ощупывании.
Каждый признак в отдельности не доказывает наличие микобактерии туберкулеза в организме. Диагностика позволяет определить инфицирование на ранней стадии. В типичных случаях рекомендуется провести посев мокроты, флюорографию. С помощью данных методов можно безошибочно поставить диагноз. При необходимости проводится квантифероновый тест или диаскинтест.
Симптомы костного туберкулеза на ранней стадии определить сложно. Из-за неспецифичных признаков сложно своевременно диагностировать заболевание.
После серьезного ушиба или травмы нельзя заболеть костным туберкулезом при отсутствии возбудителя в организме. Наличие палочки Коха является определяющим фактором к инфицированию. Травма нарушает кровоснабжение надкостницы. Недостаток кислорода в месте повреждения является благоприятным фактором для развития туберкулезной инфекции.
Пусковым механизмом является даже самый незначительный патологический процесс в костной ткани . После травмы у ребенка родители должны обратить внимание на некоторые изменения поведения ребенка, приводящие к необходимости обращения к фтизиатру:
- Отказ от подвижности;
- Вялость;
- Раздражительность;
- Быстрая утомляемость;
- Рассеянность;
- Прихрамывание;
- Сутулость;
- Косолапость;
- Приподнятые вверх конечности;
- Ребенок прыгает на одной ноге;
- Сильные боли в позвоночнике;
- Тяжесть внизу спины.

На ранних стадиях вышеперечисленные симптомы развиваются редко. Более активно прослеживаются признаки костного туберкулеза на артритической стадии заболевания. При таком течении появляются выраженные симптомы туберкулеза у детей:
- Сильные боли суставов позвоночника;
- Ишиас;
- Межреберная невралгия;
- Радикулит;
- Ограничение подвижности суставов;
- Припухлость, покраснение места повреждения.
На рентгеновских снимках суставов прослеживается сужение суставной щели, перифокальные воспалительные очаги. При УЗИ суставных поверхностей наблюдаются признаки гнойного поражения, синовита.
Туберкулезное поражение суставов
Туберкулезное поражение суставов с морфологической точки зрения протекает в 2 формах:
- Инфекционное воспаление сустава при проникновении палочек Коха внутрь суставной поверхности;
- Экстраартикулярное повреждение при асептическом артрите (болезнь Понсе). Артрит при данной патологии не проявляется на рентгенограмме, что не позволяет диагностировать заболевание на ранней стадии.
Первая форма характеризуется генетической детерминированностью. При дефиците интерлейкин-12-гамма-интерферона развивается специфическое костное поражение. Воспаление сопровождается нарушением микроциркуляции костей, повреждением метафизов, эпифизов трубчатых костей.

Внутрисуставное поражение начинается с образования мелких гранулем внутри синовиальной оболочки сустава. Изменения не визуализируется на рентгенограмме. У детей подобные изменения сопровождаются поражением метафиза ростковой зоны кости. На рентгенологическом снимке подобные изменения характеризуются участком сниженной костной плотности. Очаг деструкции, недостаток кровоснабжения поврежденной области способствует нарушению питания. Создается благоприятная среда для размножения микобактерии туберкулеза.
На ранней стадии инфицирования формируется очаг деструктивного поражения с воспалительной реакцией вдоль надкостницы. При рентгенологическом обследовании прослеживается локальная деструкция с развитием деминерализованного участка костного поражения.
Первым очагом туберкулезного поражения является хрящевая ткань. Она является барьером для проникновения чужеродных микроорганизмов. При слабости иммунных звеньев патологический процесс протекает в 3 стадии: преартритическая, артритическая, постартритическая. Клинико-рентгенологическая характеристика патологии не обуславливается специфическими проявлениями, поэтому предположить первичный костный туберкулез можно только после рентгенологического обследования.
Туберкулезное поражение суставов протекает под масками разных болей . Картина туберкулеза позвоночника сопровождается экссудативно-пролиферативным компонентом с характерным болевым синдромом в спине.
Невозможность диагностировать патологический процесс приводит к серьезным ошибкам. При туберкулезе суставов и позвоночника нередко ребенок получает лечение по поводу ювенильного артрита. Назначение нестероидных противовоспалительных средств приводит к распространению микобактерии.
Еще раз напоминаем, что диагноз туберкулеза костей устанавливается на основе рентгенологического обследования, томографии. На начальных стадиях воспаление мягких тканей свидетельствует о неспецифическом воспалительном процессе.
Туберкулез суставов стопы сопровождается деструкцией без болевого синдрома. Боль возникает только при ходьбе.
Туберкулезный гонит характеризуется поражением дистального эпифиза бедра с клиникой пролиферативного воспаления 2-3 степени. Лабораторный признаки инфекции:
- Положительный анализ на С-реактивный белок;
- Скорость оседания более 60 мм в час;
- Ограничение движений с углом ограничения отведения около 10 градусов.
При развитии клинической картины у детей прослеживается внешняя деформация коленного сустава. Мышечная контрактура ограничивает подвижность нижней конечности.

Отсутствие мягкотканого компонента приводит к проблемам с клинической диагностикой. Патология способна протекать под маской бурсита или гигромы. Отсутствие болезненности приводит к невозможности диагностики на ранней стадии. При бурсите невозможно провести даже рентгенологическое исследование. Результаты будут отрицательны.
Для туберкулеза характерно медленное нарастание клинических симптомов. Гонит протекает без острой боли, признаков повышения температуры. Температурная реакция является патологическим признаком, позволяющим заподозрить воспаление на раннем этапе. При сравнении пораженного сустава со здоровым прослеживается деформация, местное повышение температуры.
Клинические рекомендации и особенности туберкулезного поражения костей
Хроническим воспалением сопровождается туберкулезный спондилит. Специфическое поражение позвоночника нередко приводит к диссеминации патологического процесса.
Первичный остит характеризуется снижением тела позвонка с болевыми ощущениями при подвижности. Боль не локализуется в пораженном отделе. Специфические позвоночные изменения определяются только при проведении компьютерной томографии.
Прогрессирование спондилита сопровождается развитием абсцесса, при котором в теле позвонка скапливается гнойное содержимое. Без антибактериального лечения патология приведет к гибели за счет распространения гнойников во внутренние органы.
Локализация туберкулеза позвоночника – нижний или верхний изгиб. За счет воспалительного процесса уменьшается просвет спинномозгового канала, что приводит к давлению спинного мозга с последующим формированием параличей (обездвиженность органов за счет отсутствия нервной импульсации).
В заключение опишем основные диагностические методы, позволяющие выявить туберкулез костей, суставов, позвоночника:
- Боковые, переднезадние рентгенограммы;
- Компьютерная томография;
- Анализ крови на антистрептолизиновый, антистафилококковый, паратифоидный титр при дифференциальной диагностике;
- Биопсия (игловая) с последующей лабораторной диагностикой материала.
Проблемы представляет поздняя диагностика при позднем туберкулезе. Запущенность процесса провоцирует сложности при лечении. Костный туберкулез через несколько лет приводит к летальном исходу без квалифицированного лечения!
Генетические заболевания обусловлены патологическими нарушениями строения генома. "Дефектный" ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название - дисплазии.
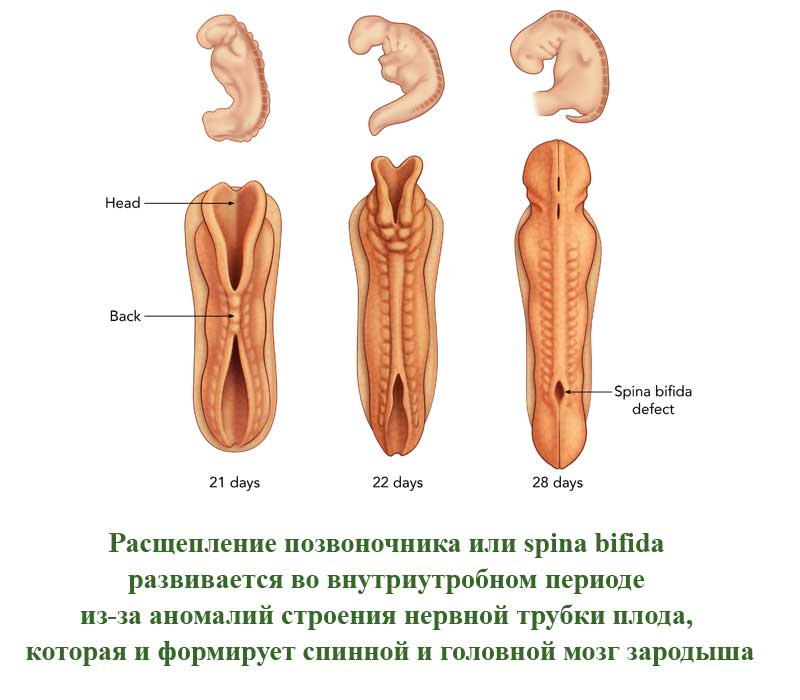
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также - черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные - 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома "Кость внутри кости".
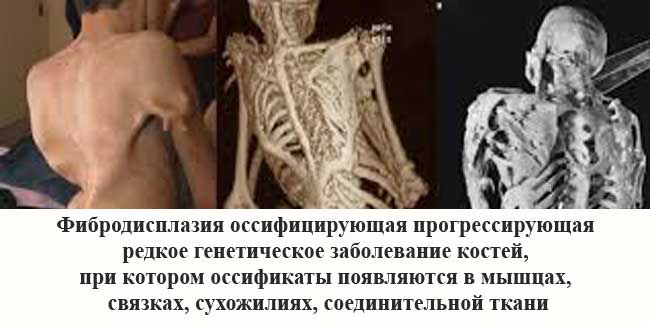
ФОП - это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя - на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название - остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
Читайте также:


