Эхинококкоз и альвеококкоз хирургия
Среди паразитарных заболеваний печени к объемным поражениям ее приводят эхинококкоз и альвеококкоз. Первый протекает с образованием кист печени, второй — опухоленодобных новообразований.
Эхинококкоз (гидатидный эхинококк) — хроническое заболевание, обусловленное поражением печени или других органов человека личинками ленточного гельминта. Наибольшее распространение эхинококкоз имеет в Австралии, Новой Зеландии, Южной Америке, Северной Африке и Монгольской Народной Республике, в СССР — на юге Украины и Казахстана, в Закавказье, Крыму. Молдавии. Якутии и Западной Сибири.
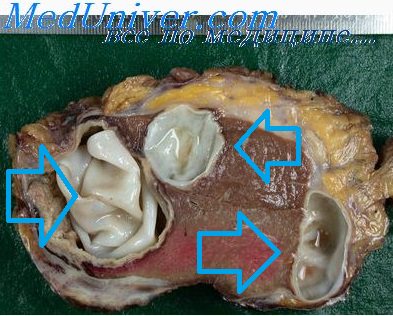
В патогенезе эхинококкоза большое значение имеет сенсибилизация организма человека продуктами обмена веществ паразита. Она приводит к аллергической перестройке, проявляющейся крапивницей, эозинофилией и пр. При рачрыые поверхностно лежащего эхинококкового пузыря возможен анафилактический шок с летальным исходом. Одновременно происходит обсеменение брюшной полости сколексами с образованием в последующем новых пузырей. Вторичная бактериальная нифекция приводит к нагноению пузыря. При гибели паразита происходит обызвествление его стенок. Эхинококковые кисты печени растут очень медленно, хотя иногда достигают огромных размеров и содержат 10 л и более жидкости. Чаще они бывают одиночными и локализуются в правой доле печени, по встречаются и множественные кисты. При тотальном поражении печень на разрезе напоминает медовые соты.
С клинической точки зрения в течении эхинококкоза печени целесообразно условно различать три стадии: I стадия — с момента заражения до первых клинических проявлений. Продолжительность ее различна, иногда несколько десятков лет. Состояние больных обычно не нарушается; II стадия — наблюдаются различные симптомы, связанные с увеличением размеров растущей кисты, оказывающей давление па окружающие органы. Больные отмечают тупые боли, чувство тяжести в правом подреберье, эпигастральной области или в нижнем отделе грудной клетки. Иногда присоединяются слабость, одышка, утомляемость, периодически появляются аллергические реакции в виде крапивницы, поноса, тошноты, рвоты. У ряда больных прощупывается опухолевидное образование в верхней половине живота или увеличение печени; III стадия — возникают симптомы, обусловленные различными осложнениями эхпиококкоза: разрывом поверхностно расположенной кисты или прорывом ее в одни из полых органов (желудок, кишки, бронх, желчный пузырь, виутрипеченочные протоки), плевральную или брюшную полость, наружу. Частым осложнением эхпиококкоза является нагноение кисты, которое может привести к тяжелому септическому состоянию.
В диагностике эхинококкоза печени большое значение имеет рентгенологическое исследование. С его помощью обнаруживают обызвествление кисты или контуры се стенок на фоне пневмоперитонеума, а также косвенные признаки кисты: высокое стояние или деформацию купола диафрагмы, смещение желудка или петель тонкой кишки. При селективной серийной ангиографии наблюдаются характерное дугообразное оттеснение сосудов печени и накопление контрастного вещества между кутнкулярной оболочкой кисты и фиброзной капсулой. Путем радиоизотопного сканирования печени выявляется округлый дефект накопления препарата. При лапароскопии удается видеть поверхностно расположенные паразитарные кисты печени.
Важное диагностическое значение имеют биологические тесты: внутрикожная проба Казони (со стерильной жидкостью эхинококковой кисты), реакция агглютинации с латексом (синтетическая полистирольная смола, используемая как адсорбент антигенов) и реакция непрямой гемагглютннаиии. Две последние пробы являются более точными и безопасными (при пробе Казони возможны тяжелые анафилактические реакции). Кроме того, они позволяют производить повторные исследования, что важно для выявления рецидива эхпиококкоза после операции. Эозинофилия (более 4%) должна приниматься во внимание, особенно при наличии признаков эхинококкоза. однако она может наблюдаться и при других заболеваниях. Большее значение имеет проба Анфилогова: увеличение количества эозинофилов после пальпации кисты (в случае гибели паразита этот симптом отсутствует).

Масленн икова Н.А., Версенев А.А., Бельтиков В.К., Селин С.М.
Актуальность проблем эхинококкоза и альвеококкоза
Актуальность проблем эхинококкоза и альвеококкоза связана с их широкой распространенностью, многообразием негативных воздействий на организм человека и выраженным полиморфизмом клинических проявлений. По данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, заболеваемость эхинококкозом на территории Российской Федерации в 2008 году увеличилась по сравнению с предыдущим годом на 5,4 %. Всего был зарегистрирован 551 случай гидатидного и альвеолярного эхинококкоза (0,39 на 100 тыс. населения) в 63 субъектах Российской Федерации против 527 случаев (0,37 на 100 тыс. населения) в 2007 году в 56 субъектах Российской Федерации. Среди детей до 14 лет зарегистрирован 71 случай эхинококкоза (0,34 на 100 тыс.), в 2007 году – 49 случаев (0,23 на 100 тыс. детей). Доля городских жителей в последние два года составляет 48% от общего числа заболеваний.
За этот период было пролечено 47 первичных больных с данной патологией. Из них основная масса женщин (54%).
Наибольшее количество случаев зарегистрировано в городах Красноярске, Лесосибирске, Енисейске, Шарыпово, Ужуре и других городах Красноярского края. Случай эхинококкоза превышают альвеококкоз (60% и 40%, соответственно).
Проведено оперативное лечение 52% больным с благоприятным исходом (ремиссия) и неопераб ельные случаи 46%, один смертельный случай. Пациенты наблюдаются у инфекциониста ККБ или по месту жительства с целью проведения противорецидивной терапии Альбендозолом.
Эхинококкоз печени и легких
Обращает внимание локализация эхинококкоза: поражение печени у 36 больных, 10 пациентов страдает поражением легких и у одного больного отмечается генерализованный процесс.
Эхинококкозы представлены у человека двумя видами инвазий: эхинококкозом и альвеококкозом.
Эхинококкоз – зоонозный биогельминтоз, вызываемый личиночной стадией цепня Echinococcus granulosus, характеризующийся хроническим течением с и развитием преимущественно в печени, реже в легких и других органах солитарных или множественных кистозных образований, склонных к экспансивному росту.
Альвеококкоз – зоонозный биогельминтоз, вызываемый личиночной стадией Echinococcus multilocalis, vogeli, oligarthrum и характеризуется хроническим прогрессирующим течением с развитием в печени или других органах множественных кистозных образований, способных к инфильтрати вному росту и метастазированию. Жизненный цикл и эпидемиология у данных паразитарных заболеваний сходен.
Как происходит заражение эхинококкозом
Цепень эхинококка является биогельминтом. Его развитие происходит со сменой двух хозяев. Окончательными хозяевами являются многочисленные представители псовых (Canidae): собаки, волки, шакалы, гиены, корсаки, куницы, хорьки и др. Промежуточными хозяевами служат представители 60 видов млекопитающих, в том числе все сельскохозяйственные животные: овцы, козы, свиньи, крупный рогатый скот, верблюды, медведи, обезьяны и др., а также человек, который является для гельминта биологическим тупиком. Половозрелые особи цепня паразитируют в тонкой кишке животного – окончательного хозяина. Зрелые членики гельминта отторгаются от стробилы и с испражнениями выходят во внешнюю среду. Так как зрелые членики подвижны, они могут выделять из заднепроходного отверстия, активно загрязняя при движении шерсть животного. Так как передвижение члеников беспокоит животное, оно помогает себе слизыванием, покусыванием перианальной области, загрязняя при этом шерсть морды и других поверхностей тела; потираясь о поверхности заборов, стен, почвы он загрязняет и эти объекты.
Личинки, попав на поверхность почвы, могут расползаться и загрязнять почву в радиусе 25 см. Яйца во внешней среде сохраняют жизнеспособность довольно долго. Они инвазионны для промежуточного хозяина, заражение которого происходит преимущественно пероральным путем. Человек также является промежуточным хозяином, но факультативным, который не влияет на циркуляцию возбудителя в природе. (Однако И. Ю. Геллер описала случаи возможного заражения собак, имевших доступ к больничным мусоросборникам, куда выбрасывали удаленные хирургическим путем пораженные кистами органы человека).
В кишечнике человека или промежуточного хозяина – животного – из яиц освобождаются зародыши, которые своими крючьями пробивают стенку кишки, кровеносные сосуды и по воротной вене заносятся в печень. Это первый барьер по пути следования по кровотоку, где застревает большая часть онкосфер. Вследствие этого эхинококковые кисты чаще всего образуются в печени. Онкосферы, преодолевшие печеночный барьер, движутся по малому кругу кровообращения в направлении легких, где часть их также оседает – второй барьер по пути следования. Те онкосферы, которые попадают в большой круг кровообращения, могут быть занесены в любой другой орган. Осев в том или ином органе, они превращаются в ларвоцисту – однокамерный пузырь, достигающий в диаметре 15 см и более и имеющий сложную структуру. Его полость заполнена жидкостью, в которой содержатся дочерние, а в них внучатые пузыри с многочисленными выводковыми капсулами, сколексами, инвазионными для окончательного хозяина.
Окончательные хозяева – животные – заражаются при поедании пораженных эхинококковыми кистами органов промежуточных хозяев. Попав в тонкую кишку окончательного хозяина, освободившиеся из кисты сколексы прикрепляются крючьями и присосками к слизистой оболочке и начинают развиваться в половозрелые особи. Взрослые паразиты образуются за 64-97 дней, а срок их жизни в кишечнике животного исчисляется 5 – 10 месяцами. Выделение зрелых члеников продолжается 63 – 113 дней.
Заболевание распространенно в странах с развитым пастбищным скотоводством. По статистике наиболее интенсивно поражено население и животные южных стран: страны Южной Америки (Уругвай, Парагвай, Аргентина, Чили, Бразилия), Австралия и Новая Зеландия, Северная Африка (Тунис, Алжир, Марокко, АРЕ), Южная Европа (Италия, Греция, Кипр, Турция, Испания, Югославия. Болгария, Франция), далее – южная часть США, Япония, Индия, бывший СССР. По мере продвижения с юга на север пораженность снижается. На территории бывшего Союза эхинококкоз распространен в тех республиках и областях, где развито животноводство, главным образом овцеводство – Северном Кавказе, Закавказье, Казахстане, Киргизстане, Узбекистане, Молдове (заболеваемость населения составляет 1,37 – 3,85 на 100 000), в России – Башкортостане, Татарстане, Ставропольском, Краснодарском, Алтайск ом, Красноярском, Хабаровском краях, Волгоградской, Самарской, Ростовской, Оренбургской, Челябинской, Томской, Омской, Камчатской, Магаданской, Амурской областях и Чукотском автономном округе.
Входные ворота – полость рта. В желудочно-кишечном тракте человека из яиц эхинококков освобождаются онкосферы, которые внедряются в стенку кишечника и по системе воротной вены попадают в печень. Где большинство личинок задерживаются. В дальнейшем идет распространение по всем органам. Превращение онкосферы в кисту продолжается в тканях около 5 месяцев с формированием фиброзной капсулы.
Клиническая картина заболевания характеризуется медленным и многолетним развитием. Доклинический период болезни в неосложненных случаях протекает бессимптомно и выявляется во время обследования спустя несколько лет после заражения. Клинический манифестный период течения эхинококкоза зависит от локализации кист, их размеров, скорости развития, осложнений и вариантов сочетанного поражения органов. Беременность, тяжел ые интеркуррентные заболевания, алиментарные нарушения способствуют более тяжелому течению болезни, быстрому росту кист, склонностью к разрывам и диссеминации паразита.
Симптомы эхинококкоза – диагностика
Диагноз эхинококкоза основывают на данных клинического и эпидемиологического анамнеза, результатах инструментальных исследований и серологических реакций.
- Как правило, подозрение на эхинококкоз печени возникает при выявлении таких клинических данных, симптомов эхинококкоза, как наличие опухолевидного, медленно растущего образования в печени, мало болезненного при пальпации, жалоб больного на нарастающую слабость, тупые давящие боли в правом подреберье;
- на эхинококкоз легких при наличии бронхолегочной патологии следующие симптомы: кашель, периодическое кровохаркание, повышенная потливость (при исключении туберкулезной патологии) и др. Изменения гемограммы при эхинококкозе малоспецифичны, у части больных отмечена умеренная анемия, эозинофилия, ускоренная СОЭ.
- Настораживает эпидемиологический анамнез: контакт с собаками, охотничий промысел, характер профессии – обработка шкур животных, стрижка овец, меховое производство, работа пастухом и др. Эти данные являются основанием для специального инструментального и иммунологического обследования.
- Инструментальные методы позволяют выявить не только наличие патологического образования, но и его форму, размеры и топографию. Рентгенологический метод исследования имеет важное значение в диагностике эхинококкоза легких, но мало информативен при эхинококкозе печени. При рентгенографии эхинококковая киста легких выявляется в виде округлой формы тени с четким контуром. Иногда наблюдается изменение формы тени при дыхании (симптом Неменова).
- Наложение искусственного пневмоперитонеума позволяет дифференцировать эхинококкоз печени от кисты в нижней доли правого легкого.
- В последние годы преимущественное значение в диагностике эхинококкоза приобрело ультразвуковое исследование (УЗИ), легочная эхография, радиоизотопные методы исследования, сканирование печени, метод рентгено – компьютерной томографии, магнитно – резонансная томография которые помогают дифференцировать паразитарное поражение от опухолевого процесса.
- Лапароскопию при эхинококкозе, диагностическую пункцию кисты проводить нельзя из-за возможности диссеминации зародышевых элементов. Интраоперационно макроскопически дифференцировать паразитарную кисту от опухолевого образования чрезвычайно сложно, потому нередки ошибки.
Инструментальные методы диагностики успешно дополнятся серологическими методами. Диапазон применяемых методов иммунодиагностики широк.
- Старый метод – аллергическая реакция Кацони – в нашей стране не применяется.
- Используют серологические реакции со специфическим антигеном: НРИФ (чувствительность и специфичность составляет по данным литературы 88 и 98,6% соответственно), НРГА (специфичность – 79,26%, чувствительность 88,68%); Elisa – иммуноферментная реакция – (специфичность – 78,52% и чувствительность – 90,57%); Сэндвич – Elisa для обнаружения специфических антигенов Е. >granulosus в фекалиях, иммуноблот и др.
- Ранее применяемые реакции: сколексопреципитации, латексагглютинации в практике не используют.
Следовательно, увеличение заболеваемости эхинококкозами на территории Российской Федерации и Красноярского края может быть связано не только с изменением экологии, но и ухудшения здоровья населения в целом. Поздняя диагностика, отсутствие четкого алгоритма действия и преемственности на местах приводит к угрожающему росту неоперабельных запущенных случаев.
Больные с эхинококкозом и альвеококкозом подлежат диспансерному наблюдению инфекционистом по месту жительства или КГУЗ ККБ в течение 5-10 лет (при алвеококкозе – пожизненное наблюдение). Пациенты проходят обследования: ОАК, ОАМ. Биохимический анализ крови: АлАТ. АсАТ, билирубин, ФЛГ и УЗИ брюшной полости 1 раз в 6-12 месяцев. Рекомендована противопоразитарная терапия, с целью профилактики рецидивов заболевания, Альбендозолом 400 мг. 2 раза в сутки при массе тела более 60 кг., менее 60 кг и детям – из расчета 15 мг на килограмм массы тела в два приема. Три курса по 28 дней с перерывом на 14 дней, ежегодно.
3. Bayer Corporation: Unpublished data from survey of pediatricians concerning zoonotic parasitic disease, in Kazacos KR: Protecting children from helminthic zoonoses. Contemporary Pediatrics March 2002 (supplement) 4. McCrimons D: Personal communication, 2003 5. Bowman D: Georgis Parasitology for Veterinarians, ed 7. Philadelphia, WB Saunders Company, 1999 6. Kazacos K: Protecting children from helminthic zoonoses. Contemporary Pediatrics (supplement), March 2000 7. Kazacos K, Boyce W: Balyisascaris larva migrans. Zoonosis Updates from the Journal of the American Veterinary Medical Association, ed 2. Schaumburg, Ill., American Veterinary Medical Association, 1995, pp 20-30 8.http://www.cdc.gov/ncidod/dpd/parasites/toxocara/factsht_toxocara.htm 9. Juckett G: Pets and parasites. Am Fam Physician 1997;56(7):1763, 1777 10. Prociv P: Zoonotic hookworm infections (ancylostomiasis), in Palmer SR et al (eds): Zoonoses. New York, Oxford University Press, 1988, pp 803-822 11. Glickman LT, Magnaval JF: Zoonotic roundworm infections. Infect Dis Clin North Am 1993;7:717 12. Centers for Disease Control and Prevention: Raccoon roundworm encephalitis-Chicago, Illinois, and Los Angeles, California, 2000. MMWR Morb Mortal Wkly Rep January 4, 2002;50(51):1153 13. Schantz PM: Personal communication, 2003
Эхинококкоз – хронический гельминтоз, характеризующийся поражением печени, реже легких и других органов.
Эхинококкоз – частое заболевание животных и человека, вызываемое ленточным гельминтом – эхинококком ( Echinococcusgranulosus ). У части животных – овец, коз, коров, свиней – он паразитирует в виде пузырчатой формы, а собаки, волки, шакалы и лисы, поедая внутренности зараженных животных, заражаются сами и становятся источником заражения людей. Эхинококкоз распространен в зонах интенсивного животноводства
Яйца гельминтов, попав в кишечник человека, освобождаются от оболочки, из нее выходит зародыш, проникающий в стенку кишки и попадающий в кровеносные и лимфатические сосуды. По системе воротной вене зародыши попадают в печень. Здесь задерживается и начинает развиваться до 60-70% паразитов, но часть из них проходит печеночный барьер и попадает в малый круг кровообращения, а затем в капилляры легких (до 10-15% зародышей). Реже паразит проходит легочный барьер и попадает по легочным венам в левое предсердие, затем в желудочек и далее – в большой круг кровообращения. Прошедшие этот путь зародыши могут быть занесены в любой орган – почки, селезенку, мышцы, щитовидную железу, половые органы и др. Чаще происходит поражение печени (около 70%) и легких (около 15%), реже – других органов.
В месте фиксации зародыш теряет крючья и начинает развиваться в новую форму – гидатидозную, или пузырчатую. Эхинококковый пузырь представляет собой кистозное полостное образование – кисту с хитиновой оболочкой, наполненную прозрачной белой или опалесцирующую жидкостью. Пузырь начинает медленно расти, за месяц его диаметр увеличивается на 1мм. Эхинококковая киста может достигать громадных размеров - до 15-20 см в диаметре. При своем росте киста вызывает сдавление и атрофию окружающих тканей, например печени, легкого. Давление на ткани вызывает вокруг кисты асептическое продуктивное воспаление и образование фиброзной капсулы.
На внутренней поверхности хитиновой оболочки, в так называемом зародышевом слое, образуются новые (дочерние) пузыри и сколексы, в дочерних пузырях – новое скопление сколексов. Образование дочерних пузырей может происходить и на наружной поверхности хитиновой оболочки с отпочковыванием их и образованием новых кист. Каждый из огромного количества пузырьков (до 1000) и изолированных сколексов потенциально опасен в плане заражения, если во время операции не соблюдают меры предостороженности или при спонтанном разрыве кисты сколексы попадают на окружающие ткани, в брюшную или плевральную полость с обсеменением плевры, брюшины, органов брюшной полости. Редко происходит самопроизвольная гибель эхинококка, нагноение кисты, обызвествление ее капсулы.
Патогномоничных клинических признаков эхинококк не имеет. Расти и размножаться эхинококк может годами и даже десятилетиями, порой до 30-40 лет. Довольно часто кисты достигают больших размеров, ничем себя не проявляя.
В клиническом течении эхинококковой болезни выделяют три стадии:
· I стадия – бессимптомная, начинается с момента внедрения в ткань органа личинки и до появления клинических признаков. Продолжительность этой стадии различна и зависит от локализации кисты: при эхинококкозе глаза, мозга период короткий, при поражении печени, легких – длительный.
· II стадия – стадия клинических проявлений, обусловлена большим размером кисты. Появляются боли различной интенсивности- в зависимости от локализации кисты, растяжения и давления опухоли на фиброзную оболочку печени (глиссонову капсулу), капсулу селезенки, плевру, надкостницу; при этом возникают боли в правом и левом подреберье, груди, конечностях. Возможно появление слабости, недомогания, крапивницы, кожного зуда, тошноты, кашля. При клиническом обследовании больного выделяют увеличение печени, селезенки, безболезненное выпячивание и припухлость в зоне локализации кисты в мышцах, костях, печени.
· III стадия - стадия осложненного эхинококкоза. Перфорация, прорыв кисты в полые органы (брюшную, плевральные полости) сопровождаются выраженным болевым синдромом, вплоть до болевого шока (тахикардия ,слабый пульс, падение АД), признаками перитонита, плеврита. При нагноении эхинококковой кисты (Самое частое из всех осложнений) усиливаются боли в месте припухлости, присоединяются озноб, профузный пот, тяжелая интоксикация , повышение температры тела до 40-41 градуса гектического характера (При гектической лихорадке (febris hectica) перепады температуры тела составляют 3—4° и происходят 2—3 раза в сутки; ещё она называется изнуряющей).
К осложнениям эхинококкоза относится сдавление жизненно важных органов и вследствие этого появление асцита, механической желтухи, нарушение иннервации (парестезии, ощущение онемения, болевой синдром). При прорыве кисты в бронх появляется обильная мокрота, она может быть гнойной (при нагноении кисты). С мокротой отходят эхинококковые пузыри, обрывки хитиновой оболочки. При поражении костей возможны патологические переломы, вывихи, нарушение функции суставов, образование свищей при нагноении кисты с отхождением гноя и пузырей, хитиновой оболочкой.
При сканировании обнаруживают дефекты накопления радиофармпрепарата в зоне локализации кисты в печени, легких, кости.
При рентгенографии выделяют одно- и многокамерные образования, иногда с уровнем жидкости и ободком или участками обызвествления в зоне определяемой тени. Непрямые признаки – увеличение органа, смещение, деформация его или соседних органов. При ангиографии определяют обеднение сосудистого рисунка, вплоть до появления бессосудистой зоны.
При УЗИ отмечают округлое или неправильной формы образование, наполненное жидкостью; может быть заметно перемещение внутри кисты дополнительных образований (дочерних пузырей).
При компьютерной томографии выделяют кистозное образование в органе.
Для уточнения природы кисты учитывают клинические и специальные лабораторные данные. В анамнезе – проживание в местах распространения эхинококкоза, контакт с собаками, длительное течение заболевания. Возможны аллергические проявления – крапивница, аллергический дерматит и др. В крови – эозинофилия, иногда высокая (10-13%), количество эозинофилов увеличивается после пальпации кисты или аллергической пробы. Из специальных лабораторных методов используют реакция Казони – кожную аллергическую пробу: внутрикожно вводят 0,2мл диагностикума, изготовленного из жидкости эхинококковой кисты. На месте инъекции, если больной страдает эхинококкозом, появляются выраженная краснота и отечность. В 10-20% случаев при эхинококкозе реакция может быть отрицательной.
Лечение эхинококкоза оперативное – удаление кисты (эхинококкэктомия). Кисту можно удалить вместе с фиброзной оболочкой или частью органа (например, резекция легкого вместе с кистой). Если удалить кисту не представляется возможным, её вскрывают (эхинококкотомия), тщательно соблюдая меры предосторожности, чтобы предупредить обсеменение сколексами тканей и соседних органов. Содержимое кисты (жидкость, дочерние пузыри) удаляют, иссекают хитиновую и частично фиброзную оболочку.
Образовавшуюся полость тщательно обрабатывают растворами антисептических средств, оказывающих специфическое действие (формалином, гипертоническим раствором хлорида натрия с пероксидом водорода), и дренируют. Иногда полость уменьшают за счет ушивания фиброзной капсулы.
Хирургическая тактика (по лекции)
1. Пункция кисты, химическая обработка полости под соноконтролем до отслойки оболочки и ликвидации дочерних пузырей.
2. Чрескожное чреспеченочное дренирование полости погибшего паразита под соноконтролем.
3. Чресфистульная санация полости паразита и эвакуация оболочек под соноконтролем.
4. Закрытие остаточной полости.
Альвеококкоз человека – паразитарное заболевание с первичным поражением печени личинками Alveococcusmultilocularis.
Основные хозяева гельминта – песец, лисица, собака, кошка, в кишечнике которых паразитирует ленточный гельминт. Личиночная стадия развития проходит в организме грызунов (мышей, ондатр), а так же человека. Песцы, лисицы, собаки, кошки заражаются альвеококкозом при поедании зараженных мышей, в кишечнике которых гельминт достигает половой зрелости и выделяет онкоспоры, попадающие с кишечным содержимым хозяина в места обитания грызунов. Заражение грызунов происходит при употреблении пищи и воды, зараженных онкоспорами. Человек заражается при употреблении в пищу дикорастущих ягод, воды, при снятии шкурок убитых зверей, а также при контакте с домашними животными – собаками и кошками. Личинка альвеококка попадает из кишечника в печень, где начинается ее рост.
Особенность личинки, состоящей из пузырьков,- наружное образование пузырьков и инфильтрирующий рост, в основном вдоль кровеносных и лимфатических сосудов. Проникновение (прорыв) пузырьков альвеококка в сосуды вызывает внутри- и внепеченочное метастазирование. Метастазирование происходит в легкие и мозг. Сдавление желчных ходов приводит к желтухе.
По внешнему виду узлы альвеококка напоминают ноздреватый сыр. В их толще расположены небольшие полости, наполненные гноевидным содержимым. Присоединение гноеродной микрофлоры способствует нагноению с развитием абсцесса печени, гнойного холангита.
Заболевание развивается медленно, течёт годами без клинических проявлений. Обнаруживают его чаще всего случайно, при профилактическом осмотре или обследовании больного, обратившегося к врачу по поводу другого заболевания. Образование в печени нередко выявляют при УЗИ, проводимом по поводу другого заболевания. Первичным признаком альвеококкоза могут быть осложнения заболевания - холангит, механическая желтуха или метастазы в лёгкие, мозг. При локализации альвеококка в периферических отделах печени опухолевидное образование в ней достигает больших размеров. Печень при пальпации значительно увеличена, очень плотной консистенции, безболезненна при вполне удовлетворительном состояний больного (он может выполнять даже тяжёлую физическую работу). При расположении узла в области ворот печени рано появляется желтуха, обусловленная сдавлением жёлчных путей.
При обследовании больного с увеличенной плотной печенью важно выяснить эпидемиологический анамнез: проживание (5-15 лет назад) в эндемичных зонах альвеококкоза, контакт с дикими животными (охота, обработка тушек, шкурок, употребление дикорастущих ягод).
Диагноз ставят с учётом результатов аллергических тестов (эозинофилия, реакции Казони и гемагглютинации с латексом), они положительны у 70-75% больных.
Как и при эхинококкозе, для дифференциальной диагностики опухолевидного образования в печени используют рентгенографию, ангиографию, томографию, радионуклидное сканирование печени, эхографию, компьютерную томографию. Обязательно рентгенографическое исследование грудной клетки, а при упорной головной боли - тщательное неврологическое обследование.
При альвеококкозе печени применяют хирургическое лечение в сочетании с противопаразитарной терапией. Выполняют резекцию печени вместе с узлом, вылущивание узла. Если остаётся небольшая часть ткани паразита, её инфильтрируют противопаразитарными средствами.
В качестве химиотерапевтических препаратов используют средства для местной и общей терапии: для инфильтрации опухоли применяют 20 мл 0,1% раствора трипафлавина. Для общей противопаразитарной терапии используют левамизол, мебендазол.
Аннотация научной статьи по клинической медицине, автор научной работы — Нартайлаков М. А., Ибадильдин А. С., Пантелеев В. С., Салимгареев И. З ., Галимов И. И .
Авторы обобщают опыт лечения 155 больных с паразитарными поражениями печени из них у 142 (9 2 .3% ) эхинококкоз у 13(7,7%) альвеококкоз. При осложненном течении паразитарных кист печени выполнялись мини инвазивные вмешательства, традиционно оперированы 110 больных с эхинококкозом печени. Радикальные операции, резекция печени выполнена 2 5 больным при замещении 2 -х и более сегментов эхинококковыми кистами, а при альвеококкозе печени обьем радикальной операции достигал гемигепат, расширенной гемигепатэктомии с реконструктивно восстановительными вмешательствами на билиарном дереве и сосудах кавально, портального бассейна. Трансплантация печени, при альвеококкозе выполнена 2 больным. Применени е современных методов обработки остаточной полости позволило добиться неосложненного течения послеоперационного периода у 9 4 ,6% больных основной группы. Послеоперационная летальность составила 6 % в группе больных п е р е несших р е з е кц и и печени.
Похожие темы научных работ по клинической медицине , автор научной работы — Нартайлаков М. А., Ибадильдин А. С., Пантелеев В. С., Салимгареев И. З ., Галимов И. И .
Бауырдыц эхинококкозбен альвеококкоз операцияларынан кешнп аскынуларыныц алдын алу жэне емдеу
Авторлар бауырдыц паразитарльщ закымдануымен 155 наукастыц ем д еу тэжiрибесiн жалпылаганда, олардыц 1 4 2 -ti (9 2 ,3% ) эхинококкоз , 13-i (7 ,7% ) альвеококкоз. Бауырдыц аскынган паразитарлык кисталарына миниинвазивт шаралар, бауыр эхинококкозы бар 110 наукаска дэстYрлi турде операция жасалды. Радикалды операциялар: эхинококкоз кистасы бар 2 5 наукаска е к н ем е с е одан д а кеп сегменттерiн алмастырып бауыр резекциясы жасалды, ал бауыр альвеококкоз кезiнд е радикалды операция келем i гемигепатэктомията жетт билиарлык езектер порталды ж эн е кавальды бассей н тамырларына реконструктивт калпына келтiрушi шаралар м ен кецейтшген гемигепатэктомия жасалды. Бауыр альвеококкозымен 2 наукаска бауыр трансплантациясы ж а салды. Калган куысты заманауи э д с п е н ецдеу н е п з п топтыц 9 4 ,6% наукастарында операциядан кеш н п кезецнiц аскынусыз ету 'ше мумкiнд iк бердi. Бауыр резекциясы жасалган наукастарда операциядан кеш н п летальды жатдай 6% -ды курады.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ ПРИ ЭХИНОКОККОЗЕ И АЛЬВЕОКОККОЗЕ ПЕЧЕНИ
УДК К 616.36-002.951.2106-08-084
Нартайлаков М.А.1, Ибадильдин А.С.2, Пантелеев В.С.1, Салимгареев И.З.1, Галимов И.И.1, Мухамеджанов Г.К.2, Лукманов М.И.1, Нагаев Ф.Р.1, Погадаев В.В.1
Авторы обобщают опыт лечения 155 больных с паразитарными поражениями печени из них у 142 (92.3%) - эхинококкоз у 13(7,7%) альвеококкоз. При осложненном течении паразитарных кист печени выполнялись мини-инвазивные вмешательства, традиционно оперированы 110 больных с эхинококкозом печени. Радикальные операции, резекция печени выполнена 25 больным при замещении 2-х и более сегментов эхинококковыми кистами, а при альвеококкозе печени обьем радикальной операции достигал гемигепат, - расширенной гемигепатэктомии с реконструктивно - восстановительными вмешательствами на билиарном дереве и сосудах кавально, - портального бассейна.
Трансплантация печени, при альвеококкозе выполнена 2 больным. Применение современных методов обработки остаточной полости позволило добиться неосложненного течения послеоперационного периода у 94,6% больных основной группы. Послеоперационная летальность составила - 6 % в группе больных перенесших резекции печени.
Послеоперационные осложнения, эхинококкоз, альвеококкоз печени, резекция печени, лазерная коагуляция, фотодинамическая терапия.
Бауырдьщ эхинококкозбен альвеококкоз операцияларынан кейшп аскынуларыньщ алдын алу жэне емдеу
Нартайлаков М.А.1, Ибадильдин А.С.2, Пантелеев В.С.1, Салимгареев И.З.1, Галимов И.И.1, Мухамеджанов Г.К.2, Лукманов М.И.1, Нагаев Ф.Р.1, Погадаев В.В.1
Авторлар бауырдыц паразитарлык закымдануымен 155 наукастыц емдеу тэж1рибеан жалпылаганда, олардьщ 142-ci (92,3%) эхинококкоз, 13-i (7,7%) альвеококкоз. Бауырдыц аскынеан паразитарлык кисталарына миниинвазивт шаралар, бауыр эхинококкозы бар 110 наукаска дэcтYрлi турде операция жасалды. Радикалды операциялар: эхинококкоз кистасы бар 25 наукаска ею немесе одан да кеп cегменттерiн алмастырып бауыр резекциясы жасалды, ал бауыр альвеококкоз кезiнде радикалды операция келемi гемигепатэктомияеа жетт -билиарлык езектер порталды жэне кавальды бассейн тамырларына реконструктивт калпына келтiрушi шаралар мен кецейтлген гемигепатэктомия жасалды. Бауыр альвеококкозымен 2 наукаска бауыр трансплантациясы жа-салды.
^алган куысты заманауи эдспен ецдеу непзп топтыц 94,6% наукастарында операциядан кейнп кезецнiц аскынусыз етуне мYмкiндiк бердi. Бауыр резекциясы жасалган наукастарда операциядан кейнп летальды жаедай 6% -ды к±рады.
операциядан кей1нг1 аскынулар, бауыр эхинококкозы, бауыр альвеококкозы, бауыр резекциясы, лазерл1к коагуляция, фотодинамикалык терапия.
Prevention and treatment of postoperative complications of liver echinococcosis and alveococcosis
ABOUT THE AUTHORS
Nartaylakov M.A.1, Ibadildin A.S.2, Panteleev V.S.1, Salimgareev I.Z.1, Galimov I.I.1, Muhamedzhanov G.K.2, Lukmanov M.I.1, Nagaev F.R.1, Pogadaev V.V.1
postoperative complications echinococcosis, liver alveococcosis, liver resection, laser coagulation, photodynamic therapy.
Authors generalize experience of treatment of 155 patients with parasitogenic lesions of a liver from them at 142 (92,3%) - an echinococcosis at, 13(7,7%) an alveococcosis. At the complicated current of parasitogenic cysts of a liver miniinvasive interventions were carried out, 110 patients with echinococcal a liver are traditionally operated. Radical operations, a resection of a liver it is executed to 25 patients at replacement of the 2nd and more segments with echinococcal cysts, and at a liver alveococcosis the volume of radical operation reached hemigepat, - an expanded gemigepatektomiya with reconstructive and recovery interventions on a biliary tree and vessels is caval also the portal pool. Transplantation of a liver, at an alveococcosis it is executed to 2 patients.
Use of modern methods of processing of a residual cavity allowed to achieve an uncomplicated current of the postoperative period from 94,6% of patients of the main group. The postoperative lethality made - 6% in group of the patients who transferred liver resections.
Паразитарные поражения печени (эхинококкоз, альвеококкоз) в последние годы диагностируются все чаще, особенно в эндемичных зонах, к которым относятся Республика Башкортостан (Россия) и Республика Казахстан. При выявлении этих заболеваний в большинстве случаев требуется проведение хирургических вмешательств, таких как удаление паразитарных кист, путем эхинококкэкто-мии, резекция печени, трансплантация печени [14]. Увеличивающееся количество таких операций приводит к росту числа послеоперационных осложнений, нередко требующих, в свою очередь, проведения различных хирургических вмешательств и манипуляций.
Цель настоящей работы
Изучить результаты оперативных вмешательств (эхинококкэктомий и резекций печени) при паразитарных поражениях печени.
Материал и методы
За 2013-2015 годы нами проведено лечение 155 больных с паразитарными поражениями пе-
чени, поступивших в гастрохирургическое отделение Республиканской клинической больницы имени Г.Г. Куватова (РКБ) г. Уфы. Среди них: 143 (92,3%) - с эхинококкозом, 12 (7,7%) - с альве-ококкозом. Мужчин было 77 (49,7%) , женщин - 78 (50,3%).
Структура выполненных операций приведена в табл. 1.
Как видно из таблицы, часть больных с нагноением эхинококковых кист и гнойными полостями распада альвеококковых узлов перенесли дренирующие вмешательства (в том числе мало-инвазивные пункционно-дренирующие) ввиду невозможности выполнения радикальных операций. Результаты этих вмешательств в данной работе не рассматриваются. Ввиду малочисленности в работе не анализируются исходы дренирующих вмешательств и трансплантации печени.
Из 143 больных эхинококкозом операции в объеме эхинококкэктомии выполнены у 110 (71,0%). Пациенты распределены на контрольную группу (п=55) и основную (п=55). В контрольную группу включены пациенты, которым эхинококкэктомии выполнялись традиционными методами (путем лапаротомии, открытой или за-
Структура оперативных вмешательств при паразитарных поражениях печени
№ Объем операций Эхинококкозы Альвеококкозы Всего
п/п Абс. % Абс. % Абс. %
1. Дренирование гнойных полостей 15 9,7 3 1,9 18 11,6
2. Эхинококкэктомия 110 71,0 0 - 110 71,0
3. Резекция печени 18 11,6 7 4,5 25 16,1
4 Трансплантация печени 0 - 2 1,3 2 1,3
5. Итого 143 92,3 12 7,7 155 100,0
Статистическую обработку полученных данных проводили с использованием статистических программ Microsoft Excel v.2000. Достоверность различий определялась с помощью формулы t-критерия Стьюдента. Статистически значимыми считали различия при р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
При формировании гнойно-желчных свищей пациенты (n=7) выписывались из стационара с дренажами в остаточных полостях. Свищи зажи-
вали в ходе амбулаторного долечивания в сроки от 21 до 45 дней после операции у 5 больных. Лишь у 2 больных из контрольной группы формирование стойких свищей потребовало выполнения повторных операций - резекции печени в сроки 4 и 6 месяцев после эхинококкэктомии.
У 2 больных с альвеококкозом резекции печени выполнялись в объеме 2-х и 3-х сегментов, у 2 - провели анатомическую гемигепатэктомию и у 3 пациентов - расширенную гемигепатэкто-мию. У 5 больных альвеококкозом резекции печени дополняли вмешательствами на билиарном тракте и сосудах портального и кавального бассейна.
Реконструктивные вмешательства на желчных протоках (п=2), на воротной (п=2) и полой (п=1) венах выполнялись часто (71,4%) в данной выборке больных и вынужденно, ввиду прорастания альвеококкового узла в эти важные анатомические структуры (табл.3).
После всех резекций печени (п=25) при эхинококкозе (18) и альвеококкозе (7) печени, послеоперационные осложнения развились у 7 (28,0%) больных. Характер осложнений приведен в таблице 4.
Внутрибрюшное кровотечение потребовало проведения релапаротомии с гемостазом (пациент выписался с последующим выздоровлением). Сформировавшийся абсцесс в подди-афрагмальном пространстве у одного пациента удалось санировать пункционно-дренирующим
№ Течение послеоперационного Контрольная группа Основная группа Всего
п/п периода Абс. % Абс. % Абс. %
1. Неосложненный послеоперационный период 45 81,8 52 94,5 97 88,2
2. Послеоперационные осложнения 10 18,2 3 5,5 13 11,8
2.1. Нагноение остаточных полостей 5 9,1 1 1,8 6 5,5
2.2. Формирование гнойно-желчных свищей 5 9,1 2 3,6 7 6,4
3 Итого 55 50,0 55 50,0 110 100,0
Реконструктивные вмешательства на желчных протоках и сосудах при резекции печени у больных альвеококкозом
№ Реконструктивные вмешательства Количество
1 На желчных протоках 2 28,6
1.1. Частичная резекция протоков с их дренированием по Керу 1 14,3
1.2. Резекция гепатикохоледоха с гепатикоеюноанастомозом 1 14,3
2. На воротной вене 2 28,6
2.1. Краевая резекция с сосудистым швом 1 14,3
2.2. Резекция воротной вены с пластикой сосудистым протезом 1 14,3
3 На полой вене 1 14,3
3.1. Краевая резекция с сосудистым швом 1 14,3
Течение послеоперационного периода и характер осложнений после резекций печени при паразитарных поражениях
№ Характер осложнений После резекции печени при:
1 Внутрибрюшные кровотечения 0 - 1 4,0 1 4,0
2 Абсцессы брюшной полости 1 4,0 1 4,0 2 8,0
3 Печеночная недостаточность 0 - 3 12,0 3 12,0
4 Острый инфаркт миокарда 1 4,0 0 - 1 4,0
5 Всего осложнений 2 8,0 5 20,0 7 28,0
6 Нет осложнений 16 64,0 2 8,0 18 72,0
7 Итого 18 72,0 7 28,0 25 100
методом. У пациента с абсцессом в области культи печени, ввиду отсутствия технических условий для пункционного дренирования, выполнена релапаротомия (с летальным исходом вследствие развития абдоминального сепсиса). Печеночная недостаточность после обширных резекций печени развилась у 3 больных альвеококкозом, которая явилась причиной летального исхода в 2-х случаях. Острый инфаркт миокарда в раннем послеоперационном периоде развился у 1 больного и привел к летальному исходу от кардиогенного шока.
1. Альперович, Б.И. Хирургия печени и желчных путей /Б.И.Альперович.- Томск: Изд-во Сибирского ГМУ, 1997.- 608 с.
2. Нартайлаков, М.А. Сложности при освоении трансплантации печени /М.А.Нартайлаков, Р.Р.Абдеев, И.Р.Курбангулов [и др.] // Вестник КазНМУ.- 2015, №1.- с.222-225.
3. Нартайлаков, М.А. Обследование и лечение пациентов с инфицированными полостными образованиями печени / М.А.Нартайлаков, М.Р.Гараев,
A.И.Грицаенко, В.Д.Дорофеев // Медицинский вестник Башкортостана.- 2014, №6.- с.96-102.
4. Пантелеев, В.С. Лазерное излучение в лечении больных с альвеококкозом печени /
B.С.Пантелеев, М.А.Нартайлаков, А.Х.Мустафин [и др.] // Медицинский вестник Башкортостана.-2011, №3.- с.46-49.
Послеоперационная летальность после резекций печени при паразитарных поражениях всего составила 16,0% (4 случая).
Частота осложнений выше после резекций печени, чем после эхинококкэктомии. Применение методов обработки остаточных полостей расфокусированным лучом углекислотного лазера и фотодинамической терапии достоверно (р
Читайте также:


