У кого родился ребенок с гепатитом с
По статистике, у 3% ставших на учет по беременности женщин диагностируется гепатит С – опасное вирусное заболевание. Но это – не повод отказаться от материнства. Можно ли родить с гепатитом С здорового малыша? Такое часто удается, малыши рождаются здоровыми. Дозировка препаратов, схема лечения мамы зависит от вирусной нагрузки, формы болезни. Методы родов выбирает врач по результатам исследований.
При большой вирусной нагрузке приходится проводить кесарево сечение, чтобы снизить риск осложнений у мамы. Когда можно, противовирусное лечение мамы, решившей рожать, откладывается на послеродовой период, чтобы не навредить плоду.
О чем я узнаю? Содержание статьи.
Особенности беременности при гепатите С
Будущим мамам можно не опасаться диагноза, диагностированного на ранних сроках. Они могут спокойно рожать, категорических запретов вынашивания нет. Если женщина давно лечится, но кровь до конца может быть не санирована, риск передачи возбудителя малышу ничтожна. По результатам анализа на антитела к ВГС врач судит о развитии болезни.
На фоне гормональной перестройки у женщин, готовящихся рожать, снижается иммунитет. Может прекратиться синтез АЛТ и АСТ ( аланиновой и аспарагиновой трансаминазы), вирус активизируется. В таких ситуациях возрастает риск заражения через плацентарный барьер.
Помимо гинеколога женщине, решившей рожать с гепатитом С, нужно посещать инфекциониста. Он решает, можно ли прекратить противовирусное лечение на период вынашивания. Генотип 2,3 – менее опасные разновидности вируса, генотип 1 хуже поддается лечению.
Крайне редко при беременности возникает развитие цирроза и других аутоиммунных осложнений. Многие женщины благополучно рожают здоровых малышей. Недоношенность у инфицированных встречается чаще. Но это не опасно, дети жизнеспособные, догоняют сверстников в развитии.
Передается ли гепатит С от матери плоду во время беременности?
Методы диагностики способны определить внутриутробное заражение. Печеночные тесты околоплодных вод или пупочной крови проводятся в третьем триместре. У родившегося младенца точный диагноз устанавливается только после полутора лет, когда окрепнет иммунная защита. Девочки заражаются внутриутробно в два раза чаще, чем мальчики.
Мнения по поводу влияния возбудителя на формирование плода разделились:
- есть доказательства того, что ребенок развивается нормально;
- диагностируются случаи внутриутробного поражения печени, патологии внутренних органов, аутоиммунные нарушения.
Многое зависит от генетической предрасположенности к тем или иным заболеваниям. С тем, что рожать инфицированным мамам можно, согласны обе стороны. Вероятность заражения вирусом гепатита С зависит от концентрации антител и антигенов. Если присутствуют оба, риск заражения 5,5%. Если в пробах только антитела, то 1,5%.
Для снижения риска передачи возбудителя детям после рождения ставят прививки. От вируса вида С ее не существует, но от вида В, частого спутника НСV вида С, есть. Их можно ставить в первый месяц жизни. Формируется стойкая защита к вирусу, разрушающему печень.
Передается ли гепатит С во время родов?
По данным Всемирной организации здравоохранения, от 3 до 10% младенцев в процессе родовой деятельности инфицируются. Врачи по состоянию вирусоносительниц определяют, могут ли они родить с гепатитом С в общих отделениях. С хронической формой заболевания при низкой концентрации патогена в пробах, если женщина до родов длительное время лечилась, ей можно рожать в обычных условиях.
При небольшой вирусной нагрузке заражение младенца маловероятно, до 0,5%. Мамам можно спокойно рожать. При ВИЧ-инфекциях шанс передачи возбудителя возрастает до 80%. От женщин с наркотической и алкогольной зависимостью детям чаще передается возбудитель. На ранних сроках им следует подумать, рожать или нет. В среднем всего 5% малышей заражаются во время родов.
Как обезопасить ребенка?
Женщины, решившие рожать при гепатите С, к выбору роддома подходят с точки зрения здоровья малыша. Можно ли снизить вероятность заражения малыша? Да, в инфекционных отделениях, специализированных центрах предусмотрена особая тактика родов, когда плод не контактирует с кровью роженицы. Зная инфекционный статус матери, они уделяют ей больше внимания. Возможны два способа разрешения беременности:
- кесарево сечение делается по жизненным показаниям при остром течении гепатита;
- если концентрация НСV в крови матери низкая, ей дают возможность родить самостоятельно.
Грудное вскармливание, если не повреждены соски, не противопоказано, концентрация вируса в молоке незначительная. Ребенку по время кормления передаются иммуноглобулины – защита от вирусов. Вероятность заражения малыша в специализированном роддоме доме по статистике ниже. При выборе медучреждения женщинам, собирающимся рожать, можно это предусмотреть.
Лечение гепатита С во время беременности
Применение препаратов, которыми обычно лечат больных, во время беременности исключено. По данным исследований, противовирусное средство Рибавирин и иммуностимулирующий Интерферон свободно преодолевают плацентарный барьер. Попадая в кровоток плода, пагубно влияют на развитие внутренних органов малыша.
При беременности можно лечиться препаратами нового поколения:
- Телапривит не имеет строгих противопоказаний, его назначают с осторожностью только на ранних сроках.
- Софосбувир – лекарство без побочных эффектов, его принимают беременные, результативность лечения составляет 97%.
Когда беременность выявляется в период курса лечения инфицированной женщины, тактику лечения корректирует инфекционист. В острой фазе болезни необходимо продолжить медикаментозную терапию лекарствами на основе урсодезоксихолевой кислоты, чтобы не было осложнений, грозящим ухудшением здоровья будущей матери. Такие ситуации возникают редко, прием препаратов продолжают только 5% женщин.
Лечение при беременности проводится при строгом соблюдении диеты № 5а по Певзнеру. Исключают все продукты, вызывающие избыточное желчеобразование:
- жареные блюда;
- солености;
- копчености;
- блюда с уксусом,
- алкоголь;
- газированные напитки; крутые яйца;
- бобовые;
- продукты с грубой клетчаткой.
Можно употреблять молочные продукты, нежирные сорта мяса, птицы, рыбы. Рацион обогащают овощами, фруктами (не менее 300 г в день). Соотношение белков, жиров, углеводов: 1:1:5. Женщинам, решившим рожать, пить витаминные отвары, используют народные методы лечения только по рекомендации врача.
Последствия для ребенка и мамы
Главная опасность гепатитной беременности – внутриутробное инфицирование, с HCV рождаются 5% малышей. Часто встречается недоношенность. Женщина может родить раньше срока, если не будет контролировать уровень АЛТ и АСТ, особенно на втором и трем триместрах. Риск недоношенности увеличивается у женщин с ВИЧ.
Можно ожидать других осложнений, о которых предупреждают вирусоносительницу, решившую рожать:
- гипоксия плода (кислородное голодание);
- отсталое физическое развитие малыша.
При хорошем уходе дети могут развиваться нормально. Снизить риск патологий можно, если соблюдать все рекомендации врачей, вовремя проходить промежуточную диагностику.

Дети могут получить гепатит С с рождения, если заразились от матери внутриутробно или в процессе родов. Это самая тяжелая форма вирусного заболевания, которая приводит к поражению печени. Чем выше вирусная нагрузка у мамы, тем больше риск заразиться новорожденному, хотя у многих инфицированных женщин рождаются совершенно здоровые дети. Болезнь может не проявляться сразу после рождения, что затрудняет постановку диагноза. Достоверный диагноз получается поставить только спустя 1,5-2 года, когда болезнь обретает хроническое течение или ребенок выздоравливает.
Статистика заболеваемости врожденным гепатитом С
Женщины с гепатитом С в большинстве случаев рожают полностью здоровых детей. Вероятность заражения ребенка существует лишь в 2-5% от общего количества инфицированных будущих матерей. Когда женщина в то же время является носительницей ВИЧ, риск заражения ребенка при рождении возрастает до 15%.
Малыш может заразиться при родах или трансплацентарным способом, когда вирус попадает в организм вследствие повышения проницаемости плодных оболочек и детского места. Чаще всего это происходит в последнем триместре (в 76% случаев) и лишь 10% инфицируются в начале беременности. В первом триместре велик риск самопроизвольного прерывания беременности, в третьем — преждевременных родов.
Вероятность получить гепатит С возрастает, если безводный период при рождении был больше 46 часов. Также есть факторы, которые могут повлиять на возможность заражения: неправильное питание, гиповитаминоз, токсикоз, гестоз.
Благоприятный прогноз при гепатите С с самого рождения возможен при холестатической форме, неблагоприятный — с выраженной гепатоцеллюлярной недостаточностью (летальный исход на первом году жизни достигает 40% случаев).
При вертикальной передаче вируса гепатита С около 40% детей после рождения излечиваются самостоятельно до достижения 2-летнего возраста. Те, у кого вирус не исчезает, считаются хронически инфицированными. Из них у 80% заболевание имеет умеренное течение с минимальным фиброзом или без него (до 18 лет).
У 20% детей, получивших заражение с рождения, гепатит С развивается более агрессивно и может до 8 лет вызвать цирроз печени. В этом случае может быть назначена трансплантация.
Как ребенок может заразиться
Гепатит С в большинстве случаев передается при рождении. Это называется интранатальным или контактным путем инфицирования во время прохождения через родовые пути. В качестве источника заражения выступает инфицированная кровь матери, попадающая в организм новорожденного через небольшие кожные микротрещины и слизистые оболочки. Процент передачи вируса не зависит от того, каким методом родился ребенок — с помощью кесарева или естественными родами.
Некоторые врачи утверждают, что риск инфицирования сокращается во время кесарева сечения. Это метод также рекомендуют, если женщина дополнительно заражена ВИЧ или гепатитом В.
Ребенок с рождения может болеть гепатитом С, если заражение произошло внутриутробно, то есть вирус передался через плаценту (трансплацентарный/гематогенный метод). Вероятность этого мала. Заражение происходит только при сильной проницаемости защитного барьера и нарушениях его развития.
Бывают случаи, когда малыш получает гепатит С не с рождения, а в роддоме или другом медицинском учреждении в первые дни жизни парентеральным методом. Вирус попадает в организм через кожные повреждения при переливании крови или операции (в случае врожденных патологий) вследствие использования загрязненных инструментов.
Реже всего вирус передается новорожденному от матери в процессе грудного вскармливания уже после рождения, через кровоточащие трещины на сосках. Чем больше вирусная нагрузка мамы, тем выше вероятность заражения.
Симптомы и методы диагностики
Вне зависимости от того, какой этиологии врожденный гепатит, развивается он одинаково. Инкубационный период длится от 20 до 140 дней, то есть сразу после рождения болезнь не проявляется. Клинические признаки наличия вируса HCV в организме свидетельствуют о поражении клеток печени.
Гепатит С у новорожденных протекает в хронической или острой форме. Дети с острым гепатитом С, полученным с рождения (10-20 % случаев):
- часто и обильно срыгивают;
- становятся вялыми или, наоборот, чрезмерно возбудимыми;
- они отказываются от груди, снижается аппетит, малыш плохо набирает вес;
- обесцвечиваются каловые массы, моча становится темного цвета;
- температура держится в пределах 37,5°С;
- желтеет кожа и склеры глаз;
- может появиться сыпь на коже, суставные боли.
С течением времени у детей возникает интоксикация, наблюдаются признаки геморрагического синдрома (кал становится черного цвета, могут появиться кровотечения).
При хронической форме гепатита симптомы могут быть незаметны с рождения и в течение долгого времени. Единственные проявления: вялость, плаксивость, отказ от еды, плохой набор веса, частые болезни вследствие снижения иммунитета.
Диагностика заболевания у детей с рождения происходит не так, как у взрослых. В их организме на протяжении 1-1,5 лет присутствуют антитела, полученные от матери. Из-за этого выявить гепатит С невозможно, так как они свидетельствуют или о наличии инфекции в крови, или об иммунитете к вирусу. На протяжении всего этого периода малыш находится под наблюдением докторов, которые тщательно следят за его состоянием здоровья.
Болезнь можно обнаружить только в возрасте 1,5-2 лет посредством разных видов обследований:
- Общий и биохимический анализы крови. Показывают нарушения в работе внутренних органов, а также наличие воспалительного процесса.
- Анализ мочи. С его помощью определяется количество билирубина, белка, а также функционирование всей мочевыделительной системы.
- Анализ методом ПЦР. Выявляется РНК вируса гепатита С в крови ребенка и вирусная нагрузка.
- Генотипирование для определения генотипа гепатита С. В редких случаях он может быть отличным от материнского (из-за мутаций).
- ИФА. Позволяет выявить иммуноглобулины в крови, производящиеся в ответ на действие вируса HCV.
- Ультразвуковое исследование органов брюшной полости, благодаря которому устанавливаются их размеры и наличие патологических процессов.
Для оценки состояния печени также может назначаться биопсия.
Как протекает инфекция у детей
Острая форма гепатита С у детей с рождения продолжается от 2 недель до 1,5 месяцев. Редко болезнь затягивается до 3-4 месяцев. Восстановление цвета кожи, нормализация работы органов ЖКТ, снижение размеров печени – все это свидетельствует о благоприятном исходе болезни. Процесс реабилитации длится примерно год.
У 1-5% детей, инфицированных гепатитом С с рождения, болезнь развивается настолько стремительно, что приводит к коме вследствие массовой гибели клеток печени и к смерти.
При фиброзе, печеночной недостаточности, циррозе и раковой опухоли клинические проявления усиливаются. Развивается анемия, появляются проблемы с почками, щитовидной железой. На осмотре врач отмечает увеличение размеров печени, селезенки.
Иммунитет к вирусу гепатита С не формируется. Даже если ребенок после рождения полностью вылечился от заболевания, оно может вернуться.
Разрешенные схемы лечения от гепатита С в детском возрасте
Заболевание у малышей с рождения невозможно вылечить при помощи стандартных терапевтических схем, которые применяются для взрослых. Интерфероны, Рибавирин, а также препараты прямого воздействия (Софосбувир, Ледипасвир, Даклатасвир, Велпатасвир) запрещены для детей и подростков до наступления 18 лет.
Единственно разрешенный противовирусный препарат для детей с самого рождения — Виферон (интерферон альфа-2b). Это свечи для ректального введения. Применяются при хроническом и остром гепатите С, который сопровождается фиброзом и циррозом печени. Также обязательно давать новорожденному гепатопротекторы, которые помогают защитить клетки железы от разрушения (Карсил, Эссенциале).
Назначается симптоматическое лечение:
- при высокой температуре тела — свечи Цефекон, сироп Панадол, Нурофен;
- в случае холестаза — Холензим, Хофитол;
- против симптомов интоксикации — сорбенты Полисорб, Энтеросгель.
При грудном вскармливании маме необходимо следить за своим питанием, отказаться от продуктов, которые могут вызвать аллергию. Также важно полностью исключить острые, соленые, копченые, сладкие продукты, алкоголь.
При искусственном кормлении следует использовать смеси, богатые кальцием, фосфором, триглицеридами, цинком и водорастворимыми витаминами. При тяжелых последствиях гепатита С показана трансплантация печени.

Вынашивание ребенка – крайне волнительный период для женщины. Особенно нервным он становится, когда у будущей матери проблемы со здоровьем либо она столкнулась с серьезной болезнью – гепатитом C.
Можно ли рожать с гепатитом C? Ошибочно полагать, что рождение ребенка с таким диагнозом у женщины под запретом. Риск инфицирования имеется, но если соблюдать все рекомендации, постоянно наблюдаться у врача, то вероятность не более 5%.
Безусловно, полностью исключить патологии у ребенка нельзя. При хроническом недуге необходимо заранее планировать зачатие. Итак, можно ли родить здорового ребенка с гепатитом C, как проходят роды, осложнения – рассмотрим далее.
Можно ли рожать при гепатите C?
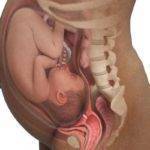
Гепатит C для женщины звучит как приговор. Пациентки считают, что такой диагноз является противопоказанием для беременности. Это не так. Существует много шансов родить полностью здорового ребенка.
В первую очередь все зависит от того, кто является носителем вируса – мама или папа. Во втором случае особой опасности для ребенка нет, поскольку ВГС – это не наследственная патология, она не поражает спермии, поэтому генетическая информация передается без повреждений.
Стоит ли рожать женщине с гепатитом C, сказать сложно. Каждая решает индивидуально, принимая во внимание все риски. Даже если мама не болеет, а болен только отец, то есть риск инфицирования во время секса, если повреждены слизистые оболочки.
Когда носительство вируса у матери, то это никак не сказывается на репродуктивной системе женщины. В течение 9 месяцев рекомендуется врачебный контроль, чтобы иметь представление о состоянии печени.
Заражение ребенка происходит при контакте с кровью матери – во время родовой деятельности или на фоне кесарево сечения. Вирусный возбудитель может проникнуть через плацентарный барьер, когда имеется высокая вирусная нагрузка в организме, плацента повреждена.
При беременности есть риск развития осложнений, который связан с усиленной нагрузкой на организм. Развитие цирроза, фиброза и др. заболеваний. Развиваются редко, но исключать вероятность нельзя.
Прежде чем забеременеть, рекомендуется консультация инфекциониста и гепатолога. Если вирусная нагрузка у больного мужчины небольшая, то вероятность заражения низкая, при высокой – увеличивается. Поэтому может быть назначено противовирусное лечение.
Роды на фоне гепатита C
Женщины, имеющие в анамнезе гепатит C, беременеют и в большинстве случаев рождают здорового малыша. Но в процессе беременности требуется решить много вопросов, начиная от выбора роддома и заканчивая способами профилактики, чтобы обезопасить новорожденного.
Выбирать роддом лучше заранее, поскольку родовая деятельность может начаться в любой момент, не исключены преждевременные роды. При постановке на учет вопрос роддома необходимо обсудить с гинекологом – он даст рекомендации, расскажет, какое медицинское учреждение принимает женщин с таким диагнозом.
В современных клиниках имеются специальные инфекционные родблоки, где несколько иной подход к роженицам. Женщине нужно поехать в роддом, договорится о родах. Обязательно информируют персонал о своем диагнозе.
Когда родовая деятельность началась раньше срока, то беременная поступает по скорой помощи в ближайшее родительное отделение. О прибытии роженицы сообщают заранее врачи скорой, а в роддоме для нее подготавливают изоляционный блок.
Сегодня мнения медицинских специалистов по поводу лучшего способа родоразрешения расходятся. Одни уверяют, что ребенок должен появиться естественным путем, другие рекомендуют только кесарево сечения. Считается, что во втором случае риск меньше, однако проверенных доказательств теории не существует.
Советовать кесарево сечение могут в том случае, когда у пациентки плохие показатели печеночных проб. Ведь родовая деятельность сопровождается сильной нагрузкой на железу, что может спровоцировать серьезные осложнения.
Есть риски инфицирования ребенка во время естественных родов и с помощью кесарево сечения. Поэтому вирус гепатита не является показанием к родовспоможению. При кесаревом сечении вероятность инфицирования ребенка до 5%, если все пойдет по плану, не возникнет никаких осложнений.
Если мама переболела гепатитом, у нее в крови остаются антитела к вирусу, то риск заражения малыша около 1,5%. Вероятность передачи инфекции ребенку по наследству возрастает, если помимо ВГС у матери ВИЧ-инфекция.
Можно ли рожать при гепатите C, какова вероятность заражения ребенка? Вирус может передаться новорожденному с кровью матери. Даже все профилактические мероприятия медиков не являются 100%-процентной гарантией защиты ребенка. Риск до 5% сохраняется.
Независимо от того, как проходили роды, за новорожденным ребенком врачи установят пристальное наблюдение.
Причиной этого выступают следующие особенности:
- В крови ребенка будут определяться антитела к ВГС.
- В течение 1 года жизни требуется регулярно обследовать малыша на наличие вирусного гепатита.
- Если в течение 12 месяцев диагноз не подтвердится, ребенка признают полностью здоровым.
- Когда антитела в крови у ребенка сохраняются после 1,5 лет, то ставят диагноз вирусный гепатит.
Так, сразу после родов женщине не скажут, произошло заражение или нет. Только через год на фоне отсутствия симптомов малыша признают здоровым. При инфицировании ребенка в 65% картин первые признаки появляются к 3 месяцам.

Мамы с хроническим гепатитом интересуются, можно ли кормить ребенка грудью либо нужно сразу переходить на искусственную смесь? По этому вопросу мнения медиков также расходятся. Но многочисленные исследования подтвердили, что копий вирусов в грудном молоке нет, поэтому лактация не запрещена.
Однако все равно требуется соблюдать осторожность. В первую очередь особое внимание уделяется состоянию сосков. При неправильном кормлении есть риск появления микротрещин на сосках, что влечет за собой риск инфицирования. Но многие врачи считают эту теорию ошибочной.
Дело в том, что у новорожденного ребенка нет зубов, значит, он не может прокусить кожу до крови. Для дополнительной защиты, когда женщина переживает, можно купить специальные накладки. Обычно они продаются в аптеке либо специализированных магазинах.
Второй совет касается наблюдения за ротовой полостью ребенка, предупреждения появления ранок. Если слизистая повреждена, а на сосках имеются трещины, то вероятность передачи возбудителя возрастает в несколько раз. В таком случае от лактации лучше отказаться, перейти на искусственные смеси либо сцеживать молоко.
Воздержаться от лактации необходимо в период обострения заболевания. Рецидив часто происходит после родовой деятельности, потому что организм ослаблен.
Лечение гепатита C во время беременности

Лечение беременной женщины происходит в стационарных условиях в инфекционном отделении больницы. Пациентке рекомендуется щадящий режим с ограничением физической активности, коррекция рациона.
Из меню исключают жирные, жареные, острые и соленые продукты. Можно кушать диетическое мясо, овощи, фрукты, орехи. Требуется соблюдать питьевой режим – минимум 2 литра чистой воды в сутки.
Специализированная этиотропная терапия гепатита при беременности не осуществляется. Будущей матери с тяжелым течением патологии, выраженными симптомами интоксикации и существенными нарушениями печеночных функций назначают лекарства с симптоматическим и патогенетическим воздействием.
В зависимости от клиники схема терапии может включать в себя лекарства:
- Средства дезинтоксикационного свойства. Они способствуют выведению токсических метаболитов. Чаще всего вводят внутривенным способом. Препараты купируют симптомы интоксикации, уменьшают выраженность зуда на фоне холестаза, улучшают показатели биологической жидкости.
- Гепатопротекторы. Лекарства этой группы стабилизируют клеточные мембраны, защищают гепатоциты от разрушения и некроза. Они ускоряют регенерационные процессы, улучшают биохимические показатели крови. Беременным женщинам назначают фосфолипиды, растительные гепатопротекторы.
- Желчегонные средства включаются в схему терапии, если развился холестаз либо существует угроза возникновения. Препараты снижают нагрузку на печеночные клетки, ускоряют выработку и отхождение желчи, нивелируют застойные явления.
Если диагностированы изменения в свертывающей системе крови, то терапия дополняется лекарствами, воздействующими на гемостаз. Когда нарастает печеночная недостаточность, то больную переводят в реанимацию, проводят интенсивную терапию.
Когда заражение вирусом гепатита произошло до беременности либо в первом триместре, то при выборе оптимальной тактики лечения исход благоприятный. Риск заражения ребенка до 5%, а уровень материнской смертности не более 0,4%. Если же женщина заразилась во второй половине беременности, то риск смерти женщины 50%, и практически во всех случаях плод погибает.
Решение о рождении ребенка, когда мама болеет гепатитом C, должно приниматься индивидуально, с учетом имеющихся факторов. Истории, отзывы на форумах, в социальных сетях и т.д., не должны быть основой для столь важного решения. До зачатия необходима консультация гепатолога, инфекциониста и гинеколога, глубокая диагностика. Только комплексный подход позволит минимизировать риск инфицирования малыша.
Любые вирусные заболевания у беременной женщины могут негативно отразиться на плоде. Возбудитель HCV – один из наиболее опасных патогенов, так как обладает высокой степенью мутации, из-за чего иммунная система не может с ним справиться.

Лечение не всегда оказывается успешным, поэтому многие пациентки интересуются у своего доктора можно ли рожать с гепатитом С. Такой вопрос актуален не только для больных, но и для здоровых женщин, которые хотят родить от инфицированного мужчины.
Можно ли беременеть с гепатитом С
Рождение здорового ребенка — цель каждых родителей. Многие ответственные пары прибегают к планированию беременности, которое заключается в медицинском обследовании, лечении существующих заболеваний, отказе от вредных привычек, ведении здорового образа жизни.
Если у одного из будущих родителей во время обследования обнаружен HCV, то ответ на вопрос, можно ли беременеть с гепатитом С во многом зависит от того, кто заражен: женщина или мужчина. Лечение перед зачатием нужно обязательно пройти любому партнеру, но во втором случае риск инфицирования ребенка можно полностью исключить, прибегнув к экстракорпоральному оплодотворению.
В условиях современной медицины иметь детей при гепатите С возможно, если соблюдать все предписания врача. Даже в случае постановки диагноза во время беременности риск инфицирования плода реально значительно снизить.
Из-за постоянного видоизменения вируса HCV иммунитет не может распознать возбудителя и атаковать, поэтому острая форма возникает редко. Через 6 месяцев болезнь принимает хроническое течение, и долгое время никак не проявляется. У большинства людей, в том числе беременных пациенток, инфекция обнаруживается в хронической форме.
Хроническое заболевание хуже поддается терапии и в некоторых случаях не излечивается полностью. Для него характерны стадии обострения и ремиссии, от которых зависит, можно ли родить ребенка с гепатитом С. Если лабораторными исследованиями определена стойкая ремиссия, то беременность разрешена. При этом необходимо поддерживать печень и иммунную систему в хорошем состоянии.
Если у пациентки наблюдается высокая вирусная нагрузка, то планировать зачатие нельзя. В этом случае существует высокий риск передачи патогена, так как HCV способен преодолевать плацентарный барьер.
Лечение заболевания основано на приеме противовирусных препаратов, которые оказывают токсическое воздействие на организм. Независимо от того, кто был инфицирован, мужчина или женщина, требуется восстановительный период, так как организм пережил серьезную нагрузку.
Можно ли беременеть после лечения зависит от того, сколько времени прошло после противовирусной терапии. Доктора рекомендуют воздержаться от зачатия на срок не менее полугода. Кроме того, к этому времени делается повторный анализ ПЦР, который точно покажет, выздоровел человек или нет.
Беременность после лечения гепатита С может протекать сложнее из-за ослабления организма инфекцией и лекарствами. В восстановительный период женщине нужно принимать витаминно-минеральные комплексы, полноценно питаться, придерживаться режима сна и бодрствования. Только после того, как все анализы будут в норме, улучшится самочувствие, можно подумать о ребенке.
Инфекция у мужчины может быть потенциально опасна для плода, поэтому к вопросу, можно ли беременеть, если у мужа гепатит С, нужно подходить ответственно. Непосредственной угрозы нет, так как возбудитель не разрушает сперматозоид и не меняет его генетическую структуру. Однако возможно заражение самой женщины во время незащищенного полового акта, поэтому необходимо планирование беременности.
Как забеременеть от партнера с гепатитом С, чтобы полностью исключить риск для ребенка? Если вылечить инфекцию не получается, то паре предлагают воспользоваться процедурой ЭКО методом ИКСИ. В этом случае невозможно передать вирус ни женщине, ни плоду.
Если по каким-то причинам такой вариант не подходит, то можно забеременеть естественным способом, снизив риски передачи вируса женщине. Половой путь проникновения возбудителя в здоровый организм составляет менее 5%, и этот процент можно свести практически к нулю.
Как безопасно забеременеть от инфицированного партнера без медицинского вмешательства:
- Заражение во время полового акта возможно при наличии патогена в семенной жидкости, что указывает на высокую вирусологическую нагрузку у больного. Для исключения этого риска мужчине нужно пройти курс лечения противовирусными лекарствами. При нормальных показателях анализов врач может разрешить естественное зачатие.
- Риск передачи HCV увеличивается, если у партнерши есть гинекологические заболевания: эрозия, патологии воспалительного характера, при которой возможны травмы слизистых оболочек. Чтобы устранить эту вероятность, женщине необходимо вылечить болезни половых органов.
Если зачатие произошло, и будущая мама осталась здорова, то при всех последующих половых актах необходимо применять презервативы.
Терапия беременных
Любые противовирусные препараты, применяемые при терапии гепатита C, не подходит для лечения во время вынашивания ребенка. Они токсичны для организма матери, поэтому могут вызвать врожденные аномалии у плода и привести к выкидышу или преждевременным родам.
Острый тип вируса
Если женщина заразилась в период вынашивания ребенка, то ей назначают медикаменты с урсодезоксихолевой кислотой. Такие препараты не оказывают негативное влияние на плод и течение беременности.
В тяжелых случаях может быть назначен курс рибавирина и интерферонов. Лечение проводится под строгим контролем врача.

Хроническая форма
При хроническом течении болезни вариант лечения определяется согласно клинической картине больной. Если вирусы активизировались, то ей назначают витамины и гепатопротекторы.
Рекомендации по лечению:
- проходить регулярное медицинское обследование;
- соблюдать диету № 5;
- принимать витаминные комплексы;
- избегать инфекций;
- вести правильный образ жизни: умеренная физическая нагрузка, хороший сон, отсутствие вредных привычек.
Роды с гепатитом С
Во время прохождения ребенка по родовым путям существует риск инфицирования. Для того чтобы свести его к минимуму, пациентку постоянно обследуют на вирусологическую нагрузку. Если она высокая, то вероятность заражения увеличивается.
Роды с гепатитом С могут быть искусственными или естественными. Мнения специалистов о том, какой путь безопаснее различаются. Если уровень РНК вирусов в крови низок, то женщина может безопасно рожать сама.
Больные гепатитом C рожают в обычных родильных домах. Никаких особых условий для этого процесса не требуется. В период обострения болезни роженицу помещают в изолированный бокс.
В течение всего срока вынашивания ребенка пациентка находится под врачебным контролем. К моменту родоразрешения врач сможет определить, как будут проходить роды: естественным путем или при помощи кесарева сечения.
Пока женщина беременна, нельзя точно сказать, можно ли ей рожать самой при гепатите С. Как таковых, противопоказаний к естественным родам при ВГС нет. Однако при сочетании с другими заболеваниями или отклонениями в ходе беременности может быть показана операция.
Операция проводится так же, как и у здоровых рожениц. Никаких особенных процедур не предполагается. Если у пациентки помимо HCV есть ВИЧ-инфекция, то кесарево сечение рекомендуется делать на 38 неделе беременности. Согласно клиническому опыту, на таком сроке регистрируются самые лучшие показатели, так как нет риска преждевременного разрыва плаценты.
Возможность инфицирования плода зависит от тяжести заболевания будущей мамы. Вероятность передачи вируса в среднем составляет около 5%. Риск повышается при высокой концентрации возбудителя ВГС в сыворотке крови.
Не менее важен уровень медицинского обслуживания. Так, в европейских странах не более 3% беременных болеют HCV, в России этот показатель составляет приблизительно 5%, а в экономически отсталых государствах — 14%.

Диагностика новорожденных
Если ребенок рождается от инфицированной матери, в его крови присутствуют антитела, поэтому однозначно сказать болен он или нет нельзя. Анти-HCV выявляют с помощью иммунноферментного анализа крови (ИФА). Обычно антитела сохраняются у детей до 3 лет. После рождения информативен анализ ПЦР. Он может показать, инфицирован ли новорожденный. Всех малышей, рожденных от больных матерей ставят на учет и регулярно проверяют кровь на наличие РНК вирусов.
Если ребенок здоров, то антитела полностью исчезают в течение первых трех – четырех лет жизни. В случае заражения регулярно проводят УЗИ брюшной полости для контроля изменений печеночных тканей. На основании клинической картины назначают лечение.
Последствия для детей
У новорожденных заболевание редко протекает в острой форме. Хроническое течение опасно тем, что не проявляется характерными симптомами. При отсутствии лечения разрушенные вирусами здоровые клетки печени быстро замещаются соединительной тканью, развивается фиброз. Если на этом этапе не заметить инфекцию, то произойдут необратимые изменения. Цирроз со временем переходит в рак железы.
Неблагоприятные последствия могут возникнуть еще во внутриутробном периоде, если у матери заболевание протекает тяжело. Возможно преждевременное созревание или отслоение плаценты, что приводит к кислородному голоданию плода, преждевременным родам и малому весу новорожденного.
Грудное вскармливание
HCV проникает в кровь, но только при высокой виремии у матери. От грудного молока заразиться практически невозможно. Однако существует вероятность инфицирования грудничка кровью, которая выделяется из трещин на сосках. Поэтому чаще всего врачи рекомендуют отказаться от грудного вскармливания.

Профилактика заражения
Для того чтобы не подвергать своего ребенка риску заболеть гепатитом С, родителям следует внимательно относиться к своему здоровью и планировать беременность. Если вирус обнаружен у мужа, то меры профилактики нужно соблюдать более тщательно.
Что надо делать:
- пройти совместное медицинское обследование перед планированием зачатия;
- использовать только свои предметы личной гигиены, особенно если партнер болен;
- отказаться от посещения маникюрных, тату-салонов, если нет уверенности в том, что все инструменты стерилизуются;
- любые повреждения кожных покровов обрабатывать антисептиками и заклеивать пластырем.
Если у мужа диагностирован гепатит С, то на протяжение всей беременности необходимо использовать барьерные средства контрацепции.
Читайте также:


