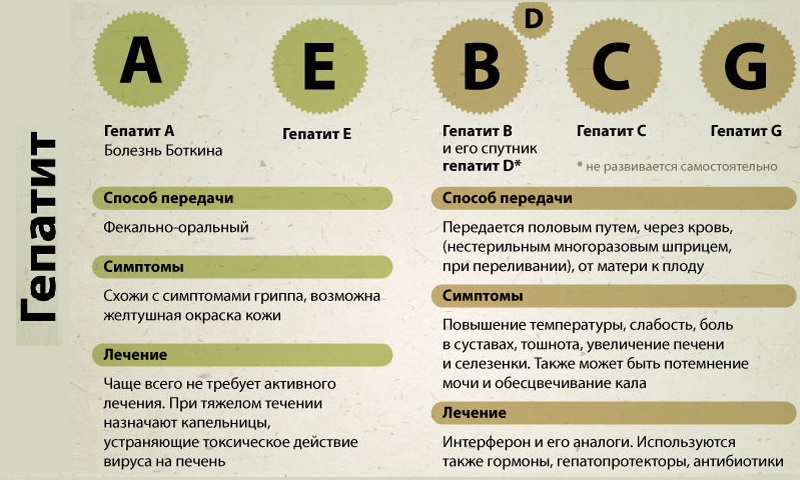
Туберкулез и парентеральные гепатиты
Среди пациентов с туберкулезом регистрируется повышенная заболеваемость вирусными гепатитами по отношению к остальному населению. Заболевания могут возникать в любой последовательности друг относительно друга – понижение иммунитета отмечается и при гепатитах, и при туберкулезе, что при неблагоприятном стечении обстоятельств может вести к присоединению другого инфекционного заболевания.
Лечение туберкулеза при вирусном гепатите
Не редкость, к сожалению, и заражение гепатитом в туберкулезных диспансерах. Сейчас это может произойти только при вопиющей халатности медперсонала, но ранее, до массового распространения одноразовых медицинских шприцов, заражения в тубдиспансерах происходили из-за многократного использования игл или же обратного заброса при инъекциях.
Лечение туберкулеза препаратами химиотерапии также может являться косвенной причиной инфицирования гепатитом, т.к. антибиотики снижают иммунитет и при случайном столкновении с возбудителем гепатита у пациента меньше шансов на самоизлечение и больше – на инфицирование.
Чаще всего у больных туберкулезом регистрируется инфицирование гепатитом C. При сочетании этих болезней повышается риск возникновения гепатотоксических реакций – т.е. побочных эффектов от препаратов туберкулеза, связанных с поражением печени.
Кроме этого, отмечается заболевание гепатитом B. При этом заболевании печени туберкулез провоцирует тяжелое затяжное развитие желтушного периода, препараты против туберкулеза в несколько раз чаще начинают давать гепатотоксичную реакцию, что, в конце концов, заканчивается циррозом и затяжным течением гепатита.
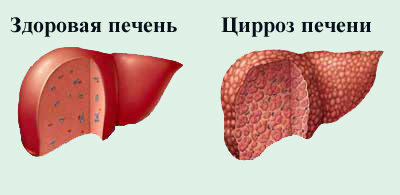
У лиц, инфицированных гепатитом, туберкулез развивается более остро, симптомы его более выражены, а лечение тяжело дается в связи со сниженной функцией печени. У подавляющего большинства больных выработка ферментов печенью нарушена, что вызывает тяжелую интоксикацию.
Цирроз печени, развившийся в результате вирусного гепатита (или по иным причинам) уменьшает шансы пациента с туберкулезом на успешное излечение.
К сожалению, это сочетание встречается довольно часто из-за социальной природы обеих болезней – их жертвами нередко становятся заключенные, бездомные, маргиналы. К сожалению, для успешного излечения сочетания этих двух болезней прогноз крайне неутешительный – противотуберкулезные лекарства просто не будут метаболизироваться в печени из-за того, что та не выполняет своих функций.
Особенности симптоматики и лечения
При сочетании вирусного гепатита с туберкулезом взаимно усиливаются симптомы обоих заболеваний, при этом к ним могут присоединяться и побочные эффекты лекарственных средств, риск которых возрастает многократно в связи с нарушенной функцией печени. Прежде всего, больной сильно теряет в весе. У него отсутствует аппетит, нередко он испытывает тошноту или же рвоту. Отмечается:
- боль в правом боку,
- горький привкус во рту,
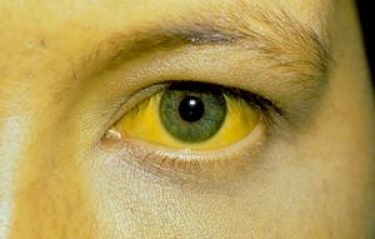
- пожелтение лица, белков глаз.
Усиление симптомов туберкулеза может проявляться в виде:
- повышения температуры,
![]()
нарушения дыхания,- болей в грудной клетке.
Возможны общие симптомы интоксикации:
- головная боль,
- слабость,
- утомляемость,
- рвота,
- сонливость,
- тремор конечностей.
К особенностям лечения туберкулеза при вирусных гепатитах относят поддерживающие меры для работы печени. Для того, чтобы снять симптомы интоксикации и снизить побочные эффекты, пациенту в вену вводят растворы:
Возможно назначение капельницы с физраствором. Для профилактики развития гепатита вследствие химиотерапии больному делают инъекции B1, B6, назначают препараты с высоким содержанием витамина C.
Для тех пациентов, которые уже испытывают симптомы печеночной недостаточности во время лечения от туберкулеза, увеличивают дозу водорастворимых витаминов. Дополнительно назначаются инъекции витаминов A, E. Дополнительно используются биологически активные добавки к пище – масло тыквенных семечек, антиоксиданты.
Полноценное лечение гепатита невозможно одновременно с противотуберкулезной терапией, т.к. включает в себя мощные противовирусные препараты, действие которых может плохо сказаться на ослабленном пациенте. Также больному показаны препараты для выведения желчи.
Важной мерой является соблюдение диеты на время лечения и в качестве меры профилактики. При гепатите из рациона пациента должны быть исключены жирные, жареные продукты, острые, соленые, копченые блюда, десерты в больших количествах.
Следует иметь в виду, что алкоголь не должен присутствовать ни в каких количествах на протяжении всей жизни после постановки диагноза гепатита, даже после перехода болезни в хроническую стадию.
Риски и как их избежать
И гепатит, и туберкулез часто возникают среди социально незащищенных слоев населения. Как правило, в жизни людей из группы риска присутствует алкоголь и употребление наркотиков. Внутривенное введение наркотических средств является главным путем передачи гепатита В и С. Кроме того, из-за несоблюдения гигиены растет риск распространения туберкулезных микобактерий.
Для того, чтобы избежать гепатита, необходимо предпринимать меры предосторожности, в особенности это касается медицинского персонала. При работе с пациентами нужно использовать только одноразовые иглы и шприцы, которые должны немедленно утилизироваться по завершении манипуляции. Неодноразовые инструменты должны стерилизоваться в автоклаве.
Во время манипуляций с кровью и полостных операций на медицинском работнике должна быть маска, халат, перчатки, шапочка и очки для защиты слизистой. Окровавленную одежду и ветошь должны чистить и утилизировать в соответствии с инструкцией.
Для защиты от туберкулеза необходимо регулярно проводить гигиену помещений (в особенности это касается казенных помещений и мест проживания больных туберкулезом).
Для уменьшения рисков пациент должен:
- регулярно проходить флюорографию,
- своевременно лечить все заболевания верхних дыхательных путей,
- избегать переохлаждения и работы в сырых холодных помещениях.
Медицинские работники в тюрьмах и тубдиспансерах должны также соблюдать все меры гигиены и предосторожности, т.к. туберкулез передается не только воздушно-капельным путем, но и через кровь, а также долгое время остается в помещениях и почве.

Кроме того, следует помнить о том, что употребление алкоголя и наркотиков резко повышают шансы заболеть как гепатитом, так и туберкулезом. Правила здорового образа жизни уменьшают вероятность развития не только этих, но и других инфекционных заболеваний.
Лечащий врач, наблюдающий пациента с сочетанием туберкулеза и вирусного гепатита, должен предпринять все меры для снижения токсичного воздействия антибиотиков на печень. При этом важно индивидуально рассчитывать дозировку, предпринимать дезинтокационные меры, регулярно делать УЗИ печени, брать пробы и вводить пациенту витамины.
Немаловажно помнить о вакцинации против этих заболеваний. Вакцинация снижает риск заражения при попадании инфекции в организм в несколько раз, и даже при развитии заболевания риск осложнений намного ниже, чем у пациентов без вакцинации.
Аннотация научной статьи по клинической медицине, автор научной работы — Асратян А.А., Соловьев Д.В., Родина О.В., Гармаш Ю.Ю., Литвинов В.И.
Похожие темы научных работ по клинической медицине , автор научной работы — Асратян А.А., Соловьев Д.В., Родина О.В., Гармаш Ю.Ю., Литвинов В.И.
Clinical and Epidemiological Features of Hepatitis B and C in Patients with Pulmonary Tuberculosis
1. В Республике Алтай сложилась своеобразная эпидемиологическая ситуация, заключающаяся в ведущей роли клещей рода Dermacentor в поддержании природных очагов клещевого энцефалита, хотя эти клещи считаются дополнительным резер-вуарным хозяином и переносчиком вируса КЭ, в отличие от клещей I. persulcatus и I. ricinus - основных резервуарных хозяев и переносчиков этого вируса. Клещи рода Dermacentor на территории республики имеют наибольшие ареал и численность, обладают более высокой вирусофорностью
и более длительной сезонной активностью, чем клещи других родов, в том числе Ixodes.
2. В отсутствие клещей I. persulcatus на некоторых территориях Республики Алтай клещи рода Dermacentor (главным образом D. nuttalli) становятся основными переносчиками вируса клещевого энцефалита. Однако ввиду биологических особенностей клещей рода Dermacentor они реже вызывают заражение людей клещевым энцефалитом: клещи этого рода крупнее и менее подвижны, чем I. persulcatus, поэтому часто люди успевают их снять с себя еще до присасывания. Ш
1. Злобин В.И. Клещевой энцефалит в Российской Федерации: этиология, эпидемиология и стратегия профилактики. Terra Medica. 2010; 2: 13 - 21.
2. Ястребов В.К., Хазова Т.Г. Оптимизация системы эпидемиологического надзора и профилактики клещевого вирусного энцефалита. Эпидемиология и Вакцинопрофилактика. 2012; 1: 19 - 24.
3. Малькова М.Г., Якименко В.В., Танцев А.К., Панов В.В., Винарская Н.П. Изменение границ ареалов пастбищных иксодовых клещей на территории Западной Сибири: возможные причины и последствия. Современные аспекты природной очаговости болезней: Национальные приоритеты России. 2011; 2 (5): 55 - 6.
1. Zlobin V.I. Tick-borne encephalitis in the Russian Federation: etiology, epidemiology and prevention strategy. Terra Medica. 2010; 2: 13 - 21 (in Russian).
2. Yastrebov V.K., Khazova T.G. Optimization of system of an epidemiological surveillance and prevention of tick-borne encephalitis. Epidemiology & Vaccinal Prevention. 2012; 1: 19 - 24 (in Russian).
3. Mal'kova M.G., Jakimenko V.V., Tancev A.K., Panov V.V., Vinarskaja N.P Change of areas of the Ixodes ticks in the territory of Western Siberia: possible reasons and consequences. Modern aspects of natural foci of diseases: National priorities of Russia. 2011; 2 (5): 55 - 6 (in Russian).
Клинико-эпидемиологические особенности гепатитов В и с у больных туберкулезом легких
A.А. Асратян1 (zasratyan@yahoo.com), Д.В. Соловьев1, О.В. Родина2, Ю.Ю. Гармаш2,
Е.Е. Мусина3, С.Г. Марданлы4, С.М. Казарян1, К.К. Кюрегян5, О.В. Попова5, Е.В. Русакова1
Туберкулез и парентеральные вирусные гепатиты (ПВГ) входят в число важнейших современных медико-социальных проблем. Показатели смертности от туберкулеза и парентеральных гепатитов - одни из самых высоких среди инфекционных заболеваний. Цель исследования - выявление частоты распространения маркеров вирусов гепатита В и С (ГВ и ГС) у больных туберкулезом легких, находящихся на стационарном лечении в крупном противотуберкулезном центре Москвы.
Результаты исследования. Маркеры ГВ и ГС были выявлены у 83 больных (48,8%), из них маркеры ГВ - у 78 (45,9%), анти-ВГС - у 12 (7,1%). Сочетание маркеров ГВ с анти-ВГС установлено у 7 (4,1%) лиц. В контрольной группе частота обнаружения маркеров ГВ и ГС была в 2,9 раза ниже (17%; ГВ - у 15% и ГС - у 2%). При этом с увеличением срока стационарного лечения (независимо от основного диагноза) отмечен рост процента выявления маркеров ГВ: при продолжительности лечения 1 - 2 месяца они обнаружены у 41% лиц, 3 - 4 месяца
- 48,1%, 5 месяцев и более (до 14 мес) - 57,7%. Анализ историй болезни показал, что статистически значимые различия между группами пациентов с наличием маркеров ПВГ и с их отсутствием установлены только для показателя АлАТ (в 2,3 раза выше в группе пациентов с маркерами ПВГ) и наличия иктеричности склер и желтушности кожных покровов. Большинство других клинических и биохимических показателей у больных 1-й и 2-й групп достоверно не различались, что свидетельствует о практически бессимптомном течении ПВГ у больных туберкулезом легких. Факторы риска (наркотическая зависимость, курение в анамнезе) чаще выявлялись в 1-й группе пациентов (с маркерами ПВГ).
Заключение. Установлено широкое распространение маркеров вирусов ГВ и ГС среди больных с туберкулезом легких, что дает основание отнести их к группе повышенного риска по ПВГ и рекомендовать иммунизацию против ГВ.
Ключевые слова: больные туберкулезом легких, парентеральные гепатиты, гепатит В, гепатит С, маркеры, инфицированность
Clinical and Epidemiological Features of Hepatitis B and C in Patients with Pulmonary Tuberculosis
A.A. Asratyan1(zasratyan@yahoo.com), D.V. Solov'ev1, O.V. Rodina2, Yu.Yu. Garmash2, V.I. Litvinov2, Е.Е. Musina3,
S.G. Mardanly4, S.M. Kazaryan1, К.К. Kyuregyan5, O.V. Popova5, E.V. Rusakova1
2State Institution of Public Health Moscow City Scientific-Practical Center for Tuberculosis
Tuberculosis and parenteral viral hepatitis (PVH) are among the most important current medical and social problems. Mortality from tuberculosis and parenteral hepatitis are among the highest of all mortality from infectious diseases.
The purpose of research - identification of frequency distribution of markers of hepatitis B and C viruses (HBV, HBC) in patients with pulmonary tuberculosis who are treated at the center of a large TB Moscow.
Materials and methods. Clinico-epidemiological study of 170 patients with pulmonary tuberculosis in the presence of HBV markers (HBsAg, anti-HBs, anti-HBc total and anti-HBc, class IgM) and HV (anti-HCV) by ELISA and HBV-DNA and HCV-RNA by PCR. Data from 115 patient journals were analysed. These data were chosen randomly and divided into 2 groups: patients with pulmonary tuberculosis and presence of HBV or HCV markers; patients with absence of HBV or HCV markers. Forms of tuberculosis among studied patients: infiltrative and disseminated tuberculosis
- 68.1%, fibrocavernous and cirrhotic tuberculosis - 11.7%, focal tuberculosis and tuberculosis in thoracic lymph nodes - 11.0%, generalized tuberculosis - 4.9%, other forms of pulmonary tuberculosis - 4.3%.
Введение хическими расстройствами входят в перечень социально
Гепатиты В и С (ГВ и ГС) наряду с туберкулезом, ВИЧ- значимых заболеваний, утвержденный Постановлением инфекцией, злокачественными новообразованиями и пси- Правительства РФ от 01.12.2004 г. № 715.
Туберкулез является одной из важнейших современных медико-социальных проблем вследствие тяжести клинического течения; широкого распространения; сохраняющейся тенденции роста числа больных, их высокой инвалидизации и смертности; ограниченных возможностей диагностики, противотуберкулезной терапии (в частности, из-за множественной лекарственной устойчивости) [1, 2].
Парентеральные гепатиты так же широко и повсеместно распространены, часто приводят к формированию тяжелых хронических форм, имеют тенденцию к росту (особенно гепатит С), характеризуются активным вовлечением в эпидемический процесс наиболее дееспособной части населения [3, 4].
Малоизученной остается проблема смешанного инфицирования возбудителями туберкулеза и парентеральных гепатитов. Отсутствует регистрация заболеваемости смешанными формами, мало данных о частоте гепатита у туберкулезных больных. У фтизиатров пока еще нет четкой тактики терапии, а у эпидемиологов - тактики противоэпидемических мероприятий при обнаружении у больных туберкулезом маркеров вирусов ГВ и ГС [5, 6].
Цель исследования: изучение клинико-эпи-демиологических особенностей гепатитов В и С у больных туберкулезом легких.
Материалы и методы
Проведено изучение распространенности маркеров вирусов ГВ (ВГВ) и ГС (ВГС) среди 170 больных туберкулезом легких, находящихся на стационарном лечении в крупном противотуберкулезном центре Москвы и не имевших в анамнезе данных об иммунизации против гепатита В. В контрольную группу вошли доноры крови (100 жителей Москвы).
С целью изучения клинических проявлений, биохимических показателей и факторов риска, способствующих инфицированию ВГВ и ВГС, были изучены и проанализированы данные 115 историй болезни пациентов, которые были разделены на 2 группы: первая - больные легочным туберкулезом с наличием маркеров ГВ или ГС (54 чел.), вторая - больные легочным туберкулезом с отсутствием маркеров ГВ или ГС (61 чел.). Основные диагнозы у обследуемых пациентов были: инфиль-тративный и диссеминированный туберкулез -68,1%, фиброзно-кавернозный и цирротический туберкулез - 11,7%, очаговый туберкулез и туберкулез внутригрудных лимфоузлов (ВГУ) - 11,0%, генерализованный туберкулез - 4,9%, другие формы туберкулеза легких - 4,3%.
к вирусу ГВ (HBsAg), антитела к поверхностному антигену вируса ГВ - анти-HBs, антитела к сердцевидному антигену ГВ классов ^М и ^ (анти-НВс класса ^М и антитела к вирусу ГС (анти-ВГС). Во всех образцах сывороток крови, полученных от пациентов с ГВ-инфекцией (положительных на наличие изолированных анти-НВс и HBsAg), определяли ДНК ВГВ в полимеразной цепной реакции (ПЦР).
В образцах сывороток крови, положительных на наличие анти-ВГС, определяли РНК ВГС методом обратной транскрипции ПЦР (ОТ-ПЦР) с праймерами к консервативному участку 5'-нетранслируемой области с чувствительностью не менее 100 копий/мл по результатам тестирования серии предельных разведений образцов с известной концентрацией РНК вируса ГС. Генотип вируса ГС устанавливали методом ОТ-ПЦР с генотип-специфичными праймерами.
Для оценки значимости различия сравниваемых относительных величин рассчитывали ошибку достоверности (Р) на основании критерия Стьюдента (1:): при Р 0,32 - различия признавались несущественными и, если 0,32 > Р > 0,05, то различия показателей признавались умеренными.
Результаты и обсуждение
Проведенные исследования показали наличие маркеров вируса ГВ у больных туберкулезом легких в 45,9% случаев, что по сравнению с контрольной группой (доноры крови) было выше в 3 раза (Р = 0,0003) (рис. 1.).
Следует отметить, что частота обнаружения маркеров ГС среди больных туберкулезом легких была достаточно высокой и составила 7,1%, в то время как в группе сравнения данный показатель был в 3,5 раза ниже (2,0%; Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Частота обнаружения анти-НВс у больных туберкулезом легких (17,6%) в 1,8 раза выше, чем у доноров (10%).
Таким образом, маркеры ПВГ среди больных туберкулезом выявлялись значительно чаще, чем у доноров крови, что свидетельствует о принадлежности больных туберкулезом к группе риска в отношении инфицирования вирусами ГВ и ГС.
Изолированные анти-НВс у больных обнаруживались в 7,6% случаев (в 7,6 раза чаще, чем в
Частота обнаружения маркеров вирусов ГВ и ГС у больных туберкулезом легких
□ Больные туберкулезом легких □ Доноры крови
40 _ 30 _ 20 _ 10 . 0
Число лиц с наличием маркеров ГВ
Число лиц с наличием маркеров ГС
Всего лиц с наличием маркеров ГВ или ГС
контрольной группе) и лишь в одном случае - ДНК ВГВ. Эти данные указывают на наличие скрытой формы ГВ среди больных туберкулезом. На высокую распространенность скрытой формы инфекции ГВ среди групп повышенного риска инфицирования вирусом ГВ указывают также ряд исследователей [7].
Из числа положительных на анти-НВс лиц процент обнаружения моно-анти-НВс составил 43,3% - это в 4,3 раза выше, чем у доноров крови (10%; Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Частота таких клинических проявлений, как увеличение размеров печени, составила 13,0% в группе с наличием маркеров ПВГ и 14,8%- в группе с отсутствием маркеров ПВГ, селезенки
- 11,1 и 11,5% соответственно, в обеих сравниваемых группах различия этих показателей были несущественными (Р > 0,32).
Частота проявления астенического синдрома, артериальной гипертензии или гипотензии, ожирения в сравниваемых группах практически не различалась (Р > 0,32).
Интересно отметить, что сопутствующие клинические проявления со стороны желудочно-кишечного тракта (диффузные изменения ткани подже-
лудочной железы, язвы, панкреатит) достоверно чаще (Р 0,32
Артериальная гипертензия 16,7 21,3 P > 0,32
Артериальная гипотензия 11,1 9,1 P > 0,32
Ожирение 13,0 11,5 P > 0,32
Бледность кожных покровов 24,1 14,8 0,05 0,32
Увеличение размеров печени 13,0 14,8 P > 0,32
Увеличение размеров селезенки 11,1 11,5 P > 0,32
Диффузные изменения ткани печени 37,0 50,8 0,05 20 мкмоль/л) 7,4 3,3 P > 0,32
Повышение уровня АлАТ (> 40 Ед/л) 40,7 18,0 P Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Повышение уровня АсАТ (> 40 Ед/л) 20,4 29,5 0,05 216 Ед/л) 0 6,6 P 61 Ед/л) 27,8 21,3 P > 0,32
Щелочная фосфатаза (> 306 Ед/л) 3,7 3,3 P > 0,32
Повышение уровня общего белка (> 80 г/л) 0 3,3 0,05 Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
□ Обнаружение маркеров гепатита В □ Обнаружение маркеров гепатита С
установить факт инфицирования ПВГ у больного туберкулезом.
В ходе исследования было установлено, что у пациентов с увеличением срока стационарного лечения растет процент выявления маркеров ГВ: при продолжительности лечения 1 - 2 месяца
- у 41% лиц, при сроке 3 - 4 месяца - у 48,1%, при сроке 5 и более месяцев (до 14 месяцев)
- у 62,1% лиц с доверительным коэффициентом t = 2,2 (Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
отсутствием маркеров ПВГ. Статистически значимые различия установлены только по отношению к АлАТ - в 2,3 раза выше в группе с наличием маркеров ПВГ по сравнению с группой без маркеров.
5. Присутствие в анамнезе сведений о наркотической зависимости, курении или других факторах риска чаще отмечено в группе с наличием маркеров ПВГ.
6. Результаты исследования свидетельствуют о важности просветительной работы среди пациентов противотуберкулезной службы и о необходимости подготовки для каждого пациента доступных и интересных информационных материалов, освещающих основные вопросы эпидемиологии, лечения и профилактики туберкулеза, ВИЧ-инфекции, вирусных гепатитов В и С. Ш
1. Мишин В.Ю. Медикаментозные осложнения комбинированной химиотерапии туберкулеза легких. Москва: МИА; 2007.
2. Шилова М.В. Распространенность туберкулеза в Российской Федерации. Эпидемиология и санитария. 2009; 15: 5 - 11.
3. Асратян А.А., Исаева О.В., Михайлов М.И. Тенденция и анализ эпидемической ситуации по парентеральным вирусным гепатитам В и С в Российской Федерации и отдельных регионах. Журнал микробиологии, эпидемиологии и иммунологии. 2005; 4: 40 - 45.
4. Шахгильдян И.В., Михайлов М.И., Онищенко Г.Г. Парентеральные вирусные гепатиты (эпидемиология, диагностика, профилактика). Москва: ГОУ ВУНМЦ МЗ РФ; 2003.
5. Галицкий Л.А., Зарецкий Б.В., Лебединец А.И. Вирусный гепатит во фтизиатрической практике. Большой целевой журнал о туберкулезе. 1999; 4: 10 - 12.
6. Петренко Т.И. Туберкулез легких в сочетании с хроническими вирусными гепатитами: диагностика, лечение, прогноз. Автореф. дис. . канд. мед. наук. Новосибирск; 2008.
8. Борисов Л.Б. Медицинская микробиология, вирусология, иммунология М.: Медицинское информационное агентство; 2002.
9. Дадашева А.Э. Распространение вирусов гепатитов В и С среди больных туберкулезом легких и онкологическими заболеваниями: Автореф. дис. . канд. мед. наук. Москва; 2006.
10. Reducing Risk, Promoting Healthy Life: The World Health Report 2002. Geneva: WHO; 2002.
11. Соловьев Д.В., Родина О.В., Гармаш Ю.Ю., Литвинов В.И., Асратян А.А Оценка уровня знаний о возможности заражения, лечения и профилактики парентеральных гепатитов В и С, ВИЧ-инфекции среди больных лёгочным туберкулезом. Туберкулез и болезни легких. 2011; 3: 39 - 43.
1. Mishin V.J. Medication combined chemotherapy complications of pulmonary tuberculosis. Moscow: MIA, 2007 (in Russian).
2. Shilova M.V. The prevalence of tuberculosis in the Russian Federation. Epidemiologija i sanitarija. 2009;15: 5 - 11 (in Russian).
3. Satan A.A., Isaeva O.V., Mihajlov M.I. Trends and analysis of epidemic situation on parenteral viral hepatitis B and C in the Russian Federation and some regions. Zhurnal mikrobiologii epidemiologii i immunologii. 2005; 4: 40 - 45 (in Russian).
4. Shahgil'djan I.V., Mihajlov M.I., Onishhenko G.G. Parenteral viral hepatitis (epidemiology, diagnosis, prevention). Moscow; 2003. (in Russian).
5. Galickij L.A., Zareckij B.V., Lebedinec A.I. Viral hepatitis in practice TB. Large target magazine about tuberculosis. 1999; 4: 10 - 12 (in Russian).
6. Petrenko T.I. Pulmonary tuberculosis in combination with chronic viral hepatitis: diagnosis, treatment, prognosis. PhD of med. sci. diss. Novosibirsk; 2008 (in Russian).
8. Borisov, L.B. Medical microbiology, virology, immunology. Medicinskoe informacionnoe agentstvo. Moscow; 2002 (in Russian).
9. Dadasheva A.J. The spread of hepatitis viruses B and C among patients with pulmonary tuberculosis and cancer. PhD of med. sci. diss. Moscow; 2006 (in Russian).
10. Reducing Risk, Promoting Healthy Life: The World Health Report 2002. Geneva: WHO; 2002.
11. Solov ev D.V. Rodina O.V. Garmash Y.Y. Litvinov V.I. Asratyan A.A. Clinical and epidemiological features of hepatitis B and C in patients with pulmonary tuberculosis. Zhurnal tuberkulez I bolezni legkich- 2011; 3: 39 - 43.
Туберкулез и гепатит – такое сочетание с каждым годом регистрируется все чаще. По данным Всемирной организации здравоохранения около трети населения всего земного шара инфицировано туберкулезной палочкой, а у 100 млн человек отмечается сочетание туберкулеза и вирусных гепатитов. Огромное количество таких пациентов является ВИЧ-положительными, то есть инфицированными вирусом иммунодефицита человека.
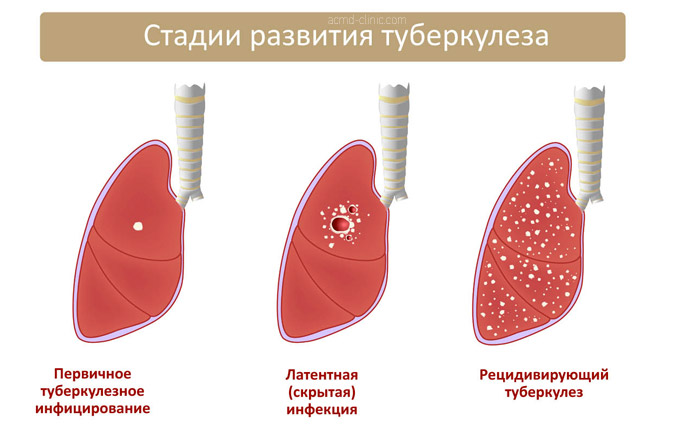
В специальной литературе сведения о клиническом течении этих инфекционных процессов противоречивы, но все авторы отмечают сложности терапии таких пациентов и высокий процент развития побочных эффектов.
Развитие туберкулеза при вирусных гепатитах
Сочетание туберкулеза и вирусных гепатитов с парентеральным механизмом передачи (В, С и D) отмечается в определенных социальных группах. К ним относятся такие категории лиц:
- без определенного места жительства;
- пребывающие в местах лишения свободы;
- инъекционные наркоманы;
- страдающие врожденным или приобретенным иммунодефицитом.
У таких пациентов отмечается снижение иммунологической реактивности, истощение многих метаболических процессов, что оказывает непосредственное влияние на клиническое течение болезни. Нередко инфицирование парентеральными вирусными гепатитами происходит в процессе лечения во фтизиатрических клиниках, при этом пациент не подозревает о заражении.

Туберкулез легких развивается у пациентов всех возрастных групп, в том числе и у пожилых лиц и у детей первого года жизни. Все чаще регистрируются другие (внелегочные) формы туберкулезной инфекции – поражение пищеварительного канала, вещества головного мозга и его оболочек, лимфатических узлов. Внелегочные формы туберкулеза сложно диагностируются, поэтому нередко лечение назначается поздно.
Микобактерия туберкулеза (палочка Коха) широко распространена в природе. Она устойчива к воздействию факторов окружающей среды, уничтожается только после длительного воздействия определенных дезинфектантов.
Бесконтрольный прием антибиотиков, которыми лечат любые инфекционные процессы, приводит к росту мультирезистентных форм туберкулезной инфекции. Именно этот вариант туберкулезного процесса – самый тяжелый, так как традиционные противотуберкулезные препараты неэффективны, а альтернативных вариантов лечения нет.
Вакцинация живой вакциной БЦЖ малоэффективна, что подтверждается высоким процентом инфицирования населения и большим количеством сочетанных форм инфекции.
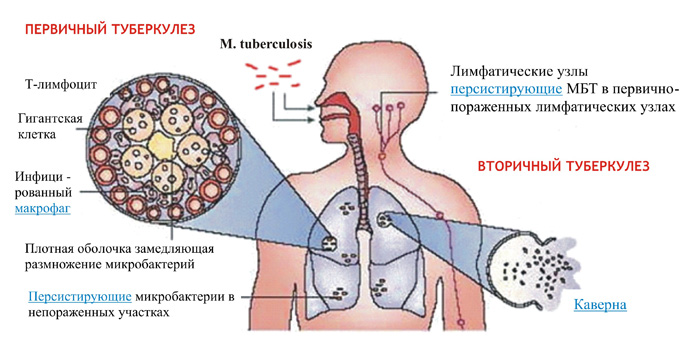
Возбудители парентеральных вирусных гепатитов также широко распространены в природе. Они длительно сохраняются в крови, а также ее препаратах. Для развития инфекционного процесса необходимо небольшое количество вируса, что обуславливает легкость передачи вируса гепатита от больного человека здоровому. Еще одна особенность парентеральных вирусных гепатитов – склонность к хронизации и бессимптомному течению.
Разработаны средства специфической профилактики только против гепатита б, они внедрены в широкую практику только на протяжении 10-15 лет, поэтому значительная часть взрослого населения лишена иммунитета против этой инфекции.
Сочетание туберкулеза и вирусных парентеральных гепатитов связано с низким уровнем материального достатка, плохими санитарно-гигиеническими условиями быта и труда, неполноценным питанием, употреблением инъекционных наркотических средств и алкогольных напитков, а также недостаточным вниманием к собственному здоровью. Нередко такая сочетанная инфекция выявляется случайно при проведении медицинского осмотра. Такие пациенты живут среди других людей, подвергая риску их жизнь и здоровье.
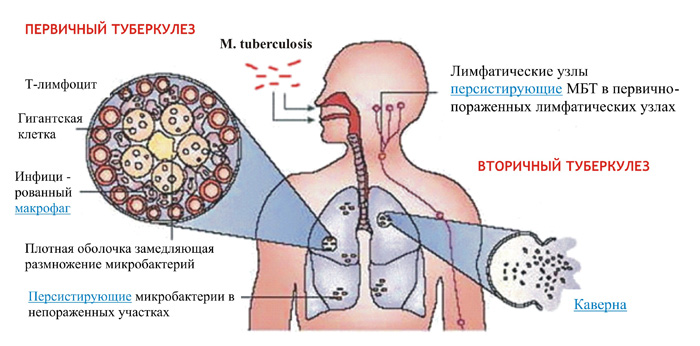
Клиническая симптоматика вирусных гепатитов и туберкулезного процесса известна давно. Среди критериев диагноза парентеральных вирусных гепатитов наиболее значимы:
- ухудшение аппетита, эпизоды тошноты и повторной рвоты;
- желтизна склер и кожных покровов;
- потемнение мочи и осветление кала;
- кожный зуд различной степени интенсивности;
- контакт с кровью на протяжении полугода до начала клинической симптоматики (переливание крови, оперативное вмешательство, употребление инъекционных наркотиков, незащищенный половой акт с инфицированным партнером).
Клиническая симптоматика туберкулезной инфекции во многом связана с локализацией патологического процесса. Наиболее часто регистрируется туберкулез легких, для которого типичны такие признаки:
- слабость и утомляемость, не связанные с повышенной физической нагрузкой;
- потливость, преимущественно в ночные часы;
- кашель различной интенсивности;
- повышение температуры тела чаще в пределах 37-37,5°С.
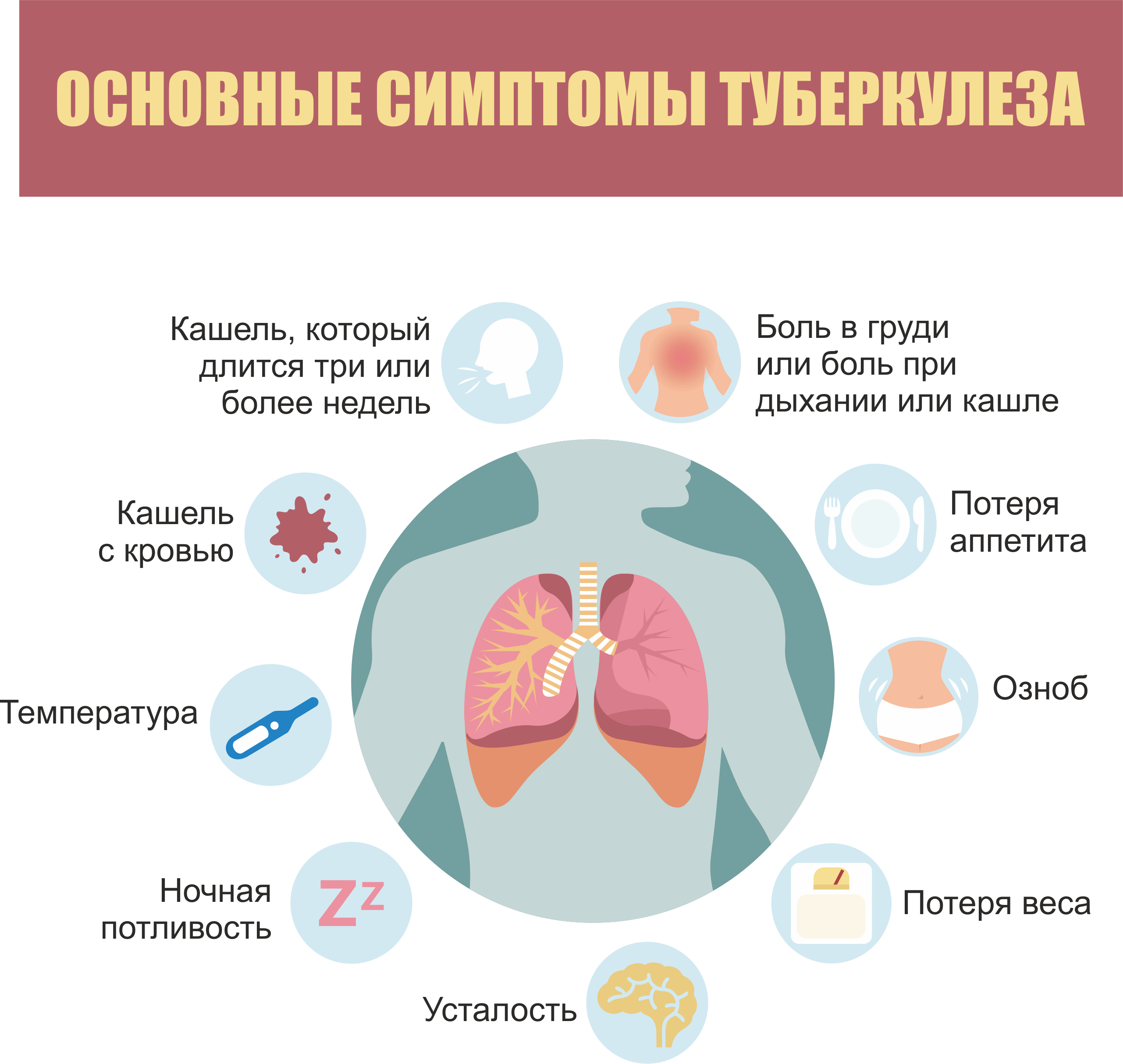
Сочетание туберкулеза и парентеральных вирусных гепатитов, а также СПИДа может проявляться по-разному. Сведения в специальной медицинской литературе противоречивы.
С одной стороны, возможно взаимное отягощение патологических процессов. И туберкулезная инфекция, и парентеральные вирусные гепатиты протекают бурно и тяжело, с высоким процентом осложнений и летальных исходов. Традиционные средства терапии не всегда эффективны.
С другой стороны, длительно существующая инфекционная болезнь, в частности, туберкулезная инфекция, приводит к истощению защитных сил и развитию анергии. То есть организм пациента (иммунная система) не в состоянии отреагировать на проникновение еще одного или нескольких патогенов. В такой ситуации течение туберкулеза и парентеральных вирусных гепатитов стертое, клиническая симптоматика скудная, диагноз основывается на результатах лабораторных и инструментальных исследований.
Диагноз сочетанной туберкулезной инфекции и парентеральных вирусных гепатитов обосновывается так же, как и при моноинфекции. Диагностический поиск начинается с опроса и объективного осмотра пациента. Ориентировочный план лабораторного и инструментального обследования пациента при подозрении на туберкулез и парентеральные вирусные гепатиты удобно представить в виде таблицы.
| Исследования при подозрении на туберкулез | Исследования при подозрении на парентеральные гепатиты |
|
|
Необходимость проведения того или иного исследования оценивает лечащий врач. Он же оценивает результаты в комплексе с другими критериями диагноза.
Согласно рекомендациям Всемирной организации здравоохранения, пациент с подтвержденной туберкулезной инфекцией получает комбинацию 4, 6 или 8 противотуберкулезных антибиотиков на протяжении 6 месяцев на фоне комплексной патогенетической терапии. После завершения курса лечения рекомендуется санаторно-курортное лечение. В целом длительность курса лечения составляет 10-12 месяцев.
Проведение полноценной противовирусной терапии парентеральных гепатитов и противотуберкулезного лечения одновременно невозможно. Это обусловлено тем выраженной лекарственным взаимодействием, а также высоким риском развития побочных эффектов.
Для лечения гепатита С эффективна комбинация 2 или 3 препаратов с прямым противовирусным эффектом, например, софосбувир + даклатасвир + рибавирин. Однако, сочетание этой комбинации с противотуберкулезными препаратами (рифампицином) приводит к снижению противовирусной активности. Международные протоколы не рекомендуют сочетанное применение этих лекарственных средств. Приоритет противовирусной или противотуберкулезной терапии устанавливается в индивидуальном порядке.
Терапия гепатита D представляет значительные сложности, так как на сегодняшний день не разработаны эффективные средства для устранения именно этого дефектного вируса. Пациенты получают такое же лечение, как и при вирусном гепатите В.
Прогноз в случае сочетанной инфекции (туберкулез и парентеральные гепатиты) при отсутствии противомикробной терапии неблагоприятный. Вероятность летального исхода в течение ближайших месяцев увеличивается, если пациент поздно обратился к врачу или не выполняет его назначения.
Продолжительность жизни у пациентов, получающих специфическую терапию, значительно повышается. Нередки случаи полного выздоровления при завершении полного курса противовирусной и противотуберкулезной терапии.
Профилактика развития туберкулеза при гепатите заключается в соблюдении врачебных рекомендаций и тщательном соблюдении графика приема всех лекарственных препаратов. Дополнительная прививка БЦЖ пациенту любого возраста нецелесообразна и неэффективна.
Инвалидность вследствие перенесенного (или продолжающегося инфекционного процесса), вызванного туберкулезом или парентеральным вирусным гепатитом устанавливается комиссией ВТЭК по результатам комплексного обследования. Пациенту может быть присвоена 2 или 3 группа инвалидности.
Токсический гепатит при туберкулезе
Лекарственный гепатит – это одна из самых серьезных и неразрешимых проблем в случае сочетанной инфекции (туберкулеза и парентеральных вирусных гепатитов). Применение противотуберкулезных препаратов, особенно в течение нескольких месяцев, вызывает токсическое повреждение печени.
Клиническая картина токсического гепатита сходна с таковой при вирусном повреждении печени, усиливается интенсивность всей клинической симптоматики. Одним из главных критериев диагноза является повышение активности АлАт и АсАт (внутриклеточных печеночных ферментов).
Полное устранение токсичного эффекта невозможно, некоторое его уменьшение возможно с помощью гепатопротекторов.
Вакцинация против гепатита B и туберкулеза
Календарь иммунизации многих стран мира, в том числе и РФ, предполагает обязательное проведение специфической профилактики гепатита В и туберкулеза.
Всем новорожденным в первый же день жизни вводится 1 доза вакцины против гепатита В. В дальнейшем проводится ревакцинация в возрасте 1 и 6 месяцев. На 3-5 день жизни новорожденный получает 1 дозу вакцины БЦЖ, в 6-7 лет показана однократная ревакцинация.
Заключение
Сочетание туберкулеза и парентеральных гепатитов – угрожающая жизни пациента комбинация. Одновременная терапия противовирусными и противотуберкулезными препаратами практически невозможна вследствие высокого риска побочных эффектов и лекарственного взаимодействия.
Правильный приоритет в проведении лечения увеличивает продолжительность жизни пациента и способствует полному выздоровлению. Чем раньше будет выявлена такая комбинация, тем больше шансов на благоприятный исход болезни. Все пациенты с туберкулезом являются особой группой риска по развитию парентеральных вирусных гепатитов.
Читайте также: