Плоская кандилома вирус что это такое
Эндофитная или плоская кондилома врастает внутрь кожи, в слизистую оболочку. Чаще всего такие кондиломы не выступают на кожной поверхности и при обследовании их не видно. Эта патология — распространенный папилломный вирус, передающийся контактным бытовым путем или при половом акте. Вирус, попав в организм человека, может долго жить, никак не проявляясь. И только во время снижения иммунитета появляются папилломы на коже или слизистых, что говорит о хроническом течении заболевания.
Внешний вид и строение
При проведении исследования пораженного участка обнаруживается патологическое разрастание эпителиальных клеток. Во время прогрессирования вируса в месте локализации появляются плоские кондиломы, в высоту достигающие не более 2-х миллиметров. Вирус развивается медленно, поэтому за период жизни в организме может проявиться около 2-х очагов.
Размер плоской кондиломы в диаметре — до 6-ти миллиметров. Исключением является агрессивный патологический рост, который приводит к раку.
Внешне плоская папиллома выглядит как мелкопузырчатое образование темно-красного, бордового или коричневого оттенка. Плоская верхушка папилломы расположена на тонком основании (ножке), похожем на нитку. От возраста новообразования зависит вероятность патологических выделений — чем больше возраст, тем она выше.
Причины возникновения и проявления
Так же, как и другие виды бородавок, плоская кондилома возникает на кожных покровах по причине проникновения в организм вируса папилломы человека. Ним заражено до 90% людей на земном шаре. Кондилома очень опасна, так как ее развитие в 1-м случае из 20-ти приводит к раку. Кондиломы появляются как у женщин, так и у мужчин. Заражение происходит необязательно во время незащищенного секса, а и при бытовых контактах.
У женщин возникают кондиломы на половых губах и слизистых оболочках половых органов. Образования на шейке матки — очень рискованная активизация вируса. Такое новообразование подтверждает хроническое течение вирусной патологии, вызывающее изменение эпителиальных клеток. Плоские кондиломы шейки матки опасны и их трудно обнаружить даже при кольпоскопии. Если новообразование обработать уксусной кислотой, пораженный участок кожи побледнеет. Раствор Люголя не окрашивает плоскую папиллому. Неокрашенная область с четкими границами дает возможность определить размеры образования.
Около 50% случаев возникновения патологии у женщин диагностируются с сопутствующим проявлением дисплазии, реже — карциномы. В последнее время в медицине используется синоним дисплазии SIL — плоскоклеточное интраэпителиальное поражение. SIL делится на 3-и категории в зависимости от тяжести. В 6% случаев наблюдается 3-я категория: процесс перетекает в злокачественное образование на шейке матки. Этот переход фиксируется на протяжении первых 2-х лет после появления кондиломы.Наиболее частые случаи проявлений кондиломы у женщин приходятся на 40-летний возраст.
Этот вид кондиломы у мужчин проявляется в области гениталий. При пальпации плоское образование обнаружить невозможно, так как оно практически не возвышается над кожей. Характерными симптомами патологии у мужчин выступают:
- зуд;
- жжение;
- покраснение слизистых оболочек;
- покраснение кожи.
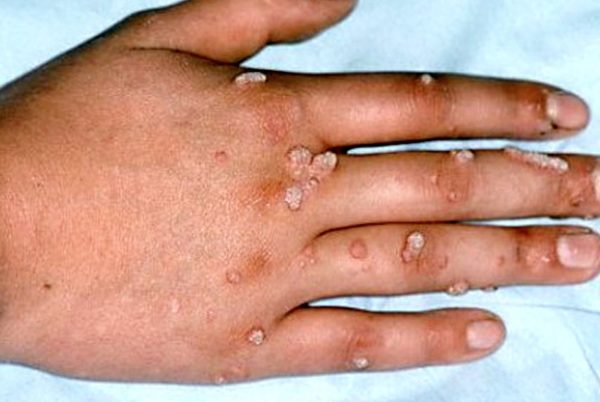
Растущая плоская кондилома у мужчин по мере роста будет вызывать жжение, чесание, покраснение.
Характерные особенности течения и осложнения
Развитие папилломавирусной инфекции человека происходит по-разному. Разрастание плоской кондиломы иногда останавливается само по себе и новообразование исчезает со временем. Часто так происходит в период беременности, особенно при кондиломе половых губ. Такое проявление не подлежит объяснению, так как иммунная система в это время ослаблена. Это говорит о том, что папилломный вирус человека недостаточно изучен.
Бывают случаи, когда появившаяся кондилома держится на протяжении 2-х или 3-х лет, не увеличиваясь в размерах и не приобретая злокачественных характеристик. Но существует высокий риск, что плоская кондилома шейки матки в это время перерастет в злокачественное образование. Иногда рост папиллом настолько высок, что требует экстренных терапевтических мер.
Диагностика
Если при обследовании возникло подозрение на плоскую кондилому, применяют кольпоскопию. При помощи этого метода на слизистой оболочке органа просматривается четкий контур образования. Под воздействием уксусной кислоты папиллома белеет. Учитывая трудность выявления и высокий риск трансформации в злокачественную форму, важно провести и биопсию. Из пораженного участка берется ткань и выполняется гистологический анализ. Если при исследовании в биоматериале обнаруживаются клетки плоской кондиломы и изменения в эпителии, диагноз подтверждается.
Важно выявить, насколько сильны поражения на клеточном уровне в базальном слое эпителия. На этих данных основывается терапевтическое лечение. Часто кондиломам сопутствует дисплазия (клеточное изменение) слизистых оболочек, что свидетельствует о предраковом состоянии. Своевременное обнаружение плоской кондиломы играет важную роль в профилактических методах и непосредственном лечении раковых заболеваний.
Консервативное лечение
Если заболевание было обнаружено на начальных стадиях проявления, комплексную терапию проводить гораздо проще. Назначаются медикаменты, действие которых направлено на остановку распространения вирусных микроорганизмов. Стимулируется работа иммунной системы пациента. Препараты используются в различных видах — растворы для внутримышечного введения, суппозитории (свечи), мази, таблетки. Наиболее быстро действуют внутримышечные инъекции.
Хирургическое удаление
Поскольку избавление от кондилом предполагает комплексную терапию, прибегают и к хирургическому вмешательству для удаления плоских кондилом. Традиционный оперативный метод с использованием скальпеля практически не применяется. Обычно используются такие процедуры:
- Терапия жидким азотом. На каждую кондилому накладывается специальный аппликатор, через который подается жидкий азот. Образование быстро замораживается. Сформировавшаяся корка белого цвета отпадает через несколько недель.
- Терапия при помощи лазера. На плоскую папиллому направляется лазер, выжигающий ее. Процедура безболезненна, после проведения на коже не остается следов.
- Радионож. Под влиянием высокочастотных волн кондилому срезают вместе с тонким основанием. Эта процедура является наиболее прогрессивной и дорогостоящей.
- Электрокоагуляция. Удаление папиллом производится с использованием электрического тока.
Профилактика
Главным профилактическим методом против папилломавируса человека является соблюдение принципов гигиены при половой жизни. Для этого следует избегать незащищенных сексуальных контактов с разными партнерами. Правильный активный образ жизни также поможет организму бороться с вирусом, поэтому полноценное питание и крепкий иммунитет — залог здоровья.
Профилактические осмотры у гинеколога (для женщин) и у уролога (для мужчин) дают шанс вовремя обнаружить проявление патологии, начать своевременную терапию и, таким образом, избежать тяжелых осложнений. После удаления папиллом важно внимательно следить за здоровьем, ведь снижение иммунитета является способствующим фактором для нового рецидива заболевания.
Кондиломы – это вирусные наросты на коже и слизистых оболочках, которые часто локализуются в области гениталий либо ануса. Заболевание имеет код по МКБ-10 В97.7. Возбудителем инфекции у взрослых становится вирус папилломы человека (ВПЧ). Эта патология считается хронической: у пациента наблюдаются периоды обострения болезни и временные ремиссии.
Гинекология обеспокоена тем, что в последнее время в мире заметна устойчивая тенденция к увеличению случаев заболевания кондиломатозом. Данные медицинской статистики свидетельствуют, что чаще всего появление вирусных бородавок происходит через 2 года после начала половой жизни.
Группу риска по заболеванию составляют пациенты в возрасте 17-25 лет, что связано с высокой половой активностью людей в указанном возрасте и частой сменой сексуального партнера. Аномалия встречается одинаково часто у мужчин и женщин.
Этиология и патогенез
В момент заражения инфекцией папиллома-вирус проникает в эпителиальные клетки кожи или слизистый участок через механические микроповреждения в базальном слое эпидермиса. В неактивной форме вирус ждёт благоприятных условий (снижения иммунитета человека), при которых произойдёт его активация.
Симптомы начальной стадии заражения ВПЧ отсутствуют: кожа человека остаётся чистой, дискомфорт не ощущается. В скрытой форме болезнь находится от нескольких месяцев до нескольких лет.
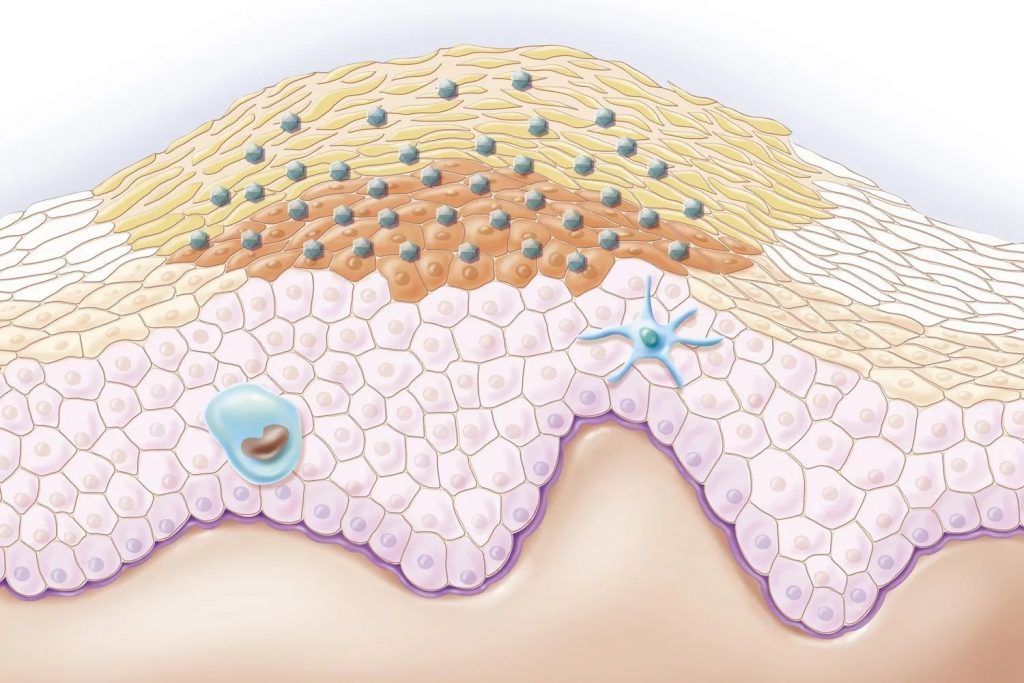
При переходе болезни в открытую стадию образуются подкожные деформации шиповатого слоя. Кожный глубинный слой разрастается, за счёт ороговевающего слоя образуется подкожное уплотнение. Процесс разрастания идёт неравномерно, поэтому уплотнения под кожей приобретают вид шариков. Развиваются на шее, на ноге, во рту, на языке. У мужчин поражают половой орган.

Присутствие в организме вируса обнаруживается при анализе мазков, взятых с кожного покрова. В сравнении с образцами здоровой ткани поражённые клетки мелкие и демонстрируют светлый ободок вокруг клеточного ядра. Если инфекция не отличается онкологическим характером, то измененных клеток в образце, взятом для исследования, немного. Если штамм ВПЧ оказался доброкачественным, ядро поражённой клетки такого же диаметра, как и ядро здоровой клетки.
Если штамм оказался онкологической природы, изменённых клеток в образце ткани видна масса, располагаться они будут очагами, а ядро выглядит сильно увеличенным.
Для беременных наличие кондилом повышает риск преждевременных и сложных родов. Кроме того, описанная кожная патология может стать причиной фетоплацентарной недостаточности у новорождённого. При наличии кондиломатоза у матери послеродовой период протекает для женщины тяжело.
Кондиломы становятся заразными в результате того, что клетки, заражённые вирусом, скапливаются в верхнем слое кожи, а при естественном процессе деления клеток заражённые частицы выделяются на поверхность кожного покрова либо слизистых участков. Патогенные микроорганизмы передаются бытовым или половым путём. Контакт со слизистыми оболочками либо кожными покровами здорового человека в это время гарантирует заражение. Если кондилома обнаружена у одного из сексуальных партнеров, обследование и лечение проходят и мужчина, и женщина.
Клиническая картина при заболевании
Клиническая картина при заболевании кондиломатозом различается в зависимости от типа наростов. Если на онкомаркеры анализ отрицательный, симптоматика болезни окажется мягкой. Принято различать кожные бородавки, кондиломы, новообразования на гортани, которые стоит отличать от папиллом без ВПЧ.
К числу кожных бородавок относятся простые, мозаичные, подногтевые, плоские. Самым распространённым видом кожных бородавок считаются простые. Они располагаются одиночно или гроздьями. Если новообразование имеет вид грозди, то центр занимает самый крупный нарост (материнский), а вокруг – более мелкие (дочерние).
Поверхность кожных шарообразных наростов имеет жёлто-серый цвет и испещрена трещинами. Часто на теле бородавки заметны коричневые или серые точки – это капиллярные тромбы.
К классическим кондиломам относятся экзофитная, эндофитная и гигантская. Эти формы кожных наростов чаще всего локализуются в области гениталий. У женщин клиника сопровождается наличием белёсого налёта на стенках матки и влагалища. У женщин чаще страдают от патологического процесса области промежности и ануса, а у мужчин – область мочеиспускательного канала. При половых контактах, дефекации и мочеиспускании человек испытывает дискомфорт и боль.
У мужчин остроконечные бородавки появляются на половом члене, мошонке, на крайней плоти, около наружного отверстия мочеиспускательного канала. Они характеризуются ярко-красным цветом, склонностью к воспалению, неприятным запахом. Заболевание вызывает зуд и жжение. При механическом повреждении в результате трения об одежду наросты кровоточат. Это чревато развитием сопутствующих инфекционных заболеваний.
Вариантом экзофитной кондиломы считаются острые бородавки. Это фиброэпителиальное образование розового или телесного цвета, формирующееся на тонкой ножке. Иногда экзофитные наросты имеют широкие основания.
Поверхность остроконечной кондиломы покрыта плоским многослойным эпителием с твёрдой кератинизацией. Эти наросты выглядят как петушиный гребень либо соцветие цветной капусты.
Эндофитные разновидности растут внутрь эпителия, внешне оставаясь незаметными. Бывают плоские, инвертированные, атипичные и образуются на слизистых оболочках.
Плоская кондилома находится в глубинных слоях эпителия, поэтому не визуализируется. Её контуры ровные. Определить место образования указанной кондиломы можно по большому скоплению на поверхности слизистой койлоцитов, которое обнаруживается при анализе мазка.
Особенностью инвертированных наростов являются расширенные кровеносные сосуды в месте их возникновения. Они прорастают в глубинные слои эпителия и поражают отверстия протоков желёз шейки матки.
Атипичные кондиломы обнаруживаются во время кольпоскопии. Они лишены чёткого контура, внешне напоминая шипы на слизистой оболочке внутренних женских половых органов.
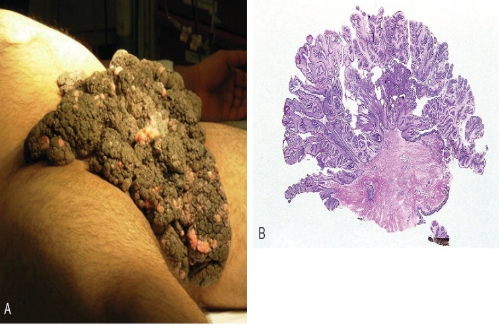
Гигантская кондилома известна также как опухоль Бушке-Левенштейна. Упомянутая разновидность наростов встречается редко и возникает в аногенитальной области (возле заднего прохода, на мошонке, головке полового члена). Иногда местом её локализации становится пах либо слизистая оболочка ротовой полости. Бородавка может возникнуть на лице. Возбудителями являются 1, 16, 18 и 33 штаммы ВПЧ. Внешний вид нароста напоминает цветную капусту. Вокруг нароста образуются сателлиты. Основной симптоматикой данного вида кондиломы считаются тазовые боли, зуд и жжение в месте локализации новообразований, кровоточивость нароста, неприятный запах, проблемы с опорожнением кишечника.
Запущенные случаи болезни вызывает деструкцию эпителия. Опасность в том, что клетки нароста могут мутировать в плоскоклеточную раковую опухоль.
Для предупреждения развития психологических комплексов, избегания отказа от половых контактов рекомендуется удаление кондилом.
Причины образования кондилом
Образование бородавок могут вызывать различные штаммы вируса. Возбудитель определяет характер и течение патологии. Чаще всего в слизистых оболочках, при условии снижения иммунитета у человека, активизируются 16 и 18 штаммы ВПЧ, в результате и появляются генитальные наросты, склонные к переходу в раковые опухоли.
Кондиломы в области заднего прохода, как правило, обусловлены началом патогенной деятельности 6 и 11 штаммов ВПЧ. Эти типы возбудителя патологии лишены онкологической доминанты. После заражения они могут длительное время скрываться.
Главные причины возникновения кондиломы:
- Наличие ВПЧ у родителей. При условии проживания членов семьи на одной территории, пользовании общими постельными принадлежностями, средствами гигиены, общим полотенцем велика вероятность заражения кондиломатозом детей в возрасте до 12 лет.
- ВПЧ содержится в слюне – заразиться можно во время поцелуя.
- Раннее начало половой жизни. В гинекологии доказано, что половые контакты в возрасте 13-17 лет часто приводят к заражению не только генитальными бородавками, но и другими вирусными инфекциями. Это происходит по причине низкой половой культуры подростков: окрылённые романтикой первой любви, они пренебрегают контрацепцией, а половые акты часто совершаются ими в антисанитарных условиях.
- Оральный секс. Этот вид полового контакта приводит к образованию кондилом в ротовой полости, на губах, языке, гортани, трахеи, при условии, что половой партнер инфицирован ВПЧ.
- Незащищённый половой акт с инфицированным партнером приводит к появлению кондилом во влагалище, в мочеиспускательном канале, в шейке матки и вокруг анального отверстия.
- Анальный секс с инфицированным партнером приводит к образованию перианальной формы кондиломы.
- Частые смены сексуального партнера.
- Снижение иммунитета.
- Снижение иммунитета при сифилисе и ВИЧ.
- Дисбактериоз влагалища.
- Эндометрит и эндометриоз в анамнезе.
- Беременность. Вынашивание ребёнка связано с гормональными изменениями в организме, на фоне которых снижается способность организма противостоять различным инфекциям.
- Необходимость приёма цитостатиков, глюкокортикоидных препаратов для лечения аутоиммунных заболеваний (сахарного диабета, гипотиреоза, гиповитаминоза, ожирения).
- Частые перенесения ОРЗ и ОРВИ.

Диагностика
Диагностика кондилом очень важна, она позволяет отличить их от папиллом и других невирусных кожных новообразований. Выявить наличие ВПЧ можно с помощью таких диагностических процедур, как:
- полимерная цепная реакция (определяется тип возбудителя в ДНК);
- мазок;
- гистологический анализ.
- анализ на онкомаркеры. При отрицательном результате этого анализа врач делает вывод, что раковый характер новообразования не обнаружен.
Опасности кондиломатоза
Озабоченность врачей увеличением количества пациентов с кондиломатозом вызвана тем, что эти кожные новообразования имеют свойство трансформироваться в онкологические опухоли. Такие заболевания, как онкология шейки матки, рак анальной области и прямой кишки, онкологические наросты на коже и слизистых оболочках дыхательных путей обусловлены патологической деятельностью ВПЧ.
Коварство папилломавируса: однажды попав в организм человека, он не исчезает. Пациенту потребуется пройти анализы на 1, 16, 18 и 33 штаммы ВПЧ. Внешний вид нароста напоминает цветную капусту. Вокруг нароста образуются сателлиты. Основной симптоматикой указанного вида кондиломы становятся тазовые боли, зуд и жжение в месте локализации новообразований, кровоточивость нароста. Они характеризуются нежелательными осложнениями и последствиями, такими как дисплазия и онкология шейки матки у женщин. Шокирующим стал факт, что эти диагнозы ставятся большинству женщин, лечивших генитальные кондиломы, в возрасте до 45 лет.
Лечение кондиломатоза
Лечение при кондиломах направлено на устранение косметического дефекта, нормализацию физического и психического состояния пациента, предотвращение перехода новообразования в онкологию, снижения риска заражения других людей.
Тактика лечения определяется характером патологии и возрастом больного. Методы терапии делятся на 4 типа:
- Деструктивная терапия. В рамках этого подхода к лечению кондилому удаляют либо прижигают.
- Химическая деструкция. Воздействие химических средств провоцирует уход нароста.
- Цитотоксическая терапия. Применяют мазь от кондилом.
- Применение противовирусных и иммуномодулирующих препаратов.
- Комбинированный подход. В нём, как правило, сочетаются способы деструктивной терапии и противовирусных препаратов.
С целью удаления кондиломы применяются эффективные виды терапии:
- Оперативное вмешательство, которое предполагает полное иссечение новообразования. Метод подходит для избавления от одиночных кондилом.
- Элекрокоагуляция позволяет убрать новообразование с помощью воздействия на него электрическим током. Коагуляция оставляет рубцы, заживление идёт долго. Восстановление пациента после процедуры занимает несколько месяцев.
- Криодеструкция. В ходе проведения процедуры структура новообразования разрушается посредством воздействия на очаг жидким азотом. Для достижения стойкого положительного результата криодеструкцию потребуется провести несколько раз.
- Радиоволновой метод удаления кондилом. Эта методика борьбы с кондиломатозом не затрагивает здоровые ткани, не вызывает кровотечения. Опухоль, удаленную радиоволновым методом, отправляют на гистологическое исследование.
- Удаление бородавки лазером. Метод подходит для удаления одиночных кожных вирусных образований и для борьбы со сросшимися кондиломами. Лазерное оборудование успешно убирает остроконечные и плоские новообразования.
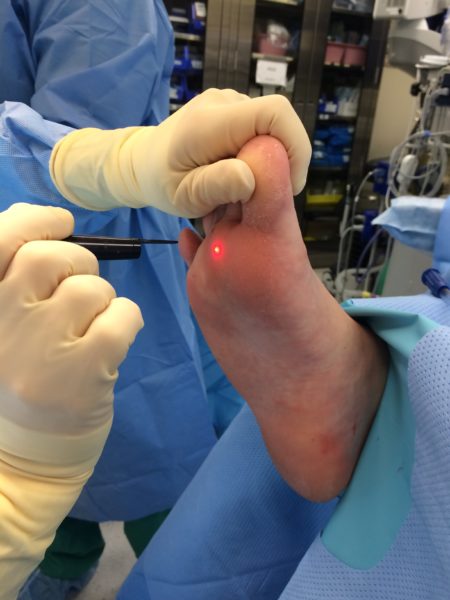
Методика лечения применяется, если кондиломы небольшого размера, располагаются одиночно на интимных местах.
Противовирусное лечение – необходимая поддерживающая терапия перед удалением кожного выроста и после удаления.
Тактика лечения беременных женщин
Известно, что кондиломатоз может перейти в активную стадию при беременности, что связано с гормональной перестройкой организма женщины и снижением её устойчивости к воздействию вирусов.

Кондилома доставляет дискомфорт, в результате чего женщина обращается за помощью к специалистам. Если вырост небольшого размера, то его лучше удалить во время 1 триместра беременности.
Если бородавки быстро растут и показывают тенденцию к сращиванию, стоит удалить их с помощью радиоволного метода, но процедура также выполняется не позднее начала 2 триместра. Обязательным является назначение поддерживающей противовирусной и иммуномодулирующей терапии.
Мелкие кондиломы на стенках влагалища или в прилегающих к нему слизистых оболочках во время беременности не удаляют. При данной разновидности заболевания женщине назначается курсовой приём противовирусных препаратов и средство, позволяющее повысить иммунитет.
Современные методы диагностики и лечения кондиломатоза позволяют результативно бороться с вирусными кожными наростами. Примечательно, что технологии современной медицины дают благоприятные прогнозы по лечению, повторное образование бородавок после завершённого курса лечения случается только в исключительных случаях. При условии, что пациент обратился за медицинской помощью при первых признаках наличия ВПЧ, не пытаясь убрать их самостоятельно, врачам в больнице удается предотвратить переход кондилом в разряд онкологических опухолей. После стационарного лечения пациент должен соблюдать рекомендации врача.
В результате инфицирования человека ВПЧ на гениталиях может образовываться плоская кондилома. Она активно внедряется в клетки слизистой и кожи, вызывая их перерождение. Вирус папилломы человека является распространенным видом инфекции и встречается у 70% мужчин и женщин. Это опасное инфекционное заболевание, способное вызывать развитие рака. Из-за возникновения одного нароста при отсутствии системного лечения может развиться кондиломатоз.
Что такое плоская кондилома
Патологии такого вида чаще всего образуются на половых органах или на анальном отверстии у женщин и мужчин. Визуально их сложно отличить на начальном этапе развития от здорового эпителия. По этой причине на них не сразу обращают внимание.
Что такое генитальная плоская кондилома и чем она опасна? Это результат инфицирования организма человека одним из видов ВПЧ. Вирус внедряется в клетки и начинает активно развиваться.
Существует более 70 его разновидностей, которые проявляются на коже и слизистой в форме:
Плоскоклеточная кондилома несет угрозу развития онкологических заболеваний. Ее вызывают онкогенные виды ВПЧ. Заражение происходит через половой контакт, в результате которого из-за инфицирования образуется плоская кондилома матки в виде нароста. Ее сложно обнаружить при осмотре на начальном этапе заболевания из-за ее незаметной формы, сливающейся со здоровой слизистой.
Она опасна тем, что развивается не на наружных покровах, а внутри, поражая клетки мягких тканей детородных и иных органов.
Изначально нарост образуется на гениталиях женщин и мужчин. По мере его развития новые образования появляются на коже, что является показателем длительного развития ВПЧ в организме человека.
Как выглядит и ее симптомы
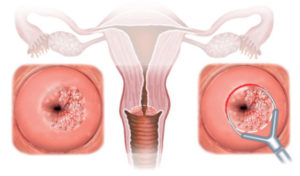
Плоская кондилома, образовавшаяся у шейки матки, на начальном этапе не причиняет дискомфорта и практически незаметна из-за своей формы и такого же цвета, как у здоровой слизистой.
Она отличается от новообразований, имеющих острый конец, не только внешним видом, но и особенностями развития. Из-за того, что она разрастается вовнутрь, поражение тканей удается заметить только через большой промежуток времени после инфицирования организма. За это время вирус успевает поразить большое количество клеток, а заболевание приобретает хронический характер. О длительном течении болезни свидетельствует плоскоклеточная папиллома, появившаяся на верхнем веке.
Вирус поражает не только женщин. Появляются плоские кондиломы у мужчин, фото которых представлено ниже. Из-за того, что новообразование располагается практически наравне со здоровой слизистой, ранняя диагностика его затруднена.
Симптомы на первом этапе практически отсутствуют. Начальная стадия плоских кондилом у женщин на фото практически не отличается визуально от здоровой части слизистой. Такой внешний вид у них остается и после прогрессирования инфекции, когда они проникают в клетки шейки матки или прямой кишки.
Если остроконечные бородавки практически сразу начинают доставлять дискомфорт, то плоскоклеточные опасны своим бессимптомным разрастанием. Они практически не меняют своей формы на половых губах на фото, когда появляется в результате развития папилломавируса папиллома на верхнем веке. По этой причине они считаются показателем хронической формы инфицирования, в то время как подвиды с острой верхушкой являются проявлением острого течения болезни.
Кондиломы на члене чем опасны
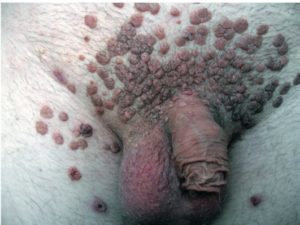
Появляются эти кондиломы на члене чаще всего на крайней плоти или поверхности пениса. Также они могут в редких случаях поражать мочеиспускательный канал, где их очень сложно обнаружить.
Такая патология опасна тем, что форму пениса плоские кондиломы на члене меняют за счет образования особых конгломератов в процессе увеличения их количества. Без системного лечения возможно развитие рака или фимоза.
Диагностика
Диагностируется плоская кондилома в основании шейки матки или на пенисе с помощью различных методик:
- визуального осмотра врачом кожных и слизистых покровов больного;
- кольпоскопии;
- аноскопии;
- осмотра с гинекологическим зеркалом влагалища и матки;
- ПЦР-диагностики;
- цитологии;
- анализа крови и мочи;
- биопсии.

Для обнаружения такой кондиломы требуется комплексная диагностика, позволяющая не только выявить ВПЧ, но и определить его тип.
В результате глубокого обследования может быть обнаружена не только плоская кондилома шейки матки или пениса, но и другие болезни, которые она спровоцировала.
Методика ПЦР позволяет диагностировать тип вируса. В ходе цитологического анализа удается не только обнаружить вирус в клетках, но и выявить степень его развития. Если папилломавирусная инфекция зашла не слишком далеко, то в результате цитологического анализа выявляется низкая степень дисплазии слизистой шейки матки. В этом случае в результате исследования клеток по системе Бетезда выявляется эффект интраэпителиального поражения lsil впч cin 1, свидетельствующий о незначительных изменениях в клеточных структурах эпителия.
Методы лечения
Плоские кондиломы у мужчин и женщин лечат по индивидуальной схеме, которую подбирает врач для каждого пациента. Необходимо только в стационаре проводить удаление наростов и лечить дисплазию на шейке матки, применяя комплексное лечение, подобранное врачом.
Оно включает в себя прием противовирусных и иммуномоделирующих препаратов, а также методики удаления новообразований. Терапия в условиях стационара позволяет одновременно воздействовать на пораженные участки, которые можно обнаружить визуально, а также на клетки вируса. Все пациенты, кому вылечили плоскую кондилому шейки матки или пениса, получали комплексную терапию, в ходе которой лечение шейки матки или члена давало положительный результат.
Для уничтожения вируса пациенту подбирают подходящие противовирусные препараты и медикаментозные наружные средства.

Хороший результат дает использование:
- Циклоферона;
- Виферона;
- Ацикловира;
- Блеомицина;
- Изопринозина;
- Ферезола.
Медикаментозная терапия может назначаться в виде:
Кроме противовирусных препаратов больным назначают иммуномодуляторы, активизирующие защитные функции организма.
Противовирусная терапия подбирается индивидуально по результатам анализов конкретного пациента. ВПЧ разных видов у каждого человека имеет свою клиническую картину и требует индивидуальной терапии. В ряде случаев больному могут назначить еще и противовоспалительные препараты.
Средства по удалению
Для получения положительной динамики врачом в зависимости от особенности возникновения инфицирования подбирается процедура удаления видимых плоских кондилом.
Хороший эффект получается от использования различных аппаратных методик:
- низкочастотного электрического тока;
- жидкого азота;
- лазерного воздействия;
- радиоволновой терапии;
- аргоноплазменной аблации.
Также для удаления плоских наростов могут применяться наружные средства. Такая методика удаления называется химической деструкцией.
Хирургическое вмешательство для удаления плоской кондиломы используется в исключительных случаях.
Применение аппаратных методик позволяет избежать образования рубцов и шрамов.
Профилактика и прогноз
Правильно подобранные по индивидуальным показаниям способы лечения ВПЧ обеспечивают удаление имеющихся новообразований и дальнейший рост новых. Комплексная терапия помогает излечиться от такой опасной инфекции. При соблюдении рекомендаций лечащего врача после выписки можно избежать рецидивов. Для защиты от вторичного заражения нужно избегать незащищенных половых контактов и отказаться от вредных привычек. Хорошей профилактикой ВПЧ станет вакцинация.
Читайте также:


