Эпидемиология туберкулеза в российской федерации
К настоящему времени около трети населения мира инфицированы Mycobacterium tuberculosis (МБТ). Каждый год 1% населения планеты инфицируется туберкулезом. Ежегодно регистрируют примерно 8,4 миллиона новых случаев туберкулеза и примерно 2 миллиона человек умирают от этого заболевания. МТБ убивают больше людей, чем какой-либо другой возбудитель инфекции. туберкулез имеет распространение преимущественно среди людей трудоспособного возраста. В странах Европейского региона туберкулез лидирует среди инфекционных заболеваний, приводящих к смерти молодежи и взрослого населения. В 16 (Армения, Азербайджан, Белоруссия, Эстония, Грузия, Казахстан, Киргизстан, Латвия, Литва, Республика Молдова, Румыния, Российская Федерация, Таджикистан, Туркменистан, Украина, Узбекистан) из 51 страны Европейского региона ситуация по туберкулезу оценивается как критическая, за последние 10 лет число зарегистрированных в этих странах больных туберкулезом резко увеличилось. Так, в 2001 г. в Европейском регионе было зарегистрировано более 368 000 новых больных туберкулезом - из них около 80% пришлось на долю стран бывшего СССР и Румынии.
Если система борьбы с туберкулезомом в дальнейшем не будет улучшена, то по прогнозам за период с 2000 по 2020 годы будет зарегистрирован почти 1 миллиард инфицированных, 200 миллионов человек заболеют туберкулезомом, а около 40 миллионов умрут от этого заболевания.
Эпидемиологическая ситуация по туберкулезу в России начала ухудшаться с начала девяностых годов, что было связано с социально-экономическими изменениями в стране. В 2000 г. в РФ было зарегистрировано более чем в 2,5 раза больше больных туберкулезом (показатель заболеваемости 90,4 на 100 000 населения против 34,0 на 100 000 в 1991 г.). Выросла заболеваемость туберкулезом детей, в 2004 г. она составила 16,1 на 100 000 детского населения. Максимальный уровень заболеваемости туберкулез регистрируется в возрастной группе 25-34 года, мужчины почти в 3 раза заболевают чаще, чем женщины.
За последние годы наблюдается стабилизация некоторых эпидемических показателей, например, заболеваемость туберкулезом снизилась с 90,4 на 100 000 населения в 2001 г. до 83,1 в 2004 г. на 100 000 населения.
В 2,8 раза по сравнению с 1990 г. выросла смертность от туберкулеза, достигнув в 2004 г. показателя 21,3 на 100 000 населения. Каждый день от туберкулез умирает 73 человека. Показатель смертности от туберкулеза в России - один из самых высоких в Европейском регионе. Среди причин смерти от инфекционных заболеваний туберкулез составляет более 80%.
В последние годы отмечается увеличение доли запущенных форм туберкулез у вновь выявленных больных.
К множественной лекарственной устойчивости микобактерий туберкулеза относят устойчивость микобактерий туберкулеза к изониазиду и рифампицину независимо от наличия или отсутствия устойчивости к другим препаратам. В мире до 50 миллионов человек может быть инфицировано множественной лекарственной устойчивости микобактерий туберкулеза. В 2004 г. первичная множественной лекарственной устойчивости микобактерий туберкулеза в среднем по России была зарегистрирована у 8,1% впервые выявленных бациллярных больных туберкулезом.
Причины возникновения множественной лекарственной устойчивости микобактерий туберкулеза:
- неправильные схемы химиотерапии (лечение одним или двумя препаратами);
- незавершенное лечение;
- нерегулярный прием лекарственных препаратов;
- назначения неадекватного режима химиотерапии;
- перебои в снабжении основными противотуберкулезными препаратами или их низкое качество.
Для лечения больных множественной лекарственной устойчивости микобактерий туберкулеза требуется примерно 2 года, для лечения больных, зараженных чувствительными к основным препаратам штаммами микобактерий туберкулеза, - 6-8 месяцев. Препараты, используемые для лечения больных множественной лекарственной устойчивости микобактерий туберкулеза, намного дороже и менее эффективны.
ВИЧ-инфекция ослабляет иммунную систему человека и ускоряет развитие туберкулеза. В свою очередь, активный туберкулез еще больше подавляет иммунную систему больных ВИЧ/СПИДом. При комбинации ВИЧ/туберкулез оба патологических процесса ускоряют развитие друг друга. Всех пациентов - носителей ВИЧ-инфекции следует предохранять от контакта с больным туберкулезом, поскольку увеличивается риск развития туберкулеза.
Одним из факторов, осложняющих эпидемическую ситуацию по туберкулез в РФ, является распространение ВИЧ-инфекции. В 2004 г. более чем у 4500 ВИЧ-инфицированных зарегистрирован туберкулез, что более чем в 9 раз больше по сравнению с 2001 г. В связи с прогрес-сированием ВИЧ-инфекции в ближайшие годы ожидается рост заболеваемости туберкулезом. Туберкулез является основной причиной смерти среди ВИЧ-инфицированных.
Многие больные туберкулезом принадлежат к социально-уязвимым группам населения (лица, злоупотребляющие алкоголем или употребляющие наркотики, заключенные и/или бывшие заключенные, мигранты, безработные, бездомные, пенсионеры, инвалиды). По данным ряда регионов РФ от 40 до 70% впервые выявленных больных относятся к безработным, бездомным и мигрантам. Выявление и правильное лечение больных туберкулезом в этих социальных группах особенно сложно. Тем не менее такая работа крайне необходима для предотвращения распространения туберкулезной инфекции среди населения.
Показатель распространения туберкулезом в пенитенциарной системе значительно превышает аналогичный показатель в гражданском секторе: в России показатель заболеваемости туберкулезом подследственных и заключенных в 2004 г. в 20 раз превысил показатель заболеваемости всего населения Российской Федерации и составил 11,9%. По данным выборочных исследований первичная множественная лекарственная устойчивость микобактерий туберкулеза в тюрьмах достигает 17% .
В Российской Федерации нормативными документами регламентирован взаимный обмен информацией о движении больных туберкулезом из гражданского сектора в уголовно-исправительную систему Минюста и наоборот. противотуберкулезная служба пенитенциарных учреждений извещает противотуберкулезную службу Минздрава о заключенных с активным туберкулезом при освобождении их из мест лишения свободы, которые будут проживать на обслуживаемой ими территории, чтобы продолжить курс лечения и предотвратить распространение туберкулеза среди населения и появление лекарственно-устойчивых штаммов МБТ. В свою очередь противотуберкулезная служба гражданского сектора передает сведения администрации мест лишения свободы о больных туберкулезом, поступивших в следственный изолятор и тюрьмы.
Туберкулез – инфекционное заболевание, которое издавна знакомо человечеству. Возбудителем болезни является палочка Коха, поражающая жизненно важные органы: легкие, кишечник, кости и суставы. Несмотря на инновации в области медицины, полностью справиться с туберкулезом еще не удалось.
В некоторых странах заболевание прогрессирует и забирает сотни тысяч жизней ежегодно. Распространяется туберкулез из-за процессов глобализации и миграции, и медицина отдельных государств зачастую не может их контролировать в полной мере.
Эпидемиология туберкулеза – является разделом фтизиатрии, выявляет пути распространения инфекционного заболевания и изучает источники заражения. С ее помощью можно установить группы риска среди населения, которые наиболее подвержены туберкулезу.
Туберкулезный возбудитель делится на 4 группы и бывает птичьим, бычьим, мышиным и человеческим. Микобактерия, вызывающая заболевание, достаточно устойчива к внешним факторам.
Сохраняет свою жизнеспособность в мокроте и может там существовать на протяжении нескольких месяцев. Установлено, что данный тип бактерий достаточно чувствителен к солнечному свету и высоким температурам.
Под влиянием ультрафиолета бактерии погибают в течение нескольких часов. Небольшая доза хлорамина или хлорной извести является для них смертельной.
Заболевание делится на:
- туберкулез легких;
- туберкулез органов пищеварительной системы;
- туберкулез мочеполовой системы;
- туберкулез суставов и костей;
- туберкулез кожи;
- туберкулез центральной нервной системы;
Инфицированность туберкулезом не следует воспринимать исключительно как медико-биологическую проблему. Проблема является социальной. Это объясняется тем, что множество социальных факторов, уровень жизни напрямую влияют на состояние здоровья людей.
Изучая особенности заболевания, медицинские сотрудники берут во внимание не только демографические особенности, но и плотность населения, средний возраст жителей страны.
Эпидемиологические термины

Туберкулез и эпидемиология – понятия неразрывные. Оценка эпидемиологической ситуации происходит на основе определенных статистических показателей: заболеваемости, болезненности, инфицированности и смертности.
Заболеваемость – это определенное количество лиц, у которых был выявлен туберкулез. Этот показатель рассчитывается на 100 тысяч населения в год.
Болезненность или распространение инфекции говорит о числе населения, которое страдает от активной формы туберкулеза и является распространителем заболевания.
Основное внимание уделяется группам людей, страдающим открытой формой туберкулеза легких. Она является наиболее опасной. В большинстве случаев болезнь заканчивается летальным исходом.
Под инфицированностью подразумевают данные о количестве людей, имеющих положительную реакцию на туберкулин, исключаются случаи поствакционного характера.
МБТ – патогенные микроорганизмы, которые являются опасными для здоровья человека. Инфицированный человек опасен тем, что выделяет МБТ во внешнюю среду.
Воспалительные изменения и полости распада в легких играют тут ключевую роль. Благодаря успехам в современной науке и медицине выявить МБТ вовремя совершенно несложно. Медицинские сотрудники проводят микроскопию мокроты или ее посев на питательные среды.
Пути передачи инфекции
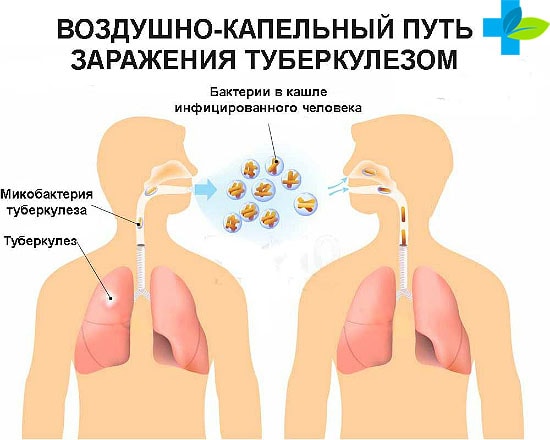
Туберкулез в подавляющем количестве случаев распространяется воздушно-капельным путем. Источником инфекции при туберкулезе выступает слюна больного человека.
Достаточно, мельчайшим частицам зараженной мокроты попасть в альвеолы здорового человека и это чревато плачевными последствиями.
Медицинскими сотрудниками отмечается, что в социуме наибольшую опасность представляют больные, страдающие от массивного бактериовыделения. Инфицированные люди разносят опасные бактерии не только кашляя или чихая, но и просто разговаривая с собеседником.
Закрытые и плохо проветриваемые пространства опасны для здорового человека. В таких помещениях бактерии сохраняют свою жизнеспособность продолжительное время, оставаясь в воздухе до 60 минут.
После этого они оседают на поверхности (мебели, одежде, продуктах питания и предметах обихода). Чтобы минимизировать риск заражения, после визита зараженного человека помещение тщательно проветривают и обрабатывают поверхности хлоркой.
Заразиться возможно воздушно-пылевым путем. Заражается человек путем вдыхания мельчайших пылевых частиц, содержащих микобактерии. Это происходит, если вытряхивать постельное белье, одежду и личные вещи зараженного человека. Если это сделать необходимо, не стоит их вытряхивать в условиях закрытого помещения.
Перед началом процесса обязательно защитите дыхательные пути маской, которую можно приобрести в любой аптеке.
Источники и пути заражения могут быть разными. При употреблении в пищу продуктов, зараженных микобактериями, существует вероятность заразиться алиментарным путем.
В мире существует порядка 50 видов млекопитающих и такое же количество птиц, являющихся переносчиками туберкулеза. В большинстве случаев инфицирование происходит от животных, таких как коровы или козы.
Микобактерии бычьего типа передаются человеку через молоко. Гораздо реже человек заболевает при употреблении мяса инфицированного животного или при прямом контакте с ним.
Медицине известны контактные пути заражения. В данном случае подвержены риску люди, работающие с инфекционным материалом. Среди них находятся лабораторные сотрудники, патологоанатомы и т.д. На коже и слизистых оболочках человека оседает микобактерия, попадая в организм.
В случае нарушения околоплодного барьера, происходит внутриутробный путь заражения. Бывает следствием поглощения ребенком околоплодной жидкости, которая содержит определенное количество микобактерий. Вероятность заражения таким способом крайне мала, но все же существует.
Если инфицированная женщина забеременела, необходимо пройти полный осмотр, сдать анализы и проконсультировать с врачом, минимизировав риски заразить ребенка туберкулезом.
Симптоматика
Проявление симптомов происходит постепенно. Иными словами, туберкулез — это источник инфекции. Длительное время болезнь не дает о себе знать и никак не проявляет себя. На первичной стадии размножаются патогенные организмы, при этом никаким образом не сопровождаясь клиническими проявлениями.
На латентной (скрытой) стадии человек замечает неприятные ощущения в теле и выделяет несколько симптомов:
- упадок сил, сонливость;
- апатию ко всему происходящему, излишнюю раздражительность;
- потерю массы тела без видимых на то причин;
- сильную потливость во время сна.
Если вы заметили все эти симптомы, обязательно посетите врача. Латентная стадия опасна тем, что не имеет ярко выраженных симптомов и, если их игнорировать, это может привести к переходу заболевания в активную стадию.
Патогенный организм размножается по различным органам, что чревато возникновением тяжелых заболеваний. При активной стадии туберкулеза следует избегать источников инфекции и посещать фтизиатра для получения консультаций и разного рода рекомендаций.
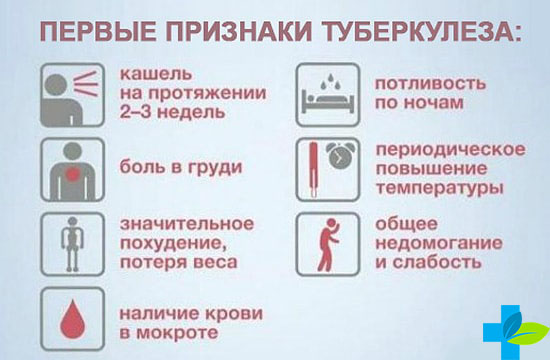
Активная стадия туберкулеза проявляется массой неприятных симптомов, в числе которых:
- высокая температура тела;
- постоянный кашель;
- наличие крови в мокроте человека;
- гипертермия в субфебрильном диапазоне;
- потеря аппетита, слабость, головные боли и повышенная утомляемость.
Снижение иммунитета
Развитие туберкулеза происходит вследствие контакта с активным инфекционным агентом. Существует ряд факторов, снижающих специфический иммунитет. Табакокурение значительно снижает местный иммунитет и выступает возбудителем заболеваний бронхолегочной системы.
Ненадлежащие условия жизни, нахождение в антисанитарных условиях, неблагоприятное психическое состояние и низкая стрессоустойчивость также негативно влияют на иммунитет. Даже эти факторы, казалось бы, не имеющие никакого прямого отношения к туберкулезу могут стать отправной точкой в развитии заболевания.
Медики отмечают, что люди, страдающие от сахарного диабета и эндокринных расстройств подвержены действию инфекции больше остальных.
Поэтому при таких диагнозах рекомендуется тщательно следить за состоянием своей иммунной системы, придерживаться всех предписаний врачей и отказаться от вредных привычек.
Методы лечения туберкулеза
Лечение туберкулеза начинается после тщательного обследования пациента, подтверждения диагноза путем выявления палочки Коха в организме больного. При начальной стадии заболевания человеку в большинстве случаев показано медикаментозное лечение.
При активной стадии заболевание к лечению необходимо подходить схематично. Поэтому врачи рекомендуют совмещать медикаментозное лечение с другими методами.
Одним из таких методов может быть химиотерапия. В случаях, когда необходимо оперативное вмешательство, используют хирургический метод. Виды терапии могут делиться на коллапсотерапию, спелеотомию, лобэктомию и клапанную бронхоблокацию.
Чем раньше будут выявлены очаги инфекции в организме, тем успешнее будет протекать период лечения и дальнейшего восстановления.
В качестве поддерживающих препаратов больным выписывают пробиотики, гепатопротекторы, сорбенты, иммуностимуляторы и не стероидные противовоспалительные препараты.
В заключение
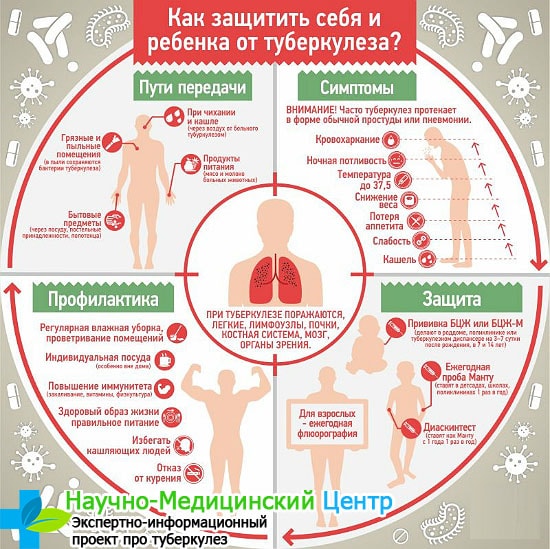
Полностью изолироваться от людей, больных туберкулезом, в полной мере не представляется возможным. Каждый из нас ежедневно посещает общественные места: магазины, офисы и предприятия, госучреждения.
Вернувшись домой, необходимо тщательно мыть руки, особенно перед приемом пищи. Такой шаг минимизирует вероятность возникновения инфекции. И не стоит забывать о прививках. Многие родители отказываются от плановых прививок, считая, что это наносит непоправимый вред здоровью их ребенка.
Куда больший вред и неудобства может доставить развитие туберкулеза у детей. Болезнь очень остро протекает в раннем возрасте, развивается тяжелая форма, опасная для жизни.
Туберкулез значительно снижает качество жизни, препятствует полноценному сну и может стать причиной потери аппетита. Заболевание разрушает внутренние органы, становится причиной смертей.
Ведите правильный образ жизни, следуйте режиму работы и сна, употребляйте в пищу натуральные и полезные продукты. Это укрепит иммунитет и снизит шансы заразиться от инфицированных людей.
Туберкулез – это хроническое инфекционное заболевание гранулематозного типа, вызываемое микобактериями туберкулеза и характеризующееся различными фазами течения. Исход заболевания зависит от уровня индивидуальной резистентности организма и социальной среды, в которой проживает больной.
Туберкулез сопровождает историю человечества, но в разных странах имеет отличительные эпидемические показатели. После снижения уровней инфицированности МБТ, заболеваемости активными формами туберкулеза и смертности от них до 90-х гг. ХХ в., в последнее десятилетие прошлого века и в ХХI в. во многих странах мира отмечен рост основных эпидемических показателей по туберкулезу.
В России с 90-х гг. XX в. отчетливо возросли уровни инфицированности МБТ детей и подростков, заболеваемости, болезненности и смертности во всех возрастных группах населения.
Одним из важнейших эпидемических показателей, отражающих распространенность инфекции, является инфицированность (или зараженность) МБТ детей. Так, в последнее десятилетие этот показатель увеличился в Санкт-Петербурге в 5–6 раз и составил: у детей в возрасте 14 лет в разных районах города – 35–45%; у подростков – 50–55; у дошкольников – 15–18%.
В Ленинградской области инфицированность МБТ детей в возрасте 14 лет составляла 60%; инфицированность студентов V курса Государственной педиатрической медицинской академии Санкт-Петербурга – 75–80%.
В северных и восточных территориях РФ инфицированность МБТ детей в возрасте 14 лет составляла в последнее десятилетие не менее 50–60%. Это тревожные цифры, так как они характеризуют неблагоприятную эпидемическую ситуацию.
Ежегодное распространение туберкулезной инфекции среди населения четко отражает показатель риска инфицирования , который характеризует эффективность лечебно-профилактических и противоэпидемических мероприятий.
Эксперты ВОЗ считают, что инфицированность МБТ детей до 14 лет – 1% и менее и риск инфицирования не более 0,1% свидетельствуют о ликвидации туберкулеза как распространенного заболевания.
Инфицированные МБТ дети и подростки в большинстве случаев остаются здоровыми, и только у 10% зараженных МБТ в разных регионах РФ развиваются различные клинические формы туберкулеза.
Заболеваемость – это число впервые выявленных больных активным туберкулезом за отчетный период (год) на 100 тыс. жителей. В настоящее время оно колеблется в разных районах РФ от 45 до 90–120 на 100 тыс. населения. В регионах Северо-Запада РФ показатель заболеваемости туберкулезом колеблется в значениях от 45,6 до 87,1–110,1 человека на 100 тыс. населения.
Заболеваемость туберкулезом детей в последние годы в целом по РФ составляла 19–16 на 100 тыс., но распределение ее по разным областям колебалось от 15 до 110 на 100 тыс. Наиболее высокие значения этого показателя были во всех возрастах в Калининградской области, в Карелии, на Северном Кавказе, в Восточной Сибири, на Дальнем Востоке, Крайнем Севере, Северо-Западе.
Сравнивая возрастные группы больных, следует отметить смещение показателей заболеваемости в группы раннего и дошкольного возраста (до 52%) и группы 18–24 лет, 25–34 и 35–54 лет. Наиболее высокий показатель заболеваемости туберкулезом приходился на возраст 25–34 года, наиболее низкий – на 65 лет и старше. Заболеваемость туберкулезом у мужчин в 3,8 раза выше, чем у женщин. Только в возрасте 20–35 лет заболеваемость туберкулезом у женщин возрастает.
Болезненность – число всех больных активным туберкулезом, состоящих на диспансерном учете на конец года, независимо от сроков его выявления (отчетный год и предшествующие годы) на 100 тыс. населения. Высокие показатели болезненности отражают неблагоприятную эпидемическую ситуацию, недостаточную эффективность лечения больных, низкий уровень организационной работы противотуберкулезной службы.
Смертность – число умерших от туберкулеза в течение года на 100 тыс. населения, один из самых информативных показателей для оценки эпидемической ситуации, так как характеризует распространенность туберкулеза. В России в последние 10 лет показатель смертности от туберкулеза возрос и составил 22 на 100 тыс. населения в 2002 г. У детей наиболее высокий показатель смертности приходится на возраст 0– 4 года. Показатель смертности в местах лишения свободы РФ в 100 раз превышает этот показатель в России. В странах Центральной и Восточной Европы смертность также возросла, но составляла в эти же годы 8 на 100 тыс. населения.
Существует определенная зависимость между показателями ежегодного риска инфицирования МБТ, заболеваемостью, болезненностью и смертностью от туберкулеза. Международный противотуберкулезный союз предлагает оценивать эпидемиологическую ситуацию в зависимости от перечисленных выше показателей (табл. 1).
Приведенные в табл. 1 данные свидетельствуют, что ситуация в России по туберкулезу преимущественно средняя, но по уровню болезненности и риска инфицирования приближается к неблагоприятной. Основными причинами неблагоприятной эпидемической ситуации в РФ являются снижение социально-экономического уровня жизни населения, расслоение общества и обнищание 25% населения, массовая безработица, военные конфликты, большой поток беженцев из бывших республик Средней Азии, Закавказья, высокий уровень преступности и заболеваемости активными формами туберкулеза среди заключенных. Немаловажное значение имеют и низкий уровень санитарной культуры населения, распространение алкоголизма, инфицированности и заболевания ВИЧ-инфекцией.
Данный текст является ознакомительным фрагментом.
Фтизиатрия — (от греческого phthisis — чахотка, истощение, харкать кровью) – раздел клинической медицины, посвященный изучению этиологии, патогенеза, эпидемиологии туберкулеза, разработке методов его диагностики, лечения, профилактики, организации медицинской помощи больным туберкулезом.
Туберкулез (от лат. — tuberculum — бугорок) — это хроническое инфекционное гранулематозное заболевание, вызываемое микобактериями туберкулеза (МВТ) с определенными закономерными фазами развития.
Эпидемиология туберкулеза, являясь разделом, составной частью фтизиатрии, изучает источники заражения туберкулезом, пути передачи инфекции, распространенность туберкулеза как инфекционного заболевания среди населения и наиболее угрожаемые группы населения, среди которых имеется наибольший риск заболевания туберкулезом.
Задачи эпидемиологии туберкулеза:
- Определение угрожаемых групп.
- Масштабы и значение инфекции.
- Временные характеристики заболевания.
- География заболеваний.
- Резервуары и механизмы передачи.
- Факторы риска: почему одни инфицированные лица заболевают, а другие нет.
Необходимо учитывать, что туберкулез является не только медико-биологической проблемой, связанной со взаимодействием организма человека и возбудителя, но и проблемой социальной, поскольку социальные факторы влияют на состояние здоровья населения в целом и отдельных его групп.
В частности, большое значение имеют материальный уровень жизни, санитарная грамотность и культура, род занятий, жилищные условия, обеспеченность медицинской помощью и др.
Демографические особенности также должны быть приняты во внимание при изучении туберкулеза с эпидемиологических позиций: возрастной состав населения, в том числе удельный вес детей, распределение по полу, рождаемость, плотность населения и т. д.
Основным источником заражения окружающих является больной туберкулезом легких с массивным бактериовыделением, который за сутки может с мокротой выделить миллиард и более микобактерий туберкулеза (МБТ). При скудном бактериовыделении, когда МБТ обнаруживаются лишь специальными методами (бактериологические пробы), заражение окружающих значительно меньше. Опасность также невелика при выделении больными МБТ не с мокротой, а с мочой, гноем. Наибольшую опасность представляют больные с обильным, постоянным бактериовыделением, которое выявляется с помощью микроскопии. Однако и при скудном бактериовыделении, обнаруживаемом только при посеве на питательные среды, больные также могут заражать окружающих, особенно при тесном контакте.
Больные с внелегочными формами туберкулеза, выделяющие микобактерии туберкулеза (туберкулез почек и мочевыводящих путей, свищевые формы туберкулеза костей и суставов, периферических лимфатических узлов и других органов), считаются также опасными для окружающих из-за риска заражения последних.
Вторым по значимости источником заражения является крупный рогатый скот, больной туберкулезом. При этом наибольшая опасность создается для животноводов и других работников, контактирующих с животными.
Остальные источники заражения туберкулезом имеют меньшее эпидемиологическое значение, так как встречаются реже. Такими источниками могут быть куры , различные животные (свиньи, овцы, верблюды и др.), в том числе и домашние (кошки, собаки).
Заражение туберкулезом может быть при наличии прямого контакта с больным, который рассеивает микобактерии при кашле, чиханье, с капельками слюны при разговоре, поцелуях и т. д.
С давних пор основным путем заражения считался воздушно-капельный. Однако заражение возможно и без прямого контакта с больным — при соприкосновении с зараженными предметами, бельем, с пылевыми частицами, содержащими засохшую мокроту, другим материалом, содержащим микобактерии (воздушно-пылевой путь заражения).
Естественно, что опасность воздушно-пылевого заражения возрастает при невыполнении больным правил личной гигиены, недостаточной дезинфекции или ее отсутствии, при некачественной уборке помещения.
В связи с тем что микобактерии туберкулеза обладают высокой устойчивостью к воздействию внешних факторов, они длительное время (месяцы и годы) сохраняют жизнеспособность и патогенность в темноте в почве и сточных водах, при низкой температуре и обработке многими дезинфицирующими средствами, — воздушно-пылевой путь заражения заслуживает особого внимания.
Заражение туберкулезом возможно также алиментарным путем при пользовании общей посудой.
При контакте с больными животными заражение также чаще происходит воздушно-капельным или воздушно-пылевым путем. Возможен и алиментарный путь заражения — при потреблении некипяченого или непастеризованного молока, или приготовленных из него продуктов. Следовательно, алиментарный путь заражения может иметь место и при отсутствии прямого контакта с больными животными.
От больного туберкулезом человека заражение происходит обычно человеческим видом микобактерий туберкулеза.
Для человека эпидемиологически опасным является не только этот вид микобактерий, но и бычий вид. Особенностью заболевания туберкулезом, вызванным бычьим видом микобактерий, является частое поражение мочеполовых органов и периферических лимфатических узлов , лекарственная резистентность к изониазиду, что затрудняет химиотерапию. Легочный туберкулез иногда приобретает прогрессирующее течение, особенно в условиях позднего выявления заболевания.
Заражение человека может иногда вызываться птичьим видом микобактерий, которые обычно обладают полирезистентностью к химиопрепаратам. В случае возникновения заболевания (что отмечается весьма редко) оно, как правило, принимает прогрессирующий характер с образованием множественных деструкции в легких
У отдельных лиц отмечается заражение различными атипичными микобактериями. Вызванное ими заболевание в настоящее время принято называть микобактериозом. По клинико-рентгенологическим проявлениям и морфологическим реакциям оно не отличается от туберкулеза. Пути заражения атипичными микобактериями не описаны, хотя резервуар инфекции уже известен — почва, водоемы. Многие животные, в том числе крупный рогатый скот, могут быть заражены атипичными микобактериями, которые длительное время сохраняются в их организме. Заболевания микобактериозом носят спорадический характер, случаи передачи инфекции от человека к человеку не описаны.
Как известно, инфекционный процесс является результатом взаимодействия возбудителя (микобактерий туберкулеза) и организма, поэтому в эпидемиологических исследованиях важное место занимает изучение восприимчивости человека в туберкулезной инфекции. Человек обладает высокой естественной сопротивляемостью к туберкулезу. Однако сопротивляемость на протяжении жизни неодинакова и на заболеваемость туберкулезом влияют пол, возраст, сопутствующие заболевания, условия жизни и др.
Наиболее опасно заражение туберкулезом в детском возрасте, особенно в раннем детском возрасте (до года и в 1—5 лет). В этот период естественная резистентность еще несовершенна и не совершенствуется из-за недостаточного развития иммунологических механизмов.
Определенную роль играет наследственная предрасположенность или, наоборот, резистентность к туберкулезу.
С возрастом эти механизмы совершенствуются, приобретают значение другие факторы, которые отрицательно влияют на восприимчивость: недостаточное питание, сопутствующие заболевания, тяжелая работа, приводящая к систематическому переутомлению, нервно-психические срывы (стрессовые состояния) и т. д.
Очень большое влияние на течение инфекционного процесса оказывает наличие или отсутствие приобретенного иммунитета у заразившихся туберкулезом людей.
Как ни важны индивидуальные особенности каждого человека, эпидемиология туберкулеза изучает общие закономерности, определяющие распространение туберкулеза среди населения или его отдельных групп. Этим эпидемиологический подход к проблеме туберкулеза отличается от клинического, который изучает индивидуум. С данных позиций очень важно среди населения выделить группы с наибольшей восприимчивостью к туберкулезу. Такие группы принято называть группами населения с повышенным риском развития туберкулеза.
Принимая во внимание патогенез туберкулеза, повышенный риск развития первичных форм туберкулеза имеют неинфицированные лица, дети, подростки и взрослые до 30 лет, так как с увеличением возраста среди населения возрастает число инфицированных туберкулезом лиц: к 40 годам число таких случаев достигает 70—90%.
Число инфицированных людей также рассматривается как эпидемиологический показатель — инфицированность, которая выражается в процентах, т. е. на 100 жителей.
Эпидемиологическую обстановку определяют следующие наиболее важные статистические показатели: инфицированность, заболеваемость, болезненность и смертность от туберкулеза.
Инфицированность МБТ -это число людей, зараженных ( инфицированных) микобактериями туберкулеза, на 100 тыс. населения. Выражается в процентах.
Заболеваемость — число впервые выявленных больных активным туберкулезом в течение года в расчете на 100 000 населения.
Болезненность (распространенность) — общее число больных активным туберкулезом, состоящих на учете в лечебных учреждениях на конец года, в расчете на 100 000 населения. Особое значение имеет показатель болезненности открытыми формами туберкулеза легких. Таким образом, распространенность отражает совокупную болезненность туберкулезом. Если бы все новые случаи были быстро излечены, то частота новых случаев и распространенность стали бы близко совпадающими. Но если пациенты не получают лечения или не полностью излечиваются, то накапливаются хронические формы туберкулеза, тем самым формируя различия в частоте новых случаев и распространенности туберкулеза.
Сейчас в мире каждые 10 секунд умирает от туберкулеза 1 человек, каждые 4 секунды заболевает 1 человек.
Ежегодно в мире регистрируют примерно 10 миллионов новых случаев туберкулеза и примерно 3 миллиона человек умирают от этого заболевания в течении года.
По прогнозам специалистов в 2020 году на планете будет около 1 миллиарда людей, инфицированных микобактериями туберкулеза, 200 миллионов заболевших туберкулезом и 70 миллионов умерших от этой болезни.
Заболеваемость туберкулезом в России в 2009 году была 82,6 на 100 тыс. населения. В 2010 году -77, 4 на 100тыс.
Показатели заболеваемости туберкулезом в различных регионах сильно варьируются. Так в 2010 году заболеваемость в Москве была 45,5; в Санкт-Петербурге 43; в Туве 233,4, в Приморском крае 200,5.
В разных странах мира эпидемиологическая обстановка в связи с туберкулезной инфекцией различная. В экономически развитых странах отмечаются низкие, а в развивающихся — высокие показатели распространенности туберкулеза. Так, например, в Исландии 4,1; в Замбии — 488,0.
Смертность от туберкулеза в России в 2009 году была 16,8 на 100 тыс. В 2014 году 9,8 на 100 тыс. населения, что более чем в 20 раз выше, чем в США.
Наблюдается утяжеление течения туберкулеза, увеличивается число деструктивных форм, участились случаи остропрогрессирующих форм, особенно казеозной пневмонии с наличием быстро развивающихся каверн, захватывающей 2-3 и более долей легких, остается высокой первичная инвалидность от туберкулеза.
По нормам ВОЗ туберкулез может считаться ликвидированным как распространенное заболевание, если заболеваемость составляет 10, смертность -2 человека на 100 тыс. населения, а инфицированность детей до 14 лет не превышает 1%.
Сегодня в России наблюдается довольно печальная картина: каждую секунду инфицируется один человек; инфицированность взрослого населения составляет не менее 80%; каждый день туберкулез уносит в могилу 80 россиян. Среди умерших 75% — лица трудоспособного возраста.
Эксперты ВОЗ относят Россию к числу 22 стран с самой высокой распространенностью туберкулеза в мире – мы входим в первую десятку наиболее неблагополучных.
Очень напряженной является эпидобстановка в тюрьмах, где заболеваемость заключенных выше примерно в 30 раз.
В оценке эпидемиологической ситуации важное значение имеет показатель инфицированности МБТ, который характеризует объем резервуара туберкулезной инфекции среди населения. Отмечается смещение первичного инфицирования с детского возраста на более старшие возрастные группы. При этом снижение инфицированности среди детей в первую очередь объясняется уменьшением числа источников распространения туберкулезной инфекции и проведением массовых вакцинаций и ревакцинаций БЦЖ.
Противотуберкулёзная вакцина в своё время серьёзно снизила детскую заболеваемость, которая продолжает оставаться одной из самых низких на постсоветском пространстве
В условиях массовой вакцинации БЦЖ достоверность инфицированности относительна в связи с трудностью разграничения инфекционной и поствакцинальной туберкулиновой аллергии. Поэтому в качестве объективного критерия оценки эпидемиологической ситуации используют показатель ежегодного риска инфицирования или заражения туберкулезом. Этот показатель может быть установлен при повторной (через год) постановке туберкулиновой пробы: по числу лиц с виражом туберкулиновой реакции.
В настоящее время широко применяется Диаскин-тест для разграничения поствакцинальной и инфекционной аллергии.
Сравнивая статистические показатели по туберкулезу в России в настоящее время, можно прийти к выводу. Что для ликвидации туберкулеза как распространенного заболевания в нашей стране потребуется значительное время. Известно, что основным принципом здравоохранения является предупреждение (профилактика) болезней – предупредить заболевание всегда легче, чем лечить его. Поэтому в борьбе с туберкулезом основное внимание должно уделяться его профилактике, а также своевременному выявлению больных туберкулезом и их лечению
Известны контингенты людей, у которых риск заболевания туберкулезом выше, чем у остального населения. Это так называемые группы риска.
Сегодня больные туберкулезом — нередко наркоманы, БОМЖи, заключенные или отбывшие заключение, ВИЧ-инфицированные, хронические алкоголики, безработные, мигранты из регионов с повышенной заболеваемостью туберкулезом — это так называемые социальные группы риска по туберкулезу.
Однако существует среди населения группы людей с повышенным риском развития туберкулеза по состоянию здоровья, так называемые медицинские факторы риска.
К этой группе риска следует отнести больных с хроническими воспалительными заболеваниями легких, с повторными атипичными пневмониями, с многократно повторяющимися заболеваниями верхних дыхательных путей, перенесших экссудативный плеврит, с профессиональными заболеваниями легких, язвенной болезнью желудка и двенадцатиперстной кишки, с оперированным желудком, сахарным диабетом или страдающих хронической недостаточностью надпочечников, лечащихся длительно гормональными препаратами, рентгенположительных лиц, излеченных и снятых с учета после перенесенного туберкулеза.
Выделение указанных групп и систематическое обследование их считается одним из непременных условий своевременного выявления туберкулеза. Врачи общей лечебной сети должны быть осведомлены об угрожаемых контингентах и регулярно ежегодно проводить им флюорографическое обследование в поликлинике.
Под наблюдением диспансера находятся и определенные группы здоровых лиц, которые имеют наиболее высокий риск заболевания туберкулезом: эпидемиологические группы риска — к ним относятся лица, проживающие вместе с больными открытой формой туберкулеза (контакты), впервые инфицированные дети и подростки МВТ (виражные), излеченные от туберкулеза с большими остаточными посттуберкулезными изменениями, с гиперергическими туберкулиновыми пробами.
К факторам, повышающим риск возникновения туберкулеза, относятся:
-наиболее значимым в мире стал ВИЧ,
— курение (особенно более 20 сигарет в день) — увеличивает вероятность развития туберкулеза в 2 — 4 раза,
— хронические неспецифические заболевания легких,
-пылевые заболевания легких,
— тяжелые операции и травмы,
-язвенная болезнь желудка и двенадцатиперстной кишки,
— беременность и роды,
-алкоголизм и наркомания,
-заболевания, при которых необходимо длительное применение гормональных или цитостатических препаратов,
— врожденные и приобретенные иммунодефициты.
Среди впервые заболевших туберкулезом 90 %, составляют лица из групп риска.
В настоящее время наибольший риск заболеть туберкулезом имеют лица, не инфицированные МБТ и не вакцинированные БЦЖ, — это дети и подростки. У взрослых туберкулез развивается чаще в результате эндогенной реактивации посттуберкулезных изменений. Резервуар эндогенной инфекции и число инфицированных среди населения остаются значительными, поэтому туберкулез (согласно эпидемиологическим прогнозам) еще долгое время будет распространенным заболеванием.
Главными причинами, вызывающими увеличение распространенности туберкулезной инфекции, являются: ухудшение социально-экономических условий жизни населения; увеличение миграционных процессов; рост численности социально-дезадаптированных групп населения и контингентов, находящихся в местах заключения, а также недостаточное финансирование лечебных и профилактических противотуберкулезных мероприятий. Способствуют активизации эпидемического процесса туберкулезной инфекции и медико-биологические, возрастно-половые, социально-профессиональные эпидемиологические обстоятельства. Например, сахарный диабет, ВИЧ-инфекция и другие хронические заболевания со сниженной сопротивляемостью, пубертатный и старческий возраст, алкоголизм, контакт с больным туберкулезом человеком или
животными и т. д.
Распространенность туберкулезной инфекции и клинические проявления ее разнообразны. Поэтому понимание эпидемиологии туберкулеза особенно важно, поскольку является основой для разработки мер профилактики, диагностики, лечения, программ борьбы с этим заболеванием для органов здравоохранения.
Читайте также:


