Чем отличается кальцинат от туберкулемы
Туберкулома легких представляет собой изолированное округлое инкапсулированное образование диаметром более 1 см. Туберкуломы различны по своему происхождению, имеют своеобразное клиническое течение и исход. Они могут возникать из инфильтратов вследствие инкапсулирования их центрального казеозно-пневмонического фокуса или из крупных очагов. Для возникновения туберкулом имеет значение высокая степень сопротивляемости организма, выражающаяся в быстром отграничении патологического процесса в легком от здоровой ткани, образовании фиброзной капсулы вокруг очага. Нередко туберкулома представляет собой заполненную казеозными массами каверну с облитерированным дренирующим бронхом.
Своеобразие генеза туберкулом обусловливает различия их морфологического строения. Выделяют несколько анатомических типов туберкулом легких (М. М. Авербах).
Солитарная гомогенная туберкулома представляет собой овальный или круглый казеозный фокус, содержащий иногда старые кальцинированные очаги. Капсула такой туберкуломы двухслойная: внутренний слой состоит из эпителиально-клеточного вала и гигантских клеток Пирогова — Лангханса, наружный, более широкий — из соединительной ткани.
Солитарная слоистая туберкулома состоит из концентрических слоев казеозно измененной ткани, отграниченных один от другого слоями циркулярно расположенных коллагеновых волокон. Капсула слоистой туберкуломы обычно тонкая, однослойная и состоит из коллагеновых и аргирофильных волокон.
Конгломератная туберкулома имеет округлую или неправильную полициклическую форму. При микроскопическом исследовании внутри такой туберкуломы обнаруживают несколько очагов гомогенного (конгломератная гомогенная туберкулома) или слоистого (конгломератная слоистая туберкулома) строения, окруженных общей капсулой.
Туберкулома инфильтративно-пневмонического типа представляет собой округлый фокус специфической пневмонии с небольшими участками казеоза и неклонностью к продуктивной реакции. Туберкулома этого типа отличается от инфильтрата отсутствием перифокального экссудативного воспаления.
Псевдотуберкулома, или ложная туберкулома, образующаяся при облитерации дренирующего бронха и блокировании каверны, представляет собой круглый гомогенный фокус, капсула которого имеет характерное для каверны трехслойное строение, а содержимое представлено густой или жидкой массой творожистого некроза. Псевдотуберкуломы в отличие от типичных туберкулом не содержат коллагеновых, эластических и аргирофильных волокон стромы легкого.
Все виды туберкулом имеют одинаково плохую васкуляризацию. При микробиологическом исследовании казеозных масс, находящихся в туберкуломах, обнаруживаются вирулентные микобактерии туберкулеза.
Формирование туберкуломы нередко происходит без клинических проявлений; туберкуломы в таких случаях выявляются лишь при профилактических осмотрах. У части больных имеются слабо выраженные симптомы интоксикации в виде недомогания, ухудшения аппетита и похудания, непостоянного и незначительного повышения температуры тела. Иногда отмечаются боли в грудной клетке, кровохарканье. Физикальные методы исследования почти не выявляют патологии, если туберкулома невелика и в ней нет распада. Микобактерии туберкулеза в этих случаях находят весьма редко. Характерным признаком является гиперергический характер туберкулиновых проб, что отображает высокую чувствительность организма к туберкулезной инфекции при туберкуломах.
Прогрессирование процесса и образование деструкции в туберкуломе сопровождаются выраженными клиническими проявлениями. Возникает кашель с выделением мокроты, содержащей микобактерии туберкулеза. Вследствие поражения сосудов капсулы возможно кровохарканье. Над областью туберкуломы определяется укорочение перкуторного звука и могут прослушиваться влажные хрипы. В лейкоцитарной формуле наблюдается умеренный сдвиг влево; СОЭ повышена. Трахеобронхоскопический метод исследования нередко выявляет у больных с туберкуломами специфическое поражение бронхов. Часто туберкуломы протекают латентно. Латентный период может длиться многие годы. В этих случаях туберкулезный процесс диагностируется только рентгенологически. Физикальные изменения в легких у таких больных часто отсутствуют или выявляются в виде незначительного притупления легочного звука, усиления голосового дрожания, непостоянных сухих хрипов, свидетельствующих о неспецифическом бронхите. Гемограмма и протеинограмма не содержат изменений, указывающих на активный воспалительный процесс. Туберкулиновые пробы, как правило, нерезко выражены. При латентных туберкуломах больные абациллярны.
Большое значение в диагностике туберкулом имеет рентгенологическое наблюдение с применением не только обзорной рентгенографии, но и томографии.
На рентгенограммах туберкуломы видны в большинстве случаев как изолированные, с четкими контурами поражения.
Туберкуломы в диаметре достигают 8 см, но чаще (в 60— 70% случаев) обнаруживаются туберкуломы диаметром 2— 4 см (рис.36).

Туберкуломы бывают единичными и множественными. Крупные туберкуломы чаще единичные, мелкие в большинстве случаев множественные.
Локализуются туберкуломы обычно в I, II, VI сегментах легких, располагаясь кортикально, вблизи междолевых и межсегментных границ. Это обусловливает быстрое вовлечение в процесс плевры и наличие на рентгенограммах апикальных наслоений и утолщения междолевой плевры.
Форма туберкулом округлая или овальная. Структура тени туберкуломы имеет неоднородный характер, так как она содержит очаги кальцинатов и участки просветления. В момент обострения рентгенологическая картина туберкуломы становится менее четкой в результате изменения окружающей легочной ткани и самой туберкуломы. В последней может наблюдаться располагающийся эксцентрично распад. Полость приобретает серповидную форму со стенкой неодинаковой ширины, нередко содержит секвестроподобные включения, а в бухтообразных выступах полости видны кальцинаты. Значительно реже полости носят множественный характер, но никогда в них не обнаруживается уровень жидкости. При полном отторжении казеоза из туберкуломы может формироваться типичная каверна. В окружающей туберкулому легочной ткани и в корнях почти всегда выявляются очаговые изменения. При прогрессировании туберкуломы происходят ее аппозиционный рост и постепенное увеличение размера (рис.37).

Течение туберкулом носит циклический характер. Они длительное время могут оставаться стабильными, ничем клинически не проявляясь. Однако те или иные факторы — различные заболевания, травмы, изменения иммунобиологического состояния организма — приводят к активизации туберкулом. Чаще прогрессирование наблюдается в первые годы их существования. При этом имеет значение величина туберкулом и их морфологическое строение. Подвергаются распаду преимущественно крупные туберкуломы, содержащие преимущественно казеоз. Туберкуломы маленьких размеров, представляющие собой участок уплотненной ткани, склонны к дальнейшему уменьшению. Возможно в отдельных случаях полное исчезновение подобных туберкулом или превращение их в небольшие фиброзноочаговые тени. В ряде случаев при распадающихся туберкуломах длительная антибактериальная терапия приводит к закрытию и рубцеванию образовавшихся полостей и выздоровлению от туберкулеза.
Чаще всего приходиться проводить дифференциальную диагностику туберкулом и округлых туберкулезных инфильтратов. Инфильтраты характеризуются острым или подострым началом, более выраженной клинической симптоматикой. Рентгенологически тень инфильтрата не имеет таких четких контуров, как туберкулома. Распад инфильтрата возникает в центре его. Инфильтраты отличаются большей склонностью к обратному развитию (рассасыванию).
При дифференциальной диагностике туберкуломы и рака следует учитывать возраст больного и анамнестические данные. Злокачественной опухолью поражаются чаще лица старше 40 лет, иногда с повторными неспецифическими процессами в легких. В клинической картине рака легкого основным симптомом является боль, локализующаяся в области опухоли или в той стороне грудной клетки, где опухоль находится. При опухоли боли носят интенсивный характер, не связаны с актом дыхания. Рентгенологическая картина также имеет ряд отличий. Раковая опухоль чаще локализуется в I и IlI сегментах и в нижних долях. На рентгенограммах опухоль имеет вид округлой или овальной тени с нерезкими наружными очертаниями; контуры опухоли бугристые, ее распад отмечается редко. В окружающей легочной ткани, как правило, нет туберкулезных изменений (рис. 38).

Важные дифференциально-диагностические отличия дают бронхоскопия и бронхография. Бронхоскопией при раке могут быть выявлены признаки бластоматозного роста, а бронхографией — сужение и деструкция бронхов. Туберкулиновые пробы при опухоли отрицательные или слабо выражены. Исследования мокроты, промывных вод бронхов с целью выявления микобактерий туберкулеза или атипичных клеток могут помочь в диагностике. В некоторых случаях производится пункция опухолевидного образования; гистологическое исследование пунктата позволяет более точно установить диагноз.
Затруднения возникают при дифференциальной диагностике туберкуломы и эхинококка. Рентгенологически эхинококк дает округлое однородное затемнение с очень резкими контурами при отсутствии изменений в окружающей легочной ткани. Большое значение имеет специфическая для эхинококка реакция Каццони.
Кроме перечисленных заболеваний, приходится дифференцировать туберкулому и саркому, различные доброкачественные опухоли, актиномикоз, дермоидную кисту и ряд других заболеваний. При этом всегда следует основываться на анализе комплекса клинических признаков и результатов различных методов исследования.
Лечение туберкулом начинают с применения трех основных туберкулостатических препаратов в оптимально переносимых дозах. При появлении признаков аллергии рекомендуется десенсибилизирующая терапия. Больным с вяло протекающим процессом и незначительным эффектом химиотерапии можно назначать туберкулин как специфический раздражитель.
Клиническими наблюдениями доказано, что искусственный пневмоторакс при туберкуломах неэффективен, в связи с чем при этой форме туберкулеза он не применяется. В случаях отсутствия тенденции к обратному развитию туберкулом в течение 4—6 мес от начала лечения, а также при наличии распада в туберкуломе показано хирургическое лечение— резекция легкого. Наиболее часто применяется сегментарная резекция.
Прогноз заболевания больных туберкуломой легкого при своевременном выявлении и правильном лечении в большинстве случаев благоприятный: многие больные выздоравливают, но у ряда больных могут наблюдаться остаточные изменения в виде плотных очагов.
О пользе кальция для человеческого организма знают даже маленькие дети. А этот минерал способен оказывать и крайне негативное воздействие на наше здоровье. Каким образом он наносит вред?
Скапливаясь в виде окиси в органах и тканях, соли кальция образуют особые участки обызвесвтления, называемые кальцинатами. Полагают, что они являются остаточными явлениями туберкулеза или его заключительной фазой.

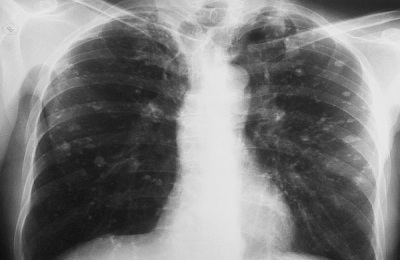
На снимке белыми пятнами изображены кальцинаты.
В результате повреждения тканей ввиду болезни изменяется их клеточная структура. Кроме того, в них скапливается инфекция, которую организм стремится локализовать.
Для этого, а также для стабилизации состава соединительных тканей, клетки притягивают ионы солей, которые заключают пораженные области в твердую оболочку.
Это и есть кальцинаты в легких после туберкулеза.
Симптомы кальцинатов в легких
Появление на пораженных областях легких известковых образований приводит к частичной замене легочной ткани. Это становится причиной нарушения стабильного функционирования органов организма.
У пациентов с кальцинатами наблюдается кислородное голодание, связанное с пороками газообмена между атмосферой и кровеносной системой.
Часто больные жалуются на учащенное сердцебиение, появление одышки и повышенную потливость, возникающие даже при слабых физических нагрузках. Многие чувствует давление в груди и затруднение дыхания.
Все эти симптомы могут быть признаками купированного туберкулеза и требуют обследования у пульмонолога и других специалистов.
Сохраняясь и после клинического выздоровления, кальцинаты фактически представляют собой пассивную форму заболевания, не являются заразными и не вызывают рецидива туберкулеза.
Кальцинацию можно считать положительным исходом болезни, и лечение от нее чаще всего не требуется. Тем не менее важно помнить, чем она опасна.
Риски, связанные с появлением кальцинатов в легких

Это происходит из-за снижения иммунитета, нехватки в организме кальция и других причин и привести к развитию нового процесса болезни.
Особенную опасность таят в себе кальцинаты для детей и подростков, наиболее подверженных негативным воздействиям окружающей среды. Кроме того, существует особая группа риска:
- ВИЧ-инфицированные;
- курильщики;
- больные сахарным диабетом;
- работники соц сферы и люди, имеющие контакт с больными туберкулезом в активной стадии.
Рецидив туберкулеза чаще всего протекает с осложнениями и иногда сопровождается внелегочными процессами.
Именно поэтому и детям, и взрослым, которым диагностировали кальцинацию, настоятельно рекомендуют пройти курс профилактики для снижения рисков развития активной болезни в будущем.
Кроме того, пациентам, перенесшим туберкулез, необходимо контролировать состояние имеющихся кальцинатов путем рентгенологических исследований, проводимых 1-2 раза в течение года. Это позволяет замечать и отслеживать динамику развития заболевания.
Лечение кальцинатов
Как уже отмечалось выше, большинство современных медиков сходятся во мнении, что кальцинаты не являются самостоятельным заболеванием, а представляют собой лишь следствие перенесенных болезней, и проводить какое-либо лечение нет необходимости, если структура легких остается без изменений.
Не применяется и дробление отложений, так как их невозможно вывести из организма.
Самые плотные скопления солей большого размера можно удалить хирургически: такой метод используется в самых редких случаях, например, при угрозе жизни пациента.
Также существует возможность проведения интенсивной терапии противотуберкулезными, антипаразитными или противораковыми средствами.
Поддержка работы легких и образ жизни при кальцинации
Очень часто специалисты назначают поддерживающую терапию пациентам с выявленными соляными отложениями в легких, которая призвана поспособствовать их работоспособному состоянию.
К наиболее распространенным процедурам можно отнести:
- вибрационный массаж;
- рефлексотерапию;
- дыхательную гимнастику.
Вибрационный массаж представляет собой механическое воздействие на ткани и органы человека при помощи специально разработанных вибромассажеров и особых приемов. Он оказывает противовоспалительный эффект, а также обезболивает и тонизирует.
Примерно эти же цели преследует и рефлексотерапия, которая заключается в воздействии иглоукалыванием, металлом, пиявками, лазерными лучами, магнитами и т.п. на биологически важные точки, находящиеся в области груди.
Что касается дыхательной гимнастики, то различные техники, некоторые из которых известны и популярны уже почти столетие, способны не только оказывать положительное воздействие на внутренние органы, а и снимать усталость, дарить бодрость и хорошее настроение, улучшать память и повышать жизненный тонус.
Все эти процедуры вполне способны восстановить физиологическое состояние тканей легких. Существуют и косвенные методы профилактики развития инфекции, содержащейся в лимфоузлах при купировании туберкулеза.

Пациентам с кальцинацией необходимо избегать переутомления, стресса и вести в целом здоровый образ жизни, придерживаясь правильного питания и вовремя избавляясь от простуды и вирусов.
Крайне полезным при наличии кальцинатов врачи считают отдых вблизи моря.
Многим известно, что минералы, органические соединения и ионы, содержащиеся в морском воздухе, крайне полезны для легких.
Чтобы добиться максимального положительного эффекта, на морском побережье необходимо проводить не менее 40 дней в год.
Особое внимание следует уделить образу жизни детей, у которых были диагностированы кальцинаты.
Как уже было сказано, кальцинированный туберкулез легких у детей крайне настораживает и иногда приводит к серьезным последствиям при отсутствии должного отношения.
Проведение рентгенографии – не единственный метод профилактики отложения солей кальция. К ключевым ее приемам можно отнести следующие:
- тщательное соблюдение индивидуальной гигиены;
- полноценный отдых и соблюдение режима сна;
- правильное питание, богатое всеми необходимыми макронутриентами и витаминами;
- своевременное лечение простудных заболеваний и укрепление иммунитета.
Стоит помнить, что курение, даже пассивное, является причиной развития легочных болезней.
Таким образом, кальцинаты – это соляные образования в легких, несущие в себе спящие туберкулезные палочки, тем не менее, при должном внимании они могут быть абсолютно безопасны для организма.
Кальцинаты в легких – это плотные образования (скопления) солей кальция в тканях органа. Их основная задача – заменить собой необратимо измененные или отмершие участки легочной ткани или капсулировать участок развития микобактерий, таким образом купируя инфекционный процесс.
Причины появления и диагностика
Чтобы понять, что такое кальцинаты, нужно описать механизм их развития и причины возникновения. Кальцинаты в легких принято рассматривать как последствие воспалительного процесса.
Кальций в легких всегда является следствием нарушения целостности ткани и ее рубцевания: например, при онкологических заболеваниях или туберкулезе.
Кроме этого, причиной появления кальцинированного участка может стать:
- микроабсцесс в корне легкого,
попадание инородного тела,- наличие глистов в тканях легкого (инвазия),
- пневмония (в том числе и перенесенная в прошлом с недостаточным лечением),
- нарушение кальциевого обмена в организме,
- врожденное нарушение (встречается гораздо реже остальных причин),
- воспалительные процессы в окружающих тканях (например, сердце): при обнаружении скоплений в левом легком.
Самой частой причиной скопления кальция в тканях легких становится заражение туберкулезом. При контакте с источником микобактерий (больным с открытой формой заболевания) организм может быть инфицирован, однако сильный иммунитет реагирует на образование гранулемы ее капсулированием, таким образом ограничивая область распространения инфекции.
Кальцинаты в легких являются прямым следствием перехода активной формы болезни в хроническую. Даже наличие сильного иммунитета не может полностью исключить вероятность развития заболевания, поэтому для контроля его динамики могут потребоваться дополнительные исследования:
- компьютерная томография,
- туберкулиновая проба,
- бронхоскопия с забором биологического материала и др.
Особенно тщательно исследуются пациенты из групп риска:
ВИЧ-инфицированные,- получающие иммуносупрессивную терапию,
- работники социальной сферы или имевшие недавний контакт с больными с открытой формой заболевания,
- диабетики,
- курильщики.
Кальцинат в легких чаще всего обнаруживается при плановом флюорографическом исследовании. Иногда их может быть несколько. Они могут быть мелкими или средних размеров – в зависимости от причины появления и объемов капсулированного очага инфекции. На снимке такие отложения определяются как округлые тени на фоне более бледной легочной ткани: плотность кальцификатов приравнивают к костной.
Из-за сходства неопытный рентгенолог может принять единичные отложения за образованные на ребрах костные мозоли.

Кальцинаты в корнях легких у детей являются более настораживающим признаком. Подавляющее большинство школьников и дошкольников проходят пробу Манту и именно превышение нормального размера папулы становится поводом к направлению на рентген. Если на снимке поражен корень легкого, то фтизиатр предполагает первичное инфицирование микобактериями туберкулеза и назначает курс лечения.
Причиной отложения солей у грудных детей может быть внутриутробная инфекция. Если по результатам исследований не будет выявлено активного воспалительного процесса, то в процессе развития дыхательной системы легочный кальцинат, скорее всего, рассосется.
Лечение кальцинатов и профилактика развития заболеваний
Основным способом лечения и профилактики кальцинатов является мониторинг их количества и избегание факторов риска (воспалений в дыхательной системе, курения, работы на вредном производстве).
О том, как лечить кальцинат, специалисты заговаривают только в случае наличия структурных изменений в ткани легкого, которое обнаруживается при КТ или ультразвуковом исследовании. В этом случае требуется интенсивная терапия противотуберкулезными или, соответственно, противораковыми, антипаразитарными и др. средствами.
Но как избавиться от кальцинатов? При больших размерах кальцинированных рубцов иногда рекомендуют хирургическое удаление. Однако во врачебной практике таких случаев немного. Так как само наличие солевых капсул свидетельствует о купировании воспалительного процесса, все усилия направляются на профилактику его проявления в будущем.
Несмотря на то, что наличие единичных скоплений кальция само по себе не свидетельствует о действующей инфекции, оно повышает риск проявления заболевания. Известно, что микобактерии туберкулеза при попадании в организм сталкиваются с реакцией иммунитета. Когда возникшие ранее очаги кальцинируются, доступ иммунных телец к микобактериям становится невозможен.
В случае дополнительных осложнений (фиброзных изменений в легочной ткани) организм становится крайне уязвимым для туберкулеза.
Гарантировать, что этот или другой возникший очаг инфекции так же эффективно капсулируется и сохранит окружающие ткани от распространения микобактерий, не может ни одно исследование. Кроме всего прочего, при многочисленных мелких очагах, капсулированных кальциевыми солями, снижается дыхательная функция легких.
Приемы профилактики туберкулеза как основной причины появления кальцинатов:
- Мониторинг количества скоплений солей с помощью рентгенографического обследования.

Тщательное соблюдение гигиены, пользование индивидуальной посудой и средствами ухода за собой.- Соблюдение режима дня, полноценный отдых (не менее 8 часов в сутки).
- Правильное питание (в особенности, избегание жестких диет с низким содержанием жиров и витаминов).
- Отказ от курения.
- Перевод из цехов и предприятий с вредными условиями работы по состоянию здоровья.
- Своевременное лечение воспалительных процессов в дыхательной системе.
Рецепт профилактического состава:

Курагу, грецкие орехи и темный изюм смешать в пропорции 1:1:1 и мелко нарезать. При желании можно добавить также чернослив и цветочную пыльцу.- Приготовить смесь меда и лимонного сока в пропорции 1:1 или 2:1 и вливать к сухофруктам, постепенно размешивая, до образования сладкой пасты. Чтобы масса загустела, поставить ее в холодильник.
Принимать ежедневно, по 2-3 раза в день, в течение всего холодного сезона по 1 чайной и 1 столовой ложке детям и взрослым соответственно.

Когда в мягких тканях и внутренних органах формируются отложения солей кальция, которых в норме там быть не должно, этот процесс называется кальцификацией, обызвествлением или кальцинозом.
Соли кальция откладываются на месте разрушившихся тканей, и следовательно, возникают на участках, где раньше было воспаление, при всевозможных заболеваниях, будь то онкологический процесс, туберкулез или что иное, т. е., по сути, кальцинаты замещают погибшие или необратимо измененные клетки. Кроме того, множественные распространенные кальцинаты могут образовываться, если в организме нарушается обмен кальция.
Появиться кальцинаты могут в любых органах и тканях, и чаще всего они являются симптомом основного заболевания. К общим симптомам самого кальциноза относятся признаки хронического воспаления (слабость, повышение температуры), плохой аппетит, расстройства сна (бессонница, дневная сонливость), неврологические расстройства (головокружение и головные боли, раздражительность). Местные признаки проявляются в зависимости от того, какие органы и ткани поражены кальцинозом.
Кальцинаты в легких
В большинстве случаев кальцинаты в легких выявляют случайно, на плановом обследовании. Как правило, сами кальцинаты лечить не нужно. Но если у человека их обнаруживают, ему нужно пройти полное обследование, чтобы врач точно определил причину кальциноза и убедился, что у больного нет активного туберкулеза.
Кальцинаты в почках

Самой выраженной клинической картиной кальциноза обладает обызвествление в почках. Резко снижается объем мочи (поскольку нарушается фильтрационная функция почек); в крови накапливаются мочевые токсины, и в связи с этим появляется неприятный запах изо рта (запах ацетона), а кожа желтеет. Отекают лицо и ноги. Почечные отеки отличаются от сердечных тем, что не имеют синего оттенка и не холодные наощупь. Развиваются и признаки почечной недостаточности (нарушение аппетита, сна, слабость, головокружение).
В почках, как и при поражении других органов, кальциноз является результатом перенесенного воспаления. Во главе списка причин обызвествления участков в почках, как и в случае с легкими, стоит туберкулез. Также кальцинаты могут появиться у людей, перенесших пиелонефрит, в особенности если они не прошли полный курс терапии.
Кальцинаты в печени
В ряде случаев отложения солей кальция в печени возникают у больных, перенесших малярию или паразитарные заболевания (амебиаз, эхинококкоз и пр.). После гепатита они появляются очень редко, разве что если человек уже давно страдает хроническим заболеванием печени.
Кальцинаты в простате
Причиной образования кальцинатов в простате, помимо воспалительного процесса, может быть нарушение кровообращения. Также часто они появляются у мужчин, которые переболели инфекциями, передающимися половым путем, или которые страдают хроническим простатитом. Иногда кальциноз развивается, если у больного нарушен венозный отток из тканей простаты. В этом случае некоторые участки предстательной железы сдавливают отеки, и они снабжаются кислородом недостаточно. В результате действия всех перечисленных факторов (как, впрочем, и еще ряда других) в простате появляются изменения на клеточном уровне и, как следствие, – участки обызвествления.
Если в предстательной железе скапливаются соли кальция, вырабатывается меньше спермы, и она становится более густой. Из-за того что кальцинаты перекрывают уретру, нарушается мочеиспускание. Кроме того, прекращает выделяться секрет предстательной железы, и в результате развивается эректильная дисфункция.
Кальцинаты в других органах
Кальцинаты в щитовидной железе появляются чаще всего при диффузном или узловом зобе, а также после тиреоидита или гипотиреоза. При ее обызвествлении со временем уменьшается количество выделяемых тиреоидных гормонов, из-за чего человек чувствует слабость, сонливость, заторможенность (как физическую, так и умственную), постоянно мерзнет. У него нарушается метаболизм: человек быстро толстеет, даже если питается очень умеренно. Сама щитовидная железа увеличивается в размерах и выглядит как узел со множеством углублений и бугорков.
Обызвествление миокарда может возникнуть у человека, который перенес инфаркт, мио-, эндо- или перикардит. При кальцинате миокарда появляются признаки тяжелого сердечно-сосудистого нарушения: боли в области сердца, нарушение ритм сердца, синеют губы, уши, пальцы, кончик носа, появляются отеки на ногах (при этом они тоже синеют и становятся холодными на ощупь).
Кальцинаты в молочных железах могут быть признаком рака. Поэтому человеку, у которого их обнаружили, нужно срочно пройти полное обследование на предмет онкологической патологии. Но паниковать раньше времени не стоит, кальцинаты в груди – симптом не только злокачественного новообразования: они могут появиться и при мастопатии или после мастита.
Диагностика
Обызвествление выявляется при рентгенографии. По своей консистенции кальцинаты сходны с костью, поэтому они отображаются на рентгенограмме как плотные камнеобразные структуры. КТ или МРТ позволяют не только обнаружить кальцинаты, но и уточнить их размеры и локализацию, и поэтому они используются для детального обследования. УЗИ применяется не столько для того, чтобы диагностировать кальциноз, сколько с целью исключить другие патологии. Если кальцинаты обнаруживаются в нескольких органах или если нет явной причины обызвествления, проводят биохимический анализ крови на содержание кальция: причиной может быть гиперкальциемия, и врач должен проверить, есть она или нет. При обызвествлении органов внутренней секреции (например, щитовидной или предстательной железы) проводят исследование уровня гормонов. Это нужно для того, чтобы выяснить, нужна ли в этом случае заместительная гормональная терапия.
Лечение
При обнаружении кальцинатов первым делом нужно лечить основное заболевание, чтобы предупредить его прогрессирование. Но после завершения курса лечения больные должны регулярно проходить клиническое и рентгенологическое обследование.
Кальцинаты редко удаляют хирургическим путем: оперативное вмешательство не устраняет причину обызвествления, а просто помогает избавиться от результатов его действия. Причем при операции получают повреждение и здоровые ткани, отчего еще сильнее нарушается их работа.
Если клинические симптомы кальциноза очевидны, врач назначает симптоматическую терапию. Какую именно – зависит от того, какой орган поражен: если почки – применяют гемодиализ (аппаратное, внепочечное очищение организма от токсических продуктов метаболизма); если миокард – назначают кардиотонические и антиаритмические препараты; если печень – ставят капельницы с растворами; если щитовидка – предписывают заместительную гормональную терапию.
Причин обызвествления – великое множество. Поэтому каких-то особых мер профилактики нет. Главное, что советуют врачи, – ответственно подходить к плановым обследованиям, проходить их и вовремя лечить воспалительные заболевания любых органов, если таковые обнаружатся. И, конечно, помните, что ознакомительная статья никогда не заменит консультацию, обследование у врача и его предписания.
Самолечением с гораздо большей вероятностью можно навредить своему здоровью, чем вылечиться!
При наличии каких-либо подозрительных симптомов будьте благоразумны – обращайтесь к врачу!
Читайте также:


