Что такое полость при туберкулезе легких
Общие сведения
Туберкулез легких является наиболее распространенной формой туберкулеза. Связано это с тем, что основной механизм передачи туберкулеза – воздушно капельный, и микобактерии первично попадают в легкие.
Следует понимать, что именно больные с легочной формой туберкулеза являются основным источником инфекции для окружающих их людей (бактериовыделители).
Симптомы
Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии , рентгена грудной клетки, постановке реакции Манту. Зачастую симптомы туберкулеза легких трудно отличить от симптомов бронхита, пневмонии или ОРВИ. Основным тревожным знаком бывает сохранение симптомов длительное время и отсутствие улучшения на фоне стандартного лечения перечисленных заболеваний.
К основным симптомам туберкулеза легких можно отнести:
- кашель или покашливание с выделением мокроты, возможно с кровью;
- длительное повышение температуры до 37-37,5 градусов;
- быстрая утомляемость и появление слабости;
- снижение или отсутствие аппетита, потеря в весе;
- повышенная потливость, особенно по ночам;
- появление одышки при небольших физических нагрузках.
При сохранении хотя бы одного из перечисленных выше симптомов в течение трех недель необходимо срочно обратиться к терапевту или к врачу-фтизиатру. При подозрении на наличие туберкулеза пациента направляют в туберкулезный диспансер, где проводят все необходимые обследование и при подтверждении диагноза назначают лечение.
Диагностика
Диагностикой туберкулеза легких занимаются терапевт (или педиатр) по месту жительства и врачи-фтизиатры в туберкулезном диспансере или специализированном стационаре. В зависимости от возраста пациента диагностический план будет включать различные исследования. У детей ключевое место в диагностике занимает проба Манту. Это специфическая реакция на внутрикожное введение туберкулина (вещество, являющееся продуктом жизнедеятельности микобактерий). Проба Манту проводится ежегодно всем детям при отсутствии противопоказаний. В случае обнаружения положительной или гиперергической реакции педиатр может направить ребенка в туберкулезный диспансер для дальнейшего обследования. Однако следует понимать, что такая положительная реакция может быть проявлением как инфекционной аллергии так и поствакцинальной. При оценке результатов принимают во внимание срок, прошедший с момента вакцинации или ревакцинации, характер и динамику предыдущих реакций.
Существуют строгие критерии по которым врач может отличить первичное инфицирование от поствакцинальной аллергии. При подозрении на инфицирование микобактериями назначают дополнительное обследование, которое в целом схоже с обследованием взрослых людей:
- обследование мокроты с проведением бактериоскопии и бактериологических исследований;
- рентгенография лёгких;
- общий анализ крови (могут быть выявлены умеренное увеличение СОЭ, небольшой лейкоцитоз со сдвигом лейкоцитарной формулы влево, эозинофилия, лимфопения).
При необходимости назначают компьютерную томографию или магнитно-резонансную томографию легких, бронхоскопию, биопсию легких, рентген позвоночника, суставов, УЗИ органов брюшной полости и другие исследования.
При постановке диагноза указывают локализацию поражения, фазу патологического процесса, осложнения. По наличию или отсутствию выделения больным туберкулёзной палочки туберкулёз характеризуют как БК (+) или БК (-). БК+ пациенты являются активными бактериовыделителями и способны заражать окружающих людей воздушно-капельным путем.
Лечение
В ряде случаев для первичного обследования и лечения пациенту рекомендуют госпитализацию. Лечение проводит фтизиатр совместно с терапевтом (педиатром) и врачами других специальностей. Основой лечения является этиотропная химиотерапия. Лечение больных туберкулёзом длительное (6-18 мес) и включает несколько этапов (стационар-санаторий-противотуберкулёзный диспансер).
Химиотерапию начинают сразу после установления диагноза, проводят длительно и непрерывно. Обычно назначают комбинацию из 2 и более лекарственных средств (к ним относятся такие препараты как изониазид, рифампицин, этамбутол, стрептомицин, пиразинамид и др). Кроме того проводят комплекс неспецифических мероприятий, направленных на укрепление защитных сил организма (лечебное питание, витаминотерапию, физиопроцедуры, ЛФК и др.).
Лекарственные противотуберкулёзные препараты обладают рядом побочных эффектов и требуют строгого соблюдения режима применения. В то же время неправильное или недостаточное лечение превращает легко излечимую форму болезни в трудно излечимый лекарственно-устойчивый туберкулез. Именно поэтому следует строго соблюдать все рекомендации врача подозам и срокам лечения. При отсутствии лечения смертность от активного туберкулеза доходит до 50% в течение одного-двух лет. В остальных 50% случаев нелеченый туберкулез переходит в хроническую форму. Хронический больной продолжает выделять микобактерии и заражать окружающих.
Хронические формы туберкулеза легких могут давать чрезвычайно разнообразные рентгенологические картины. В противоположность острым формам здесь преобладают не диффузные мягкие тени инфильтратов, а полосчатые тени с тенденцией процесса к сморщиванию, частичному обызвествлению, локализующиеся преимущественно в верхних и средних полях. При этих формах, которые надо отличать от приводимых ниже заболеваний, рентгенологическая картина в большинстве случаев настолько не допускает никаких иных толкований, что, учитывая к тому же нахождение туберкулезных микобактерии в мокроте, обычно не возникает никаких дифференциально-диагностических трудностей. При многократном отрицательном результате анализа мокроты на туберкулезные микобактерии надо учитывать возможность более редких заболеваний. Поставить диагноз при таких обстоятельствах очень трудно (о хроническом милиарном туберкулезе). Особым выражением туберкулеза является так называемая туберкулома, которая рентгенологически имеет вид умеренно плотной круглой тени. Туберкулому следует считать потенциально активной формой туберкулеза.
Установлением наличия туберкулеза легких дифференциальная диагностика не исчерпывается. Необходимо выяснить далее, идет ли дело о спокойном, неактивном, или об активном процессе.
Об активности процесса говорят:
1) наличие микобактерий (в мокроте или в желудочном содержимом);
2) ясные рентгенологические изменения, происшедшие за срок всего в несколько недель, будет ли это усиление или обратное развитие процесса;
3) повышенная РОЭ. Низкая РОЭ не исключает активности туберкулеза;
4) сдвиг лейкоцитарной формулы влево, но обычно он наблюдается, когда уже другие признаки и так не вызывают сомнений в активности процесса.
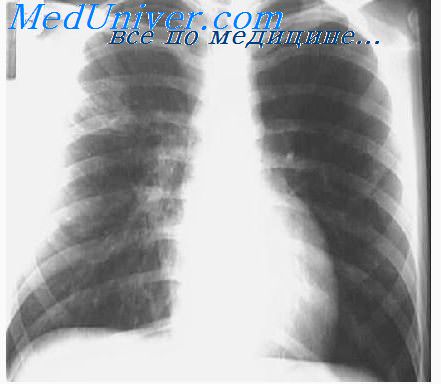
Дифференциальная диагностика образовавшихся в легких полостей. При всех процессах в легких надо всегда обращать внимание на каверн ы. В классических случаях данные перкуссии и аускультации с большой вероятностью позволяют ставить диагноз каверны. Ограниченный тимпанит, гергардовское изменение звука (изменение перкуторного тимпанического звука при перемене положения тела), винтриховское изменение звука (изменение перкуторного звука; при открывании рта звук повышается, при закрывании— понижается), фридрейховское изменение звука (повышение перкуторного звука при вдохе), металлический оттенок перкуторного звука и симптом разбитого г о р ш-к a (bruit de pot fele) говорят о наличии каверны. Однако эти физические явления только в меньшей части случаев бывают настолько четко выражены, чтобы подтвердить диагноз. Аускуль-тативно более характерны амфорическое дыхание (бронхиальное дыхание с оттенком резонанса, как при выдыхании в амфору), кавернозный громкий звук, скрип.
Также и рентгенологические данные не всегда определенно говорят о наличии каверны. Ясно отграниченное кругловатое просветление в легочной паренхиме наблюдается также и при псевдокавернах, при которых речь идет обычно о кругловатых центрально расположенных зонах рассасывания в тени инфильтрата или же просто о своеобразном разделении на поля нормального легочного рисунка. Скопление жидкости (с присущим ей всегда горизонтальным уровнем) в нижней части подозрительной полости говорит о каверне.
Послойные снимки (томограмма) в подавляющем большинстве случаев решают диагноз.
При наличии туберкулезной каверны в мокроте всегда находят туберкулезных микобактерий. Отрицательный результат повторных исследований мокроты и желудочного содержимого на туберкулезные микобактерий почти абсолютно говорит против каверны. В этом случае надо иметь в виду следующие нетуберкулезные процессы, при которых могут образовываться полости.
- Абсцесс легкого. Он возникает как осложнение первичных или чаще вторичных пневмоний. Особенно часто он наблюдается при гангрене легких. За абсцессом может скрываться также рак.
Клинически поэтому можно найти симптомы основной болезни, т. е. имеется интермиттирующая лихорадка, лейкоцитоз с токсически измененными нейтрофилами, высокая РОЭ (при вторичном инфицировании туберкулезных каверн имеются такие же изменения крови). Мокрота многослойная, гнойная, с неприятным запахом, эластические волокна доказывают наличие распада легочной ткани; вряд ли появляются они при туберкулезных кавернах. Бактериологически — нехарактерная смешанная флора.
Рентгенологически полость абсцесса представляется в виде просветления, окруженного широким краевым кольцом. Почти всегда виден ровный уровень жидкости. Рентгенологически абсцесс легких всегда труднее отличить от междолевой эмпиемы с пузырем воздуха над нею При учете клинической симптоматики различить их все же всегда можно.
- Бронхоэктатические каверны. Диагноз ставится прежде всего на основании указаний в анамнезе на бронхоэктатическую болезнь и других типичных для бронхоэктазов данных.
- Каверны при инфарктах легких обычно не диагностируются. Если о возможности их не забывают и в анамнезе можно предполагать инфаркт легких, диагноз не очень труден.
- Легочные кисты. Неосложненные легочные кисты не дают клинических симптомов. Как единичные, так и множественные кисты обнаруживаются обычно случайно при рентгенологическом исследовании и нетруднб распознаются по их очень нежным стенкам без инфильтрата в окружности, хотя наблюдаются и более плотные стенки.
Очень большие дифференциально-диагностические трудности возникают при инфицировании кист и прежде всего в отношении легочных абсцессов и бронхоэктатических каверн.
Одновременное наличие на рентгенограмме других кист наводит на правильный диагноз.
- Эхинококковые кисты дают резко ограниченные круглые тени. Диагноз ставится по общим клиническим данным.
- Опухоли нередко размягчаются с образованием каверн.
- Буллезная эмфизема и pneumatocele (полость, остающаяся после расплавления легочной ткани) также должны учитываться как редкая причина образования полостей.
Описание заболевания легких
Данные ВОЗ за последние несколько лет показывают, что в год под заражение легких туберкулезом попадают около 9 миллионов человек, а около 3 миллионов – умирают от осложнений этого недуга. Почему-то в обществе принято полагать, что такому заболеванию чаще всего подвержены люди с неблагополучной судьбой, малообеспеченные и проживающие в антисанитарных условиях. Но исследования показывают, что, никакие слои общества, социальные группы, народы и страны не застрахованы от подобных медицинских случаев.
Кроме этого, туберкулез легких может поразить ребенка, взрослого, пожилого человека, мужчину или женщину. Именно этим и объясняется широта распространения заболевания. Возбудителем патологического инфицирования является бактерия – mycobacterium, которая имеет две разновидности:
- mycobacterium tuberculosis – микобактерия туберкулеза, или человеческий вид, поражающая человека в городской и другой местности, где нет домашних животных крупного рогатого скота;
- mycobacterium bovis – микобактерии Бови, или бычий вид, которые поражают человека в селах и там, где имеется скот и другие домашние животные.
Распространяется заболевание обычно аэрогенным (передачей через воздух с частицами пыли) или капельно-воздушным путем (чихание, кашель). Реже можно обнаружить факторы распространения путем тесного контакта (через кожу, шерсть животных), алиментарного (механического попадания внутрь через пищу зараженного мяса), трансплацентарный (от матери к плоду внутри нее).
Мудрая система функционирования и защиты органов в теле человека может охранять также и дыхательные пути, однако, она заметно ослабевает при частых воспалениях или особенно каких-либо хронических заболеваниях, а потому есть риск заболеть туберкулезом. Поэтому так необходима грамотная профилактика туберкулеза. Процессы, происходящие внутри дыхательных органов, характерны следующими особенностями, которые отражают путь микобактерии, ее развитие внутри легких:
Формы, признаки и симптомы туберкулеза
Это заболевание, по сравнению, например, с бронхитом, имеет довольно внушительную классификацию своих разновидностей и видов, которые называются формами туберкулеза. Чтобы точно определить динамику развития заболевания и признаки туберкулеза, а также его остановку и лечение, необходимо определиться, к какой разновидности принадлежит медицинский случай. К самым часто диагностируемым и выявленным исследователями формам относятся следующие типы заболевания:
Закрытая и открытая форма – в зависимости от этапов развития болезни туберкулез может быть открытым (заразным, передающимся по воздуху людям, стоящим рядом) или закрытым (незаразным, не передающимся воздушно-капельным путем). При закрытом туберкулезе больной кашляет и чихает, но при этом не выделяет микробов вокруг себя.
Диссеминированный – показывает множество воспалений в легких. Очаги локализуются в разных местах, а потому и заболевание подразделяется на лимфобронхогенный и гематогенный туберкулез.
Милиарный – разделяется между собой также на:
- тифоидный, сопровождающийся лихорадкой и интоксикацией;
- легочный, который ярко показывает дыхательную недостаточность и интоксикацию;
- менингиальный – менингит, менингоэнцефалит.
Ограниченный или очаговый – количество воспалительных очагов немногочисленно, занимать может 1 или 2 сегмента в обоих легких. Характерен наименьшим проявлением симптомов.
Инфильтративный – воспалительные очаги сопровождаются также и некрозными процессами в легких, что приводит к распаду или рассасыванию легочных тканей.
Казеозная пневмония – по типу острого казеозного распада легочных тканей. Проявляется болезнь таким образом, что тяжело больной диагностируется со сложным лейкоцитозом, обильными катаральными образованиями в легких и бактериовыделением.
Туберкулема – различного типа заполненные каверны, на рентгене видны как округлые тени. Они бывают прогрессирующего, регрессирующего характера.
Кавернозный – диагностируется при обнаружении сформированного каверна (ложбина, впадина, ямочка) в легочных тканях.
Помимо этих форм, существуют также еще и фиброзно-каверные, цирротические туберкулезы, а также – плевриты. Большая часть этих форм может проявлять признаки общего характера. Туберкулез симптомы показывает следующие:
- апатия, вялость, слабость, сонливость;
- головокружение;
- нарушения сна – бессонница;
- потеря хорошего аппетита;
- ночная потливость;
- бледность кожных покровов;
- резкое и заметное похудение;
- постоянная температура тела (37 градусов).

Симптомы туберкулеза
Методы лечения туберкулеза и профилактические способы
Для диагностики заболевания используются следующие методы и способы:
- рентген легких – флюорография, рентгенография;
- рентгеноскопия;
- томография;
- общий анализ крови;
- микробиологическая диагностика на выявление наличия бактерий;
- генетические исследования.
Туберкулез лечение приемлет только с подачи квалифицированного лечащего врача, а не полуграмотного студента или непрофессионального лекаря народной медицины. Это серьезное заболевание, которое оставляет и серьезные последствия при неправильном лечении. При сильнейшем поражении легких инфекцией могут применяться химиопрепараты и операции, а при остальных формах – назначаются сильные иммуностимулирующие медикаменты, дыхательная гимнастика.
Кавернозный туберкулез легких – деструктивная форма заболевания, отличительной чертой которой является наличие в легочной ткани изолированной полости распада (каверны). Клиника данной формы туберкулеза малосимптомна: утомляемость, пониженный аппетит, кашель с мокротой выражены слабо; указывать на патологию может внезапное кровохарканье или кровотечение. Выявить кавернозный туберкулез легких помогает рентгенодиагностика, туберкулинодиагностика, обнаружение МБТ в мокроте. Лечение включает госпитализацию, противотуберкулезную химиотерапию, дыхательную гимнастику, физиотерапию; по показаниям – хирургическую тактику.
МКБ-10


Общие сведения
Кавернозный туберкулез легких – стадия прогрессирования туберкулеза легких, протекающая с образованием тонкостенной полости, для которой не свойственны воспалительно-фиброзные изменения стенок и окружающей легочной ткани. Заболеваемости в основном подвержены взрослые пациенты; у детей с первичным туберкулезным комплексом и туберкулезом ВГЛУ образование каверн встречается реже.
Более чем в половине случаев кавернозная форма служит исходом инфильтративного туберкулеза, в остальных случаях – диссеминированного и очагового туберкулеза легких. При отсутствии или неадекватности специфического лечения кавернозная форма переходит в фиброзно-кавернозный туберкулез, для которого характерно фиброзирование стенок каверны и окружающей паренхимы легких, а также наличие многочисленных очагов обсеменения. На долю впервые выявленного кавернозного и фиброзно-кавернозного туберкулеза легких в пульмонологии приходится 5-6 % всех случаев туберкулезной инфекции. Последующее прогрессирование туберкулезного процесса может привести к наступлению финальной стадии заболевания – цирротического туберкулеза – сморщиванию легкого вследствие обширного разрастания грубой соединительной ткани.
Причины
Деструктивный процесс может начаться при любой клинической форме туберкулеза легких - инфильтративной, диссеминированной, очаговой, туберкулеме. Предрасполагающими условиями для развития кавернозного туберкулеза могут служить массивная суперинфекция, повышение сенсибилизации и изменение реактивности организма, сопутствующие заболевания и вредные привычки (курение).
Патогенез
Формированию полостного образования (каверны) в легком предшествует фаза распада - образование в воспалительном очаге полости, которая заполняется особым видом некротической ткани – казеозными массами. Под воздействием протеолитических ферментов сухие казеозно-некротические массы приобретают жидкую консистенцию и постепенно отторгаются через дренирующий бронх, оставляя на своем месте остаточную полость. В дальнейшем эта полость заполняется воздухом, а при нарушении дренажной функции бронха – жидкостью.
Стенка сформированной каверны представлена тремя слоями: изнутри она выстлана слоем казеозных масс (пиогенная оболочка), в середине имеется грануляционный оболочка, представленная гигантскими и эпителиоидными клетками, снаружи каверна окружена тонкой эластичной соединительнотканной капсулой. Характерными патоморфологическими признаками кавернозного туберкулеза легких служат наличие одиночной каверны, отсутствие выраженной воспалительной реакции и фиброзных изменений в бронхах, лимфатических сосудах и окружающей их ткани.
Классификация
В соответствии с патогенетической характеристикой каверн во фтизиатрии различают их следующие виды кавернозного туберкулеза легких:
- свежие распадающиеся – образование полостей в очагах казеозного распада, не отграниченных от легочной ткани (фаза распада)
- свежие эластические – формирование двухслойных отграниченных полостей с наличием пиогенной и грануляционной оболочек (фаза распада)
- капсулированные – собственно кавернозный туберкулез легких, организация полостей с трехслойной структурой (см. выше)
- фиброзные – соответствуют фиброзно-кавернозному туберкулезу; снаружи полости окружены фиброзной оболочкой
- санированные – полости очищаются от грануляций и казеоза; по сути представляют собой остаточные полости после излечения туберкулеза.
В зависимости от размера каверны делятся на малые (с диаметром менее 2 см), средние (с диаметром 2-5 см) и большие (с диаметром свыше 5 см).

Симптомы кавернозного туберкулеза легких
Локализация кавернозного туберкулеза легких обычно односторонняя. Заболевание развивается, как правило, на 3-4-й месяц неэффективного лечения других форм туберкулеза. Клиническая картина наиболее выражена в фазу распада. Возникает кашель с мокротой, кровохарканье. Над полостью распада выслушиваются влажные хрипы.
После окончания формирования каверны симптоматика становится скудной, маловыраженной и неспецифичной. Может отмечаться астения, постоянное чувство усталости, пониженный аппетит, похудание, периодический субфебрилитет. Больные с кавернозным туберкулезом легких являются резервуаром инфекции и источником распространения микобактерий. Поэтому нередко именно бактериовыделение становится основой для более детального обследования пациента.
На скрытый туберкулезный процесс может указывать легочное кровотечение, развивающееся как будто беспричинно, на фоне полного здоровья. Источником профузного кровотечения могут становиться так называемые аневризмы Расмуссена (при вовлечении в каверну терминальных легочных артерий), аспергиллез полости, в том числе санированных каверн. К осложненному варианту течения кавернозного туберкулеза также относится прорыв каверны в плевральную полость с развитием бронхоплеврального свища или эмпиемы плевры.
Кавернозный туберкулез легких протекает не дольше 2-х лет. Заживление каверн возможно в нескольких вариантах: с формированием рубца, туберкулемы, единичного туберкулезного очага, санированной полости. В других случаях кавернозный туберкулез переходит в фиброзно-кавернозный туберкулез легких.
Диагностика
Дальнейшее рентгенологическое обследование (рентгенография легких) обнаруживает кольцевидные тени с периферической локализацией овальной или округлой формы. После получения рентгенологических данных требуется дифференциальная диагностика с абсцессом легкого, периферическим раком легкого, буллезной эмфиземой, ограниченным пневмотораксом, эхинококкозом, осумкованным плевритом.

При впервые выявленном кавернозном туберкулезе легких в анализе мокроты МБТ обнаруживаются в большом количестве. Проведение бронхоскопии необходимо не только для получения материала для исследования при отсутствии мокроты, но и для обнаружения воспалительных изменений в бронхах (эндобронхита), препятствующих закрытию каверны. Результат туберкулиновых проб слабоположительный. Существенную помощь в этих случаях оказывают лабораторные исследования (QuantiFERON-TB, T-SPOT.TB).
Лечение кавернозного туберкулеза
Из-за активного бактериовыделения больные с кавернозным туберкулезом легких нуждаются в стационарном лечении в условиях противотуберкулезного диспансера. Терапия впервые выявленного кавернозного процесса проводится с помощью одновременного назначения 3-4-х противотуберкулезных препаратов (обычно - изониазида, этамбутола, рифампицина и стрептомицина). Для обеспечения высоких концентраций специфических химиотерапевтических средств они могут вводиться внутривенно, внутрибронхиально, а также прямо в полость каверны. Дополнительно назначается туберкулинотерапия, лечебная дыхательная гимнастика, физиотерапия (индуктотермия, ультразвук, лазеротерапия). В случае высокого риска развития лекарственной устойчивости микобактерий к схеме лечения добавляют фторхинолоны и канамицин.
В благоприятных случаях проведение 4-6-месячного курса специфической терапии приносит положительные результаты: происходит прекращение бацилловыделения, уменьшение и закрытие каверны. Если в течение названного срока не удается достичь заживления каверны, принимается решение об оперативном лечении кавернозного туберкулеза: резекции легкого, оперативной коллапсотерапии (наложении искусственного пневмоторакса). При любом развитии событий после стационарного этапа проводится санаторное и амбулаторное лечение с последующим диспансерным наблюдением.
Прогноз
В большинстве случаев кавернозный туберкулез легких поддается излечению. На фоне туберкулостатической терапии каверны небольших размеров закрываются и рубцуются. Каверны с ригидными стенками со временем вновь заполняются казеозными массами, что приводит к образованию псевдотуберкулемы. Неблагоприятные исходы (нагноение, аспергиллез, прогрессирование туберкулезного процесса и др.) встречаются редко.
Симптомы туберкулеза легкого
Инкубационный период
Формы
Причины
Возбудителем заболевания является микобактерия туберкулеза (Mycobacterium tuberculosis).
Возникновение болезни, как правило, связано со снижением иммунных сил организма (например, недостаточное питание, тяжело протекающие инфекционные и хронические заболевания, ВИЧ-инфекция, длительное физическое или нервное перенапряжение, наркомания, пребывание в местах лишения свободы, переохлаждение).
Заражение происходит следующими путями:
- воздушно-капельным – основной путь передачи инфекции. Микобактерии выделяются в воздух с частицами мокроты, слюны при разговоре, кашле или чихании больного открытой формой (форма, при которой происходит выделение возбудителей в окружающую среду) туберкулеза;
- контактно-бытовым – при использовании посуды, предметов личной гигиены, белья больного человека;
- алиментарным (пищевой) – при употреблении продуктов, полученных от зараженных животных;
- внутриутробным – от больной матери к плоду в период беременности или во время родов.
Врач пульмонолог поможет при лечении заболевания
Диагностика
- Сбор жалоб (одышка, кашель, кровохарканье, общая слабость, похудание).
- Сбор анамнеза (истории развития) заболевания – расспрос о том, как начиналось и развивалось заболевание; выяснение факта возможного контакта с больным туберкулезом.
- Общий осмотр (осмотр кожных покровов, грудной клетки, лимфатических узлов, выслушивание легких с помощью фонендоскопа).
- Рентгенография органов грудной клетки – выявляет изменения в легких, позволяющие заподозрить туберкулез.
- Анализ мокроты на предмет поиска микобактерий туберкулеза.
- Туберкулиновая проба (проба Манту) – основана на внутрикожном введении антигенов возбудителей туберкулеза и последующей оценке иммунного ответа организма (размеры и выраженность пятна на месте введения). При наличии заболевания выраженность реакции увеличивается (пятно больших размеров). Однако, данная проба не позволяет с точностью поставить диагноз, поскольку нередко дает ложные результаты.
- Бронхоскопия – метод, позволяющий осмотреть состояние бронхов изнутри с помощью специального прибора (бронхоскоп), вводимого в бронхи. Во время процедуры берут смывы со стенок бронхов и альвеол (дыхательные пузырьки, в которых осуществляется газообмен) для последующего исследования на клеточный состав и присутствие возбудителя. Во время исследования можно взять биопсию пораженного участка.
- Биопсия – получение небольшого кусочка пораженной ткани для исследования ее клеточного состава. При обнаружении туберкулезной гранулемы (специфическая форма воспаления при туберкулезе, представляющая собой скопление клеток с гибелью легочной ткани в центре и содержанием большого количества возбудителя) диагноз не вызывает сомнения.
- При наличии туберкулезного плеврита (скопление воспалительной жидкости в плевральной полости – полости, образованной внешней оболочкой легких, плеврой) проводится пункция (прокол) плевральной полости, удаление патологической жидкости и ее исследование на клеточный состав и наличие микобактерий туберкулеза.
- ПЦР (полимеразная цепная реакция) – метод обнаружения антигенов микобактерии туберкулеза в крови. Используется в трудных диагностических ситуациях.
- Возможна также консультация терапевта, фтизиатра.
Лечение туберкулеза легкого
- Лечение проводится в специализированном противотуберкулезном диспансере.
- Основной метод лечения – использование антибиотиков, обладающих противотуберкулезной активностью. Препараты используются в комбинациях для предотвращения риска возникновения устойчивости к лекарственным средствам. Существуют трех-, четырех- и пятикомпонентные схемы лечения, содержащие соответствующее количество препаратов.
- Хирургическое лечение:
- удаление легкого или его части;
- удаление плевры (внешняя оболочка легких);
- плевральная пункция – прокол плевры с целью удаления патологической жидкости, скопившейся в плевральной полости (полость, образованная листками плевры).
- Кислородотерапия – ингаляциии кислорода с помощью специальных концентраторов.
- Санаторно-курортное лечение – пребывание в разреженном воздухе горных курортов, которое способствует торможению роста и размножения микобактерий.
Осложнения и последствия
- Легочное кровотечение.
- Дыхательная недостаточность (дефицит кислорода в организме).
- Плеврит (воспаление плевры – внешней оболочки легких).
- Пневмоторакс – скопление воздуха в плевральной полости вследствие разрыва бронха или альвеол (дыхательные пузырьки, в которых осуществляется газообмен).
- Хроническое легочное сердце (сердечная недостаточность, обусловленная патологическим процессом в легких).
- Распространение туберкулезного процесса на другие органы (например, кожа, кости, глаза, нервная система).
Профилактика туберкулеза легкого
- Исключение контакта с больным туберкулезом.
- Полноценное калорийное питание, богатое белками, жирами, витаминами.
- Ежегодное выполнение флюорографии для своевременного выявления туберкулеза.
- Вакцинация (вакцина БЦЖ) – выполняется на 5-7-й день жизни, ревакцинацию проводят детям в возрасте 7, 12 и 17 лет, а также взрослым до 30 лет, у которых проба Манту дала отрицательный или сомнительный результат.
Дополнительно
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Туберкулез, — Кошечкин В.А., Иванова З.А., — ГЭОТАР – Медиа, 2007.
Фтизиатрия. Национальное руководство, — Перельман М.И., — ГЭОТАР – Медиа, 2007.
- Выбрать подходящего врача пульмонолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


