Отравление борщом у ребенка

Симптомы пищевого отравления у ребенка
Пищевое отравление наиболее часто связано с несоблюдением правил личной гигиены. Инфекция передается из грязных рук, немытые фрукты и овощи, общие игрушки, посуду.
Наиболее часто причиной отравления у детей являются кишечные инфекции, такие как дизентерия, сальмонеллез, эшерихиоз и другие. После попадания бактерий в организм начинается выделение токсинов, развивается интоксикация, симптомами которой являются повышение температуры, головная боль, слабость. Первые симптомы отравления развиваются через несколько часов (обычно 4-6 ч) после приема недоброкачественной пищи. К основным симптомам пищевого отравления относят:
Жидкий стул с примесью слизи, непереваренной пищи;
Этим симптомам сопутствует повышение температуры до 38° С и выше. Ребенок становится вялым, появляются слабость, головная боль, потеря аппетита. Потеря большого количества жидкости с рвотой и диареей приводит к обезвоживанию организма, что крайне опасно у детей.
Ребенка с такими симптомами необходимо незамедлительно показать врачу. Важно помнить, что потеря жидкости, составляющей около 10% от общего веса младенца до 1 года может быть смертельным.
Потерянную организмом ребенком жидкость необходимо восполнить, давая обильное питье в виде солевых растворов (например, Регидрон), морсом, чаем, раствором глюкозы.
Для того, чтобы вывести токсины из организма ребенка используют энтеросорбенты – препараты, всасывающие вредные вещества, попавшие в кишечник. К ним относят Смекту, Энтеросгель, Полифепан и др.
Если ребенок находится на грудном вскармливании необходимо временно остановить кормление и поить ребенка охлажденной кипяченой водой. После нормализации состояния ребенка можно вернуться к обычному режиму кормления.
Если ребенок находится на искусственном вскармливании необходимо сделать паузу на 8 -12 ч, после чего кормить ребенка кисло-молочными смесями, можно добавить рисовый отвар. К остальным продуктам питания (овощным и фруктовым пюре, кашам, мясу) можно переходить на третий день после нормализации стула.
При пищевом отравлении детей более старшего возраста в первые сутки также необходимо придерживаться щадящей диеты. Ребенку можно давать рисовую кашу на воде, кефир, сухари, картофельное пюре без молока, овощные супы. Есть необходимо небольшими порциями и через определенные промежутки времени.
При отравлении химическими веществами симптомы зависят от действия самих токсинов и могут включать нарушения со стороны нервной, дыхательной и сердечно-сосудистой системы.
Особо опасным может быть отравление домашними консервами, поскольку в них могут размножаться бактерии ботулизма, выделяющие опасный ботулотоксин. Этот токсин обладает нервнопаралитическими свойствами. При задержке оказания медицинской помощи последствия могут быть самыми фатальными. Лечение ботулизма проводится в инфекционной больнице, где ребенку в первые же часы после поступления введут противоботулиническую сыворотку.
Лечение пострадавших при отравлении ядовитыми грибами и растениями направлено на быстрое выведение яда из организма, пока он еще не успел всосаться в кровь. При этом очень важно еще до прибытия врача оказать первую помощь. Для этого необходимо промыть желудок дав ребенку до 3 стаканов солевого раствора, а затем надавливанием двумя пальцами на корень языка вызвать рвоту.
Профилактика пищевого отравления у ребенка
Профилактика пищевого отравления у ребенка заключается в соблюдении элементарных правил личной гигиены – мытья рук перед едой, после посещения туалета. Важно тщательно обрабатывать овощи и фрукты перед едой. Следует обращать внимание на срок хранения продуктов, и сразу же выбрасывать испортившиеся.
В теплое время года лучше не готовить впрок, поскольку через несколько часов любое блюдо содержит большое количество бактерий и может стать виновником болезни.
Не следует позволять детям самостоятельно собирать грибы, ягоды, а делать это только под присмотром взрослых. Детям до 5-летнего возраста не давать еду из грибов – пирожки с начинкой, блинчики, пиццу и др. Организм ребенка еще не вырабатывает достаточное количество ферментов для переваривания такой пищи.
Следует соблюдать осторожность при купании детей в водоемах. Возбудители инфекций, например, дизентерии, могут находиться в воде в течение длительного времени.
Пищевое отравление у детей. Питание ребенка после отравления
К сожалению, пищевые отравления у маленьких детей встречаются нередко. Кроме лечения, в подобных случаях врач порекомендует специальное питание, которое поможет организму малыша восполнить потери жизненно необходимых веществ и быстрее восстановиться после болезни.
Пищевые отравления можно условно разделить на две группы: собственно отравления и пищевые токсикоинфекции.
Пищевое отравление — это заболевание, которое возникает после употребления в пищу ядовитых или токсичных веществ. Сюда можно отнести отравление грибами, ядовитыми ягодами и семенами. Отравиться можно и химическими веществами: они могут попасть в продукты питания по неосторожности. Чаще мы сталкиваемся с пищевыми токсикоинфекциями.
Пищевая токсикоинфекция (ПТИ) — это острое незаразное заболевание, которое является следствием употребления пищевых продуктов, содержащих микроорганизмы определенных видов и их токсины. Возникает это заболевание только в связи с употреблением в пищу продуктов, обильно зараженных токсинами и/ или живыми клетками специфического возбудителя. Оно обычно носит характер группового заболевания, отличающегося коротким инкубационным периодом (отрезок времени от момента попадания микробного агента в организм до проявления симптомов болезни) и острым непродолжительным течением. Чаще всего возбудителем ПТИ являются сальмонеллы и условно-патогенная флора (бактерии, грибки, вирусы, простейшие, довольно широко распространенные в окружающей среде, а также обитающие в кишечнике здоровых людей). В норме они не оказывают негативного действия на здоровый организм, а начинают активно размножаться и вредить своему хозяину при нарушении обычных условий — например, при снижении местного иммунитета. Их возможности вызывать инфекционные заболевания организма способствует склонность к колонизации, быстрое приобретение устойчивости к неблагоприятным факторам, в том числе к антимикробным препаратам. Под действием различных внешних и внутрисредовых факторов условно-патогенные бактерии быстро меняют свои биологические свойства и превращаются в патогенные (способные вызывать инфекционные заболевания).
Признаки отравления
Определить, что ребенок отравился, можно по следующим признакам: ухудшается самочувствие малыша — он становится слабым, капризным, вялым, жалуется на боль в животе, поджимает ножки; в дальнейшем появляются тошнота, рвота. В случае пищевой токсикоинфекции вслед за рвотой может подняться температура и начаться понос. Развитие симптоматики, тяжесть заболевания и тактика лечения полностью зависят оттого, какой возбудитель попал в организм.
В случае пищевой токсикоинфекции у ребенка может развиться тяжелое состояние, обусловленное обезвоживанием — большой потерей жидкости с каловыми и рвотными массами. Детям, у которых после промывания желудка продолжаются тошнота, рвота, расстройства стула, имеются признаки обезвоживания и слабой или умеренной интоксикации, назначают оральную регидратационную (регидратация — восполнение потерянной жидкости) и дезинтоксикационную (направленную на выведение токсинов из организма — например, прием энтеросорбентов) терапию, которую в настоящее время рекомендуют применять до госпитализации.
Восполняем потери жидкости
Принципы составления пищевого рациона должны учитывать проявления заболевания — что доминирует: рвота (острый гастрит), понос (энтерит) или же гастроэнтерит (рвота и понос). И самое главное — любой составленный рацион должен оказывать щадящее действие на воспаленную слизистую оболочку желудочно-кишечного тракта. Питьевой режим. Из-за высокой температуры и значительных потерь жидкости нарушается водно-солевой баланс, происходит сгущение крови, усиливается интоксикация — болезненное состояние организма, обусловленное действием на него вредных или токсических веществ, поступающих извне или вырабатывающихся в самом организме. Поэтому необходимо в первую очередь обеспечить ребенку обильное питье режим.
Для оральной регидратации применяют водно-солевые растворы, содержащие соль, соду, глюкозу, калий. В аптеках продаются сухие порошки для приготовления растворов — регидрон, цитраглюкосолан и пр. Содержимое пакетов растворяется в 0,5 или 1 л теплой кипяченой воды. Ребенка нужно поить раствором в течение суток, рассчитывая необходимое количество жидкости из показателей массы тела. Так, малышу до 1 года на каждый килограмм массы тела необходимо давать 150-200 мл жидкости, детям более старшего возраста — по 120-170 мл. Рассчитанный на час объем жидкости выдают ребенку каждые 5-10 минут по чайной ложке. Не стоит увеличивать дозу, так как большое количество жидкости может вызвать повторную рвоту. Водно-солевые растворы можно чередовать со сладким чаем, отваром шиповника. В остром периоде питье должно быть комнатной температуры.
Регидратация проводится до тех пор, пока ребенка не перестанут беспокоить рвота и частый, изнуряющий понос. Если на фоне улучшения состояния остается диарея, то после каждого жидкого стула малышу рекомендуется давать питье из расчета 10 мл/кг. Не рекомендуется проводить так называемую водно-чайную паузу — полное исключение пищи на длительный срок. Как только ребенка перестает мучить рвота, можно предложить ему пищу.
Принципы питания после отравления
В острый период заболевания, с высокой температурой, тошнотой и рвотой, снижением аппетита, малышу рекомендуется щадящая диета, которая обеспечивает лучшее усвоение пищи. Для этого все блюда готовятся и даются в жидком или полужидком виде, овощи и крупы развариваются до мягкого состояния и протираются, мясо животных и птиц, рыба готовятся в виде суфле. В этом периоде рекомендуется использовать мясные и овощные консервы для детского питания, как легкоусвояемые витаминизированные продукты с нежной консистенцией.
В остром периоде при наличии высокой температуры, плохого самочувствия ребенка целесообразно кормить дробно — до 7 раз в день, сокращая интервалы между приемами пищи до 2-2,5 часов и уменьшая ее количество на каждый прием. Это позволит быстрее восстановить нарушенные функции организма.
При резком снижении аппетита у ребенка не стоит бояться недоедания. Недопустимо насильно кормить малыша, так как это может вызвать тошноту и рвоту. Как уже говорилось ранее, все недостающие объемы пищи в острый период заболевания должны восполняться жидкостью.
Особенности меню. При составлении меню для больного малыша необходимо позаботиться о достаточном количестве животного белка в его рационе. В первую очередь речь идет о молочном белке, обладающем липотропным действием. Это важно для улучшения функции печени, которая страдает, обезвреживая накапливающиеся в организме токсичные вещества.
Углеводный компонент рациона не должен быть высоким, особенно в острый период заболевания, при высокой температуре, явлениях токсикоза, так как они усиливают бродильные процессы в кишечнике.
По мере улучшения состояния ребенка, нормализации температуры, устранения явлений токсикоза его диета должна постепенно расширяться, приближаясь к физиологической.
Питание при пищевых отравлениях полностью зависит от того, какой отдел пищеварительного тракта был затронут инфекционным/токсическим агентом и, следовательно, насколько в нем ярко выражены воспалительные изменения и нарушены функции.
Питание при рвоте и болях в области желудка. Если ребенка беспокоят только боли в эпигастральной области и рвота, лечебная диета выстраивается на принципах диетотерапии острого гастрита. При наличии частой рвоты можно пропустить один, максимум два приема пищи. Следует проводить оральную регидратацию специальными растворами. Затем необходимо переходить на дробное питание с уменьшением суточного объема пищи на 40-50%, продолжая оральную регидратацию. Начиная со 2-го дня объем пищи увеличивается на 10-15% ежедневно при удлинении интервалов между кормлениями. Суточный объем пищи должен быть доведен до физиологической нормы не позднее 3-5-го дня от начала лечения.

Оптимальным продуктом для диетотерапии детей до 1 года является материнское молоко. Детям второго полугодия жизни, которым ранее уже были введены в меню продукты прикорма после указанной паузы, сначала в рацион вводят каши на половинном молоке (рисовую, гречневую), через несколько дней к этому прикорму добавляют 10-20 г детского творога, еще через 1-2 дня — овощные пюре и затем уже фруктовые соки. Более старшим детям при улучшении общего состояния наряду с кашами разрешается вводить овощные пюре, 1/2яичного желтка, а затем овощные супы и продукты прикорма из мяса.
Питание детей старше 1 года выстраивается на тех же принципах, увеличивается лишь разовый объем пищи и быстрее включаются в рацион продукты, разрешенные для данного возраста. Так, при частой рвоте рекомендуется провести разгрузку в питании: в первый день ребенку желательно давать кефир или любой другой кисломолочный продукт по 100-200 мл (в зависимости от возраста) через каждые 3-3,5 часа. На следующий день можнолерейти на питание, соответствующее возрасту.
В течение 1-3 недель после болезни рекомендуется соблюдать принципы механического, химического и термического щажения. Механическое щажение предусматривает следующую кулинарную обработку: приготовление блюд на пару, отваривание, консистенция блюд — сначала жидкая, полужидкая, кашицеобразная, а затем измельченная и просто куском. Термическое щажение предусматривает прием только теплой пищи. А химическое щажение — это исключение из рациона продуктов, раздражающих слизистую оболочку желудка и кишечника. К таким продуктам относятся закуски, соусы, пряности, черный хлеб, сырые овощи и фрукты, белокочанная капуста в сыром и отварном виде, репа, редька, редис, горох, фасоль, огурцы, пшенная, перловая крупа, свежевыжатые и кислые соки.
Питание при энтерите. Если проявления заболевания не ограничились верхними отделами желудочно-кишечного тракта и ребенка начал беспокоить понос (энтерит), то при составлении меню нужно учитывать и специфику пищеварения в тонкой кишке.
Не рекомендуется использование цельного коровьего молока в острый период, так как оно усиливает перистальтику кишечника, бродильные процессы, тем самым приводя к усилению диареи. Молочные продукты заменяются кисломолочными напитками, при этом нужно помнить, что однодневный кефир обладает послабляющим действием, остальные — закрепляющим, кисломолочная закваска помогает микрофлоре кишечника справиться с вредными агентами. Каши готовятся либо на половинном молоке, либо на воде. Из рациона исключаются овощи и фрукты, богатые клетчаткой, вызывающие метеоризм: свекла, редька, репа, редис, огурцы, бобовые, апельсины, мандарины, квашеная капуста, сливы, виноград, зелень, черный хлеб. Исключаются тугоплавкие жиры (жиры животных и птиц). Рекомендуются топленое и растительное масло в блюдах, в небольшом количестве — в полтора раза меньше, чем для здорового ребенка. Соблюдаются правила щадящей термической, механической и химической обработки продуктов: пища должна быть протертой, измельченной, теплой и не содержать раздражающих веществ.
Рецепты блюд
- Мясо — 60 г;
- хлеб пшеничный — 5 г;
- яйцо -1/4 шт.,
- масло сливочное — 1/2 ч. ложки;
- бульон — 1-2 ст. ложки.
Мясо, очищенное от пленок и сухожилий, нарезать кусочками и тушить в небольшом количестве воды до полуготовности. Затем добавить вымоченный в холодной воде пшеничный хлеб, все пропустить два раза через мясорубку с мелкой сеткой, добавить бульон, яйце и размешать. Эту массу выложить в кастрюлю, смазанную маслом и посыпанную сухарями, и поставить выпекать, накрыв крышкой кастрюлю, в духовом шкафу на водяной бане. Время приготовления — 20-25 минут.
- Рис — 1,5 ст. ложки;
- вода — 1 стакан,
- молоко — 1/2 стакана, разбавленное наполовину водой;
- сахар -1ч. ложка;
- масло сливочное —
- 1/4 ч. ложки;
- соль — по вкусу.
Рис промыть, всыпать в кипящую воду и варить до мягкости. Затем протереть через сито, добавить горячее (но не кипящее) молоко, хорошо размешать. Добавить сахар и варить 2-3 минуты, чтобы каша загустела. Снять с огня, заправить сливочным маслом.
Наталья Федорова, врач-педиатр
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Количество растений, вредных для людей, постоянно увеличивается, поэтому вопрос о том, является ли борщевик ядовитым растением, возникает регулярно. Одни виды представляют опасность для человека, другие нет. Поэтому необходимо знать, чем вреден борщевик, как выглядит и где растёт, чтобы предотвратить неприятные последствия для здоровья.

Общая характеристика
Борщевик является растением входящим в семейство зонтичных, которое насчитывает около 70 сортов. Растение преимущественно многолетнее. Имеет плотный стебель, средняя высота обычно 1,5 метра, но зафиксированы экземпляры достигавшие в высоту 4 метров. Листья мясистые, в дину достигают 0,5 метра, поверхность гладкая с ворсинками посередине.

Период активного цветения июнь и июль, плодоношение наступает в августе. Цветы могут быть белыми, зеленовато-желтыми, с розовым оттенком, собраны в маленькие соцветия в виде зонтиков, которых вместе образуют соцветие диаметром до 0,6 метра. Обладает высокой степенью выживания, имеет мощные корни и размножается самостоятельно.
Общее описание растения для ядовитого и обычного вида одинаковое, так как опасность борщевика представляют его химические свойства.
Виды борщевика и их различия
Борщевик попал в Россию с Кавказа и был достаточно популярен в сельскохозяйственной сфере, так как его отнесли к силосным видам. По мере изучения его особенностей польза и вред менялись местами. Можно считать, что борщевик самое опасное растение в России, потому что определить вид, в котором нет опасности для человека, не так легко, он относится к сорнякам и бесконтрольно размножается. Несёт опасность для других видов растительности, так как легко вытесняет их с площади.
Часто встречающиеся разновидности, контакт с которыми наносит вред для организма:

- Борщевик Сосновского растение, выделяющееся мощным видом, может вырастать до трёх метров в высоту. Живёт 2 года, но иногда вырождается в многолетнее. Характеризуется множеством зеленых листьев, соцветие состоит из крупных цветков белого или розового цвета.
- Дикий борщевик обычно обитает в южной части России у подножий гор. Вырастает до 2-х метров в высоту, цвет соцветий белый, относится к двухлетним.
- Борщевик Мантегацци считается наиболее ядовитым из всех разновидностей. Высота может достигать 6 метров, цвет белый, свежие плоды зелёные. Отличительная особенность в способности быстрого захвата территорий растительности. Основное место обитания Кавказ, но можно встретить на территории России.
Сорта растения распространенные в РФ и не несущие вреда для здоровья человека:

- Борщевик Сибирский распространён в разных уголках страны. Цвет соцветия зелёно-желтый, плоды очень мелкие и по форме похожи на яйцо.
- Борщевик рассеченный характерен для Сибири, как для лесной, так и степной части. Цветы белые, большого размера.
- Борщевик мохнатый имеет средний размер, вырастает до 1,5 метров, Цветки белые без особенностей. Обычный ареал обитания Кавказ, Крым и Малая Азия.
Свойства растения
Борщевик опасное растение, имеющее большую среду обитания. Борщевик Сосновского можно повстречать в разных местах, в лесу, на дачном участке, у реки, на поле. Основная опасность исходит в период цветения. Так как растение обладает фототоксичностью, и повышает в разы восприимчивость к ультрафиолетовым лучам.
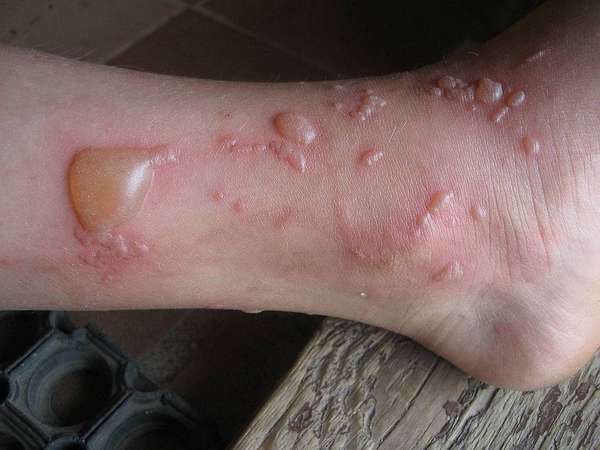
Поэтому люди, имеющие контакт с его частями, получают сильные химические ожоги. А запах растения и пыльца тоже являются аллергеном. При этом мгновенного проявления ожога или аллергии может не произойти, но если эфирные масла или сок попадает на кожу или слизистую последствия для здоровья человека очень серьёзные.
На коже возникают ожоги 2 степени, если сок растения попадает в слизистую глаз, то возможна полная слепота. Если соком растения поражено много участков кожи, то последствия могут привести к смерти.
Виды растения, которые не является вредными для человека настолько безопасны, что их можно есть. У жителей России борщевик часто выступал одной из составляющих для супов. Еще из него можно делать цукаты и использовать для изготовления домашней водки. Некоторые поселения на Кавказе и сегодня используют активно борщевик для приготовления пищи.
Очень популярен борщевик Сибирский в народной медицине. Для изготовления лекарственных средств используются все части растения, включая семена. Отвар, в котором используют его корни, применяют при лечении болезней лимфатических узлов и новообразований женских половых органов. При лечении гепатита и болезней печени используют настой из борщевика, для чего берут его корень и листья и заливают водой на несколько часов. Сок используют для лечения гнойников различного происхождения.
Если применять составляющие борщевика в качестве лечебного средства убедиться, что он является не опасным видом, так как в противном случает отвар или настой из корней это яд для человека.
Отравления борщевиком опасного вида и последствия
Способы получить отравление борщевиком разнообразны. Например, если долгое время находиться среди большого скопления растений, то может развиться головокружение и возможна потеря сознания. В период цветения при длительном вдыхании его аромата появляется тошнотворное состояние, рвотные позывы, при сильной реакции организма на возможно развитие сильного отёка гортани ожогового характера. Если активные вещества вошли в контакт с кожей человека они проявляют свои свойства не сразу.
Обычно самая сильная активность сока растения в дни солнечной активности, так как фуранокумарины, находящиеся в нём, наиболее активны в этой среде. В течение нескольких часов, а иногда через день, может развиться сильный ожог термического происхождения.
Если контакта избежать не удалось, необходимо как можно быстрее получить помощь врача, так как реакции на это растение очень индивидуальны, и возможны случаи со смертельным исходом. Самое основное если контакт произошел, немедленно промыть поражённое место большим количеством воды, чтобы смыть сок.
Можно использовать для устранения сока на коже водку или настойки на спирте, допустимо применять средства с декспантенолом. В ситуации, когда обнаруживается волдырь на месте возможного прикосновения к растению, можно сделать асептическую повязку, если поражение небольшого размера. Главное не трогать его самостоятельно и в случае увеличения его размеров обратиться к хирургу, который произведет вскрытие, наложить препарат с ранозаживляющим и антибактериальным свойством, например, Левомеколь.
Место ожога можно обрабатывать мазями с цинком, нанося на пораженное место несколько раз в день. Общая схема лечения поражений от борщевика -это основные способы лечения ожогов.

Обязательно проводить лечение поражений от борщевика, так как последствия для организма весьма неприятны и несут вред человеку. Если не принять срочные меры, то ожог может распространиться по всему телу. Есть риск попадания на слизистые, особенно вредно попадание в глаза, что может привести к слепоте. Если не будешь лечить ожоги от борщевика, то тёмные пятна могут остаться на долгое время.
Борщевик за период после того, как был привезен с Кавказа, пережил путь от культурного растения, которое могут есть люди и животные, до вредной и сорной травы. Борьба с борщевиком необходима, так как растение имеет способность выживать культурную растительность, обладает живучими свойствами, распространяется самостоятельно и является многолетним видом.
Метод борьбы с растениями химией применяется на больших площадях. На мелких участках применяют скашивание, засевание травой для газона. Важным является проведение работ в местах активности растения в плотной одежде, защищающей кожу и в маске.
Видеоматериал о вреде борщивик
Получить ожог борщевиком несложно, особенно, если не знать, как он выглядит. Если вы слегка коснулись растения рукой, то почувствуете жжение, как от крапивы, а вот тем, кто заблудится в ядовитых зарослях, повезет намного меньше. В видеоматериале ниже рассказано обо всех опасностях такого цветка:
Какой бы детская еда ни была вкусной и полезной, самое главное, чтобы она была безопасной. О правилах приготовления и хранения еды для детей, о необходимых мерах для профилактики пищевого отравления у ребенка рассказывает врач-педиатр Елена Мотова.

Чем опасны бактерии?
Хотя еда может быть загрязнена химическими (пестициды, моющие средства) или физическими (камешки, инородные тела) агентами, основная роль принадлежит биологическим загрязнениям. Их вызывают плесневые грибы, вирусы, простейшие, глисты, бактерии. О последних мы и поговорим, поскольку они буквально окружают нас со всех сторон и встреча с ними наиболее вероятна. По счастью, только 1% бактерий опасен для человека, остальные либо нейтральны, либо приносят пользу, как например микрофлора кишечника.
Бактерии обладают способностью к неконтролируемому размножению, за 12 часов при благоприятных условиях из одной штуки получается 68 миллиардов. При этом сама еда часто никак не изменяется внешне, запах, вкус, вид – все будет как обычно.
Как защитить еду от микробов?
Большинство бактерий размножается при температуре от 5 до 60° С. Значит, чтобы замедлить или приостановить их рост, мы должны держать продукты и готовую еду в холодильнике, либо сохранять ее горячей при температуре выше 60 градусов. Обычная ошибка – поставить, например, большую кастрюлю с горячим борщом сразу в холодильник. Она долго остывает, и в толще борща много часов сохраняется благоприятная для размножения бактерий температура, кроме того, повышается температура и в холодильнике. Лучше быстро охладить борщ до комнатной температуры, а уж потом отправить в холодильник.
- Не оставляйте приготовленную еду при комнатной температуре больше, чем на 2 часа;
- переложите еду перед отправкой в холодильник в неглубокие контейнеры, так она быстрее охладится;
- разогревайте еду до температуры более 70 градусов (от нее должен подниматься пар);
- при приготовлении салатов типа оливье, которые будут употребляться в холодном виде, не добавляйте горячие или теплые ингредиенты к охлажденным;
- не размораживайте продукты при комнатной температуре.
Пищевое отравление у детей. Зона риска
Наиболее уязвимы по отношению к болезням пищевого происхождения дети грудного и раннего возраста. У маленьких детей недостаточно сформированы защитные механизмы желудочно-кишечного тракта и гигиенические навыки. Это значит, что для детей до 3-х лет самым лучшим выбором будет еда, которая подается сразу после приготовления. Если это невозможно, пища должна храниться только до следующего приема.
В те времена, когда люди ничего не знали о роли бактерий, продукты сохраняли высокими концентрациями соли (засаливание) или уксуса (увеличение кислотности), высушиванием, использованием специй с бактерицидными свойствами.
Важно хранить продукты при правильной температуре (с помощью термометра можно проверить температуру на разных полках), даже в холодильнике скоропортящиеся продукты и готовая еда не должны лежать долго. Не ешьте сами и не давайте детям продукты с истекшим сроком годности!
Температура хранения продуктов:
- Мясо и птица 0–2° С
- Рыба и моллюски 0–1° С
- Яйца 3-4° С
- Молочные продукты 2-4° С
- Овощи, фрукты, зелень 4-8° С

- мойте руки с мылом (обычным; антибактериальное использовать не нужно) перед едой, после туалета, придя с улицы;
- используйте для питья и приготовления еды безопасную чистую воду;
- многократно мойте руки перед приготовлением еды и в процессе, особенно если соприкасаетесь с грязными овощами, сырым мясом, рыбой, курицей и т.д. Во время приготовления еды украшения с рук лучше снять;
- тщательно мойте овощи и фрукты (даже те фрукты, которые покрыты кожурой – бананы, апельсины),
- поддерживайте безукоризненную чистоту везде, где готовится пища;
- предохраняйте продукты от насекомых, грызунов и других животных.
Осторожно! Перекрестное заражение
Некоторые продукты в сыром виде могут служить естественной средой обитания для патогенных микроорганизмов, например, сальмонеллы, которая является частью обычной микрофлоры курицы, но опасна для человека. В связи с этим нужно не только доводить мясо, птицу, рыбу до готовности, но и следить за тем, чтобы они в сыром виде не соприкасались с приготовленной едой и другими продуктами.
Такое перекрестное заражение может быть прямым, но может быть косвенным и трудноуловимым – через руки, кухонную утварь или загрязненные поверхности. Поэтому::
- для мяса и подобных продуктов лучше иметь отдельные доски и ножи;
- тщательно мойте и высушивайте посуду и приборы, которые использовались для сырых продуктов, прежде, чем взять их для готовых;
- По возможности мойте кухонные емкости в посудомоечной машине, которая не только обеспечивает более продолжительную мойку при высокой температуре, но и высушивает посуду.
Как-то на пикнике в компании я увидела, как один юноша складывает готовые свиные шашлыки в ту же емкость, где прежде лежало сырое мясо. Очень он удивился, когда я попросила найти для этого какую-нибудь другую посуду. Маленький ликбез о перекрестном заражении и трихинеллезе (паразитарная болезнь, связанная с употреблением сырой свинины) не смог его убедить, он рассказал, что с детства никогда ничего не моет и т.п., но при этом здоров и бодр вот уже 27 лет.
В следующий раз я его встретила через полгода, выглядел он как-то странно и сильно похудел. Оказалось, что месяц в инфекционном отделении с дизентерией совершенно изменил его гигиенические привычки. Место такое, видимо.
Читайте также:


