С передним полиомиелитом что это
Сегодня существует множество различных заболеваний, с которыми человек сталкивается крайне редко. Однако вакцинировать детей все же государство продолжает. Итак, полиомиелит: что это за болезнь, какие ее особенности и нужно ли на сегодншний день прививать малышей от этого заболевания? Поговорим об этом далее.

Основная информация о болезни
Сначала надо понять, о чем именно пойдет речь. Полиомиелит - что это за болезнь такая? Изначально надо отметить, что это инфекционное заболевание. Вызывается кишечным вирусом, который обитает в теле человека в кишечнике или же глотке. Но опасность его в том, что он способен поражать спинной и головной мозг. Также надо отметить, что полиомиелит в народе носит иное название – детский спинной паралич. Болеют им преимущественно малыши в возрасте от нескольких месяцев и до 6 лет. Поражаются чаще всего мышцы ребенка.
Способы передачи
Полиомиелит - что это за болезнь, как она передается?
Это весьма заразное заболевание. Способы передачи инфекции:
- по воздуху;
- через грязные руки;
- при помощи воды или пищи;
- вместе с фекалиями (например, при смене подгузника малышу).
Вирус попадает в тело человека через дыхательные пути – нос или рот, откуда передвигается прямиком в тонкий кишечник. Там он оседает на время инкубационного периода. После этого вирус попадает в кровь, где и должны выработаться против него антитела. В основной массе случаев так и происходит. Ребенок переносит болезнь, после чего у него вырабатывается пожизненный стойкий иммунитет к этой проблеме.
Важно отметить, что сам по себе вирус очень живуч. Во внешней среде он может сохраняться на протяжении полугода, отлично переносит как высушивание, так и замораживание.
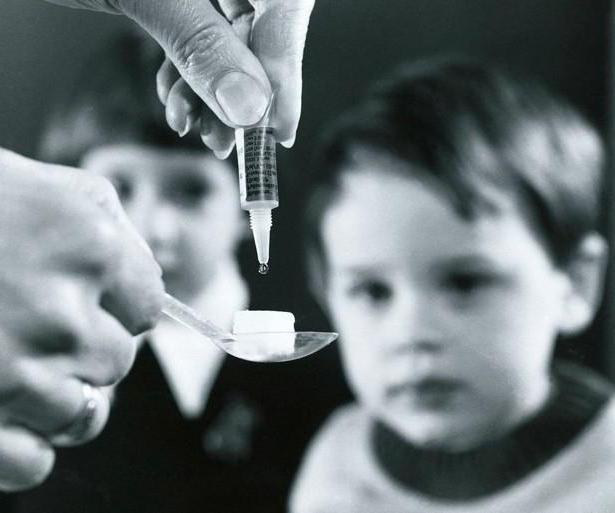
Немножко истории
Эта детская болезнь (полиомиелит) считалась бичом человечества до средины прошлого века. Особенно часто она поражала жителей Европы, вызывая огромное количество детских смертей. Однако в 50-х годах ученым удалось изобрести действенную вакцину, и полиомиелит перестал быть смертельной болезнью. На территории бывшего Советского Союза с этой проблемой медики полностью справились уже до 1961 года. Однако некоторое время назад, в 2010 году, новая вспышка полиомиелита была зафиксирована в Таджикистане, где захворали сразу почти 700 человек. При этом 26 случаев закончились летальным исходом. В это же время вирус проник на территорию России, где и сейчас время от времени поражает непривитых детей.
О живом и неживом вирусе
До 2014 года использовали вакцину с неживыми клеточными структурами. Называлась она инактивированной. Сейчас ученые сошлись во мнении, что такая профилактика малоэффективна. Именно поэтому теперь более актуально использовать "живую" вакцину. При этом педиатры отмечают, что две прививки, которые делаются в возрасте до первого года жизни, будут производиться пока еще инактивированным препаратом, как это делалось и раньше.
Об опасности "живой вакцины"
Название "живая вакцина" частенько пугает многих родителей. Ведь сознательно заражать свое чадо не желает никто. Так ли это опасно на самом деле, как может показаться на первый взгляд? Медики утверждают, что риск возникновения болезни после такой вакцинации полностью отсутствует. Более того, это еще и защитит от всех осложнений, так как организм становится стойким ко всем штаммам вируса. Но все-таки такой вакциной не прививают деток с ВИЧ-инфекцией и тех, у кого от рождения ослаблен иммунитет.
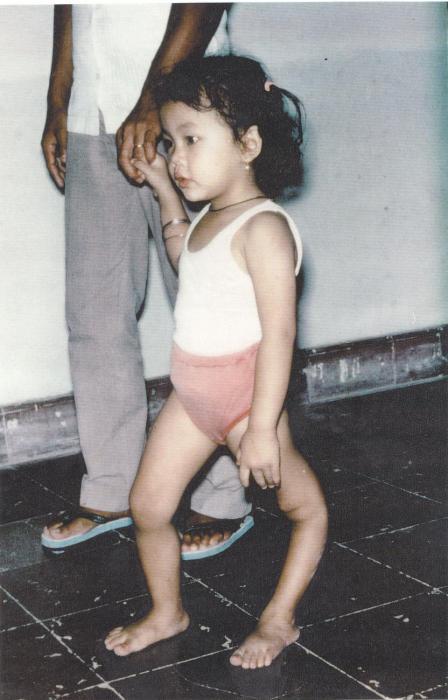
Об излечимости болезни
Что еще надо знать о таком заболевании, как полиомиелит? История болезни у каждого пациента своя. Ведь все зависит от того, как именно она протекала.
- В большинстве случаев, а это более 90 %, полиомиелит проходит бессимптомно. Ребенок ничего не ощущает, его активность находится на привычном уровне. При этом такие дети являются разносчиками болезни.
- Примерно в 5 % случаев малыш может ощущать легкое недомогание. Это может быть мышечная слабость, упадок сил.
- Примерно в 1-2 % случаев у деток на фоне полиомиелита развивается менингит, который, к слову, не приводит к параличу.
- И менее чем в 1 % случаев у малышей случается паралич.
Также медики утверждают, что после паралича ребенок может оправиться как частично, так и полностью. Произойдет это примерно на протяжении года после выздоровления. В течение этого времени малыш может прийти в норму.
О видах болезни
Разобравшись с тем, что такое полиомиелит, что это за болезнь, надо рассмотреть и основные формы заболевания. Существует их три, они различаются клиническими картинами.
- Абортивная форма. Возникает чаще всего. Симптоматика схожа с иными заболеваниями. Проявляется остро, симптомы исчезают через 3-5 дней. Диагностируется полиомиелит в таком случае не сразу, ведь клиническая картина очень схожа с гриппом, простудными недугами, кишечными расстройствами.
- Менингеальная форма. Течение этого вида болезни более тяжелое, ведь затрагивается оболочка мозга, куда и проникает вирус.
- Паралитическая форма. В данном случае происходит поражение двигательных нейронов спинного, а в редких случаях и головного мозга.
В зависимости от вида болезни разнится и симптоматика.
Симптомы полиомиелита
Как проявляется болезнь полиомиелит? Симптомы – вот что поможет распознать опасный недуг. Как уже было выше сказано, чаще всего бывает именно абортивная форма болезни. В таком случае все начинается весьма остро: повышается температура, может быть легкий кашель и заложенность носа. Также бывает повышенное потоотделение, тошнота, диарея и боли в животе. Но надо отметить, что еще в большем количестве случаев ребенок практически ничего не ощущает и болезнь для малыша проходит незаметно и без последствий.
При менингиальной форме все намного сложнее и опаснее. Когда воспалительный процесс затрагивает оболочку мозга пациента, могут возникать сильные головные боли, которые не убираются при помощи медикаментозных препаратов. Нередко бывает у больных рвота, которая совершенно не связана с приемом пищи и в результате не приносит желаемого облегчения. Также доктора иногда диагностируют иные менингиальные симптомы.
Самой опасной и тяжелой считается именно паралитическая форма полиомиелита. Однако при этом встречается она редко. Симптоматика зависит от вариантов протекания болезни:
- При спинальном варианте у пациента будут периферические параличи вялого течения, которые при этом могут несимметрично охватывать конечности. Бывают также мышечные боли, мышечное дрожание, недержание мочи или же запоры.
- Бульбарный паралич самый опасный. При такой форме поражается тот отдел спинного мозга, который отвечает за работу дыхательной и сердечно-сосудистой систем. Симптомы могут быть следующими: заложенность носа, одышка, проблемы с речью, психомоторное возбуждение, повышение или падение артериального давления. Нужно также отметить, что если при таком варианте заболевания больному не оказать должной медицинской помощи, все может закончиться летальным исходом уже через 2-3 дня.
- Понтинный вариант отличается тем, что в данном случае поражается ядро лицевого нерва. Прогноз благоприятный.
Внешнее проявление болезни
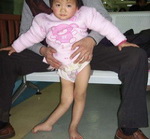
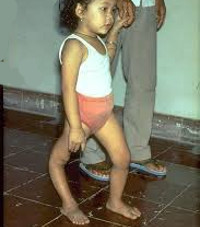
Как выглядит болезнь полиомиелит? Фото пациентов бывают самые разные. Все зависит от формы болезни. Как уже было выше сказано, чаще всего эта проблема совсем никак не скажется на внешнем виде больного. Иногда же может быть атрофия мышц спины или лица, что сохранится на всю жизнь. В редких случаях дети становятся инвалидами. Так что весьма разной может быть болезнь полиомиелит, фото больных этому еще одно подтверждение. Нельзя к проблеме относиться просто и беспечно, даже если и процент тяжелых случаев весьма низок.

О вакцинации
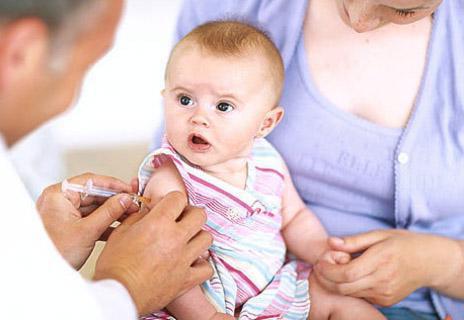
Что нужно делать, чтобы не заболеть полиомиелитом? Доктора советуют всем деткам вовремя вакцинироваться. Способов существует два:
- При помощи инактивированной вакцины. В таком случае ребенку делают укол.
- При помощи живой ослабленной вакцины, которая вводится через рот в виде капель. Они имеют легкий соленый привкус.
После процедуры организм приобретает стойкий иммунитет от полиомиелита. Ребенок уже никогда не заразится.
Часто родители задают педиатрам вопрос: "Можно ли делать после болезни от полиомиелита прививку или нет?" Ответ однозначный: нет. Почему же так? Все просто. Человек может приобрести иммунитет к полиомиелиту в двух случаях:
- после вакцинации;
- после перенесенной болезни.
Так что прививка от полиомиелита после болезни является совершенно бесполезным действием. Да и любой доктор не станет вакцинировать пациента, который уже переболел.
Диагностика болезни
Лечение болезни
Мы разобрались, через сколько после болезни можно делать от полиомиелита прививку (и нужно ли), какие существуют особенности болезни. Далее хочется рассказать о том, как с этой проблемой можно справиться. Изначально надо отметить, что лечиться дома от полиомиелита категорически нельзя, вне зависимости от формы болезни. Не помогут в данном случае и народные методы. Только медикаментозная помощь даст нужный эффект.
От полиомиелита не существует единого лекарства, доктора помогают пациенту в комплексе, используя разные медикаменты вместе с физиотерапевтическими процедурами. Это существенно ускоряет процесс выздоровления пациентов. Какие же медикаменты в данном случае актуальны:
Вместе с этим очень полезными будут различные физиотерапевтические процедуры, цель которых – возвратить функциональность конечностей. Во время острой фазы под суставы пациентам подкладывают специальные подушки, которые не дают частям тела деформироваться. Для уменьшения болевого синдрома могут накладываться шины. На определенном этапе выздоровления пациентам могут жестко зафиксировать конечности для стабилизации работы и восстановления формы, а не только для уменьшения боли, как это делается на стадии острого протекания болезни.
Если же говорить о физиотерапии, то в таком случае могут быть полезными следующие процедуры:
- гидротерапия, или лечение при помощи воды;
- магнитотерапия, когда на тело воздействуют при помощи магнитных полей;
- электростимуляция - это возбуждение мышц при помощи низкочастотного тока;
- различные по сложности физические упражнения.
Что еще нужно знать о такой проблеме, как полиомиелит? История болезни пациентов бывает разной, все зависит от формы протекания заболевания, индивидуальных особенностях организма, иммунитета и правильности лечения.
Нюансы, важные при полиомиелите
Разобравшись, можно ли делать прививку от полиомиелита после болезни, и как вообще протекает это заболевание, нужно отметить, что при данной проблеме очень важен постельный режим. В первую очередь он нужен для того, чтобы снизить риск развития паралитической формы. Во-вторых, он обеспечивает оптимальные условия для работы ослабевшего организма. Что же касается питания, то тут строгих ограничений нет. Если наблюдаются сбои в работе кишечника, то нужно отрегулировать питание, потребляя исключительно вареные или же приготовленные на пару блюда.

Последствия и осложнения болезни
Чем опасен полиомиелит? Последствия болезни при этой вирусной проблеме могут быть самыми разными. Так, среди осложнений чаще всего бывает:
- Дыхательная недостаточность. Возникает при поражении дыхательной мускулатуры.
- Миокардит (это воспалительный процесс в сердечной мышце), что сбивает работу сердца.
- Различные поражения кишечника. Может развиться кишечная непроходимость, кровотечения, несварение желудка.
Все эти осложнения очень опасны и могут стать причиной летального исхода.
Какие могут возникать болезни после полиомиелита? Самые различные - от ОРВИ и ангины до кишечных расстройств. В большинстве случаев напрямую с перенесенным заболеванием это никак не связано, скорее причина в ослабленном иммунитете. Но существует еще и такое понятие, как постполиомиелитический синдром. Для него характерны:
- мышечная слабость и боль;
- быстрая утомляемость;
- нарушения походки;
- нарушения глотания;
- одышка.
Это неврологический недуг, который может возникнуть даже через 10 лет после перенесенного в детстве заболевания. Точная причина его возникновения медикам пока еще неизвестна.
Полиомиелит - вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д. Диагностика полиомиелита основана на выделении вируса в биологических жидкостях, результатах РСК и ИФА-диагностики. Лечение полиомиелита включает симптоматическую терапию, витаминотерапию, физиолечение, ЛФК и массаж.
Общие сведения
Полиомиелит (болезнь Гейне-Медина, детский спинальный паралич) - энтеровирусная инфекция, вызываемая полиовирусами, поражающими мотонейроны передних рогов спинного мозга, что приводит к тяжелым паралитическим осложнениям с инвалидизацией больного. Наибольшая восприимчивость к полиомиелиту (60-80%) отмечается у детей в возрасте до 4-х лет, поэтому заболевание изучается, главным образом, в рамках педиатрии, детской неврологии и детской ортопедии.
Последняя эпидемия полиомиелита в Европе и Северной Америке была зафиксирована в середине прошлого столетия. В 1988 г. ВОЗ была принята резолюция, провозгласившая задачу ликвидации полиомиелита в мире. В настоящее время на территории стран, где проводится профилактическая вакцинация против полиомиелита, заболевание встречается в виде единичных, спорадических случаев. До сих пор эндемичными по полиомиелиту остаются Афганистан, Нигерия, Пакистан, Сирия, Индия. Страны Западной Европы, Северной Америки и Россия считаются территориями, свободными от полиомиелита.

Причины полиомиелита
Инфекция вызывается тремя антигенными типами полиовируса (I, II и III), относящегося к роду энтеровирусов, семейству пикорнавирусов. Наибольшую опасность представляет вирус полиомиелита I типа, вызывающий 85% всех случаев паралитической формы заболевания. Будучи устойчивым во внешней среде, вирус полиомиелита может до 100 суток сохраняться в воде и до 6 месяцев - в испражнениях; хорошо переносить высушивание и замораживание; не инактивируется под воздействием пищеварительных соков и антибиотиков. Гибель полиовируса наступает при нагревании и кипячении, ультрафиолетовом облучении, обработке дезинфицирующими средствами (хлорной известью, хлорамином, формалином).
Источником инфекции при полиомиелите может выступать как больной человек, так и бессимптомный вирусоноситель, выделяющий вирус с носоглоточной слизью и испражнениями. Передача заболевания может осуществляться контактным, воздушно-капельным и фекально-оральным путями. Восприимчивость к вирусу полиомиелита в популяции составляет 0,2–1%; абсолютное большинство заболевших составляют дети до 7 лет. Сезонные пики заболеваемости приходятся на летне-осенний период.
Вакцино-ассоциированный полиомиелит развивается у детей с выраженным врожденным или приобретенным иммунодефицитом (чаще ВИЧ-инфекцией), получавших живую оральную аттенуированную вакцину.
Условиями, способствующими распространению вируса полиомиелита, служат недостаточные гигиенические навыки у детей, плохие санитарно-гигиенические условия, скученность населения, отсутствие массовой специфической профилактики.
Входными воротами для вируса полиомиелита в организме нового хозяина служит лимфоэпителиальная ткань рото- и носоглотки, кишечника, где происходит первичная репликация возбудителя и откуда он проникает в кровь. В большинстве случаев первичная вирусемия длится 5-7 дней и при активации иммунной системы заканчивается выздоровлением. Лишь у 1-5% инфицированных развивается вторичная вирусемия с селективным поражением мотонейронов передних рогов спинного мозга и ствола головного мозга. Проникновение вируса полиомиелита в нервную ткань происходит не только через гематоэнцефалический барьер, но и периневральным путем.
Внедряясь в клетки, вирус полиомиелита вызывает нарушение синтеза нуклеиновых кислот и белка, приводя к дистрофическим и деструктивным изменениям вплоть до полной гибели нейрона. Разрушение 1/3-1/4 нервных клеток приводит к развитию парезов и полных параличей с последующей атрофией мышц и контрактурами.
Классификация полиомиелита
В клинической практике различают формы полиомиелита, протекающие без поражения нервной системы и с поражением ЦНС. К первой группе относятся инаппарантная и абортивная (висцеральная) формы; ко второй – непаралитическая (менингеальная) и паралитические формы полиомиелита.
В зависимости от уровня поражения нервной системы паралитическая форма полиомиелита может выражаться в следующих вариантах:
- спинальном, для которого характерны вялые параличи конечностей, шеи, диафрагмы, туловища;
- бульбарном, сопровождающимся нарушениями речи (дизартрией, дисфонией), глотания, сердечной деятельности, дыхания;
- понтинном, протекающим с полной или частичной утратой мимики, лагофтальмом, свисанием угла рта на одной половине лица;
- энцефалитическом с общемозговыми и очаговыми симптомами;
- смешанном (бульбоспинальном, понтоспинальном, бульбопонтоспинальном).
Отдельно рассматривается такое поствакцинальное осложнение, как вакциноассоциированный паралитический полиомиелит. Частота развития паралитических и непаралитических форм полиомиелита составляет 1:200.
В течении паралитических форм полиомиелита выделяют инкубационный, препаралитический, паралитический, восстановительный и резидуальный периоды.
Симптомы полиомиелита
Инкубационный период при различных формах полиомиелита в среднем составляет 8–12 дней.
Инаппарантная форма полиомиелита представляет собой носительство вируса, которое никак не проявляется клинически и может быть обнаружено только лабораторным путем.
Абортивная (висцеральная) форма полиомиелита составляет более 80% всех случаев болезни. Клинические проявления неспецифичны; среди них преобладают общеинфекционные симптомы – лихорадка, интоксикация, головная боль, умеренные катаральные явления, боли в животе, диарея. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
Менингеальная форма полиомиелита протекает по типу доброкачественного серозного менингита. При этом отмечается двухволновая лихорадка, головные боли, умеренно выраженные менингеальные симптомы (Брудзинского, Кернига, ригидность затылочных мышц). Через 3-4 недели наступает выздоровление.
Паралитическая форма полиомиелита имеет наиболее тяжелое течение и исходы. В препаралитическом периоде преобладает общеинфекционная симптоматика: повышение температуры, диспепсия, ринит, фарингит, трахеит и др. Вторая волна лихорадки сопровождается менингеальными явлениями, миалгией, болями в позвоночнике и конечностях, выраженной гиперестезией, гипергидрозом, спутанностью сознания и судорогами.
Примерно на 3-6 день заболевание вступает в паралитическую фазу, характеризующуюся внезапным развитием парезов и параличей чаще нижних конечностей при сохранной чувствительности. Для параличей при полиомиелите характерны асимметричность, неравномерность, преимущественное поражение проксимальных отделов конечностей. Несколько реже при полиомиелите развиваются парезы и параличи верхних конечностей, лица, мышц туловища. Через 10-14 дней наблюдаются первые признаки мышечной атрофии. Поражение жизненно важных центров продолговатого мозга может вызвать паралич дыхательных мышц и диафрагмы и послужить причиной гибели ребенка от острой дыхательной недостаточности.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
В резидуальном периоде отмечаются остаточные явления полиомиелита – стойкие вялые параличи, контрактуры, паралитическая косолапость, укорочение и деформации конечностей, вальгусная деформация стоп, кифосколиозы и пр.
Диагностика полиомиелита
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. В препаралитической стадии распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции, серозного менингита другой этиологии.
Главную роль в этиологической диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках). Для дифференциации типов вируса полиомиелита используется ПЦР.
При проведении люмбальной пункции спинномозговая жидкость вытекает под повышенным давлением; исследование цереброспинальной жидкости при полиомиелите выявляет ее прозрачный, бесцветный характер, умеренное повышение концентрации белка и глюкозы. Электромиография подтверждает поражение на уровне передних рогов спинного мозга.
Лечение полиомиелита
Манифестные формы полиомиелита лечатся стационарно. Общие мероприятия включают изоляцию больного ребенка, постельный режим, покой, высококалорийную диету. В правильном уходе за больным полиомиелитом важную роль играет придание конечностям правильного (физиологического) положения, профилактика пролежней, массаж грудной клетки. При дисфагии организуется питание через назогастральный зонд; при нарушении самостоятельного дыхания проводится ИВЛ.
Поскольку специфическое лечение полиомиелита не разработано, проводится, главным образом, симптоматическая и патогенетическая терапия. Назначаются витамины группы В, аскорбиновая кислота, обезболивающие и дегидратирующие препараты, неостигмина, дыхательные аналептики и др.
В восстановительном периоде основная роль в комплексной терапии полиомиелита отводится реабилитационным мероприятиям: ЛФК, ортопедическому массажу, парафинолечению, УВЧ, электромиостимуляции, общим лечебным ваннам, санаторно-курортному лечению.
Лечение полиомиелита проводится при участии детского ортопеда. Для предотвращения развития контрактур может быть показано наложение гипсовых повязок, лонгет, ортопедических шин, ношение ортопедической обуви. Ортопедо-хирургическое лечение остаточных явлений полиомиелита может включать теномиотомию и сухожильно-мышечную пластику, тенодез, артрориз и артродез суставов, резекцию и остеотомию костей, хирургическую коррекцию сколиоза и пр.
Прогноз и профилактика полиомиелита
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу. Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
Профилактика полиомиелита включает обязательную плановую вакцинацию и ревакцинацию всех детей согласно национальному календарю прививок. Дети с подозрением на полиомиелит подлежат немедленной изоляции; в помещении проводится дезинфекция; контактные лица подлежат наблюдению и внеочередной иммунизации ОПВ.

Полиомиелит – это инфекционное заболевание, носящее острый характер. Название болезни происходит от греческих poliós (означает “серый”) и myelós (означает “спинной мозг”). То есть происходит поражение серого вещества мозга. В основном диагноз касается спинного мозга. Однако фиксируются случаи поражения серого вещества головного мозга.
Проблема в том, что заболевание в большинстве случаев диагностируется у детей от шести месяцев до пяти лет. В этом возрасте невозможно получить от больного вразумительные ответы о его состоянии. А вирус полиомиелита может в конечном итоге привести к параличу (чаще всего развивается паралич нижних конечностей). Лет пятьдесят назад у полиомиелита был синоним названия – детский спинномозговой паралич.
Есть еще одна особенность – вирус полиомиелита входит в группу энтеровирусов. И эта кишечная инфекция (она существует в виде трех типов) размножается в кишечнике, лимфатических структурах с последующим выходом в кровь.
За счет внедрения массовой вакцинации, которую инициировала ВОЗ, к 2000 году сто пятьдесят стран избавились от этого опасного заболевания. Серьезная вспышка в 21 веке произошла в Китае в 2011 году в сентябре. Тем не менее разовые заболевания имеют место.
Полиомиелит – что это
Тяжесть течения полиомиелитов может варьировать от стертых форм до тяжелейших паралитических.
Полиомиелит относится к антропонозным инфекциям (источником инфекции является инфицированный пациент).
Согласно классификации МКБ10 полиомиелит классифицируют как А80. Дополнительно, после основного кода указывается:
- 0 – для острых паралитических форм полиомиелита, связанных с вакцинными формами вируса;
- 1 – для острых паралитических форм полиомиелита, вызванных дикими завезенными формами вируса;
- 2 – для острых паралитических форм полиомиелита, вызванных дикими местными формами вирусов;
- 3 – для острых паралитических форм полиомиелита с неуточненной этиологией;
- 4 – для острых непаралитических форм полиомиелита.
После перехода на новые схемы вакцинации, с 2009 года не было зарегистрировано ни одного случая вакциноассоциированного полиомиелита.
Вакцинопрофилактика детям, перенесшим полиомиелит, проводится с целью создания иммунитета к другим серотипам вируса. Поскольку после перенесенного заболевания происходит формирование пожизненного стойкого иммунитета только к тому типу вируса, который вызвал заболевание.
Благодаря массовой плановой вакцинации Российская Федерация в 2002 году получила сертификат страны, полностью свободной от диких форм полиомиелита.

Остальные страны считаются свободными от диких форм полиомиелита.
Полиомиелит – причины
Возбудитель полиомиелита относится к группе рибонуклеиносодержащих полиовирусов.
Возбудитель также отличается устойчивостью к спирту, изменению показателей рН и т.д.
При кипячении вирусы моментально разрушаются. Также вирусные частицы быстро инактивируются при обработке хлорсодержащими дез.растворами, серными к-ми, йодными растворами, сулемой, облучением ультрафиолетом и т.д.
В странах с умеренными климатическими условиями вспышки полиомиелита регистрируются в летне-осеннее время. В жарких странах сезонность вспышек отсутствует.
Источником вирусов полиомиелита являются инфицированные пациенты и здоровые вирусоносители.

Однако, вирусы, выделяемые пациентами с яркой клинической картиной заболевания, отличаются большей патогенностью и чаще взывают тяжелые формы заболевания.
Естественная восприимчивость к вирусам полиомиелита высокая. Однако чаще всего болеют дети первых трех лет жизни.
Дети, рожденные от вакцинированных матерей, в первые три месяца жизни имеют пассивный материнский иммунитет.
Заражение вирусами полиомиелита может происходить воздушно-капельно и фекально-орально. Со слизью, во время кашля, чихания, разговора и т.д. вирус выделяется на протяжении всего периода инкубации и в течение первой недели болезни (в единичных случаях, вирус может выделяться со слизью до месяца).
С испражнениями вирусные частицы могут выделяться до четырех месяцев (чаще от двух недель до трех месяцев).
Из слизи респираторного тракта вирусы выделяются уже через тридцать часов после заражения, а из фекалий – на третьи сутки болезни.
Несмотря на длительное выделение вирусов, основную эпидемическую опасность пациенты представляют в конце инкубационного периода и в первые дни заболевания. В дальнейшем, уровень заразности пациента постепенно снижается.
Профилактика полиомиелита

Специфические профилактические мероприятия проводятся при помощи плановой вакцинации инактивированными вакцинами Солка (ИВС) и живыми вакцинами Себина (ЖВС).
Инактивированные вакцины обладают высоким уровнем эффективности и минимальным риском развития осложнений. Стойкий и напряженный иммунитет формируется в восьмидесяти процентах случаев после вакцинации. Инактивированные вакцины применяют для вакцинации пациентов с иммунодефицитными состояниями.
При применении живых вакцин в ста процентах случаев создается стойкий и напряженный иммунитет.
Для проведения спец.профилактики используют вакцины, содержащие все три типа аттенуированных вирусов.
Ревакцинация выполняется в восемнадцать и двадцать месяцев, а затем в четырнадцать лет.
При использовании инактивированной вакцины Имовакс Полио схема вакцинации меняется. После трехкратной вакцинации с перерывом в один месяц между введениями препарата (первая вакцинация начинается в три месяца), через год проводится ревакцинация. В дальнейшем, каждые пять-десять лет (в зависимости от напряженности иммунитета) рекомендовано проводить ревакцинацию.
Инактивированные вакцинные препараты вводятся внутримышечно или подкожно.
Профилактика полиомиелита в очаге заболевания включают в себя:
- обязательное изолирование больного на сорок дней от начала заболевания;
- проведение текущих и заключительных дезинфекционных мероприятий в очагах;
- выполнение комплексного обследования всех контактных лиц;
- наблюдение за контактными лицами в течение двадцати одного дня.
Также проводится вакцинирование всех:
- пациентов младше семи лет, ранее привитых с нарушением графика плановых прививок;
- не привитых пациентов, независимо от их возраста.
Патогенез развития полиомиелита
В организм вирусные частицы проникают через слизистые, выстилающие носоглотку и ЖКТ.
В дальнейшем начинается активное размножение вирусов.

Если вирусы распространяются по организму, но не проникают в ткани ЦНС, заболевание протекает в абортивной форме.
При преодолении вирусами гематоэнцефалического барьера развиваются менингеальные или паралитические формы полиомиелита.
Возбудители инфекции отличаются высочайшими показателями тропности к клеткам серого вещества головного и спинного мозга. Чаще всего, вирусные частицы поражают двигательные нейроны (ДН) в передних рогах спинного мозга (СМ). Реже происходит поражение ДН в черепных нервах, мозговом стволе и т.д.
Клинически данный процесс проявляется:
- парезами,
- параличами,
- атонией,
- отсутствием рефлексов,
- мышечной гипотрофией и т.д.
Читайте также:


