Стафилококки стрептококки и гарднереллы
Стафилококк и стрептококк относятся к условно-патогенным микробам, которые причиняют вред организму только при определенных обстоятельствах. Опасность представляют составляющие микроорганизмов и продукты их жизнедеятельности (ферменты, токсины, гемолизины). Понижение защитных сил дает толчок развитию и размножению болезнетворной инфекции.

Чем отличается стафилококк от стрептококка
Кокковые бактерии характеризуются одинаковым размером шаровидной или овальной формы, которые:
- не образуют спор,
- неподвижны,
- могут существовать в кислой среде.
Основные их отличия:

По данным статистики, 80% всех простудных патологий вызывается стрептококком.
Характеристика условно-патогенных микроорганизмов
Опасность для людей представляют 3 вида бактерий из 14, которые обитают на слизистых оболочках здорового человека:
- Золотистый стафилококк – бактерия вызывает более 100 различных заболеваний. Инфекция устойчива против основных лекарств, в том числе антибиотиков.
- Эпидермальный стафилококк – поражает ослабленных людей через верхний слой кожи, целостность которого нарушена в результате медицинских операций. Бактерии способны проникать в кровь через раневые поверхности, которые разносятся по всем органам, сосудам, костям.
- Сапрофитный стафилококк – обитает на коже возле половых органов и на слизистой оболочке мочеиспускательного канала. Болезни чаще преследуют женский пол, проявляясь инфекцией мочеполовой сферы, воспалением мочевого пузыря. Часто наблюдаются патологии почек.

Все бактерии стрептококков подразделяются на группы, критерием отбора в которых служит способность микроорганизмов разрушать эритроциты в человеческой крови:
- Гемолитические (зеленящие) стрептококки Альфа – не полностью разрушают красные кровяные тельца и не провоцируют болезни.
- Стрептококки гемолитические Бета – опасные микроорганизмы, которые активируют многие заболевания. Классифицируются на подгруппы от A до U, каждая из которых вызывает определенный тип болезней. Определяется принадлежность лабораторным путем, поэтому больным обязательно следует сдать анализы, чтобы врач поставил точный диагноз и назначил соответствующее лечение.
- Негемолитический стрептококк – не опасен для организма.

Выявление в результатах анализов бактерий стрептококка или стафилококка говорит о заболевании в случае, когда фиксируется ряд сопутствующих признаков:
- воспаление органа, осложненное болевым синдромом,
- повышение температуры тела до 38-40°С, острая лихорадка,
- общее отравление организма токсинами (мышечная слабость, ломота в суставах и костях, головная боль),
- наличие гнойных очагов.
Заболевания, которые вызываются микроорганизмами
При благоприятных условиях стафилококки могут стать причиной следующих патологий:
- Гнойные воспаления одной или нескольких волосяных луковиц (фурункулы или карбункулы).
- Воспалительное образование в подкожном слое (флегмоны).
- Гнойные полости (абсцессы).
- Воспаление с образованием гноя в лимфатических узлах (лимфаденит).
- Нагноение раневых поверхностей.
- Пневмония, плеврит, бронхит.
- Тонзиллит, фарингит.
- Гайморит, конъюнктивит, отит.
- Гастроэнтерит, холецистит, колит.
- Пищевое отравление.
- Цистит, вульвит, простатит, уретрит.
- Гнойные образования после операций или родов.
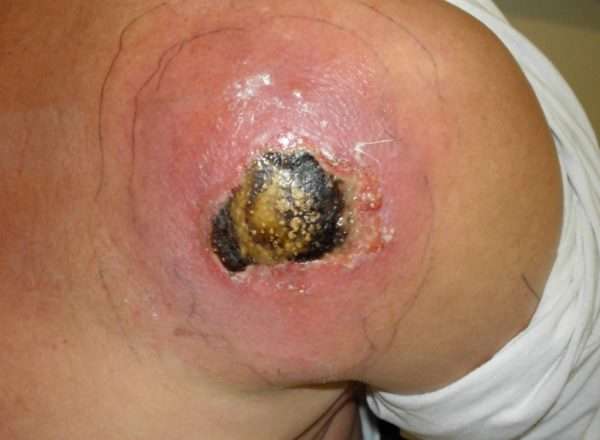
Если бактерии попали в кровяное русло, им свойственно быстрое проникновение в любой орган организма. В результате воспаляются оболочки в головном мозге, возможно поражение костной системы (остеомиелит).
Заболевания от стафилококковой инфекции никогда не переходят в хроническую форму.
Наиболее часто возникают следующие заболевания по причине стрептококков:
- инфекция в глотке: ангина, скарлатина, фарингит, тонзиллит,
- заболевания дыхательных путей: бронхит, пневмония,
- кариес, пародонтит, отит,
- гнойный абсцесс мягкой ткани,
- лимфаденит, менингит, сепсис, эндокардит,
- цервицит, уретрит, который обнаруживается в мазке у женщин.
Заболевания стрептококком нередко приводят к таким осложнениям:
- ревматизм, острая лихорадка, которые начинаются после перенесенной инфекции горла. Если игнорировать проявления патологии, возможно проявление осложнений на сердце,
- ревматоидный артрит,
- разрастание сосудистой стенки (системный васкулит),
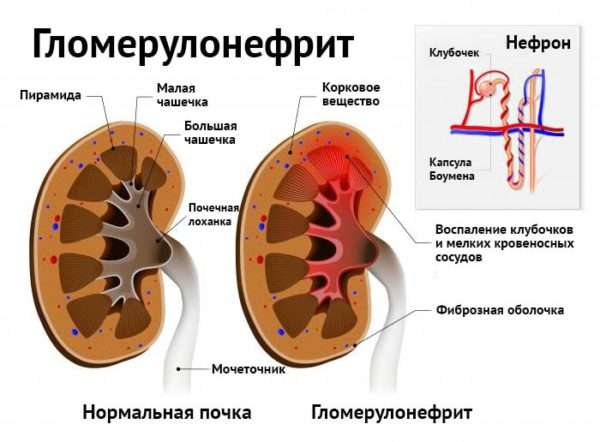
- гламерулонефрит (поражение почек).
Как происходит заражение
Инфекция передаются следующими путями:
- Воздушно-капельным – больной человек при кашле, чихании, разговоре выделяет во внешнюю среду капельки зараженной бактериями слюны, слизи. При этом влажные субстанции парят в воздухе. Если иммунитет снижен, начинается заболевание.
- Бытовым – капельки слюны заболевшего человека оседают на предметах интерьера, постельном белье, одежде. Даже высыхая, они остаются токсичными на протяжении нескольких месяцев.
- При половом контакте.
- Пищевым – заражение происходит через испорченные или неправильно хранящиеся продукты питания.
- При родах и вынашивании – от матери к ребенку.
Но любой способ передачи инфекции можно предотвратить с помощью профилактики.
Симптомы и признаки инфицирования бактериями
Заражение стрептококком и стафилококком обнаруживается при следующих симптомах:
- сильная боль и отек миндалин в горле с образованием серого поверхностного слоя,
- жар, выраженный температурой тела от 38°С,
- озноб, лихорадочное состояние,
- увеличение лимфоузлов.
В анализах мочи и крови обнаруживается повышенное количество инфекционных бактерий.
Методы лечения
Чтобы полностью вылечить заражение стафилококком или стрептококком, необходимо выяснить, какой именно вид микроорганизма действует как основной источник патологии. Нужно сдать необходимые анализы, затем лечащий врач назначает курс лечебной терапии. При этом следует учитывать, что неправильное применение лекарств делает бактерии устойчивыми к препаратам, что осложняет лечение в будущем.
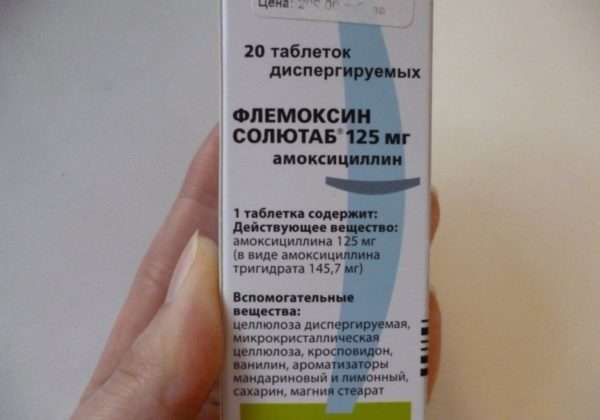
Чтобы одним лекарством уничтожить больше видов инфекции, выпускаются антибиотики, например, Флемоксин Солютаб, который эффективен против стафилококковой и стрептококковой инфекции.
Основные мероприятия комплексного лечения:
- постельный режим,
- витаминизированная диета,
- дезинфекция помещения и постельного белья,
- снижение температуры тела,
- применение антибиотиков. При этом следует употреблять лекарство после выздоровления еще 3 дня.
Рекомендуется пить отвары и компоты, применять полоскание горла.
Гнойные полостные образования удаляются хирургическим путем.
Все мероприятия следует проводить под контролем и по назначению лечащего врача.
Профилактика
Предупредительные мероприятия помогают не допустить размножения бактерий:
- Ежедневно делать влажную уборку в жилом помещении с применением дезинфицирующих средств.
- Соблюдать правила личной гигиены, тщательно мыть руки с мылом после посещения туалета.
- Проводить закаливающие процедуры, соблюдать здоровый образ жизни.
- Отказаться от вредных привычек.
- При ранениях, царапинах обрабатывать поврежденную поверхность антисептиками, чтобы предупредить гнойно-воспалительный процесс.
- Если человек заболел, он должен выходить на улицу только в защитной повязке, закрывающей нос и рот.
- Изолировать заразных больных от остальных жильцов.
- Регулярно проверять медперсонал больниц на случаи заражения стафилококком.
Особенности лечения от кокковой инфекции отличаются тем, что меры следует применять только при усиленном размножении этих микроорганизмов. Если иммунная система не ослаблена, бактерии не причиняют никакого вреда.
Дневник может быть личным как раньше, а может быть групповым на заданную тему.
Дружите, объединяйтесь в группы по интересам, общайтесь здесь, в дневниках на myJane.ru!
Обсудить нововведения, сообщить об ошибках или внести предложения можно в группе Обсуждение проекта.





Изначально, когда гарднереллы были обнаружены первый раз, врачи объявили их новой половой инфекцией. Однако вскоре выяснилось, что в норме небольшое количество гарднерелл всегда находится во влагалище у женщины, и таким образом относить гарднереллез к заболеваниям передающимся половым путем нельзя.
Гарднереллы входят в биоценоз влагалища, то есть являются частью его нормальной микрофлоры. Кроме гарднерелл во влагалище женщины находятся также и другие бактерии. Из них более 90% составляют лактобактерии Дедерляйна, практически всю оставшуюся часть занимают бифидобактерии. В количестве, не превышающем количество гарднерелл, во влагалище могут находиться грибы рода Кандида, мобилункус и некоторые другие бактерии. Все они в сумме составляют нормальную микрофлору влагалища женщины.
Как уже было сказано, гарднереллез у женщины всегда является в первую очередь нарушением нормальной микрофлоры влагалища. Происходить это может по самым разным причинам. Наибольшее значение здесь имеет одномоментное или хроническое снижение иммунитета, различные изменения в гормональном фоне (беременность, роды, аборт, половое созревание), смена климата, продуктов питания и многое другое.
Вместе с гарднереллами во влагалище может увеличиваться количество и других бактерий, как тех, что обитают там в норме, так и тех, которые не должны находиться там вовсе.
Очень большое количество гарднереллы может вызывать воспаление наружных половых органов, влагалища и шейки матки у женщины. Это проявляется болью, резью, жжением в наружных половых органах, сухостью во влагалище и болью во время полового акта.
Гарднереллез очень редко заходит дальше этих проявлений. Мне не приходилось видеть гардреллезных эндометритов и аднекситов. Но большое количество гарднерелл снижает иммунитет всех органов малого таза, что способствует развитию этих заболеваний, хоть и за счет других бактерий.
Поэтому, несмотря на то, что гарднерелла является относительно безопасной для организма бактерией, оставлять ее без внимания на длительное время нельзя ни в коем случае.
При лечении гарднереллеза у женщины решаются три задачи: снижение количества гарднерелл во влагалище, население бактерий - нормальных обитателей влагалища и восстановление иммунитета стенок влагалища.
Снижение количества гарднерелл удобнее всего проводить антибиотиками. Однако если антибактериальные препараты предпочтительно не использовать, можно обойтись и одними местными процедурами. Практика показывает, что такой вариант лечения не намного отличается по эффективности от лечения с применением антибиотиков.
Население нормальной микрофлоры влагалища всегда было и остается самым сложным аспектом лечения гарднереллеза. Самое важное здесь - большое количество препаратов, содержащих лактобактерии, и время их приема в ходе лечения.
Восстановление местного иммунитета должно быть обязательным компонентом подобного лечения, поскольку нарушение микрофлоры влагалища всегда происходит на фоне сниженного иммунитета слизистой влагалища. Иммуномодуляторы должны использоваться в ходе местных процедур, а при признаках снижения общего иммунитета организма нужно применять и общие иммуномодуляторы.

Что происходит? Такой вопрос задает женщина при виде обильных выделений из влагалища, неприятного запаха, зуда и жжения. Анализы на всевозможные половые инфекции отрицательные. Причины такого состояния могут быть самые разные. Одна из них – гарднереллез.
Gardnerella vaginalis – это возбудитель инфекции или нет – вопрос открытый, поскольку эта палочковидная бактерия в небольшом количестве входит в состав микрофлоры влагалища. В здоровом организме ведет себя тихо, ничем не выдает своего присутствия и размножается не активно.
В женском организме (как и в мужском) постоянно проживает около 10 тысяч видов микроорганизмов. Их общая масса составляет около килограмма. Если учесть размеры бактерий (в каждой человеческой клетке живет 10 бактериальных клеток), то можно представить масштабы этого соседства. Многие бактерии человеку не причиняют никакого вреда. Более того, люди жить без них просто не смогут. Каждая разновидность наших спутников занимает свою нишу и количественно из нее не выходит.
Проблемы появляются, когда происходит сбой биологической программы. По каким-либо причинам (внутренним или внешним) количество одних бактерий уменьшается, другие тут же стремятся занять освободившееся пространство. Так происходит и в случае бактериального вагиноза (гарднереллеза): из-за уменьшения числа полезных лактобактерий во влагалище происходит активное размножение условно-патогенных микроорганизмов. Среди них – гарднерелла вагиналис.
Причины влагалищного дисбактериоза и гарднереллеза
В норме во влагалище преобладают бактерии, которые постоянно выделяют молочную кислоту. Молоко по латыни – lactis, поэтому микроорганизмы так и называются – лактобактерии (другое название – палочки Додерлейна). Кислая среда не способствует размножению патогенных бактерий, включая и гарднерелл.

Гарднерелла, появившись в здоровом организме (например, в результате незащищенного полового контакта), уничтожается иммунной системой человека. Иногда во влагалище остается безопасное количество бактерий.
В случае ослабления защитных сил организма происходит уменьшение количества лактобактерий и активное размножение условно-патогенной гарднереллы. Развивается дисбактериоз влагалища. Нередко это приводит к воспалительному процессу во влагалище – неспецифическому вагиниту и другим недугам.

При дисбактериозе гарднереллы (или другие патогенные бактерии) облепляют эпителиальные клетки влагалища, образуя т.н.з. “ключевые клетки”
Оснований для развития дисбаланса микрофлоры влагалища много. Первопричина – подавление иммунитета. К этому состоянию приводят как внешние, так и внутренние факторы.
К внутренним причинам, приводящим к дисбактериозу влагалища и, как следствие, к гарднереллезу, относятся:
- Изменения в гормональном статусе женщины (в том числе и при беременности);
- Стрессовое состояние;
- Физическое истощение;
- Заболевания хронического характера.
К внешним причинам возникновения гарднереллеза можно отнести:
- Применение антибиотиков, гормональных средств;
- Плохая экология;
- Венерические заболевания;
- Смена половых партнеров;
- Операции, в том числе аборты;
- Нарушение менструального цикла;
- Аллергия;
- Применение внутриматочной контрацепции;
- Действие на организм токсикантов;
- Использование противозачаточных свечей с 9-ноноксинолом;
- Неоправданно частое спринцевание, в результате которого вымывается защитная микрофлора влагалища;
- Использование тампонов, прокладок, различных косметических жидкостей для интимной гигиены;
- Тесное синтетическое белье.
Признаки и проявления болезни
Очень часто инфекционные заболевания мочеполовой системы протекают без каких-либо симптомов. Даже специфических влагалищных выделений не наблюдается. Не беспокоят женщину боли в животе, кровотечения, нерегулярные менструации. Однако последствия избыточного содержания гарднерелл не заставят себя ждать. Чтобы предупредить осложнения, необходимо минимум дважды за год проходить обследование у гинеколога.

Нелеченый гарднереллез приводит к неспецифическому вагиниту – воспалительному заболеванию влагалища. Его признаки:
- Неприятный запах;
- Выделения;
- Жжение;
- Зуд;
- Болевые ощущения.
Любая щелочь усиливает симптомы, особенно запах. Щелочную реакцию имеет обыкновенное мыло, сперма.
При неспецифическом вагините необходимо сдать анализы на микрофлору, чтобы точно выявить возбудителя инфекции и пройти курс адекватной терапии. Кроме гарднерелл, это заболевание могут вызвать:
- Стафилококки;
- Стрептококки;
- Протеи;
- Кишечная палочка;
- Кандиды;
- Энтерококки и другие.

Патогеном при вагините наряду с бактериями может быть грибок. Поэтому гарднереллез в первую очередь следует дифференцировать с не менее распространенным кандидозом
Возможные последствия гарднереллеза
- У женщин иной раз развивается вагинит, переходящий в кольпит (воспаление влагалища).
- Предполагается, что на фоне хронического гарднереллеза возникает кишечный дисбактериоз, что приводит к проблемам с желудочно-кишечным трактом.
- Воспаление из влагалища может распространиться на придатки и шейку матки. Не исключено возникновение эндометриоза.
Пристальное внимание следует обратить на бактериальный вагиноз при беременности. В этом случае особенно актуальна ранняя диагностика, дабы не допустить осложнений.
Как распознать бактериальный вагиноз?
Диагностировать инфекцию не сложно. Сразу оговоримся, что такие распространенные методы, как ПЦР, посев, ПИФ, при диагностике гарднереллеза являются вторичными. С их помощью выявляется только наличие возбудителя. Однако в этом нет особой необходимости, ведь гарднереллы могут присутствовать и во влагалище здоровых женщин. Самая информативная методика – мазок из влагалища. Этот анализ позволяет не только увидеть сам микроб, но и оценить его численность.

Когда будет выявлен гарднерелла, гинеколога может заинтересовать численность ее и оставшихся лактобацилл. Эти анализы нужны для установления полной картины микрофлоры влагалища.
Обязательно проводится обследование на воспалительные процессы половой сферы.
Лечение болезни
Как вылечить бактериальный вагиноз? В первую очередь надо избавиться от причин, в результате которых и произошел всплеск численности микроорганизма. Необходимо:
- Отказаться от бесконтрольного приема антибиотиков;
- Не менять часто половых партнеров или пользоваться презервативами. Однако следует помнить, что презервативы со спермицидной смазкой, содержащей 9-ноноксилол, противопоказаны в случае бактериального вагиноза;
- Применять гормональные средства только после совета с гинекологом;
- Поднять численность лактобактерий с помощью препаратов Линекс, Бифидумбактерин;
- Не мешать организму самовосстанавливаться, уменьшив до минимума спринцевания.
- Отказаться от антибактериальных свечей.
- Использовать растительные (элеутерококк, женьшень) или синтетические (витрум, биомакс) иммуномодуляторы.
Не каждое антибактериальное средство подходит для борьбы с гарднереллами. К тому же, если и назначают антибиотики, то предпочтение отдают препаратам локального действия и лишь в случае тяжелого течения неспецифического вагинита назначают антибактериальные препараты общего действия. Схема лечения состоит из двух частей:

- Системные антибиотики (клиндамицин – дважды в день, 300 мг; метронидазол – также дважды в день, 500 мг). Принимать таблетки в течение недели. Одновременно применяются местные формы этих препаратов.
- После антибиотикотерапии необходимо восстановить влагалищную микрофлору. Для этого принимаются пробиотики внутрь и в виде свечей. Для внутреннего применения рекомендуются Лактонорм, Лактобактерин. Их необходимо употреблять 30 и более дней. Три недели применяются свечи Лактонорм или Ацилакт.
Не лишним, как при всяком дисбактериозе, будет соблюдение правильного диетического питания. Острую, жареную, жирную пищу и алкоголь необходимо заменить кисломолочными продуктами.
Мазок (контрольное исследование) проводится спустя 1,5–2 месяца. В период лечения во время половой близости необходимо использовать презервативы.
Гарднереллез и беременность
Сразу успокоим будущих мам – гарднереллез не передается ребенку. Бактерии не в состоянии проникнуть через плаценту и инфицировать плод. Да и в процессе родов этого не произойдет из-за низкой патогенности гарднерелл.
Опасен гарднереллез для самой матери. Под воздействием бактерий обостряются хронические недуги или появляются новые в виде воспалительных процессов органов малого таза, цервицита, эндометрита, что, в свою очередь, может привести к преждевременным родам или к гипотрофии плода. из-за чего появляется угроза выкидыша. По этой причине гинекологи предлагают беременной сделать мазок из влагалища и бороться с вагинальным дисбактериозом.

Особых симптомов гарднереллеза беременная не испытывает: все те же боли, тухлый запах, зуд. Часто и этих признаков может не быть. Особенно если бактерии находятся во влагалище в некритичном количестве. Самое главное, чтобы они не подавляли полезные лактобактерии. Но если все-таки появились какие-то признаки инфицирования, женщина должна обратиться в лечебное учреждение за помощью.
Лечение гарднереллеза при беременности имеет свои особенности. Во-первых, применяются только средства местного действия. Это гели и мази с клиндамицином. Во-вторых, в первые три месяца нельзя использовать даже мази. В крайнем случае, применяются свечи Бетадиен и Гексикон. Проблема в том, что такие антисептики воздействуют не только на нежелательные микроорганизмы, но и на полезные.
Важно! При беременности любые лечебные препараты можно применять только после согласования с гинекологом.
Как лечиться средствами народной медицины?
Чем хороша народная медицина, так это своей относительной безопасностью. Женщины, которые принципиально не желают применять химические препараты, могут попробовать избавиться от микроба с помощью народных средств.
Болезнь эта новая. Вернее, распознавать начали ее не так давно. Поэтому народные рецепты борются только с неприятными выделениями и восстанавливают влагалищную микрофлору.
Несмотря на кажущуюся безобидность народных методов, беременные ни в коем случае должны их применять без консультации гинеколога!
![]()
Приготовить настой из ромашки и подорожника (на литровую банку кипятка – столовая ложка травы). После процеживания можно применять (в день – 2 раза).- Хорошо помогает кора дуба. 1 ст. л. средства заливается кипятком (200 мл) и нагревается 10 минут на водяной бане. После этого настаивается еще три часа в термосе. Процеживается, остужается и применяется ежедневно вечером в течение недели.
- Одну ложку (столовую) черемухи поместить в кипяток (2 стакана) и держать 20 минут на небольшом огне. Использовать ежедневно по одному стакану в сутки.
Можно сделать тампон самостоятельно из свернутой марли, а можно приобрести в аптеке. Тампон пропитать облепиховым маслом или смесью сока алоэ с оливковым маслом (1:1). Процедуру делать вечером, оставляя тампон на ночь.
Для более эффективного лечения можно самостоятельно приготовить иммуномодулирующую настойку:
- Ложку (столовую) сухой рябины поместить в кипяток (200 мл) и прокипятить в течение 15 минут. Затем в отвар добавить ложку меда и тертую луковицу. Употреблять 4 раза в сутки по 1 столовой ложке.
А главное народное лечение – это правильное питание: свежие овощи, несладкие хлебопекарные и кисломолочные продукты, крупы.
Гарднереллез у мужчин – миф или реальность?

Крайне редко возникают эпидидимит (воспаление придатка яичка) и простатит (воспаление предстательной железы). Они проявляются в виде болей в мошонке или внизу живота.
Поскольку с гарднереллами хорошо справляется сам мужской организм, лечение в основном направлено на подавление воспалительных процессов, вызванных этими микробами. Рекомендуется на этот период отказаться от копченостей и острых закусок, алкоголя, а также применять защитные средства при половых контактах. В пищевой рацион должны входить овощи, крупы и кисломолочные продукты. Для поддержания иммунитета полезно принимать иммуномодулирующие средства.
Профилактика гарднереллеза
Каким бы банальным не показалось выражение, но все-таки предупредить любой недуг гораздо легче, дешевле, безопаснее, чем лечить. Это касается и гарднереллеза. Мероприятия, которые помогут предупредить эту болезнь, защитят и от множества других недугов. В основе – здоровый образ жизни. А также:
- Отказ от внутриматочных контрацептивов;
- Предупреждение и своевременное лечение воспалительных заболеваний половой сферы;
- Борьба с половой распущенностью;
- Отказ от бесконтрольного приема антибиотиков;
- Исключение раннего начала половой жизни.
Эти меры позволят поддерживать баланс микрофлоры влагалища на необходимом уровне для обеспечения женского здоровья.
Видео: специалист о гарднереллезе у женщин и мужчин
Микрофлора влагалища включает разнообразные микроорганизмы, в том числе патологические. Они не влияют на состояние здоровой женщины, но могут активизироваться в условиях сниженного иммунитета. Состав микрофлоры определяет состояние нормы и патологии. Когда в мазке из цервикального канала выявляют большое количество условно-патогенной флоры, это указывает на развитие воспалительного процесса. К такой флоре относят стрептококк агалактия.

Стрептококк в микрофлоре влагалища
Большая часть от нормальной флоры влагалища – палочки лактобактерий. К условно-патогенной флоре относят стрептококки, стафилококки, кандиды, гарднереллы, уреаплазмы и микоплазмы. Если количество этих микроорганизмов не превышает норму, состояние влагалища будет удовлетворительным.
Одним из возбудителей неспецифического воспаления выступает стрептококк агалактия. Группа стрептококков включает большое количество разных микроорганизмов схожих по морфологическим признакам. По типу роста на питательной среде различают гемолитические, негемолитические и зеленящие микроорганизмы.
В среде влагалища встречаются стрептококки групп В и D, а также зеленящие. Агалактия – бета-гемолитический стрептококк из группы В. Норма стрептококков составляет 10 в 4 степени КОЕ/мл.
Заселение стрептококков в среду влагалища происходит в пубертатный период, особенно в начале половой жизни. Возможно и самозаражение из анальных складок, если во время подмывания направлять движения от анального отверстия.
- женщины, которые перенесли преждевременные роды;
- повышение температуры во время родов;
- безводный промежуток более 18 часов;
- рождение недоношенного ребенка;
- младенцы с недостаточным весом;
- кесарево сечение;
- наличие бактерий в моче.
Во время родов женщина может инфицировать новорожденного. Стрептококки передаются также бытовым путем через предметы гигиены общего пользования. Мужчина может инфицироваться во время орального или анального контакта.
Когда нарушается баланс микрофлоры влагалища
Пока стрептококков в среде влагалища мало, преобладают лактобактерии. В большом количестве они могут подавлять рост условно-патогенной флоры и защищать от воспаления. Стрептококк активизируется при дисбалансе микрофлоры влагалища.
Причины нарушения баланса микрофлоры:
- гормональные изменения;
- ослабление иммунитета;
- несоблюдение правил личной гигиены;
- спринцевание;
- тяжелые системные патологии (сахарный диабет).
Во время беременности воспаление развивается сразу из-за двух факторов (иммунитет и гормоны). Повышение уровня прогестерона негативно сказывается на местном иммунитете, что необходимо для сохранения беременности. Однако на этом фоне нередко обостряются латентные инфекции мочеполовой системы.
Мужчина инфицируются во время незащищенного полового акта. Он становится носителем и передает стрептококк своим половым партнерам.

Симптоматика стрептококка агалактия
Агалактия не дает выраженную симптоматику, отсутствует воспалительная реакция во влагалище. Возбудитель начинает действовать в уретре, поднимаясь выше по мочеполовым органам. Возникают симптомы цистита: боль и жжение в процессе мочеиспускания, частые позывы с выделением небольшого объема мочи, чувство неполного опорожнения. При остром цистите также ухудшается общее состояние, больной чувствует слабость и головные боли.
Диагностика
Выявить высокую концентрацию стрептококка можно в ходе планового обследования. Мазки из цервикального канала у беременных берут в плановом порядке. Исследование помогает оценить степень чистоты влагалища и выявить первые отклонения.
Когда в мазке выявляют переизбыток кокковой флоры, проводят культуральное исследование. Это основной метод диагностики инфекций, который использует жидкие или плотные питательные среды. Иногда к ним добавляют специальные вещества, подавляющие рост других микроорганизмов, за счет чего стрептококк выделяется на 50% активнее.
Для более точной диагностики отделяемое берут из разных участков аноректальной области влагалища. Результат 10 в 3-4 степени КОЕ/мл может быть вариантом нормы, поэтому интерпретировать результаты должен врач.
Стрептококк агалактия очень часто выявляют у новорожденных, поэтому разработаны специальные скрининг-тесты с определением антигенов микроорганизма. Латекс-агглютинация, коагглютинация и иммуноферментный анализ делаются быстро, но имеют свои недостатки. Чувствительность тестов снижается в родах, если использовать отделяемое с околоплодными водами и кровью.
Эффективна и ПЦР -диагностика, которая позволяет выявить стрептококк в моче, среде влагалища и даже коже новорожденного. В лаборатории определяют ДНК возбудителя, а лучшие специалисты могут также оценить гены вирулентности (способность инфекционного агента заражать определенный организм). К недостаткам ПЦР-диагностики можно отнести невозможность выявить живых возбудителей и оценить их устойчивость к разным антибиотикам.
Беременным ПЦР-исследование показано на 35-37 неделях. Тест определяет качественные и количественные показатели стрептококка. Выявление большой концентрации стрептококка указывает на большую вероятность заражения ребенка тяжелой формой.
Как проводят лечения стрептококка до и во время беременности
Схему лечения стрептококка агалактия выбираются в зависимости от состояния пациентки. Если болезнь протекает латентно, а женщина не планирует детей, можно ограничиться местной терапией. Когда пациента планирует беременность, лечение стрептококка начинают только после проявления симптоматики.
Беременные, у которых нет выраженных симптомов, должны наблюдаться у врача и пройти повторное обследование на 35 неделе. Во время лактации назначают местное лечение до исчезновения симптомов. Пероральные антибиотики не назначают, поскольку они попадают в грудное молоко.

Тактика лечения:
- Женщина планирует беременность. Терапию назначают только при вагинальном дискомфорте. Если выраженных симптомов инфекции нет, зачатие и вынашивание не запрещаются.
- Женщина не планирует беременность и имеет симптомы. Если посев мочи не содержит возбудители, назначают местное лечение для устранения симптоматики.
- Беременная с выявленным стрептококком в мазке или бакпосеве. Если стрептококк обнаружили на раннем сроке и нет признаков воспаления, назначают повторное обследование на 34-35 неделе. Терапию проводят перед родами или в родах (не менее, чем за 4 часа до родоразрешения). Женщине вводят антибиотики пенициллинового ряда, цефалоспорины или макролиды. Проводить терапию за несколько недель до родов нецелесообразно: стрептококк заселит слизистую влагалища после окончания лечения.
- Период лактации. Во время кормления лечение антибиотиками может быть опасно для ребенка, поэтому отдают предпочтение местному воздействию. Обычно используют свечи Гексикон с хлоргексидином по 1-2 в день на протяжении недели. После какой-нибудь вагинальный препарат с лактобактериями, чтобы восстановить микрофлору.
Обычно лечение начинают с Нитрофурантоина, который отличается универсальным действием. Если имеются стрептококки группы В, назначают Ампициллин, так как он накапливается в слизистой влагалища. Это позволяет осуществить профилактику заражения новорожденного.
Терапию стрептококка проводят с применением антибиотиков пенициллинового ряда при выявлении концентрации 10 в 5 степени КОЕ/мл. Остановить размножение микроорганизмов помогают также цефалоспорины и макролиды. Наиболее эффективными являются пероральные препараты.
Для лечения стрептококка можно применять антибиотики Доксициклин, Левофлоксацин, Ванкомицин, Цефтриаксон, Бензилпенициллин, Фосфомицин, Линезолид. Самолечение не рекомендовано, поскольку неправильный прием антибиотиков чреват формированием устойчивости и дисбалансом микрофлоры кишечника.
У беременных до 12 недели терапию не проводят, это обусловлено особенностями формирования плаценты (при титре 10 в 6 степени КОЕ/мл). С 4 месяца назначают пероральные препараты. Антибиотики внутрь обязательно назначают при выявлении стрептококка в моче у беременной. Самолечение при цистите у беременных может быть опасно. Некоторые антибиотики повышают риск перинатальной смерти.
Препараты:
- Антибактериальное местное лечение: Метромикон-нео (1 суппозиторий утром или перед сном на протяжении недели).
- Комплексное лечение для 1-2 триместра: Амоксиклав (375 мг каждые 8 часов, свечи), Гексикон (по 1 суппозиторию на ночь 7 дней).
- Комбинированная терапия: Азитромицин (1 г однократно), Дифлюкан (однократно), Ветадин №10, Трихопол (по 1 таблетке трижды в день).
- Санация влагалища: Флуомизин (1 вагинальная таблетка в сутки на протяжении 6 дней).
Важную роль играет профилактика осложнений. Если у одного из партнеров выявили стрептококковую инфекцию, второму рекомендуется сдать мазок (женщинам из влагалища, мужчинам из носоглотки).

Местная терапия стрептококка
Местная терапия включает вагинальные таблетки и свечи. Перед родами обязательно проводят санацию влагалища, чтобы уменьшить шансы на инфицирование ребенка. Если концентрация стрептококка превышает 10 в 8 степени и санацию не проводили, требуется антибактериальная терапия в родах. Санация родовых путей и антибиотики помогают снизить вероятность инфицирования ребенка до 1-2%.
Рекомендованные препараты:
- Флуомизин. Вагинальные таблетки, эффективные при бактериальном вагинозе. Таблетку нужно вводить во влагалище перед сном (6 дней). Микроорганизмы редко развивают устойчивость к средству, но использование препарата меньше 6 дней приводит к его неэффективности в следующий раз. Противопоказания к Флуомизину: аллергия на компоненты, язвы слизистой влагалища, возраст до 18 лет.
- Тержинан. Препарат используют в терапии бактериальных и грибковых инфекций. Благодаря преднизолону в составе, Тержинан имеет противовоспалительные свойства и уменьшает отечность слизистой. Беременные могут использовать Тержинан со второго триместра, в период лактации только с разрешения врача. Перед применением таблетку увлажняют. Во время менструации терапию не прекращают. Курс лечения составляет 10 дней.
- Гексикон. Свечи содержат хлоргексидин биглюконат, благодаря чему оказывают противомикробное и антисептическое воздействие. Гексикон эффективен при вагинозе и кольпите. Можно использовать в период вынашивания и кормления ребенка. Для лечения стрептококка используют по 1 свече 1-2 раза в сутки на протяжении 7-10 дней (беременным 5-10 дней).
Опасность стрептококка
Во время беременности заподозрить стрептококк агалактия можно по частым уретритам и циститам, однако сдать анализ рекомендуется даже здоровым женщинам. Дело в том, что агалактию выявляют у 20% беременных. Если у пациентки рождался инфицированный ребенок, обследование в последующих родах обязательно. У женщины инфекция распространяется скрыто, но у младенца стрептококк может стать причиной осложнений.

Осложнения стрептококка у матери и ребенка:
- инфекции мочеполовых путей;
- послеродовой эндометрит (воспаление в поверхностном слое эндометрия матки);
- хориоамнионит (воспаление оболочек плода);
- самопроизвольный аборт;
- пневмония младенца;
- сепсис неонатального периода;
- эндокардит (воспаление внутренних оболочек сердца);
- менингит (воспаление оболочек мозга).
При лечении стрептококка агалактия отдают предпочтение комплексной терапии пенициллинами или цефалоспоринами. Отдельные препараты выбирают в зависимости от конкретной ситуации. Своевременное обращение к врачу поможет избежать осложнений не только у самой женщины, но также у ее ребенка.
Читайте также:



