Лечение лямблиоза в украине
Лямблиоз — это широко распространенное заболевание, и оно выявляется во всех странах мира. По данным Всемирной организации здравоохранения (ВОЗ), 10–20% населения земного шара инвазировано лямблиями [8]. Однако анализ эпидемиологических обзоров свидетельствует, что показатели распространенности лямблиоза зависят не только от страны, но и от города, возрастной группы, времени года, качества питьевой воды, уровня коммунального благоустройства местности, принадлежности к группам риска, иммунного статуса обследованных, от применяемых диагностических методов и т.д. Согласно статистическим отчетам, инвазированность в США составляет 7,4%, в Норвегии — 3,3%, но наиболее высокие показатели регистрируются в странах Африки, Азии и Южной Америки — до 35% [5, 7]. В Украине, к сожалению, распространенность лямблиоза находится на уровне развивающихся стран.
Впервые лямблии были обнаружены в 1681 г. изобретателем микроскопа Антони ван Левенгуком у больного с жидким стулом. И только в 1859 г. были детально изучены и описаны профессором Харьковского университета Д.Ф. Лямблем. Его имя и дало название этим простейшим. Второе название — жиардиаз — они получили благодаря французскому ученому Альфреду Жиарду, описавшему вид протозойной инфекции Giardia, к которому принадлежат лямблии. Во всем мире сохраняется два названия этого заболевания: лямблиоз и жиардиаз.
В настоящее время на основе морфологических исследований среди представителей рода Giardia trophozoites выделяют три вида лямблий: G.lamblia или intestinalis (имеет до 10 подтипов), G.muris и G.agilis. Патогенной для человека и млекопитающих является только G.lamblia [12].
Источником заражения является человек или млекопитающие. Различают три основных пути передачи лямблиоза: водный, контактнобытовой и пищевой. В детских учреждениях чаще всего основным фактором передачи лямблиоза являются грязные руки детей и, возможно, персонала, объекты и предметы бытовой обстановки, контаминированные цистами паразита (дверные ручки, горшки, игрушки и др.) [9]. Механическим переносчиком цист лямблий могут быть мухи. При загрязнении водопроводной воды цисты сохраняются до 3 мес. Используемые для очистки воды обычные концентрации хлора не оказывают губительного воздействия на цисты лямблий.
От больного в сутки с каловыми массами выделяется до 900 млн цист лямблий, в то время как инфективная доза для человека составляет всего 10–25 цист.
Вегетативная форма неустойчива во внешней среде и погибает через 5–10 минут. Она предназначена для существования в организме человека. Цисты более устойчивы. На предметах при комнатной температуре они сохраняются до 2 недель, а в воде — до 80 суток. Губительны для цист высушивание и высокие температуры. При высыхании они гибнут в течение 1–2 мин, при 70 °С — в течение 30–40 с, при кипячении — мгновенно.
Жизненный цикл лямблий включает две морфологические формы — вегетативную (трофозоиты) и цистированную (цисты).
Вегетативные формы паразитируют в верхнем отделе тонкого кишечника. В процессе своей жизнедеятельности они постепенно спускаются в дистальные отделы тонкой и поперечноободочной кишки, где образуют цисты, и в таком виде выводятся из организма. Процесс образования цист занимает около 10–12 часов [16]. Циста является не только формой защиты лямблии от неблагоприятных факторов внешней среды — это и форма подготовки к делению, так как при повторном попадании в организм человека из цисты уже в течение 10–15 минут образуется сразу два трофозоита (вегетативные формы лямблий), которые в дальнейшем способны к самостоятельному размножению. Причем с такой интенсивностью, что на 1 см 2 слизистой оболочки кишки может находиться до 1 млн лямблий и более [12].
Отсутствие патогномоничных клинических симптомов заболевания, а также широкое распространение паразитов привело к тому, что длительное время они считались непатогенными. Однако впоследствии клиническое наблюдение позволило прийти к выводу, что лямблии не являются безвредными, заражение ими приводит к развитию болезни, которую необходимо вовремя диагностировать и лечить [1].
Наиболее отчетливо изменяется двигательная функция кишечника: появляется склонность к непрерывным сокращениям, спазмам, повышению тонуса кишки, нарушается секреторная функция. Кроме того, нарушение процессов всасывания происходит также вследствие прямого токсического действия лямблий. Угнетение синтеза некоторых ферментов способствует нарушению гидролиза углеводов до моносахаров. В связи с этим развивающаяся диарея имеет, скорее всего, осмотический характер. Снижается абсорбция витамина B12, нарушается Свитаминный обмен. Это указывает, что вещества, продуцируемые лямблиями, прямо или косвенно повреждают структуру микроворсинок тонкой кишки [3].
Лямблии не могут существовать в желчевыводящих путях (желчь убивает их). В связи с этим они не могут быть причиной тяжелых нарушений печени, холецистохолангитов (обусловленная ими рефлекторная дискинезия желчевыводящих путей способствует лишь наслоению вторичной бактериальной инфекции), поражений нервной системы, но создают благоприятный фон для размножения бактерий и дрожжевых клеток.
Клинические проявления лямблиоза крайне многообразны и неспецифичны, в связи с чем многократно пересматривались и переоценивались различные классификации этого заболевания.
Выраженность клинических проявлений зависит как от массивности инвазии, так и от состояния организма [17].
Клинические признаки манифестного лямблиоза можно объединить в несколько групп. В первую очередь для заболевания характерны симптомы со стороны желудочно кишечного тракта: неустойчивость стула, метеоризм, боли в животе (у детей старшего возраста — часто сильные, принимающие язвенноподобный характер), подташнивание, иногда рвота, снижение аппетита [6]. При обследовании у детей чаще всего выявляется:
Таких симптомов интоксикации, как лихорадка, ознобы, рвота, не наблюдается. До сих пор тонкие механизмы угнетающего действия паразита на центральную нервную истему остаются неизученными.
Лямблиозная инвазия может быть причиной аллергических проявлений. По данным некоторых авторов, у 69% больных с аллергодерматозом обнаруживаются лямблии, у 16% — энтеробиоз, а у 3% — аскаридоз [4]. Об аллергодерматозах на почве лямблиоза можно думать тогда, когда десенсибилизирующая терапия не дает эффекта.
И наконец, последним симптомокомплексом является нарушение питания как следствие мальабсорбции.
В целом для клинической картины лямблиоза характерен волнообразный характер с периодами нарастания и стихания гастроэнтерологической симптоматики, хотя нарушения нутритивного статуса, интоксикация и аллергические проявления могут нарастать. В анализах крови часто наблюдается эозинофилия, лимфоцитоз, а по мере прогрессирования заболевания нередко наблюдается гипохромная анемия.
Показаниями к исследованию на лямблиоз являются:
- заболевания пищеварительного тракта с тенденцией к их хроническому течению с частыми, умеренно выраженными обострениями;
- нейроциркуляторная дисфункция, особенно в сочетании с желудочнокишечными нарушениями;
- стойкая эозинофилия крови;
- аллергические заболевания.
Лабораторная диагностика лямблиоза довольно проблематична. Это связано с тем, что диагноз лямблиоза может быть установлен лишь на основании нахождения цист лямблий в фекалиях при копрологическом исследовании. Однако следует учитывать, что при проведении этого обследования результат зачастую ложноотрицательный.
Анализ неудач в выявлении лямблий при исследовании фекалий позволил систематизировать основные причины неудач, ложноотрицательных результатов [2, 4]. К ним относятся:
При устранении данных причин при первом обследовании кала выявление лямблий возможно уже у 76% больных, после второго исследования вероятность увеличивается до 90%.
Таким образом, для оптимизации копрологического исследования необходимо:
- 3–4 кратное исследование кала с различными интервалами (7–8 дней);
- исследование по возможности жидких фракций фекалий (порции, прилежащей к тонкой кишке), собранных из 6–7 мест;
- исключение приема медикаментов перед исследованием на 5–7 дней в связи с возможностью повреждения морфологии цист;
- применение консервантов при невозможности доставки материала в лабораторию в течение короткого времени.
Многочисленными исследованиями доказано, что создание неблагоприятных условий для жизнедеятельности паразита способствует образованию и выделению цист. В качестве провокации можно использовать настой кукурузных рыльцев, современные желчегонные препараты. При этом вероятность обнаружения лямблий, по данным разных авторов, повышается до 90%.
С целью улучшения диагностики используют иммунологические методы исследования (определение специфических антител в крови).
Выявление специфических IgM и IgG к антигенам лямблий методом иммунофлюоресцентного анализа (ИФА) возможно с 12–14-го дня заболевания. После санации IgM быстро исчезают. Их выявление свидетельствует о заболевании лямблиозом. IgG сохраняются до 2 мес. после санации. Однако их определение в крови не является достоверным признаком паразитирования лямблий в настоящий момент, а может свидетельствовать о перенесенной инвазии. Отсутствие специфических иммуноглобулинов у детей с повторным обнаружением цист лямблий является плохим прогностическим признаком и требует от врача применения индивидуальных схем лечения. Достаточно часто антитела к лямблиям не обнаруживаются у пациентов с иммунными дисфункциями.
При обнаружении возбудителя лямблиоза проводят специфическую терапию этого заболевания.
Лечение больного с лямблиозом включает несколько этапов [13]. Перед проведением терапии больному необходимо:
1) тщательное соблюдение личной гигиены;
2) установление диеты и режима питания, направленных на создание условий, ухудшающих размножение лямблий (ограничение углеводов и исключение молочных продуктов); введение продуктов, являющихся нутритивными сорбентами (каши, отруби, печеные яблоки, груши, сухофрукты, растительное масло);
3) очищение билиарной системы, желчного пузыря и кишечника один раз в 6–7 дней: прием натощак 25% раствора сернокислой магнезии (в зависимости от возраста) или 30–50% раствора сорбита или ксилита;
4) назначение спазмолитических препаратов сроком на 1 неделю;
5) устранение дисфункциональных расстройств желудочнокишечного тракта + антидепрессивный эффект (гастритол — по 20–30 капель 3 р/д, 2 нед.);
6) устранение Ввитаминной недостаточности и повышение устойчивости нервной системы (Ввитаминные комплексы — 2 нед.);
7) эффективность этиотропной терапии повышается на фоне приема витамина С.
В отношении этиотропной терапии необходимо отметить, что в последнее время все чаще появляются публикации о развитии резистентности лямблий к таким ранее широко применяемым препаратам, как метронидазол и тинидазол [10, 14]. К тому же такие противопоказания при назначении этих препаратов, как беременность, а при назначении тинидазола — еще и болезни крови, расстройства центральной нервной системы, наличие побочных реакций в виде преходящей лейкопении, головокружения, локомоторной атаксии, делают их использование ограниченным.
В связи с этим в настоящее время продолжаются поиск и разработка новых способов лечения данного недуга. Одним из современных средств нового поколения при этиотропном лечении лямблиоза является Макмирор (нифуратель), синтезированный научноисследовательской лабораторией Polichem, Италия. Нифуратель — производное нитрофурана, отличительной особенностью которого является наличие в химической формуле тиоэфирной группы (SCH3), благодаря которой существенно расширяется спектр противомикробного и противопротозойного действия нифурателя и не вырабатывается устойчивости к препарату.
Спектр антибактериальной активности нифурателя:
- простейшие: Lamblia intestinalis, Trichomonas vaginalis, Entamoeba histolytica;
- патогенные грибы: Candida albicans, Microsporum spp., Trichophyton spp.;
- бактерии: а) грамотрицательные: E.coli, Shigella spp., Salmonella spp., Proteus spp., Klebsiella spp., Vibrio cholerae; б) грамположительные: Staphylococcus spp., Streptococcus spp., Helicobacter pylori.
Нифуратель блокирует ряд энзимных цепочек и ингибирует синтез белка в рибосомах на самых ранних этапах трансляции (в отличие от других антибактериальных средств, действующих на белковый синтез). Это препятствует появлению устойчивых штаммов микроорганизмов и развитию перекрестной резистентности (рис. 1).
Важной особенностью препарата Макмирор является то, что он практически полностью элиминируется почками, не затрагивая при этом дезинтоксикационные резервы печени, в то время как метронидазол элиминируется клетками печени [11].
Кроме того, очень важной особенностью является способность нифурателя угнетать рост патогенной флоры (E.сoli с измененной ферментативной активностью, грибы рода Candida) в кишечнике, при этом наблюдается рост бифидо и лактобактерий (табл. 1).

Макмирор (нифуратель) применяется у детей с 6 лет из расчета 30 мг/кг/сут за 2 приема, а у взрослых — по 2 таблетки после еды 3 раза в день в течение 7 дней.
Побочные эффекты возникают редко, поэтому препарат рекомендован в педиатрической практике. В связи с изложенным целью нашего исследования стало изучение клиниколабораторной эффективности препарата Макмирор у больных лямблиозом.
МАТЕРИАЛЫ И МЕТОДЫ
Под наблюдением находилось 78 человек. Среди них 46 детей и подростков от 6 до 18 лет, а также 32 пациента в возрасте старше 18 лет. Наблюдение всех больных осуществлялось на базе инфекционных отделений Луганска и Луганской области. Во всех случаях диагноз установлен на основании обнаружения цист лямблий при копрологическом обследовании фекалий. Пациенты были разделены на 2 группы. Больные 1й группы (n = 34) получали в качестве противопаразитарного лечения метронидазол: пациенты младше 8 лет — по 375 мг в сутки, старше 8 лет — по 500 мг в сутки (в 2 приема). Больные 2й группы (n = 44) получали Макмирор (нифуратель), который назначался детям по 15 мг/кг 2 раза в день, взрослым — по 400 мг (2 таблетки) 3 раза в день после еды. Курс терапии составил 10 дней.
Клиническая картина обследуемых больных в двух группах до лечения была сходной и характеризовалась диареей, болями в животе, метеоризмом, слабостью, тошнотой, аллергодерматозами, повышенной утомляемостью, без достоверных отличий между группами.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
После проведенного курса терапии при контрольном обследовании пациентов было установлено, что такие симптомы, как слабость, снижение аппетита, различного характера боли в животе, периодические головные боли, исчезали в среднем на 2–3 дня раньше при лечении, включающем в качестве этиотропного препарата Макмирор (табл. 2, рис. 2).
Метеоризм, повышенное урчание в кишечнике при пальпации были на 4,1 дня продолжительнее при терапии, в комплексе которой использовался метронидазол. Высыпания различного характера, напоминающие аллергодерматозы, сохранялись более продолжительно, чем при терапии с применением препарата Макмирор.

К концу терапии у больных, получавших Макмирор, полностью исчезала эозинофилия. В гемограмме пациентов, принимавших метронидазол, только у 67,6% отмечалась нормализация относительного содержания эозинофилов, а у 32,4% наблюдалось лишь снижение эозинофилии, что свидетельствует о неполной санации патологического процесса.
Дискинезия желчевыводящих путей после проведенной терапии наблюдалась во 2й группе в 1,5 раза реже.
Повторное обнаружение лямблий при лечении препаратом Макмирор зарегистрировано у 6,8% обследуемых, в то время как при терапии метронидазолом — у 20,6%.
Полученные результаты позволяют сделать вывод о высокой клиниколабораторной эффективности препарата Макмирор при лечении лямблиоза. Кроме того, широкий спектр противомикробного и противопротозойного действия нифурателя является очень важным свойством препарата, так как лямблиоз довольно часто протекает на фоне других кишечных заболеваний.
Макмирор хорошо переносился всеми пациентами. Ни один больной не указывал на побочные эффекты или непереносимость препарата. Поэтому не потребовалось досрочной отмены данного лекарственного средства или дополнительного назначения других лекарств.
Профилактика лямблиоза проводится в комплексе мероприятий против кишечных инфекций и гельминтозов [15]. Очень важно строгое соблюдение санитарногигиенических правил в быту и в детских учреждениях. Цисты выделяются во внешнюю среду носителями в огромных количествах, поэтому для профилактики лямблиоза необходимо строгое соблюдение мер по предотвращению фекального загрязнения окружающей обстановки, пищевых продуктов и воды, строгое соблюдение правил личной гигиены. Вместе с тем необходимы меры по обезвреживанию источника возбудителя.






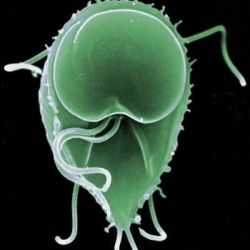
Лямблиоз – что это
Лямблиоз у взрослых протозойная инвазия, протекающая преимущественно с поражением тонкой кишки и сопровождающаяся у части больных аллергическими и неврологическими и симптомами. Лямблиоз широко распространен среди крыс, мышей, кроликов, собак, кошек и других видов животных. Источником инфекции для человека является человек, выделяющий цисты лямблий, и, возможно, некоторые виды животных, с которыми человек часто контактирует.
Лямблии у ребенка. Как свидетельствуют статистические данные, заражается лямблизом рано или поздно каждый третий ребенок. Лямблиоз является банальной паразитарной инфекцией. Это довольно распространенная патология, так как в первую очередь связана с несоблюдением правил личной гигиены. В детском организме лямблии локализуются в тонком кишечнике и в печени, при этом нарушают их нормальное функционирование.
Причины лямблиоза – возбудитель заболевания представитель группы простейшие, одноклеточный паразит, который называется лямблия. Источник инфекции- больной человек, а также домашние животные и скот. Путь передачи болезни фекально-оральный, лямблии попадают во внешнюю среду с фекалиями. В организм человека проникают через рот с грязными руками, через зараженную воду, продукты питания или детские игрушки. Заболевание высоко заразное, болеют представители всех возрастных групп, но чаще всего дети, посещающие детские учреждения. Повторное заражение возникает редко.
Симптомы лямблиоза у взрослых
Возможно бессимптомное течение болезни. Характерными симптоматическими проявлениями ляблиоза являются: боли в правом подреберье, боли вокруг пупка и подложечкой, в некоторых случаях, боли имеют приступообразный характер. Лямблии у взрослых симптомы - у больного отмечается повышение температуры тела, плохой аппетит, боли в голове, тошнота, рвота, отрыжка, вздутие живота, изжога, раздражительность, общая слабость, бессонница, диарея, быстрая утомляемость, зуд кожи, крапивница, одышка, покраснение кожи, аллергический ринит, артрит, конъюнктивит, блефарит.
Лямблии у ребенка симптомы - если в детский организм попало одновременно огромное количество цист лямблий, то заболевание протекает в таком случае в острой форме и очень быстро развивается. У малыша резко понижается аппетит, он почти совсем отказывается от употребления пищи.
Симптомы лямблиоза у детей - у ребенка может возникать тошнота, а в некоторых случаях и рвота. Кроме этих симптомов очень часто у ребенка наблюдается повышение температуры тела, иногда она повышается до тридцати девяти градусов. Лямблиоз у детей симптомы у малыша может возникнуть вздутие животика, обширные высыпания, которые похожи на краснуху. В основном острая форма заболевания возникает о очень маленьких деток, которым еще не исполнилось три года. Это связано с тем, что у очень маленьких деток еще не очень хорошо развита иммунная система. Лямблиоз симптомы у женщин - в целях диагностики проводится анализ жалоб пациента и анамнеза болезни, выполняется общий осмотр. Проводится лабораторная диагностика: обнаружение лямблий в кале, выполняется анализ крови, иммуноферментный анализ, проводится определение антигенов в кале. Необходима консультация инфекциониста и гастроэнтеролога.
Профилактика лямблиоза
Лямблиоз профилактика важно соблюдать правила личной гигиены, мыть руки перед принятием пищи, употреблять очищенную питьевую воду, при необходимости проходить своевременное лечение.
Как избавиться от лямблий у взрослых - при лечении больных лямблиозом, пациенту назначается прием противопротозойных и противомикробных лекарственных средств, спазмолитических препаратов, ферментов, желчегонных средств, энтеросорбентов, витаминов группы В и С. Также обязательно соблюдать диету, исключить из рациона сладости, острые, жирные и жаренные продукты, рекомендовано употреблять больше фруктов и овощей. Необходимо соблюдать режим дня, высыпаться, заниматься спортом.
- - Уничтожают и выводят из организма личинки и яйца
- - Выводят токсины и отходы жизнедеятельности паразитов
- - Восстанавливают кишечную флору, в т.ч. от последствий приема антибиотиков
- - Оздоравливают организм
- - Укрепляют иммунную систему
Рекомендуемые препараты - эффективность доказана клинически.

Крамарев С.А.доктор медицинских наук, профессор, заведующий кафедрой детских инфекционных болезней Национального медицинского университета им. А.А. Богомольца, главный детский инфекционист МЗ Украины Лямблиоз - широко распространенное протозойное заболевание, течение которого может варьировать от субклинической до тяжелой формы.
Возбудителем лямблиоза является Lamblia intestinalis (Lamblia Giardia). В организме человека и животных лямблии существуют в двух формах. В виде вегетативной формы они находятся преимущественнов верхних отделах тонкой кишки, а при попадании в толстую кишку превращаются в цисты (споровая форма), которые с испражнениями выделяются во внешнюю среду. Во влажных условиях, в тени, цисты сохраняют свою жизнедеятельность до70 дней, в почве - до 9-12 дней, а при недостатке влаги - 4-5 дней .
Основным источником инфекции является человек. Однако установлено, что лямблии паразитируют в организме кошек, собак, мышевидных грызунов. От больного ребенка в сутки с каловыми массами выделяется до 900 млн. цист возбудителя, в то время как заражающая доза составляетвсего 10-100 цист.
Различают три основных пути передачи лямблиоза: водный, контактно-бытовой и пищевой. Доминирует водный путь. Заражение происходит чаще всего при употреблении плохо очищенной водопроводной воды или воды из открытых водоемов. В случае контактно-бытового пути заражение осуществляется через загрязненныецистами предметы обихода: белье, игрушки, посуда и т.п. У детей, имеющих вредные привычки, такие как сосание пальцев, карандашей, ручек, кусание ногтей, практически в 100% случаев выявляются лямблии. Возможно заражение при употребленииинфицированных цистами пищевых продуктов.
Поступая через рот, цисты минуют бар ьер желудка (их оболочки являются кислотоустойчивыми) и попадают в двенадцатиперстную кишку, где из одной цисты образуются две вегетативныеформы. Лямблии прикрепляются к ворсинкам слизистой оболочки проксимальных отделов тонкой кишки.
Здесь они адсорбируют продукты расщепления пищи. Паразитирование лямблий в тонкой кишке сопровождается рядом патологических эффектов:
· внедрение в слизистую оболочку тонкой кишки вызывает развитие воспаления в ней, что является результатом цитопатического воздействия продуктов жизнедеятельности паразита;
· в результате воспаления в слизистой оболочке кишки возникаютсубатрофические и атрофические изменения, приводящие к повреждению щеточной каймы и развитию мальабсорбции, вторичной ферментопатии;
· нарушение связывания желчных кислот является причиной кожного зуда, нарушения моторики кишечника, дискинезии желчевыводящих путей;
· снижение синтеза секреторного иммуноглобулина А ведет к хронизации воспалительных процессов в желудочно-кишечном тракте;
в результате длительной персистенции лямблий, воздействия их метаболитов на организм формируется синдром хронической эндогенной интоксикации, вторичной иммунной недостаточности, сенсибилизации организма.
У большей части больных лямблиоз протекает в субклинической форме. При массивной инвазии заболевание протекает с выраженной клинической симптоматикой и имеет острое или хроническоетечение.
Острый лямблиоз встречается чаще у детей раннего возраста и характеризуется диарейным синдромом в виде типичной острой кишечной инфекции с преимущественным поражением тонкой кишки.Обезвоживание для острой лямблиозной инфекции не характерно. Заболевание протекает на фоне нормальной или субфебрильной температуры тела. Длительность процесса составляет не более 5-7 дней.
Хроническое течение лямблиоза наблюдается преимущественно у детей дошкольного возраста и имеет рецидивирующий характер.
Для хронической формы заболевания наиболее характерны следующие симптомы:
· Общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон, появление тиков и гиперкинезов (в виде вредных привычек).
· Изменения кожных покровов:
· бледность, особенно кожи лица (при нормальных цифрах гемоглобина) и носа ("мраморная" белизна кожи носа);
· неравномерность окраски кожи в сочетании с ее субиктеричностью, буровато-иктеричной окраской кожи шеи, боковых поверхностей живота, подмышечных складок;
· фолликулярный точечный кератоз, сухость кожи, создающих впечатление так называемой "гусиной кожи" с преимущественной локализацией на разгибательных поверхностях рук и ног, боковых поверхностях живота;
· изменение окраски и сухость кожи ладоней;
· поражение каймы губ (от легкой сухости до хейлита);
· Стойкая обложенность языка.
· Вздутие живота, метеоризм, урчание в кишечнике, неустойчивыйстул с чередованием поносов и запоров.
· Болезненность живота при пальпации в правом подреберье и выше пупка, в точках проекции желчного пузыря.
· В общем анализе крови у детей раннего возраста имеет место лейкоцитоз, эозинофилия, моноцитоз, анемия, а у детей старшего возраста - лейкоцитоз, эозинопения, моноцитопения, замедленная СОЭ.В зависимости от преобладания тех или иных симптомов выделяют следующие клинические формы заболевания: кишечную, гепатобилиарную, астеноневротическую, токсико-аллергическую, анемическую исмешанную.
При кишечной форме отмечаются выраженные диспептические и абдоминальные синдромы. Это неустойчивый стул, чередование запоров и поносов, стеаторея, мальабсорбция, умеренные боли в животе, вздутие живота, тошнота, снижение массы тела, отставание в физическом развитии.
Для гепатобилиарной формы лямблиоза характерна дискинезия желчевыводящихпутей со спазмом или атонией сфинктеров, холестаз. Нередко поражение желчевыводящих путей сочетается с гастритом, гастродуоденитом, панкреатитом.
При астеноневротической форме лямблиоза симптомы со стороны желудочно-кишечного тракта выражены умеренно или слабо. На первый план выступают головные боли, раздражительность, утомляемость, нарушение сна, нейроциркуляторная дистония.
Токсико-аллергическая форма болезни характеризуется более частыми острымиаллергическими состояниями (крапивница, отек Квинке). Течение острого аллергоза при лямблиозе упорное, затяжное. Он с трудом поддается медикаментозной терапии. Нередко имеет место развитие атопического дерматита, который имеет непрерывно-рецидивирующее течение. У некоторых больных возможно поражение суставов.
Самым доступным методом лабораторной диагностики лямблиоза у детей является копрологическое исследование. Однако следует отметить, что цисты лямблий в кале можно обнаружить не всегда. С целью повышения эффективности метода необходимо:
для забора использовать жидкие фракции фекалий из последней порции, собранные из 5-7 мест;
консервирование в течение нескольких дней порций жидких фекалий в стеклянной посуде с 10% раствором формалина или поливинилалкоголя;
окраска мазка фекалий раствором Люголя или трихромоген-токсилина железа;
Кроме фекалий желательно провести исследование дуоденального содержимого (порции А и Б).Для серологической диагностики лямблиоза используют метод ИФА. Специфическиеантитела обнаруживаются в крови через 2-4 недели после заражения. Следует иметь в виду, что противолямблиозные антитела могут обнаруживаться в крови еще в течение 4-6 недель после санации.
При назначении лечения лямблиоза у детей необходимо учитывать следующие факторы:
выраженность и длительность клинических симптомов лямблиоза;
наличие фоновых и сопутствующих заболеваний;
эффективность противолямблиозной терапии, которая проводилась раньше;
возможный источник инфекции (члены семьи, детские коллективы).Начинать лечение хронического лямблиоза с применения противопаразитарных препаратов нецелесообразно, так как это может привести к выраженной реакции повреждения с возникновением токсико-аллергических осложнений и обострения клинических симптомов заболевания. Поэтому лечение в таких случаях следует проводить в 3 этапа:
I этап - ликвидация эндотоксикоза, механическое удаление лямблий,улучшение ферментативной активности кишечника, коррекция иммунологической защиты. В зависимости от степени выраженности симптомов заболевания I этап проводится на протяжении 1-2 недель и включает:
диету, которая направлена на создание условий, ухудшающих размножение лямблий (каши, сухофрукты, овощи, растительное масло); ограничение употребления углеводов;
прием желчегонных препаратов, при этом преимущество отдается холекинетикам и холеспазмолитикам;
назначение энтеросорбентов (силикатные, алюмосиликатные, органоминералы);
ферментотерапию (по результатам копрограммы);
II этап - противопаразитарная терапия.
III этап - повышение защитных сил организма и создание условий,которые препятствуют размножению лямблий в кишечнике и желчном пузыре. Для этого назначается диета, которая улучшает перистальтику кишечника (крупяные каши, овощные и фруктовые пюре, печеные яблоки, свежие фрукты и овощи,кисломолочные продукты). С целью создания среды, способствующей разрушению цист лямблий, рекомендуется отвар березовых почек в течение 2-3 недель, а после 2-недельного перерыва - прием отвара семян толокнянки еще на протяжении 2 недель.
Для коррекции иммунного ответа назначаются растительные адаптогены(эхинацея, элеутерококк и т. п.), поливитаминные комплексы. Для ликвидации дисбиоза кишечника, ферментопатии назначают пробиотики, пребиотики, ферментные препараты. Третий этап занимает в среднем 2-3 недели.
Для профилактики лямблиоза необходимо:
употреблять только фильтрованную водопроводную или кипяченую воду;
проводить в закрытых организованных детских коллективах обследование детей и персонала 2 раза в год, а при выявлении лиц, выделяющих цисты лямблий, санировать всех членов семьи.
Рекомендуемые препараты - эффективность доказана клинически.
1. Лямблиоз у детей. Методические рекомендации (Н. И. Зрячкин, Ю.С. Цека, Т.Ю. Гроздова и соавт.), Саратов, 2002, 24с.
2. Мамчур В.И., Суременко Н.С., Крауз В.А. Этиотропная фармакотерапия протозойных инфекций и глистных инвазий. Днепропетровск-Санкт-Петербург, 1997, 123с.
3. Addis D.G, Juranek D.D., Spencer H.C. Treatment of chealdren with asymptomatic and non diarrheal Giardia infection. Pediatr.Infect. Dis., 1991, N 10, p. 843-846.
4. Davies E. G., Elliman D. A., Hart C. A. Manual ChildhoodInfection. Edinburg: Saunders, 2001, 514 p.
Читайте также:


