Если чесотка или постскабиозный дерматит
Причины развития заболеваний
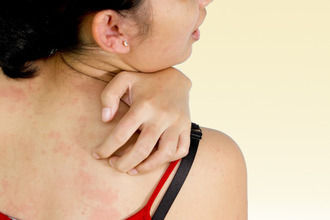
Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
- лекарства;
- пищевые продукты;
- косметика;
- бытовая пыль;
- шерсть и выделения животных;
- химикаты;
- латекс.
Аллергия развивается вследствие дисфункции иммунной системы. В качестве провокаторов выступают разные факторы:
- генетический (отягощенная наследственность);
- инфекционный (заражение вирусами, бактериями, грибами, гельминтами);
- воспалительный (хронические заболевания пищеварительной, респираторной системы).
Дерматитом называют воспалительное поражение кожи. Оно может быть вызвано такими триггерами как:
- Солнечная радиация.
- Высокая или низкая температура.
- Сок растений.
- Механическое воздействие (давление, трение).
- Электрический ток.
- Контакт с химическими веществами.
Существует разделение дерматитов на простые (от воздействия раздражающих веществ) и аллергические (возникают при контакте с соединениями, обусловливающими формирование индивидуальной иммунной чувствительности – сенсибилизации). Для них чаще характерно острое течение – старт симптомов после соприкосновения с провоцирующим компонентом. Отличие аллергии от дерматита не всегда прослеживается четко или есть вообще – все зависит от того, что лежит в основе патогенеза (механизма развития) болезни – раздражение или сенсибилизация, то есть вовлечение иммунитета.
Что же касается чесотки, то это – паразитарное заболевание кожи, разновидность локальной (местной) инфекции. Есть конкретный возбудитель – клещ Sarcoptes scabiei, черепахообразное насекомое, самки которого откладывают яйца и наиболее активны в ночное время суток. При неблагоприятном течении (отсутствии терапии или неправильном ее осуществлении) заболевание может осложниться возникновением аллергических реакций со стороны кожных покровов.
Таким образом, поражение кожи при аллергии имеет иммунопатологический, а при чесотке – инфекционный генез.
Характерные симптомы
Тактика дифференциальной диагностики построена на сравнении объективных клинических признаков, выявленных у пациента и ожидаемых при той или иной форме патологии. Чтобы отличить одну болезнь от другой, важно знать, какие симптомы им свойственны.
Развивается после соприкосновения с агрессивными средами: химикатами, соком растений, металлами. При этом для появления симптомов достаточно единственного эпизода контакта. Наблюдаются такие признаки как:
- покраснение;
- отек, зуд;
- трещины;
- сыпь в виде пузырьков или крупных полостных элементов;
- жжение, болезненность.
При хронической форме заболевания изменения выражены не так ярко, как при остром течении, однако к ним присоединяются дополнительные признаки. Это уплотнение и гиперпигментация кожи, многочисленные следы расчесов. Пациента беспокоит постоянный зуд.
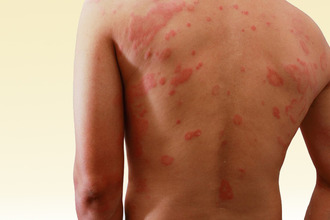
Возникает, если организм человека уже сенсибилизирован к раздражителю.
Первый контакт не приводит к развитию симптомов, однако уже через 7–14 дней, когда в процесс активно включается иммунная система, повторное соприкосновение вызывает ряд патологических изменений – таких как:
- ярко выраженное покраснение;
- припухлость, сопровождающаяся зудом;
- ощущение покалывания, жжения;
- возникновение пузырьков, пятен.
При любой форме контактного дерматита, будь то аллергический или простой тип, симптомы проявляются в четко очерченных границах области соприкосновения с провоцирующим веществом. В случае хронического течения характерна сухость кожи (вплоть до образования трещин), участки гиперпигментации.
Заболевание, обусловленное наследственными факторами, активизация которых произошла под действием провокаторов из окружающей среды (например, инфекций). Часто сочетается с аллергическим ринитом и бронхиальной астмой. Характерны следующие симптомы:
- Зуд кожи.
- Покраснение (эритема), припухлость.
- Пузырьки, узелки, трещины.
- Участки мокнутия, корки.
- Сухость, шелушение.
- Участки уплотнения.
Атопический дерматит – это форма аллергии, которая чаще всего начинается в детском возрасте. Поражается кожа волосистой части головы, лица, нижних конечностей. В дальнейшем – туловище, задняя поверхность шеи, руки. Хорошо видны следы расчесов, больных беспокоит навязчивый зуд, мучительная сухость. Процесс характеризуется хроническим рецидивирующим (с эпизодами обострений) течением, вероятно присоединение вторичной инфекции.
Паразит попадает в организм при контакте с больным человеком, его одеждой, постельным бельем, полотенцем. Между детьми болезнь может передаваться через игрушки. Пробуравив поверхностный слой кожи, клещ создает ходы – в них находятся яйца. Время от момента заражения до возникновения симптомов, то есть инкубационный период, бывает стандартным или затяжным. В первом случае он длится от 7 до 10 дней, во втором – около полутора месяцев.
Классический симптом чесотки – кожный зуд, резко интенсифицирующийся в ночное время суток.

Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
- сыпь в виде узелков и пузырьков, или везикул (бывают расположены попарно);
- грязно-серые линии в форме зигзагов (от 0,3 до 1 см длиной) – чесоточные ходы;
- расчесы, кровянистые корочки.
Длительно существующий процесс характеризуется образованием гнойничковых элементов, связанных с присоединением инфекции. Ходы клеща имеют несколько мест излюбленной локализации:
- между пальцами на руках;
- между бедрами;
- на груди, ягодицах, пояснице, животе.
Женщины могут заметить ходы на сосках, мужчины – на наружных половых органах. У детей клещ поражает еще и подошвы, ладони, лицо.
Дифференциальная диагностика
Клиническая картина может быть очень схожей, а это грозит неправильным лечением и, соответственно, отсутствием выздоровления. Кроме того, при паразитарной инфекции высока вероятность заражения окружающих. Отличить чесотку от аллергии можно по ряду дифференциальных признаков. Рассмотрим наиболее значимые из них в таблице:
| Критерий | Чесотка | Дерматит | ||
|---|---|---|---|---|
| Аллергический контактный | Простой | Атопический | ||
| Наличие инкубационного периода | Да, 7–10 дней (до 1,5 мес.) | Есть этап формирования сенсибилизации | Не бывает, возникает сразу после соприкосновения с раздражителем | Отсутствует |
| Локализация элементов сыпи | Руки, ноги: кисти, запястья, локти, стопы. Подмышки, у женщин – молочные железы, у мужчин – наружные половые органы | В зоне, на которую попадает провокатор | В любом участке контакта | Сгибательные области (колени, локти), волосистая часть головы, шея |
| Ключевые признаки | Чесоточные ходы, ночной зуд, расчесы, кровянистые корочки. Попарно расположенные высыпания | Покраснение, отек, жжение, болезненность, пузырьки. При постоянном повреждении – уплотнение, гиперпигментация. Наличие желания чесать кожу. | Эритема, припухлость, везикулы, узелки, утолщение, сухость и усиление рисунка кожи, геморрагические корочки. Зуд, шелушение. | |
| Особенности | Обнаружение клещей-возбудителей при микроскопии соскобов | Исчезновение симптомов после прекращения действия вещества, обусловившего их появление | Рецидивирующее течение | |
Важно помнить, что у больного может быть несколько форм патологии одновременно; к тому же, нельзя исключать присоединение вторичной инфекции (бактериальной, грибковой природы).
Дополнительные методы диагностики
Целенаправленный поиск начинается с опроса больного. Так получают данные анамнеза (сведения о развитии заболевания), имеющие значение для дальнейшего исследования природы нарушений:
- При чесотке – факт соприкосновения с больным.
- При аллергии – наличие чувствительности к каким-либо чужеродным веществам.
- При простом дерматите – внезапное появление симптомов при первом контакте с раздражителем.
Также применяют лабораторные методы:
- общий анализ крови (при воспалении нарастает уровень лейкоцитов, при индивидуальной непереносимости – процент эозинофилов);
- соскоб кожи в области чесоточного хода и извлечение клеща иглой с последующей микроскопией (обнаруживается паразит, яйца, личинки);
- иммуноферментный анализ (ИФА) для выявления антител при аллергии.
Если возникает подозрение на наличие индивидуальной чувствительности, могут выполняться кожные пробы.
На предплечье или спину наносится подготовленное вещество-провокатор, проводится наблюдение за реакцией. Возникновение зуда, волдыря, покраснения, отека – положительные критерии диагностики аллергии. Метод не предназначен для использования в острый период проявлений, неинформативен на фоне приема антигистаминных и глюкокортикостероидных препаратов. Его не применяют, если есть риск анафилактического шока.
Если кожа покраснела, на ней появились высыпания и она постоянно зудит, то ваозможно вы заразились чесоткой или атопическим дерматитом. Выявим основные призщнаки этих заболеваний и способы лечения.
Определение симптомов атопического дерматита
Во время обострения необходимо использование более активного ухода за кожей с использованием косметических средств и/ или медикаментозного лечения, если это нужно.
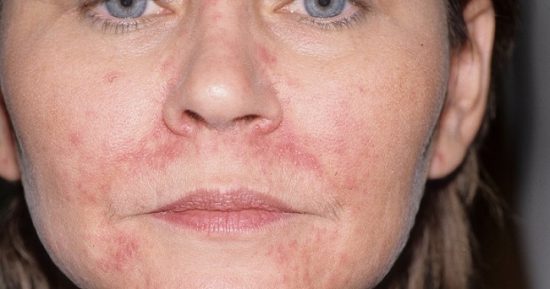
Атопический дерматит (также известный как атопическая экзема) — это хроническое заболевание кожи, которое поражает новорожденных, детей и взрослых — на теле, а также на лице. Оно характеризуется сухой, раздраженной кожей, которая чешется и зудит, становится утолщенной и может трескаться, а иногда и кровоточить. Единой причины возникновения заболевания не выявлены, но больные имеют дефицит влаги и нарушение обмена жирных кислот, что приводит к повреждению защитной функции кожи.
Около 10% населения мира (10-20% детей и 2-5% взрослых) страдают на атопический дерматит, и количество жалоб растет. Действительно, за последние 30 лет число больных выросло на 200-300%.
Атопический дерматит наиболее распространен среди младенцев и детей. 90% пациентов почувствовали первые симптомы в возрасте до пяти лет, а 80% — в двух. Как показывают исследования, среди больных немного больше женщин, чем мужчин, к тому же это преимущественно болезнь Западного мира.
В неактивной фазе кожа лица может быть сухой и очень сухой, слегка шелушиться, иметь цвет от розового до красного, а основные участки проявления — щеки, волосистая часть головы, лоб, кожа вокруг глаз и за ушами. Возможно образование небольших зарубцьованих трещин.
Более проблемная, как физически, так и психологически, фаза обострения, когда больные ощущают легкий или сильный зуд, кожа приобретает красный или темно-красного цвета, покрывается неравномерными ранками, болит, шелушится и даже слегка кровоточит.
Если Вы не уверены в Ваших симптомах, обратитесь за консультацией к врачу или дерматологу.
Атопический дерматит — также известный как атопическая экзема — это хроническое заболевание кожи, которое поражает кожу на лице и теле новорожденных, детей и взрослых.
1. Нарушение барьерной функции способствует попаданию мікроорганізів в кожу
2. Активация иммунных клеток, воспаление
3. Зуд
Пораженные участки варьируются от человека к человеку. Типичные симптомы: сухая, раздраженная кожа, которая шелушится.
Количество жалоб на атопический дерматит растет, особенно в Западном мире, наблюдается двойное, а иногда и тройное увеличение числа случаев по сравнению с 1980-ми годами. Для возникновения атопического дерматита нет убедительных причин, но есть доказательства его связи с астмой и сенной лихорадкой.
Болезнь поражает преимущественно детей — во всем мире болеет 10-20% детей, тогда как среди взрослых поражено только 2-5%.
У взрослых сыпь, как правило, возникает на шее и в зоне декольте, на внутренней поверхности локтей и коленей, на руках и ступнях ног, а также на лице и коже головы. Для детей и новорожденных симптомы и пораженные участки могут несколько відрізняютися.
Люди с атопическим дерматитом часто испытывают дополнительные неудобства — такие как отсутствие сна, стресс, предубеждение и отсутствие уверенности в себе. Как и в случае обычного ежедневного ухода за кожей, определенные изменения в образе жизни могут облегчить симптомы, например, носить одежду из хлопка, сохранять пониженную температуру тела для ухода потоотделение и избегать пищевых продуктов, которые могут спровоцировать появление симптомов.
Не выявлено единой причины возникновения атопического дерматита, однако существует ряд факторов, которые способствуют его развитию.
Например:
- Доказано наличие связи между атопическим дерматитом, сенной лихорадкой и астмой, исследования показывают, что если один или оба родителя страдают на любой или все эти заболевания, то у их ребенка, скорее всего, будет развиваться атопический дерматит. Действительно, если оба родителя имеют атопическую кожу, вероятность того, что ребенок тоже будет ее иметь, составляет 60-80%. Дети наследуют от родителей дефицит філагріну, что вызывает у них недостаточное естественное увлажнение.
- Географическое положение может играть важную роль в развитии заболевания. Его распространенность значительно больше в западном мире и случаи значительно чаще в городах, чем в сельской местности. Холодный климат, вероятно, также повышает риск. Например, ямайские дети, которые растут в Лондоне (где загрязнение высокое, а температура относительно низкая), могут заболеть атопическим дерматитом с вдвое большей вероятностью, чем те, которые живут на Ямайке.
- Существуют доказательства, что возраст женщины, в котором она рожает, влияет на риск иметь ребенка атопичную кожу — чем старше мать, тем выше вероятность.
Эти патогенетические факторы приводят к сухости кожи и нарушению ее защитной функции.
Когда больные чешутся, они повреждают кожный барьер, оставляя нижние слои доступными для бактерий и воздействий окружающей среды, таких как раздражители, аллергены и загрязнения.
Существует четыре патогенетических фактора атопического дерматита:
1. Врожденная недостаточность филагрина; нехватка природных увлажняющих факторов (ПВФ), таких как аминокислоты.
2. Нарушение эпидермального липидного обмена (церамиды, холестерин и свободные жирные кислоты) и нарушение формирования липидного барьера.
Это приводит к сухости кожи с нарушенной барьерной функцией. В этом случае кожа становится открытой для инфекций:
3. Рост бактерий (золотистый стафилококк) и секреция супер-антигенов.
4. Факторы среды, такие как раздражители, аллергены, загрязнения.
Сухая и раздраженная кожа приводит к воспалению и зуду. Постоянный зуд может привести к постоянного расчесывания. Оно повреждает кожный барьер, что способствует развитию влажной среды для размножения бактерий. А это, в свою очередь, вызывает раздражение и последующее зуд и воспаление. Так цикл атопичной кожи замыкается.
Существует много других материалов и химических веществ, которые могут способствовать развитию или усугубить существующие симптомы, среди них:
- одежда и материалы — в частности, шерсть и нейлон
- некоторые пищевые продукты — молочные продукты, орехи, моллюски и др
- алкогольные напитки
- аллергия на домашних клещей, пыль или пыльца
- моющие средства
- формальдегид
- дым от сигарет
На симптомы атопического дерматита могут повлиять и эмоциональные факторы, в частности:

Употребление алкогольных напитков может спровоцировать симптомы атопического дерматита.
Во время неактивной фазы нужно ежедневно, регулярно и последовательно пользоваться смягчителями (или увлажнителями). В этих кремах, лосьонах и олійках высокая концентрация жиров, что помогает сохранить кожу эластичной, увлажненной и защищенной от раздражителей. Поскольку кожа увлажняется, она меньше чешется, и менее вероятно, что кожный барьер повредится из-за царапины.
Во время обострений необходим более активный уход, который поможет уменьшить любые воспаления и зуда. в фармацевтических препаратах, как правило, используют кортикостероиды, так как они являются очень эффективными и быстродействующими, и облегчают зуд в сложных случаях обострений.
Однако гидрокортизон нельзя применять длительно, особенно для младенцев и детей, потому что его длительное использование может сделать кожу тоньше. Кроме того, гидрокортизон можно применять на значительных участках кожи, а его эффективность снижается при непрерывном использовании.

Использование гидрокортизона возможное для успокоения симптомов атопического дерматита. Долгосрочное использование не рекомендуется, поскольку гидрокортизон может приводить к утоньшение кожи.
Ежедневная личная гигиена очень важна для успокоения симптомов атопического дерматита на лице. Для облегчения симптомов можно также внести некоторые изменения в образ жизни.
Например:
- Поддерживайте низкую температуру, особенно ночью. Потение вызывает раздражения и зуда.
- Храните кремы и мази в холодильнике, потому что охлажденные смягчители обеспечивают дополнительное облегчение зуда.
- Отдыхайте в местах с прохладным или умеренным климатом — чтобы не было ни слишком жарко, ни слишком холодно.
- Занимайтесь медитацией и йогой, чтобы снять стресс.
- Плескайтесь, а не чешитесь. Оба этих действия успокаивают кожу, но похлопывание не разрушает кожный барьер.
- Надевайте хлопчатобумажные перчатки на ночь, чтобы предотвратить расчесывания лица во сне.
- Принимайте душ, а не ванны, не поднимая температуру воды выше 32°С и не мойтесь очень часто.
- Промокайте кожу почти досуха, а затем сразу наносите крем или лосьон.
- Стирайте новую одежду прежде чем надеть его, чтобы удалить раздражающие красители, фабричные метки и бирки.
Прием душа лучше, чем ванны, но он не должен быть длительным, а температура воды — не более 32°С.
Признаки заражения чесоткой
Чесотка – это заболевание кожи, которое вызывает чесоточный клещ. Основные симптомы заболевания – это кожный зуд, который проявляется только вечером и ночью, а также сыпь и чесоточные ходы. Порой чесоточный зуд становится невыносимым, что доставляет больному много мучений.
Излюбленная локализация чесоточного клеща – между пальцев рук, сгибы локтевых суставов, ягодицы, живот, бедра, у женщин под молочными железами. Главным симптомом заболевания являются чесоточные ходы, которые представляют собой прямую линию, слегка возвышающуюся над кожей, серовато-грязного цвета.
На передней стороне хода можно заметить черную точку, которая является самкой чесоточного клеща. Порой можно увидеть чесоточные ходы, которые выглядят как череда мелких пузырьков, расположенных на одной линии.

Заболевание возникает при проникновении в кожу чесоточного клеща, который проделывает в ней многочисленные чесоточные ходы или так называемые туннели. Чесоточный клещ Sarcoptes scabiei на самом деле не насекомое, а представитель членистоногих (арахнид). Размеры чесоточного клеща 0,5 мм. Как правило, самки в несколько раз крупнее самцов.
Туннельные ходы под кожей проделывает самка, откладывая там ежедневно по нескольку яиц, из которых в течение 4-5 дней появляются личинки. Личинки взрослея, поднимаются на поверхность кожи и спариваются. После спаривания самцы погибают, а самка вновь откладывает яйца. Все эти действия происходят в коже человека. Вне организма человека чесоточный клещ живет недолго, обычно 2-3 суток.
При температуре выше 50 С° клещи погибают в течение часа, при кипячении и минусовой температуре – моментально гибнут. Наибольшую активность клещи проявляют вечером и ночью, утром и днем они неактивны. Клещи разрушают кератин человеческой кожи с помощью ферментов, содержащихся у них в слюне, питаясь образовавшейся жидкостью.
Инкубационный период заболевания составляет от 2-х недель до 6-ти недель. Этого времени хватает клещам, чтоб освоиться на новой территории, а иммунной системе человека, чтоб начать реагировать на продукты жизнедеятельности клещей.
Человеческий организм реагирует на возбудителей заболевания, такими симптомами как: зуд и сыпь. Другими словами продукты жизнедеятельности клеща (слюна, яйца, экскременты) вызывают аллергическую реакцию у человека. Обычно интенсивность сыпи не зависит от количества клещей, а обуславливается реакцией иммунной системы на отходы жизнедеятельности клещей.
Если человек когда-то переболел чесоткой, то повторно заразиться сложнее, так как на коже обосновывается меньшее количество клещей. Очень часто интенсивный зуд и расчесы могут спровоцировать присоединение вторичной инфекции бактериального характера. Расчесы инфицируются, образовывая гнойные папулы и везикулы.
Как можно заразиться чесоткой?
Источником заболевания является инфицированный чесоткой человек, его одежда, бытовые предметы. Следовательно, заразиться можно при непосредственном контакте с больным человеком, используя общие бытовые предметы, полотенца, постельное белье. Также заразиться чесоткой можно при половом контакте, когда происходит более тесный контакт тел.
Чесотка имеет следующие формы:
- типичная форма;
- чесотка инкогнито или чесотка чистоплотных;
- узелковая чесотка или скабиозная лимфоплазия;
- осложненная чесотка;
- псевдочесотка;
- норвежская чесотка.
Типичная форма – это классическое проявление симптомов чесотки: зуд, сыпь и чесоточные ходы. Сыпь представляет собой мелкие красные папулы, которые склонны к слиянию и могут образовать небольших конгломератов. Затем папулы трансформируются в пузырьки, которые после вскрытия формируют гнойные или кровянистые корки на коже.
Узелковая чесотка или скабиозная лимфоплазия характеризуется появлением круглых узелков, розового, красного или коричневого цвета. Чесоточные ходы расположены на поверхности узелков. Узелки представляют собой разрастание лимфоидной ткани. Это обусловлено неумеренной реакцией иммунной системы на продукты отхода клещей.
Сильный зуд и сыпь могут сохраняться несколько недель, иногда даже месяцев после адекватного лечения. В данном случае источником аллергии служат живые самки клеща, еще неоплодотворенные и не делающие чесоточных ходов, что не позволяет лекарству проникать с поверхности кожи к месту их локализации.
Осложненная чесотка характеризуется присоединением вторичной инфекцией бактериального характера. Чесотка осложняется в результате расчесов (механического воздействия на кожу) и аллергической реакции. Чаще всего чесотка осложняется гноеродными кокками (стрептококками и стафилококками).
Норвежская чесотка самая тяжелая форма чесотки, которая имеет одну отличительную характеристику. Больные норвежской чесоткой не испытывают зуда, что является не совсем хорошим симптомом, так как зуд – это защитная реакция организма на возбудителя и секреты его жизнедеятельности. Это очень редкое заболевание развивается при иммунодефицитных состояниях: СПИДе, туберкулезе, общем истощении.
Заболевание проявляется формированием крупных толстых корок, которые словно панцирь покрывают большие участки кожи. Под корками наблюдаются обширные мокнущие эрозии. Норвежская чесотка обладает высокой контагиозностью. Так, например, на теле больного могут находиться до миллиона чесоточных клещей, а при обычной чесотке их всего 15 особей.

Псевдочесотку вызывают клещи домашних животных. Для человека эти клещи не представляют опасность, на теле человека не размножаются и другим людям не передаются. Псевдочесотка развивается очень быстро буквально через пару часов после контакта с животным. При этой форме чесотки лечение не требуется.
Чесотка требует лечения, так как сама по себе никогда не проходит. В наши дни существует огромное количество препаратов, которые эффективно излечивают чесотку. Причем существуют препараты, позволяющие избавится от недуга за короткое время. Как осуществляется лечение? Любой препарат для лечения чесотки используют вечером. Перед его нанесением на кожу, больной тщательно моется под душем с мылом. Так как мытье удаляет клещи с поверхности тела.
Затем лекарственный препарат втирают во все тело, кроме лица и головы. После того, как препарат впитался в кожу, больной ложится спать. Смывать лекарственное средство можно утром, но для большей эффективности препарат должен находиться на коже более 12 часов. Эту процедуру повторяют несколько раз.
В случае инфицирования в семье, лечение начинают все члены семьи одновременно. Необходимо соблюдать четкую схему обработки кожи антискабиозными (противочесоточными) препаратами. Как правило, рецидивов чесотки не бывает, но возобновляются ее симптомы из-за некачественного, неполного лечения.
Профилактика чесотки заключается в следующих мероприятиях:
- следует соблюдать личную гигиену тела;
- часто менять нательное и постельное белье;
- остерегаться случайных половых связей;
- производить влажную уборку помещений и поверхностей;
- кипятить нательное и постельное белье;
- обязательно проглаживать постельное и нательное белье со всех сторон;
- при малейших подозрениях на чесотку срочно обратиться к врачу.
Из паразитарных дерматозов чесотка является самым распространенным заболеванием кожи. Высокие цифры официальной статистики о заболеваемости чесоткой населения России не отражают реального состояния проблемы. Иногда врачи, не желая заниматься противоэпидемическими мероприятиями в очагах заболевания, проводя больным противочесоточное лечение, прибегают к “ухищрениям” — вместо чесотки ставят диагноз “крапивница”, “укусы насекомых”, “аллергический дерматит”. При самолечении пациентов, обращении их к врачам, занимающимся частной практикой, также возникают случаи недоучета больных, страдающих этим недугом. Миграция населения, несоблюдение личной гигиены, раннее начало половой жизни, ухудшение материального уровня жизни и другое — привычные социальные явления наших дней также являются причинами высокого уровня заболеваемости чесоткой. В настоящее время весьма актуальна проблема заболеваемости чесоткой в Вооруженных силах РФ, превышающая заболеваемость среди гражданского населения в 6 раз.
Чесотка, или, исходя из видового названия возбудителя, Scabies, обусловлена чесоточным клещом Sarcoptes scabiei. Подобные заболевания в ветеринарии называются саркоптозом — по родовому названию возбудителя. Патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, по аналогии называется псевдосаркоптозом.
Чесоточный клещ относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека человеку, а тип его паразитизма определяет особенности этиологии, эпидемиологии и клиники заболевания, тактики диагностики и лечения. Клещи большую часть жизни проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои.
Жизненный цикл чесоточного зудня представлен двумя стадиями: репродуктивной и метаморфической. Репродуктивная стадия клеща следующая: яйца откладываются самкой в чесоточном ходе, где затем появляются личинки. В отличие от других насекомых личинки чесоточного клеща уже в яйце начинают активно двигаться, постепенно сбрасывая с себя яйцевую оболочку. При попадании на кожу они внедряются в волосяные фолликулы, формируя фолликулярные папулы. Метаморфическая стадия определяется появлением личинок, которые через ход проникают в кожные покровы и после линьки превращаются в протонимфы, затем — в телеонимфы, которые потом в свою очередь, превращаясь во взрослые особи, располагаются на коже больного в папулах и везикулах. Следующие две недели развивается атипичная чесотка (чесотка без ходов), поскольку развитие личинки до половозрелой самки, способной прокладывать ходы, занимает две недели. Сам чесоточный ход может сохраняться до полутора месяцев и служить источником заражения.
Длительность жизни чесоточного зудня при комнатной температуре 22 о С и 35% влажности составляет около 4 дней. При температуре 60 о С клещи погибают в течение часа, а при температуре ниже 0 о С — практически сразу. Только молодые самки и личинки являются инвазионными стадиями развития чесоточного клеща. Средний срок выживания самок чесоточного клеща достигает трое суток, а личинок — двое. Именно в этих стадиях зудень может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S. scabiei вне хозяина. Следует отметить, что пары сернистого ангидрида убивают чесоточного клеща за 2—3 мин., а яйца клещей более устойчивы к различным акарицидным средствам.
Заболеваемость чесоткой растет в осенне-зимний период, что в первую очередь обусловлено резким увеличением плодовитости клеща. Это подтверждается тем, что удельное обилие молодых, не откладывающих в чесоточных ходах яйца самок в осенние месяцы падает до нуля. Заражение в 95% происходит при прямой передаче клеща от больного человека (причем в половине случаев — при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Невысокая частота случаев непрямого пути заражения объясняется слабой жизнестойкостью клеща во внешней среде, поскольку возбудитель чаще передается при общем пользовании постельными принадлежностями: мочалками, игрушками, письменными принадлежностями. Заражение также может произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима.
При чесотке в случае заражения самками инкубационный период практически отсутствует. Внедрившаяся самка сразу начинает прогрызать ход и откладывать яйца. При заражении личинками инкубационный период составляет около 2 недель, что соответствует времени метаморфоза клещей.
Основным и первым субъективным симптомом болезни является зуд, усиливающийся в вечернее время. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания, которая в свою очередь зависит от численности паразита и индивидуальных особенностей организма. К последним относятся сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода) и состояние нервной системы больного (степень раздражения нервных окончаний паразитом при движении). Количество и распределение чесоточных ходов в коже не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Преимущественно чесоточные ходы располагаются на участках кожи, имеющих пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса (кисти, запястья и стопы). Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками.
Высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове “замаскированы” клинической картиной острой мокнущей экземы, устойчивой к обычной терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, поскольку на коже лица, спины и ягодиц имеется большое количество расчесов и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного. Следует отметить, что у школьников осложнения чесотки в виде вторичной пиодермии часто маскируют паразитарный процесс под клиническую картину острой экземы, пиодермии или почесухи. У лиц пожилого возраста клиническая картина заболевания представлена кровянистыми корочками и расчесами при отсутствии везикул и наличии единичных чесоточных ходов.
При осложнении чесотки возникают явления вторичной пиодермии в виде импетигинозных элементов. Осложнением заболевания является образование постскабиозной лимфоплазии как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку.
Клиническими критериями постановки диагноза чесотки является наличие чесоточных ходов, папул, везикул, серозных корок, которые появляются в типичных местах в области межпальцевых складок кистей, запястий, живота, гениталий, молочных желез, ягодиц, бедер (табл. 1).
Клиническая картина чесотки может также быть представлена эрозиями, геморрагическими корками, экскориациями, очагами эритематозно-инфильтративного характера. Нередко встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются как аллергодерматоз.
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс-диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из акарицидных препаратов.
- Лечение больных, выявленных в одном очаге, должно проводиться одновременно во избежание реинвазии.
- У детей до 3 лет проводится втирание противочесоточных препаратов в весь кожный покров, у остальных больных исключение составляют лицо и волосистая часть головы.
- Втирание препаратов осуществляется только руками для лучшего поступления скабицида в ходы.
- Лечение проводится в вечернее время, что связано с суточным ритмом активности возбудителя.
- Терапия осложнений чесотки проводится одновременно с лечением основного процесса.
- Лицам, бывшим в контакте с больным чесоткой, проводится профилактика во избежание “пинг-понговой” инфекции. Оно состоит в однократной обработке любым противочесоточным препаратом.
- Мытье больного рекомендуется проводить перед началом и по окончании курса лечения. При необходимости препарат можно смывать каждое утро, при этом его экспозиция на коже должна быть не менее 12 часов, включая ночной период.
- Смена нательного и постельного белья проводится по окончании курса терапии.
- Постскабиозный зуд после полноценной терапии не является показанием для дополнительного курса специфической терапии.
- Персистирующая скабиозная лимфоплазия кожи не требует дополнительной специфической терапии.
Для лечения чесотки в настоящее время используется достаточно большое количество лекарственных препаратов и терапевтических схем. Наиболее часто применяемые медикаменты представлены в таблице 2.
Тем не менее прежде чем начинать лечение, целесообразен прием горячего душа с применением мочалки и мыла с целью механического удаления с кожи клещей, секрета сальных желез и для разрыхления рогового слоя эпидермиса, что улучшает адгезию противоскабиозных средств. Однако при наличии явлений вторичной пиодермии водные процедуры противопоказаны.
Обработка по методу Демьяновича проводится двумя растворами: № 1 (60% раствор тиосульфата натрия) и № 2 (6% раствор хлористоводородной кислоты). В прежние годы она являлась наиболее распространенным методом лечения чесотки. Метод рекомендуется при локальной форме чесотки, при распространенных формах его целесообразно комбинировать с последующим трехдневным втиранием серной мази. Данная методика основана на акарицидном действии серы и сернистого ангидрида, которые выделяются при взаимодействии соляной кислоты и гипосульфита натрия. У этого метода есть свои недостатки. В их числе трудоемкость, частые медикаментозные дерматиты и низкая эффективность при применении в условиях амбулаторного лечения.
Бензилбензоат, эмульсия (10%— для детей, 20% — для взрослых). Для приготовления эмульсии в 780—800 мл теплой кипяченой воды растворяется 20 г зеленого туалетного мыла, хозяйственного мыла или шампуня и добавляется 200 мг бензилбензоата. Суспензия хранится в темном месте при комнатной температуре не более недели. Человек, проводящий втирания, перед началом терапии моет руки с мылом. Эмульсию взбалтывают и втирают руками в весь кожный покров, за исключением волосистой части головы, лица и шеи. Сначала препарат одновременно втирается в кожу обеих кистей, затем — в правую и левую верхние конечности, после чего — в кожу туловища (грудь — живот — спина — ягодицы — половые органы) и нижних конечностей, включая подошвы и пальцы. В течение двух дней проводятся два последовательных втирания на протяжении 10 мин. с таким же перерывом, чтобы дать коже высохнуть. После завершения обработки постельное и нательное белье меняется. После каждого мытья руки заново обрабатываются. На третий день пациент моется и еще раз меняет белье.
С целью лечения детей до 3 лет используется 10% раствор, который готовят путем разбавления 20% суспензии таким же количеством воды. Препарат слегка втирается в кожу волосистой части головы и лица с осторожностью, во избежание попадания состава в глаза.
При осложненных или распространенных формах чесотки, когда в процессе лечения появляются новые элементы на коже, а пациент жалуется на продолжающийся зуд в вечернее и ночное время, целесообразно удлинять курс терапии до трех суток или назначать повторный двухдневный курс терапии через три дня после завершения первого.
Бензилбензоат, входящий в состав водно-мыльной суспензии, обладает как противоскабиозным, так и анестезирующим действием. При неблагоприятной эпидемической обстановке его применение наиболее целесообразно. К числу недостатков можно отнести местное раздражающее действие препарата, что может вызывать субъективные ощущения и болезненность при нанесении состава на кожные покровы.
В настоящее время мази, содержащие серу или деготь (мазь Вилькинсона, 20—30% серная мазь), втирают в течение 10 мин. в кожные покровы, за исключением лица и волосистой части головы. Втирание производят пять дней подряд, лучше на ночь, особенно энергично нанося мази в места излюбленной локализации клеща (кисти, запястья, локти, живот). Через день по окончании курса терапии больной моется с мылом, меняя нательное и постельное белье, верхнюю одежду. В участках с нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание дерматита мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При наличии вторичной пиодермии в первую очередь необходимо купировать эти явления антибиотиками или антибактериальными мазями. При выраженной экзематизации, сопровождающей паразитарный процесс, назначают антигистаминные и кортикостероидные препараты местного действия. Среди недостатков данного способа лечения выделяют: длительность терапии, неприятный запах, частое развитие осложнений. Эти мази не назначаются лицам, страдающим экземой, и детям.
Высокой эффективностью и низкой себестоимостью обладает лосьон линдана (1%), который наносят однократно на всю поверхность кожи и оставляют на 6 час., затем смывают. В условиях жаркого климата особенно удобен препарат в виде порошка (15,0—20,0 г порошка втирают в кожу 2—3 раза в день, через сутки принимают душ и меняют белье). Препарат используется также в виде 1% крема, шампуня или 1—2% мази. Достаточно однократной обработки человека с экспозицией в 12—24 час. для полного излечения. В связи с некоторой токсичностью его применения категорически запрещен у детей (до 2 лет), беременных, больных с множественными расчесами, страдающих экземой, атопическим дерматитом, т.к. он может вызвать обострение заболевания. В последнее время в связи с его применением описаны случаи линдан-устойчивой чесотки, когда даже многократные обработки данным препаратом не приводят к выздоровлению больного.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья два раза в день с суточным интервалом или четыре раза с интервалом 12 час. в течение суток. Требуются ежедневные обработки в течение пяти дней, поскольку препарат характеризуется низким уровнем скабицидной активности и, соответственно, возникновением случаев резистентности клещей к кротамиону.
Раствор эсдепаллетрина и пиперонила бутоксида наносят на кожные покровы от шейной области до подошв (сначала на кожу туловища, затем — конечности) в вечерние часы. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в чесоточные ходы. Через 12 час. препарат тщательно смывают. При необходимости возможно повторное использование противоскабиозного средства через 10—12 дней после первичной обработки. Эффективность данного средства составляет 80—91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8—10 дней. Препарат применяется во всех возрастных группах и не имеет противопоказаний. Перед его использованием необходимо вылечить явления вторичного инфицирования (импетиго) или экзематизации.
Малатион в виде жидкости наносится на участки кожного покрова больного, страдающего чесоткой. Малатион используется в виде 0,5% лосьона (1% шампунь используют при педикулезе). Обработку кожи проводят в вечерние часы. В лечебный процесс вовлекают всех членов семьи. Препарат наносят на всю поверхность кожи, кроме лица и волосистой части головы. Через 12 час. после нанесения препарата его тщательно смывают. Повторная обработка возможна на 8—10-е сутки лечения. Обязательно меняют постельное и нательное белье. Осторожно используют препарат у пациентов, страдающих бронхиальной астмой, и детей, предупреждая вдыхание паров спиртосодержащей основы, в связи с чем применение водного лосьона целесообразнее.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излеченных пациентов составляет 89—98%. Препарат оставляют на 8—12 час. (на ночь), затем его смывают и надевают чистое белье. Лечебную процедуру повторяют на 7-й или 10-й день терапии. Препарат имеет несколько преимуществ: хорошую переносимость при использовании в условиях высокого температурного режима и влажности окружающей среды; может использоваться при осложнениях чесотки (аллергический дерматит, пиодермия, микробная экзема); допустимо применение для дезинфекции нательного и постельного белья и при лечении других паразитарных заболеваний (педикулез и фтириаз).
Профилактика чесотки предусматривает активное выявление источника заражения и лиц, контактировавших с больным, с целью их привлечения к профилактическому лечению. Необходимо установить степень контакта (прямой/непрямой), выявить и ликвидировать очаги чесотки, осуществить диспансерное наблюдение за больными, провести текущую дезинфекцию в очаге инфекции.
Санитарная обработка вещей, одежды и помещений повышает эффективность терапии акарицидными средствами, поскольку предупреждает возможные рецидивы заболевания.
Для обработки вещей, не подлежащих кипячению, используются высокоэффективные средства, такие как перметрин, эсдепаллетрин и пиперонила бутоксид в аэрозольной упаковке. Эти средства высокоэффективны также при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, стирают, тщательно проглаживают или проветривают на воздухе в течение пяти дней, а на морозе в течение одного дня.
Контроль излеченности проводится через три дня после окончания лечения, а затем каждые 10 дней в течение полутора месяцев. Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет также правильное применение препаратов. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6—8 час. сна достаточно для гибели активных стадий чесоточного клеща.
Безусловно, чесотка является актуальной проблемой современной дерматологии, но благодаря успешным этиопатогенетическим и эпидемиологическим разработкам последних лет, накопленному клиническому, диагностическому и терапевтическому опыту решение данного вопроса не выглядит неразрешимой задачей для врачей любого профиля.
В.С. НОВОСЕЛОВ, доцент кафедры кожных и венерических болезней ММА им. И.М. Сеченова; А.В. НОВОСЕЛОВ, клинический ординатор кафедры кожных и венерических болезней ММА им. И.М. Сеченова
Читайте также:


