Какой антибиотик при стрептококковой пневмонии
Стрептококки представляют собой бактерии, разделенные на несколько групп. Для лечения каждой из них имеется ряд определенных препаратов. Поэтому антибиотики от стрептококка могут быть разными. Наиболее часто эти бактерии поражают слизистые поверхности, а также кожу рук, лица и шеи. Кроме того, эта инфекция нередко проявляет себя в виде заболеваний верхних дыхательных путей.
Почему они возникают
Человек может инфицироваться стрептококками половым путем, через слюну или слизь. Нередко заболевания передаются в результате контакта с носителем инфекции. Как правило, бактерии группы Альфа вызывают такие болезни как ангина, рожа, воспаление легких (пневмония), пародонтит, ревматизм и скарлатина. Стрептококки, относящиеся к группе B, провоцируют развитие воспалений половой системы.
Признаки заболевания
Определить наличие инфекции можно по следующим симптомам.
- У больного резко поднимается температура.
- Миндалины покрываются довольно толстым слоем гноя.
- Увеличиваются лимфатические узлы.
- Боль в горле становится острой и постоянной.
При инфицировании мочеполовой системы появляются неприятные выделения из влагалища, сопровождающиеся резким запахом. Как женщин, так и мужчин тревожит зуд и покраснение половых органов. Если в результате инфицирования пострадал кожный покров, то у человека может наблюдаться озноб, сонливость и покраснение, сопровождающееся зудом. Кроме того, у пациента обязательно поднимается температура тела. Причем она будет колебаться от тридцати семи до тридцати девяти градусов. В конечном итоге кожа покрывается пузырьками и шелушащимися наростами.
Как определить заболевание? Для этого существуют свои методы диагностики. Понадобятся мазки, рентген легких, УЗИ мочевого пузыря и почек. А также больной сдает анализ крови.
Как лечить

Для того, чтобы избавится от стрептококковой инфекции пациенты принимают антибиотики. Лечение стрептококковой инфекции обычно длится от пяти до семи дней. Кроме того, им также понадобятся препараты, восстанавливающие здоровую микрофлору желудка и кишечника. В качестве укрепляющего иммунитет средства врач назначает курс приема витаминов. А также способствуют быстрому выздоровлению процедуры в физкабинете. Они не только улучшат процесс кровообращения, но и уничтожат остатки бактерий.
Он относится к антибиотикам первого поколения. Его назначают, как правило, при лечении верхних дыхательных путей, в том числе и лор заболеваний. А также при инфекции мочеполовой системы, включая почки и инфицирования кожного покрова. Лечение стрептококка антибиотиками сложно представить без этого средства. Препарат не выписывают детям до шести лет. Если у ребенка масса тела ниже сорока килограмм, то ему можно принимать не более тридцати миллиграмм препарата в сутки. Обычная доза составляет 1000 миллиграмм в день. Ее обычно разделяют на два раза. В редких случаях врач может увеличить ежедневный прием средства до 3000 миллиграмм.
Противопоказан этот антибиотик в случае острых заболеваний почек. Иногда у больного могут наблюдаться неблагоприятные симптомы. Например, чаще всего возникает понос, головокружение и тошнота. Кроме того, может появиться высыпание на коже, сопровождающееся зудом. Хранится средство в течении трех лет при температуре, не превышающей тридцати градусов.
В его составе содержится 500 миллиграмм эритромицина, а в качестве дополнительных компонентов добавлен крахмал, повидон, стеарат магния, макрогол и тальк. Он продается в виде таблеток с яркой оболочкой. Этот антибиотик от гемолитического стрептококка. С его помощью отлично избавляются от многих заболеваний верхних дыхательных путей, а также инфекций, передающихся половым путем. Пациентам, у которых присутствуют нарушения в работе печени или почек, следует быть осторожными и строго придерживаться рекомендаций лечащего врача.
Как правило, употребляют препарат один раз в день примерно за полчаса до еды или спустя два часа после нее. При сложных заболеваниях иногда требуется двойная доза препарата. Ее обязательно разделяют на два раза и выпивают утром и вечером. Следует учитывать, что стрептококк без антибиотиков вылечить крайне сложно. Курс лечения обычно составляет пять дней. В случае передозировки возникает сыпь на коже, боль в желудке и тошнота. У некоторых пациентов может появиться головная боль и слабость.

Он отлично проникает во все ткани внутренних органов и препятствует развитию вредоносной микрофлоры. Большая часть средства выходит с мочей. Он предназначен для лечения гайморита, тонзиллита, воспаления легких и тому подобных заболеваний. Иногда врачи назначают этот антибиотик при роже, дизентерии, холецистите и воспалении почек.
Он представляет собой капсулы или таблетки антибиотики, лечащие стрептококк. Они содержат от полграмма до четверти активного компонента кларитромицина. В качестве дополнительных веществ присутствует стеарат магния, коллоидный диоксид и кросскармелоза. Средство содержится в упаковке в количестве от семи до четырнадцати штук. Его назначают при различных заболеваниях верхних дыхательных путей, а также он входит в состав комплексного лечения язвы желудка. Не рекомендуется его использовать для лечения детей, не достигших двенадцатилетнего возраста.
Он относится к группе пенициллинов. Это еще один антибиотик, убивающий стрептококк. С его помощью можно избавиться от ларингита, стоматита, синусита, рожи, скарлатины и острого отита. Продается препарат в виде таблеток или порошка для приготовления раствора. Кроме того, в аптеке можно встретить также сироп для лечения детей. Среди побочных эффектов, которые часто возникают во время курса, чаще всего наблюдают диарею, конъюнктивит, насморк, а также потерю аппетита.
Употребляют его следующим образом. Маленьким детям, не достигшим двенадцати месяцев, обычно дают не более тридцати миллиграмм в сутки. Взрослые пациенты, как правило, используют по 0,5 грамм препарата через каждые шесть часов.

Принимают препарат обычно по одной капсуле через два или три часа после приема пищи. Капсулу крайне не рекомендуется раскрывать. Она находится в удобной желатиновой оболочке и поэтому отлично проглатывается даже маленькими детьми. В зависимости от характера заболевания, врач может назначить прием препарата через каждые восемь часов. Курс лечения составляет от одной недели до двух. Если у пациента присутствуют болезни почек и печени, то следует увеличить временной промежуток между приемом препарата.
Как и при использовании других антибиотиков, это средство может вызвать дисбактериоз, который очень часто выражается расстройством стула и бурлением в желудке. Кроме того, иногда возникает головокружение и сонливость. Некоторые пациенты также отмечают снижение работоспособности. В редких случаях появляется сыпь и зуд на коже. Хранится препарат в течение трех лет при температуре не выше двадцати пяти градусов.
В аптеке эти антибиотики от стрептококка можно встретить только в виде таблеток. Препарат используется для лечения острых отитов, воспаления легких и почек, заболеваний мочеполовой системы, острых артритов, дерматозов и так далее. Как правило, его не назначают детям, вес которых менее двадцати килограмм.
Обычная дозировка препарата для ежедневного использования составляет три таблетки в сутки. Курс лечения длится от пяти до четырнадцати дней. В том случае, если произошла передозировка, рекомендуется сделать промывание желудка. В противном случае может возникнуть тошнота, сопровождающаяся рвотой, а также повреждение слизистой желудка.
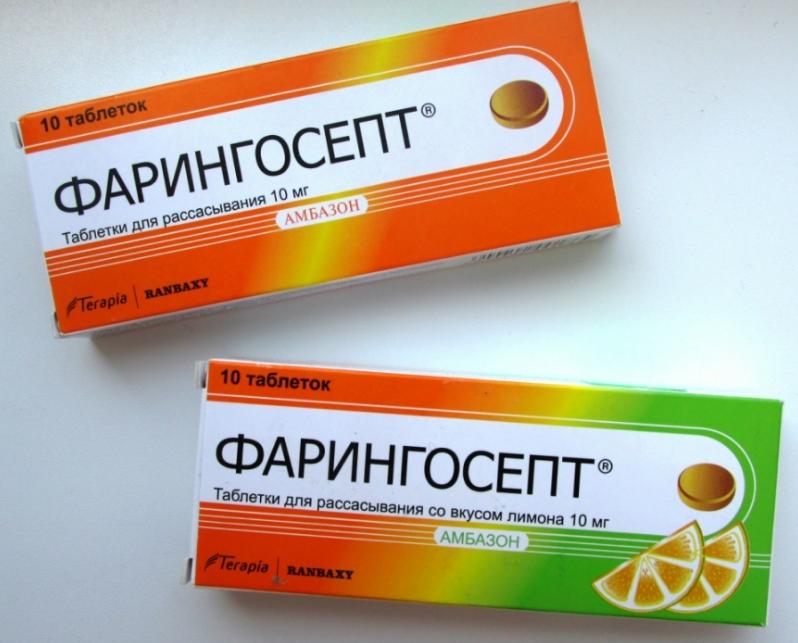
Это средство представлено в виде леденцов для рассасывания во рту. Как несложно догадаться, его назначают при заболеваниях горла и верхних дыхательных путей. Он хорошо зарекомендовал себя среди антибиотиков, действующих на стрептококк. Кроме того, он неплохо показал себя при комплексном лечении воспаления среднего уха. Количество леденцов, используемых в сутки, не должно превышать пяти штук. А также детям до семилетнего возраста дают не более трех леденцов в день. В случае передозировки иногда возникает сыпь и зуд на поверхности кожи. Срок хранения этого популярного средства составляет всего два года при температуре не выше двадцати пяти градусов.
Дополнительное лечение


Streptococcus pneumoniae (стрептококк пневмония, пневмококк) – условно-патогенный микроорганизм, являющийся естественным обитателем органов дыхания человека и локализующийся преимущественно в носовой полости, глотке, бронхолегочном аппарате и других органах. Пневмококк вызывает развитие воспалительного процесса лишь при определенных негативных условиях, ослабляющих иммунную защиту и снижающих общую резистентность организма.
Streptococcus pneumoniae – возбудитель лобарной пневмонии, фарингита, тонзиллита, ринита, синусита, среднего отита. Стрептококк пневмония может расти и размножаться в бескислородных условиях. Проникая в системный кровоток, микроб разносится по всему организму, вызывая вторичное инфицирование внутренних органов — мозговых оболочек, суставов, костей, эндокарда, брюшины, подкожно-жировой клетчатки. Пик заболеваемости пневмококковой инфекцией приходится на осенний и весенний период, когда воздух становится достаточно теплым и увлажненным.
Патологические процессы, обусловленные стрептококком пневмония, чаще диагностируются у детей. Это связано с особенностями строения и физиологии органов дыхания, а также несовершенной иммунной системой. Streptococcus pneumoniae – пневмотропный микроорганизм, вызывающий тяжелые бронхолегочные заболевания у пожилых людей и лиц с ослабленным иммунитетом. Микроб может вызывает развитие гнойных осложнений.
Пневмококковая пневмония – опасное заболевание, являющееся следствием воспалительных процессов в других органах дыхательной системы. Напрямую в легочную ткань микроб попадает крайне редко. Воспаление легких пневмококковой этиологии отличается высокими показателями смертности детей во всем мире. Альвеолы легких теряют воздушность и заполняются гнойным экссудатом. В результате у больных возникает одышка, кашель и лихорадка, дыхание становится учащенным и затрудненным, грудная клетка втягивается на вдохе. Стрептококковая пневмония отличается стремительным развитием. Раннее обращение пациентов к врачу не позволяет патологии трансформироваться в запущенную форму благодаря своевременно начатому лечению. В крайне редких случаях пневмококковое воспаление протекает бессимптомно.
Диагностика патологии, вызванной Streptococcus pneumoniae, основывается на данных, полученных в ходе микробиологического исследования мокроты, крови, плеврального экссудата. Рентгенографическое или томографическое исследование легких позволяет подтвердить диагноз пневмонии. Всем больным показано этиотропное противомикробное лечение антибиотиками из группы пенициллинов, макролидов, аминогликозидов, цефалоспоринов.
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.

Streptococcus pneumoniae под микроскопом
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
Эпидемиология
Streptococcus pneumoniae обнаруживают на объектах внешней среды и в организме теплокровных животных. Этот микроб является нормальным обитателем различных локусов человеческого организма. В норме его количество не должно превышать 10 в 5 степени микробных клеток.
Заражение здоровых людей происходит в результате контакта с больными лицами или бессимптомными носителями. Бактерионосители сами не страдают недугом, но заражают окружающих и считаются опасными в эпидотношении.
Распространение инфекции происходит следующими путями:
![]()
Воздушно-капельным — при кашле или чихании, общении с больным,- Аспирационным — из носа или горла в легкие при дыхании,
- Контактным – через грязные руки при непосредственном контакте: поцелуе, рукопожатии, объятии,
- Алиментарным — через обсемененные продукты питания,
- Гематогенным или лимфогенным — из первичного очага по всему организму,
- Трансплацентарным — от матери плоду,
- Вертикальным — заражении новорожденных при прохождении через родовые пути матери.
Группу риска по пневмококковой инфекции составляют:
- Дети,
- Пожилые люди,
- Лица, перенесшие корь, грипп, ветряную оспу или коклюш,
- Алкоголики,
- Пациенты, имеющие хронические соматические заболевания.
Факторы, провоцирующие развитие патологии:
- Стрессы,
- Переохлаждения,
- Иммунодефицитные состояния,
- Тяжелые заболевания – анемия, миеломная болезнь, сахарный диабет,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
Патогенез
Патогенетические звенья пневмококкового воспаления легких:
- Воздействие провоцирующего фактора,
- Снижение иммунной защиты,
- Проникновение бактерий в организм,
- Фиксация их на эпителии респираторного тракта,
- Размножение микробов в эпителиоцитах,
- Выработка бактериями белка, подавляющего иммунные клетки,
- Развитие местного воспаления,
- Образование язв и очагов некроза на слизистой трахеи и бронхов,
- Секреция геморрагического экссудата,
- Распространение инфекции в бронхолегочный аппарат,
- Поражение плевральной зоны и скопление гнойного экссудата в плевральной полости,
- Появление очагов воспаления в легких,
- Поражение межальвеолярных перегородок,
- Слияние мелких очагов,
- Развитие долевой пневмонии,
- Отек легочной ткани,
- Нарушение продвижения воздуха по дыхательным путям,
- Развитие дыхательной недостаточности,
- Гипоксия и сердечная дисфункция,
- Гематогенная диссеминация возбудителя из первичного очага в перикард, мозговые оболочки, суставы.
Симптоматика
Симптоматика заболеваний, вызванных Streptococcus pneumoniae, зависит от локализации очага поражения. У детей чаще всего патология развивается в носу, горле, легких.

- Ринит проявляется обильными слизисто-гнойными выделениями, стойким субфебрилитетом, ухудшением общего самочувствия, раздражительностью, потерей аппетита.
- Фарингит вызывает массу проблем: боль в горле, беспокойство при глотании, отказ от еды, вялость, регионарный лимфаденит, покашливания, осиплость голоса. ЛОР-врач, обследуя больного, обнаруживает гиперемию глотки, точечные геморрагии, отечные миндалины с рыхлым налетом, увеличение лимфоузлов.
- При воспалении слизистой зева развивается ангина. У больных увеличиваются миндалины и покрываются гнойным налетом, который легко снимается шпателем. Поднимается температура тела, возникает нестерпимая боль при глотании, озноб, слабость, миалгия, цефалгия, недомогание, затрудняется дыхание.
- Пневмококковое воспаление легких проявляется резких подъемом температуры до фебрильных значений, сотрясающим ознобом, одышкой, гипергидрозом, прочими признаками астенизации и интоксикации. У лихорадящих больных появляется мучительный кашель с густой гнойной мокротой. Одна половина грудной клетки заметно отстает при дыхании, кожа бледнеет, появляется акроцианоз. Боль в груди, диспепсия, приступы удушья, сыпь на коже, аритмия, помрачение сознания – признаки развившихся осложнений.
- Острый гнойный отит, вызванное Streptococcus pneumoniae, проявляется шумом в ушах, ощущением заложенности ушей, резкой болью в ухе, снижением слуха, признаками интоксикации, гнойным отделяемым из слухового прохода.
- Гнойный пневмококковый менингит — грозное заболевание, приводящее к инвалидизации и смерти больных. У них возникает цефалгия, неукротимая рвота, лихорадка, дезориентация, ригидность затылочных мышц, судороги, параличи и парезы, обмороки.
- Пневмококковый сепсис проявляется интоксикацией, лихорадкой, тахикардией, гипотонией, цианозом, одышкой, сыпью на коже и слизистых, помрачением сознания, заторможенностью или гипервозбудимостью.
Обнаружение микробов
Диагностика заболеваний, вызванных Streptococcus pneumoniae, вызывает определенные трудности у специалистов. Они связаны с особенностями строения микробной клетки, биохимическими свойствами возбудителя, стремительным развитием патологического процесса, острым началом и короткой инкубацией, а также недостаточным уровнем знаний в области современных диагностических методов.
Микробиологическое исследование материала от больного позволяет определить этиологию заболевания. Для этого в бактериологическую лабораторию доставляют биоматериал: при рините — выделения из носа, при фарингите — отделяемое слизистой зева, при ангине — мазок с миндалин, при пневмонии — мокроту, при плеврите — плевральный экссудат. При подозрении на генерализацию инфекции и появление септических очагов в организме исследуют кровь и ликвор.

- Первый этап — изучение биоматериала под микроскопом после его окрашивания и фиксации. Streptococcus pneumoniae — грампозитивные кокки слегка продолговатой формы, расположенные парами или цепочками и окруженные микрокапсулой.
- Затем засевают материал на кровяной агар для первичной идентификации и сахарный бульон для накопления культуры, инкубируют 24 часа.
- На следующий день просматривают чашки и изучают характер роста. На кровяном агаре растут мелкие, прозрачные с сероватым оттенком колонии, окруженные зоной зеленящего гемолиза. В сахарном бульоне обнаруживают рост в виде диффузной мути и легкого осадка.
- Для постановки специальных тестов чистую культуру накапливают на скошенном кровяном или сывороточном агаре. Streptococcus pneumoniae не растет в присутствии оптохина и желчи, ферментирует инулин.
- На основании полученных в ходе исследования данных выделенный микроб относят к виду Streptococcus pneumoniae. Затем определяют его чувствительность к антибиотикам и фагам.
Биопроба на лабораторных мышах — метод выделения чистой культуры возбудителя. Из мокроты, ликвора или другого биоматериала готовят взвесь с помощью физраствора. Надосадочную жидкость вводят белым мышам интраперитонеально. Если мыши погибают в течение 3 суток, готовят мазки-отпечатки из органов и крови, а затем делают вывод об этиологической роли Streptococcus pneumoniae в данной патологии.
Серологическое исследование заключается в выявлении в крови больного антител к Streptococcus pneumoniae. К экспресс-методам относятся латекс–агглютинация и ИФА.
ПЦР-диагностика позволяет поставить диагноз в кратчайшие сроки. Этот быстрый и универсальный диагностический метод направлен на выявление генетического материала Streptococcus pneumoniae в исследуемом образце.
Общетерапевтические мероприятия
Чтобы избавиться от патологии и ее основных проявлений, необходимо воздействовать на причинные факторы, а именно уничтожить бактерии. Для этого больным назначают противомикробные препараты — антибиотики. Патогенетическое лечение направлено на дезинтоксикацию и коррекцию водно-электролитного баланса. Симптоматическая терапия — применение жаропонижающих, антигистаминных, местных антисептических средств. Дополнительно проводят лечение иммуномодуляторами и иммуностимуляторами.
Лихорадящим больным показан строгий постельный режим, обильное питье для выведения токсинов и правильное питание — исключение грубой и термически раздражающей пищи, преобладание в рационе пюре, разваренных каш, молочной продукции. Переход к традиционному питанию возможен только после снятия острых симптомов инфекции.
После купирования интоксикации назначают физиопроцедуры – электрофорез, УВЧ, индуктотермию, СВЧ-терапию, аэроионотерапию, ингаляции, а также массаж грудной клетки, иглоукалывание, ЛФК.
Своевременное и правильное лечение делает прогноз инфекции благоприятным. В противном случае заболевание приобретает затяжное течение, развиваются тяжелые осложнения, возможен смертельный исход.
Предупреждающие процедуры
Неспецифические профилактические мероприятия, предупреждающие развитие инфекции, вызываемой Streptococcus pneumoniae:
- Раннее выявление и лечение больных и бактерионосителей,
- Укрепление иммунитета — закаливание, спорт, правильное питание,
- Борьба с табакокурением,
- Отказ от употребления спиртных напитков,
- Прием витаминов и минералов,
- Сбалансированное питание,
- Санация очагов хронической инфекции,
- Соблюдение санитарно-гигиенических норм и правил,
- Ношение одежды по сезону,
- Защита организма от переохлаждения и сквозняков.
Специфическая профилактика заключается в массовой иммунизации населения. Для вакцинации успешно применяется полисахаридная поливалентная вакцина. Проводится она однократно. Ревакцинация показана лицам из группы риска. В настоящее время в нашей стране прививка от пневмококковой инфекции является обязательной. Она внесена в Национальный календарь Российской Федерации.
Видео: врач о пневмококковой инфекции
Видео: вакцинация от пневмококка – Доктор Комаровский
Пневмонии давно стали одними из самых распространенных заболеваний среди детей и взрослых. И это не странно, ведь каждый третий человек за жизнь хоть бы раз болеет воспалением легких.
Большой проблемой является установление точной причины возникновения пневмонии, ведь каждая из форм нуждается в индивидуальном лечении.
Общая характеристика
Стрептококковая пневмония – воспаление легочной ткани, которое вызывается бактериями рода streptococcus pneumoniae.
Воспаление легких, вызываемое стрептококкус пневмонии, встречается сравнительно редко — примерно в 1/5 всех случаев воспаления легких у детей и взрослых. Из-за специфичности возбудителя болезнь начинается остро. Стремительно развивающиеся симптомы почти всегда заставляют пациента обратиться к врачам, что способствует своевременному началу лечения.
В очень редких случаях стрептококковое воспаление проходит бессимптомно, что характерно для скрытой пневмонии.
Чаще всего микроорганизм streptococcus pneumoniae обитает в верхних дыхательных путях, поражая их:
- В носу стрептококк вызывает ринит.
- В зеве — ангину.
- В горле стрептококк вызывает фарингит, ларингит.
Сезонность воспаления характеризует потребность возбудителя в условиях внешней среды. Так как бактерии предпочитают влажный теплый воздух, чаще такое воспаление возникает осенью или весной.
Стрептококковое воспаление легких очень часто является осложнением других болезней, вызванных данным возбудителем, но в некоторых редких случаях он может попасть напрямую в легочную ткань, не затрагивая другие органы и системы.
Чаще всего болезнь возникает на фоне перенесенной кори, гриппа, ветряной оспы, или же коклюша.
Стрептококк чаще вызывает пневмонии у детей. Это связано с анатомической и физиологической структурой легких и дыхательных путей.
Стрептококкус пневмонии как этиологический агент воспаления
Как уже говорилось выше, стрептококковая пневмония вызывается лишь бактериями рода Streptococcus.
Стрептококк представляет собой грампозитивную аэробную палочку. Чаще всего болезнь вызывает альфа-гемолитический Streptococcus pneumoniae. Реже возможным возбудителем может выступать бета-гемолитический Streptococcus pyogenes.
В самых редких случаях воспаление могут вызывать все остальные штаммы стрептококка.
Так как существуют не только патогенные, но и условно патогенные штаммы, стрептококк всегда находиться в нашем организме. В особых случаях даже условно-патогенные микроорганизмы способны вызвать болезнь.
В норме в горле человека можно найти Streptococcus agalactiae. Его присутствие является нормой в случае, если возбудителя меньше, чем 10 в 5 — 10 в 6 степени. Если же эго количество возрастает выше, чем 10 в 5 – 10 в 6 степени, он может стать патогенным и также привести к возникновению стрептококковой пневмонии.
Важную роль играют негативные факторы: частые заболевания, неконтролируемый прием антибиотиков или иммунодепрессантов, врожденные и приобретенные иммунодефициты, хронические заболевания, плохие социальные и бытовые условия, неблагоприятные условия труда – все это значительно ослабляет организм и может привести к развитию воспаления легких.
Причины и механизмы развития заболевания

Существует несколько вариантов попадания возбудителя в легкие. Чаще всего он проникает механически через дыхательные пути. Это бывает при нисходящих воспалениях, или же при прямом попадании возбудителя с внешней среды.
В некоторых случаях возбудитель попадает в легочную ткань через инфицированную кровь. Такое бывает при тяжелых бактериальных воспалениях в других органах и системах, при развитии сепсиса.
Самым редким вариантом попадания возбудителя является лимфогенный. В этом случае возбудитель попадает в легкие с помощью лимфы из других органов.
Когда возбудитель попадает на слизистую, он проникает сквозь нее и остальные слои, а потом оказывается непосредственно в легких. Там он начинает стремительно развиваться под средством оптимальных условий среды.
Очень часто, при стремительном росте патологического процесса, возбудитель попадает в плевральную полость, вызывая при этом экссудативный плеврит.
Симптомы и клиническая картина
Болезнь начинается остро с поднятия температуры тела, сильного озноба, миалгии, артралгии, одышкаи, кашля, кровохаркания, потери работоспособности, сильной усталости, боли в боку. Стремительно развивается интоксикация организма.
В тяжелых случаях у пациента появляются симптомы дыхательной или сердечно-сосудистой недостаточности, что может привести к тяжелым последствиям. При этом отмечается акроцианоз, потери памяти, тахикардии, аритмии, приступы удушья.
При развитии экссудативного плеврита больной жалуется на боль в боку. При этом отмечается смещение органов средостения в сторону. Экссудативные плевриты развиваются у детей очень часто – в 1/3 случаев.
В некоторых случаях патологический процесс может привести к возникновению хронических абсцессов в легких.
Так же стрептококковое воспаление легких может привести к развитию гнойного перикардита, гломерулонефрита, сепсиса.
Правильно собранный анамнез позволит легко установить возможную причину начала болезни – будь то перенесенная ангина или же недавнее переохлаждение под дождем.
- Перкуторно отмечается притупление перкуторного звука в зоне поражения. В случае развития экссудативного плеврита притупление выслушивается по всему уровню жидкости.
- Аускультативные данные дают возможность точно выслушать зону со снижением везикулярного дыхания, хрипами и свистами.
- Одним из самых информативных методов в постановке диагноза пневмонии является рентгенография. На рентгенограмме отмечаются участки затемнения легочного рисунка, в случае развития плеврита –повышен уровень жидкости.
- Общий анализ крови позволит заподозрить природу возбудителя. В случае стрептококковой пневмонии отмечается нейтрофильный лейкоцитоз с регенеративным сдвигом лейкоцитарной формулы влево, повышение СОЭ, тромбоцитопения, в редких случаях – анемия.
- Важной частью установления диагноза является бактериальный анализ. С помощью баканализа можно точно идентифицировать этиологического агента и при этом проверить его на чувствительность к антибиотикам. Только так можно выбрать самый подходящий препарат. Учитывают так же количество условно-патогенных микроорганизмов, которых в норме не больше 10 в 5 – 10 в 6 степени.
Дифференциальную диагностику стоит проводить и с другими вариантами пневмоний, включая атипичную. Но чаще всего стрептококковую пневмонию путают со стафилококковой. Это грубая ошибка, ведь при стафилококковой пневмонии возникает характерная мокрота с ржавым оттенком, тогда как при стрептококковой её нету. Более того, для стрептококка характерно развитие эмпиемы плевры, что не отмечается при стафилококковой этиологии заболевания.
Лечение стрептококкового воспаления легких
При своевременном и правильном лечении выздоровление наступает через 6-10 дней. Очень важно, чтобы больной во время лечения соблюдал постельный режим.
После идентификации возбудителя пациенту назначают специфические антибиотики. Для коррекции интоксикации используют ударную дозу диуретинов и дают пациентам большое количество воды и чая.
Для коррекции дисбактериоза пациенту назначают эубиотики. Так же позитивный эффект для лечения дает применение поливитаминных комплексов.
В случае развития экссудативного плеврита показано дренирование плевральной полости с последующим её промыванием антисептиками или антибиотиками.
При адекватном и своевременном лечении у детей и взрослых шанс осложнений значительно уменьшается, что, скорее всего, спасет человеку жизнь.
Читайте также:



