Бруцеллуоз ва лептоспироз касаллиги
Вирусный гепатит Д
Вирусный гепатит Д (ГД, дельта-инфекция) – это вирусное заболевание человека, возникающее у больных ГВ или носителей ВГВ, со склонностью к тяжелому и хроническому течению.
Этиология. Вирус гепатита Д (ВГД) – уникальный вирус, занимающий промежуточное положение между вирусами растений и животных, он лишен оболочки, содержит однонитевую РНК. ВГД способен к репликации в организме человека только в присутствии ВГВ, в поверхностную оболочку которого (HBsAg) он встраивается. Дельта-вирус устойчив к высоким температурам, ультрафиолетовому облучению и действию кислот.
Эпидемиология. Источник инфекции – больные с острым и хроническим ГД, а также носители, инфицированные дельта-вирусом. Механизм заражения, как и при ГВ, - гемоконтактный. Заражение человека может происходить одновременно ВГВ и дельта-вирусом (ко-инфекция) или дельта-вирус наслаивается на хронический ВГ (суперинфекция).
Патогенез. Наличие в организме одновременно двух вирусов (ВГВ и дельта-вируса) вызывает утяжеление заболевания с возможным формированием хронического течения и развитием острой печеночной недостаточности.
Клиника. Инкубационный период при ГД практически не отличается от такового при ГВ. При ко-инфекции ГД протекает по типу острого, иногда с двухволновым течением. Заболевание чаще протекает в более тяжелой форме, чем изолированный острый ГВ. И может заканчиваться развитием острой печеночной недостаточности. При благоприятном течении продолжительность болезни составляет 1,5-2 мес. У части больных отмечается затяжное и хроническое течение.
При суперинфекции на фоне ГВ происходит ухудшение общего состояния, нарастание желтухи, увеличение размеров печени. Заболевание протекает тяжело с развитием хронического агрессивного гепатита и переходом в цирроз печени.
Лабораторная диагностика. Диагноз дельта-инфекции должен быть подтвержден серологически: для ГВ - выявление HBsAg или анти-HBe IgM, а для ГД – наличие анти-ВГД или анти-ВГД IgM. Для выявления РНК дельта-вируса может использоваться метод полимеразной цепной реакции (ПЦР).
Особенности ухода, лечение, диспансерное наблюдение и профилактика осуществляются как при вирусном гепатите В.
Контрольные вопросы:
A. Какие особенности имеет дельта-вирус?
B. Как происходит заражение ВГД?
С. Клинические особенности дельта-инфекции?
Лептоспироз – острое зоонозное заболевание, характеризующееся лихорадкой, интоксикацией, поражением почек, печени, нервной и сосудистой системы, мышц с развитием геморрагического синдрома и нередко желтухи.
Этиология. Возбудитель лептоспироза относится к роду лептоспир (Leptospira), имеет спиралевидную форму. Лептоспиры подвижны, грамотрицательны, хорошо растут на средах, содержащих сыворотку крови. Будучи гидрофилами, они хорошо сохраняются во влажной среде: в воде озер, рек, болот – в течение нескольких недель, а в почве – до нескольких месяцев. Лептоспиры устойчивы к низким температурам (даже к замораживанию), но моментально погибают при кипячении, чувствительны к воздействию прямых солнечных лучей, высушиванию, дезинфицирующим средствам.
В зависимости от антигенной структуры возбудителей подразделяют на серологические группы и варианты. Наиболее часто в патологии человека имеют значение серогруппы: L.icterohaemorrhagica, L.grippotyphosa, L.pomona, L.canicola, L.tarrassovi.
Эпидемиология. Лептоспироз – типичное зоонозное заболевание. Чаще всего резервуаром инфекции бывают грызуны – лесные мыши, полевки, водяные крысы и т.п. Помимо этого источником инфекции могут быть промысловые (лисы, песцы, нутрии) и сельскохозяйственные (свиньи и крупный рогатый скот, лошади, овцы, козы) животные, а также крысы. Животные выделяют с мочой лептоспир во внешнюю среду.
Заражение происходит алиментарным и контактным путями при купании и использовании воды из открытых водоемов, употреблении инфицированных пищевых продуктов. Довольно часто заражение человека происходит через поврежденные кожные покровы (при наличии микротравм) или неповрежденные слизистые оболочки полости рта, носа, глаз. Чаще болеют лица, работающие в животноводстве (работники животноводческих ферм, зверосовхозов, охотники, ветеринары), а также на мясокомбинатах. Больной человек не является источником инфекции. Рост заболеваемости отмечается в летне-осенний период. Постинфекционный иммунитет стойкий и типоспецифичный и не защищает от заражения другими сероварами лептоспир.
Патогенез. Входными воротами инфекции являются кожа при наличии микротравм, слизистые оболочки ротовой полости, носа, глаз, желудочно-кишечного тракта. На месте внедрения возбудителя первичного аффекта не возникает. Преодолевая лимфатический барьер, возбудитель попадает в кровь и заносится в различные органы и ткани (печень, селезенку, почки, легкие, центральную нервную систему), где происходит его размножение с развитием в них дегенеративно-воспалительных процессов, что может приводить к развитию острой почечной и печеночной недостаточности, геморрагического синдрома, менингиту.
Клиника. По клиническим проявлениям различают безжелтушные и желтушные формы болезни, по тяжести – легкие, среднетяжелые и тяжелые формы. В течение болезни различают периоды: начальный (лихорадочный), разгара болезни (органных поражений) и период реконвалесценции.
Инкубационный период в среднем составляет 7-10 дней с колебаниями от нескольких дней до 2-3 недель. Заболевание начинается внезапно, среди полного здоровья. Температура тела быстро повышается до 39-40 о С, сопровождаясь ознобом. Часто больные называют не только день, но и час начала заболевания. Беспокоит сильная головная боль, боли в мышцах (особенно икроножных), из-за которых больной передвигается с трудом, при пальпации мышцы резко болезненны. Больные беспокойны, могут быть возбуждены.
С первых дней выявляется поражение почек: болезненность при поколачивании по поясничной области, уменьшение количества мочи, обнаружение в ней белка, лейкоцитов, эритроцитов, гиалиновых цилиндров.
Выраженность клинических проявлений лептоспироза зависит от тяжести болезни.
При легкой форме лихорадка длится 2-3 дня, интоксикация умеренная, заболевание протекает без органных поражений.
Среднетяжелая форма характеризуется выраженной лихорадкой и интоксикацией, но при отсутствии желтухи.
Тяжелая форма протекает с преобладанием желтухи и геморрагического синдрома. Желтушность склер, а затем кожи появляется с 3-5го дня болезни и по интенсивности бывает от субъиктеричности склер до резко выраженной желтушности кожи. При биохимическом исследовании крови выявляется гипербилирубинемия и умеренное повышение активности АлАТ при неизмененных осадочных пробах сыворотки крови.
Помимо желтухи при тяжелых формах появляется пятнисто-папулезная, иногда петехиальная экзантема. Тромбогеморрагический синдром, помимо петехиальной сыпи, проявляется кровоизлияниями в кожу на местах инъекций, кровоизлияниями в склеру, носовыми кровотечениями.
Вследствие интоксикации нарушается функция сердечно-сосудистой системы: трахикардия, гипотония, глухость тонов сердца, на ЭКГ- признаки диффузного поражения миокарда.
Со стороны крови характерен нейтрофильный лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, в моче – белок, лейкоциты, эритроциты, гиалиновые цилиндры.
Почти у всех пациентов на 4-5ый день болезни отмечается увеличение размеров печени и у половины больных – увеличение селезенки. Поражение почек может проявляться развитием острой почечной недостаточности. У больных отмечается более значительная, чем в начальный период, протеинурия, уменьшение диуреза вплоть до анурии, в крови увеличивается уровень мочевины, креатинина, остаточного азота.
При тяжелых формах может развиться лептоспирозный менингит. На фоне лихорадки усиливается головная боль, появляется рвота и менингеальные симптомы, в ликворе определяется умеренный лимфоцитарно-нейтрофильный плеоцитоз, увеличено содержание белка. Тяжелые формы болезни могут сопровождаться инфекционно-токсическим шоком и острой почечно-печеночной недостаточностью. Обычно температура держится высокой 5-10 дней, затем снижается, но у части больных через 3-12 дней возникает вторая волна лихорадки, обычно короче первой, с появлением характерных клинических проявлений.
Продолжительность болезни обычно составляет 3-4 недели, при наличии рецидивов - до 2-3-х месяцев.
Осложнения. При лептоспирозе осложнения могут развиться в течение всего периода заболевания. Они могут быть обусловлены самими спирохетами (инфекционно-токсический шок, менингиты, полиневриты, миокардиты) или наслоившейся вторичной бактериальной флорой (пневмонии, отиты, паротиты, пиелиты).
Brutsellyoz (lot. brucellosis), qora oqsoq — zoonoz infektsiya, kasallangan hayvonlardan odamlarga yuqadi va inson organizmining a’zolari va tizimlariga ko’plab shikast yetkazishi bilan tavsiflanadi. Mikroblar — bu kasallikning qo’zg’atuvchilari — 1886 yilda ingliz olimi Devid Bryus tomonidan aniqlangan. Olimning sharafiga mikroblar brutsella, ular chaqiradigan kasallik esa brutsellyoz deb nomlangan.
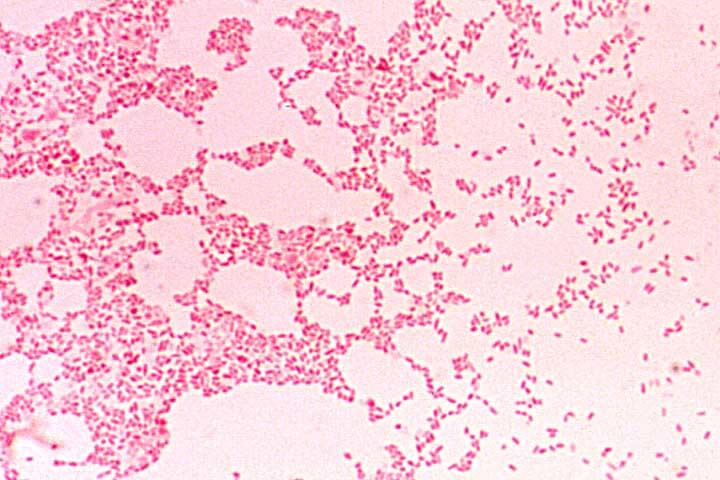
Brutsellyoz qo’zg’atuvchilari
Brutsellyoz sabablari va epidemologiyasi
Brutsellyozning qo’zg’atuvchilari — brucella avlodiga mansub, hujayra ichida parazitlik qila oladigan grammanfiy bakteriyalardir. Brutsellyozning 6 tur qo’zg’atuvchisi va 17 ta biovari aniqlangan. Odamlar uchun uchtasi patogen hisoblanadi:
- Mayda shoxli mollar: echki, qo’ylar brutsellyozi qo’zg’atuvchisi (Brucella melitensis);
- Yirik shoxli qoramollar: sigir brutsellyozi qo’zg’atuvchisi (Brucella abortus);
- Cho’chqalar brutsellyozi qo’zg’atuvchisi (Brucella suis).
Ba’zi manbalarda itlar brutsellyozi qo’zg’atuvchilari (Brucella canis) ham inson uchun xavfli deb ko’rsatilgan.
Hayvonlar bakteriyalarni sut, siydik, amniotik suyuqlik orqali tarqatadi, shuningdek, Stomaxys calcitrans pashshasi ham brutsellyoz tashuvchisi hisoblanadi. Inson zararlanishi kasallik tashuvchi hayvonlar bilan bevosita kontakt qilishda yoki zararlangan oziq-ovqatlar — xom sut, pasterizatsiyalanmagan sutdan tayyorlangan pishloq iste’mol qilishda sodir bo’ladi.
Patogenez
Bakteriyalarning kirish darvozasi — terining, ovqat hazm qilish a’zolari va nafas yo’llarining shilliq qavati mikrojarohatlari hisoblanadi. Darvoza hududida va regionar limfa tugunlarining limfa yo’llarida hech qanday o’zgarish bo’lmaydi. Brutsellyozda limfadenopatiya yalpi hisoblanadi, bu mikroblarning gematogen tarqalishini ko’rsatadi. Ko’payishi va to’planishi limfa tugunlarida, ba’zan esa qonda sodir bo’ladi. Qo’zg’atuvchidan tozalanganidan keyin ham uzoq vaqt davomida organizmning sezilarli allergik reorganizatsiyasi, keskin sezilarli sekinlashgan tipdagi gipersezuvchanligi saqlanib qoladi. Brutsellyoz surunkali kechishga moyilligi bilan ajralib turadi. Kasallanishdan keyin immunitet shakllanadi, lekin uzoq saqlanmaydi (3-5 yildan so’ng qayta infektsiyalanish mumkin). Brutsellyozning klinik ko’rinishiga kasallikka sabab bo’lgan brutsella turi ham sezilarli darajada ta’sir ko’rsatadi. Brutsellyozning eng og’ir kechishi — melitensis, qolganlari kasallikning yengil shakllarga olib keladi.
Patologik anatomiya
Brutsellyoz bilan shikastlangan a’zolar va to’qimalar mikroskop ostida tekshirilganda, sil kasalligiga juda o’xshash xarakterli granulyomalar ko’rinadi, kamdan-kam hollarda esa kazeoz nekrozga uchraydi. Mustasnolik B. suis infektsiyasi bo’lib, unda ko’pincha abstsesslar kuzatiladi.
Brutsellyoz alomatlari va belgilari
Kasallikning inkubatsion davri 1-2 haftani tashkil etadi. Kasallik asta-sekin rivojlanadi va o’ziga xos xususiyatlarga ega emas. Ammo bemorlarda odatda to’rtta asosiy shikoyat mavjud:
- Bo’g’imlardagi intervalli og’riqlar, ba’zida juda kuchli va azobli.
- Uzoq subfebril (38 °C gacha) yoki to’lqinli tipdagi keskin ko’tarilish va pasayish ko’rinishida isitma.
- Kuchli terlash, tanani ter qoplashi, ba’zida kechki terlash.
- Keskin zaiflik va quvvatni yo’qotish.
Tizimli shikastlanishlar turli xil va deyarli barcha a’zolarga ta’sir qiladi. Bunda quyidagilar kuzatiladi:
- Tayanch-harakat apparati. Septik monoartrit, tizza, tos-son, yelka-sakrolileal va to’sh-o’mrov birikmalarning assimetrik poliartriti, umurtqa osteomieliti, mialgiya;
- Yurak. Endokardit, miokardit, perikardit, aorta ildizi abstsessi, tromboflebit, bunda endokardit ilgari o’zgarish bo’lmagan klapanlarda ham rivojlanishi mumkin;
- Nafas olish tizimi.Bronxit va pnevmoniya;
- Ovqat hazm qilish tizimi. Sariq kasalliksiz gepatit, anoreksiya va vazn yo’qotish;
- Siydik-tanosil tizimi. Epididimit, orxit, prostatit, tuboovarial abstsess, salpingit, servitsit, o’tkir pielonefrit.
- Markaziy asab tizimi.Meningit, ensefalit, meningoensefalit, mielit, serebral abstsesslar, Giyen-Barr sindromi, ko’rish nervi atrofiyasi, III, IV va VI juftning zararlanishi.
- Limfa tugunlari, taloq. Limfadenit, taloqning kattalashishi
- Ko’zlar. Keratit, shox parda yarasi, uveit, endoftalmit.
Brutsellyoz bilan kasallangan bemorlarda anamnezning va ayrim belgilar / shikoyatlarning taxminiy chastotasi (%)
| Anamnez | bemorlar % |
|---|---|
| Hayvonlar bilan kontakt | 74 |
| Yangi sut va pishloq iste’mol qilish | 70 |
| Xom jigar iste’mol qulish | 29 |
| Brutsellyozning oilaviy anamnezi | 38 |
| Alomat/shikoyat | bemorlar % |
| Isitma | 93 |
| Varaja qilish, sovuq hissi | 82 |
| Terlash | 87 |
| Tarqoq og’riqlar | 91 |
| Kuchsizlik, zaiflik | 95 |
| Bel va boylamardagi og’riqlar | 86 |
| Artrit | 40 |
| Bosh og’rishi | 81 |
| Ishtaha yo’qolishi | 78 |
| Vazn yo’qotish | 65 |
| Qabziyat | 47 |
| Qorin og’rishi | 45 |
| Ich ketishi | 7 |
| Yo’tal | 24 |
| Epididimit/orxit | 21 |
| Terida toshma toshishi | 14 |
| Uyqu buzilishi | 37 |
| Kasalmand tashqi ko’rinish | 25 |
| Oqarib ketish | 22 |
| Limfadenopatiya | 32 |
| Splenomegaliya | 25 |
| Gepatomegaliya | 19 |
| Sariq kasallik | 1 |
| Markaziy asab tizimi funktsiyasining buzilishi | 4 |
| Yurakda shovqin (endokardit) | 3 |
| Pnevmoniya | 1 |
N. I. Ragoza brutsellyozning 4 fazasini ajratadi:
- Kompensatsiyalangan infektsiya fazasi (birlamchi-yashirin);
- Mahalliy shikastlanishlarsiz o’tkir sepsis bosqichi (dekompensatsiya);
- Mahalliy shikastlanishlar shakllanishi bilan o’tkir osti va surunkali qaytalanuvchi kasallik fazasi (dekompensatsiya yoki subkompensatsiya);
- Qoldiq hodisalar yoki ularsiz kompensatsiyaning tiklanish bosqichi.
Brutsellyozning klinik shakllari:
- Birlamchi-yashirin (latent) shakl;
- O’tkir-septik shakl;
- Birlamchi-surunkali metastatik shakl;
- Ikkilamchi-surunkali metastatik shakl;
- Ikkilamchi-yashirin shakl.
Birlamchi-latent (yashirin) shakli deyarli salomatlik holatidir. Organizmning himoya kuchlari zaiflashishi bilan u o’tkir-septik yoki surunkali metastatik shaklga aylanishi mumkin. Ba’zida mikrosimptomlar: periferik limfa tugunlarining biroz kattalashishi, ba’zan tana haroratini subfebril ko’rsatkichlargacha ko’tarilishi, jismoniy kuch ishlatishdada terlash ko’payishi kuzatiladi. Bemor o’zini sog’lom deb hisoblab, mehnatni davom ettiradi.
O’tkir-septik shakl isitma (39-40 °C), harorat egrisi to’lqinli, noto’g’ri (septik) tipli katta kundalik o’zgarishlar bilan, takroriy varaja va terlash bilan tavsiflanadi. Kishi o’zini yaxshi his qiladi (tana harorati 39 °C va undan yuqori bo’lganda kitob o’qish, shaxmat o’ynash, televizor tomosha qilish mumkin). Umumiy intoksikatsiyaning boshqa belgilari ham kuzatilmaydi. Bemorning hayotiga tahdid qilmaydi, hatto etiotropik davolashsiz ham sog’ayish bilan yakunlanadi. Limfa tugunlarining barcha guruhlari o’rta darajada kattalashgan, ba’zilari esa sezgir. Birinchi haftaning oxiriga kelib jigar va taloq kattalashadi. Umumiy qon tahlilida leykopeniya, ECHT oshmaganligi aniqlanadi. Asosiy farq — o’choqli o’zgarishlarning yo’qligi (metastazlar). Antibiotiklar bilan davolashsiz, isitma davomiyligi 3-4 hafta yoki undan ortiq bo’ladi.
Surunkali shakllari ba’zida o’tkir shaklni chetlab o’tib birdan rivojlanadi, ba’zan o’tkir-septik shakldan keyin biroz vaqt o’tgach. Klinikasi bo’yicha birlamchi va ikkilamchi surunkali metastatik shakllar farq qilmaydi. Farq — anamnezda o’tkir-septik shakl mavjudligi yoki yo’qligida. Klinikasi: uzoq muddatli subfebril isitma, zaiflik, asabiylashish kuchayishi, yomon uyqu, ishtahaning yo’qolishi, mehnat qobiliyatining pasayishi. Yalpi limfadenopatiya palpatsiya vaqtida yumshoq, sezgir yoki og’riqli. Kichik, juda zich, og’riqsiz, sklerozlangan limfa tugunlari (diametri 0,5-0,7 sm) qayd etiladi. Jigar va taloq kattalashadi. Buning fonida a’zolar shikastlanishi aniqlanadi, ko’pincha tayanch-harakat tizimi tomonidan, keyingi o’rinlarda asab va reproduktiv tizim.
Mushaklar va bo’g’imlardagi og’riqlar, asosan, yiriklarida, poliartrit, kasallikning yangi kuchayishida boshqa lokalizatsiyali metastazlar hosil bo’ladi. Periartrit, paraartrit, bursit, eksostozlar. Osteoporozlar qayd qilinmaydi. Bo’g’imlar shishadi, ularning harakatchanligi cheklanadi, ustki teri normal rangda bo’ladi. Harakatning cheklanishi va deformatsiyalar suyak to’qimalarining o’sib ketishi bilan bog’liq. Umurtqa shikastkanadi, ko’pincha kamar sohasida. Eriksen, Naxlas, Larrey, Djon-Ber alomatlari aniqlanadi.
Shikastlangan mushaklardagi miozitlar. Og’riq o’tmas, uzoq muddatli, ularning intensivligi ob-havoning o’zgarishi bilan bog’liq. Palpatsiya yordamida yanada og’riqli joylar aniqlanadi va mushaklarda turli shakl va o’lchamdagi og’riqli zichlanishlar seziladi. Kichik boldir, bilak, orqa va beldagi teri osti kletchatkasida fibrozit (sellyulit) aniqlanadi. O’lchami 5-10 mm dan 3-4 sm gacha, yumshoq, oval tuzilishga ega, og’riydigan yoki sezgir. Keyinchalik ular kichrayadi, butunlay so’rilib ketishi yoki sklerozga uchrab, uzoq vaqt davomida og’riqsiz kichik zich shakllanma bo’lib qolishi mumkin.
Asab tizimining shikastlanishida nevrit, polinevrit, radikulitlar rivojlanadi. Kamroq hollarda markaziy asab tizimi shikastlanadi (mielit, meningit, ensefalit, meningoansifalit) va ular uzoq, o’gir kechadi.
Erkaklar jinsiy tizimidagi o’zgarishlar — orxit, epididimit, jinsiy funktsiyaning pasayishi. Ayollarda salpingit, metrit, endometrit. Amenoreya kuzatiladi, bepushtlik rivojlanishi mumkin. Homilador ayollarda ko’pincha abort, o’lik tug’ilish, muddatidan oldin tug’ish, bolalarida tug’ma brutsellyoz qayd qilinadi.
Ikkilamchi-surunkali shakli xuddi shu kabi kechadi. Ikkilamchi yashirin shaklning birlamchi latent shakldan farqi — u ko’pincha manifest shaklga o’tadi (qaytalanadi).
Kechish shakllari
- O’tkir — davomiyligi 3 oygacha;
- O’tkir osti — davomiyligi 3-6 oy;
- Surunkali — davomiyligi 6 oydan ortiq.
Brutsellyozni tashxislash
- Anamnez ma’lumotlari: hayvon bilan aloqa qilish, termik ishlov berilmagan chorvachilik mahsulotlarini iste’mol qilish, bemorning kasbi, endemik o’choqlar.
- Klinik tasvir.
- Laboratoriya diagnostikasi:
- Brutsellyoz bilan kasallanganlar orasida 50-70% hollarda ozuqa muhitiga qon ekish ijobiy natija beradi:
- Rayt reaktsiyasi — 10-kuni ijobiy bo’ladi;
- Kumbs reaktsiyasi — surunkali brutsellyoz tashxisi uchun;
- 2-merkaptoetanol-aglyutinitli sinov;
- Xeddlson reaktsiyasi;
- Byurne teri sinamasi;
- Brucella spp. DNK`sini nuklein kislotalarni amplifikatsiyalash usullari (PZR) yordamida aniqlash.
Brutsellyozni davolash
Antibiotiklar bilan davolash: Tetratsiklin, streptomitsin, doksisiklin, rifampitsin, gentamitsin preparatlaridan ikki yoki uchtasi — faqat o’tkir brutsellyozda, hujayra ichiga kiradigan preparatlar bilan birga (biseptol , netilmitsin). Odamlarda brutsellyozni davolashda eng samarali antibiotik ftorxinolonlar (siprofloksatsin, norfloksatsin, ofloksatsin) sanaladi, ularning eng samaralisi — fleroksatsin.
Mumkin bo’lgan davolash sxemalari:
- Doksitsiklin 45 kun + streptomitsin yoki gentamisin 14 kun;
- Doksitsiklin + netilmitsin (ba’zi mualliflar eng samarali sxema deb hisoblashadi);
- Doksitsiklin + rifampitsin;
- Ftorxinolonlar + doksitsiklin yoki netilmisin yoki rifampitsin;
- Monoterapiyada ftorxinolonlar;
- Trimetoprim / Sulfametoksazol (Biseptol) + rifampitsin;
Brutsellyoz 37-80% holatlarda surunkali shaklga o’tadi, ayniqsa kech yoki noto’g’ri davolansa.
Oqibati
Brutsellyoz kamdan-kam hollarda o’limga olib keladi. Hatto antibiotiklar paydo bo’lishidan oldinlari ham o’lim darajasi 2 foizdan oshmagan va asosan endokardit tufayli sodir bo’lgan. Biroq, brutsellyoz ko’pincha nogironlik bilan yakunlanadi. Asoratlarning jiddiyligi qo’zg’atuvchi turiga bog’liq. Brucella melitensis tomonidan chaqirilgan brutsellyoz eng og’ir oqibatlarga olib keladi. Nogironlikning sabablaridan biri — nevrologik buzilishlar, shu jumladan orqa miya shikastlanishi va paraplegiya. Meningoensefalit va streptomitsin bilan davolashning asoratlari sifatida neyrosensor qulog’i og’irlik rivojlanishlari qayd qilingan.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Схема изучения болезни:
1. Определение болезни.
2. Этиология, патогенез и клинико-эпизоотологические особенности.
3. Патанатомия: макро- и микроскопические изменения.
4. Патологоанатомический диагноз.
5. Диагноз и дифференциальная диагностика.
Материальное оснащение. Музейные и гистологические препараты, рисунки, таблицы, слайды.
Листериоз
Листериоз - инфекционная болезнь млекопитающих и птиц, характеризующаяся гнойным энцефалитом, септицемией, абортами. Болеет человек (зооантропоноз).
Этиология. Возбудитель – бактерия Listeria monocytogenes. Заражение происходит через слизистую оболочку носовой и ротовой полостей, конъюнктиву, пищеварительный тракт, поврежденную кожу.
Патогенез: распространение листерий происходит по периневральным, лимфогенным и гематогенным путям. У взрослых животных чаще поражается ЦНС, у беременных животных - половая система, у молодняка развивается сепсис.
Клинические симптомы: заболевание может протекать в нервной, септической, генитальной формах.
При нервной форме отмечают угнетение, потерю аппетита, расстройства координации движения (круговые движения), судорожные сокращения мышц и искривление шеи, слюнотечение. У некоторых животных наблюдают слепоту, кератоконъюнктивит, паралич глотки.
При септической форме - лихорадка, угнетение, общая слабость, потеря аппетита, желудочно-кишечные расстройства, исхудание.
При генитальной форме - аборты, задержание последа, метриты, маститы.
Патанатомия. При нервной форме: гиперемия, отек, иногда кровоизлияния в стволовой части головного мозга и шейной части спинного мозга, зернистая или жировая дистрофия печени, кровоизлияния под эпикардом, застойная гиперемия и отек легких, кератоконъюнктивит.
Гисто: в головном мозгу находят: микроабсцессы, которые представляют собой микроочаги синего цвета, состоящие из лейкоцитов, преимущественно нейтрофилов на разных стадиях распада, мозговое вещество в этих местах расплавлено, некротизировано; периваскулиты - клеточные пролифераты вокруг расширенных и заполненных кровью кровеносных сосудов, состоящие из лимфоцитов, макрофагов и нейтрофилов.
При септической форме болезни отмечают геморрагический диатез, серозное воспаление или гиперплазию лимфоузлов, септическую селезенку с милиарными очагами некроза в ней, зернистую дистрофию печени и милиарные некрозы в ней, зернистую дистрофию почек и миокарда, острый катаральный гастроэнтерит, острый катарально-геморрагический ринит (у овец), трахеит и бронхит у свиней, гнойный конъюнктивит и кератит у овец.
При генитальной форме у абортированных плодов - серозные отеки, асцит, гидроторакс, мелкие некрозы в печени.
Патологоанатомический диагноз
(листериоз у овец и свиней)
1. Кровоизлияния под эпи- и эндокардом, в плевре, слизистой оболочке трахеи и бронхов.
2. Увеличение селезенки и милиарные некрозы в ней.
3. Серозное воспаление брыжеечных лимфоузлов.
4. Зернистая дистрофия печени и милиарные некрозы
5. Острый катаральный гастроэнтерит.
6. Острый катарально-геморрагический ринит (у овец), трахеит и бронхит (у свиней).
7. Гнойный конъюнктивит и кератит (у овец).
8. Острая венозная гиперемия и отек легких.
9. Гисто: гнойный энцефалит (стволовая часть головного и шейная часть спинного мозга).
Патологоанатомический диагноз
(листериоз у абортировавшей коровы)
1. Катарально-фибринозный эндометрит.
2. Очаговые некрозы карункулов в матке.
3. Серозно-гиперпластическое воспаление подвздошных и тазовых лимфоузлов.
(у абортированного плода)
1. Серозные отеки подкожной клетчатки.
2. Скопление серозного транссудата в грудной и брюшной полостях.
3. Мелкоочаговые некрозы в печени и других органах.
Диагноз: учитывают клинико-эпизоотологические данные, результаты вскрытия, гистоисследования головного мозга, бакисследования, биопробы на морских свинках.
Дифференцировать нужно у овец - от ценуроза, бруцеллеза, болезни Ауески; у крупного рогатого скота - от злокачественной катаральной горячки, бруцеллеза, трихомоноза, бешенства; у свиней - от болезни Ауески, бруцеллеза.
При ценурозе овец в головном мозгу выявляются ценурусные пузыри и атрофия мозгового вещества; при бруцеллезе овец - гнойно-катаральный эндометрит, некроз плаценты; болезни Ауески - расчесы кожи, негнойный лимфоцитарный энцефалит.
У крупного рогатого скота при злокачественной катаральной горячке - гнойно-катаральный конъюнктивит и кератит, гнойно-фибринозный ринит, некрозы слизистой оболочки рта, негнойный лимфоцитарный энцефалит; при бруцеллезе - катарально-гнойно-фибринозный эндометрит, задержание последа; при трихомонозе - гнойно-катаральный эндометрит; при бешенстве - инородные предметы в рубце, негнойный лимфоцитарный энцефалит.
У свиней при болезни Ауески - геморрагический диатез, милиарные некрозы в печени, негнойный лимфоцитарный энцефалит; при бруцеллезе - гнойно-некротический эндометрит, некроз плаценты, милиарные узелки в слизистой оболочке матки.
Музейные препараты по списку.
Лептоспироз
Лептоспироз - инфекционная болезнь животных и человека (зооантропоноз), характеризуется желтухой, гемоглобинурией, некрозами кожи, у самок - абортами.
Этиология. Возбудитель лептоспироза - Leptospira.
Клинические симптомы. Чаще болеют свиньи и крупный рогатый скот. Заражение происходит через поврежденную кожу, слизистые оболочки ротовой и носовой полостей, глаз, половых путей и желудочно-кишечного тракта.
Течение болезни - острое, подострое и хроническое. У больных животных отмечаются лихорадка, кровавая моча, желтуха, понос, запор. У беременных животных - аборты во второй половине беременности.
Патогенез. Проникнув через слизистые оболочки, кожу, возбудитель попадает в печень, почки, надпочечники и выделяется с мочой. Под действием его токсинов происходит гемолиз эритроцитов и развитие анемии. Часть гемоглобина макрофагами переводится в гемосидерин и билирубин. Накопление билирубина приводит к развитию желтухи. Желтуха смешанного типа. В печени - зернистая и даже токсическая дистрофия. Часть гемоглобина проходит через почечный фильтр и появляется в моче, в результате чего отмечается гемоглобинурия (красная моча). Некрозы кожи объясняются спазмами и тромбозами капилляров.
Патанатомия у крупного рогатого скота: желтуха, некрозы кожи, серозное воспаление лимфоузлов, зернистая дистрофия печени (или ТДП), острый катаральный гастроэнтерит, гемоглобинурия, нефросклероз.
Патанатомия у свиней и плодов: желтушность, отек подкожной клетчатки и стромы различных органов; геморрагический диатез; водянка грудной и брюшной полостей; у свиноматок - аборты и мертворожденность; у поросят - некрозы кожи, кончиков ушей и хвоста.
Патологоанатомический диагноз
(лептоспироз крупного рогатого скота)
3. Серозные отеки подкожной и околопочечной клетчатки.
4. Серозное воспаление лимфоузлов.
5. Гломерулонефрит - при остром течении, интерстициальный нефрит - при хроническом течении.
6. Геморрагический диатез (слабый).
7. Зернистая дистрофия миокарда, печени (или токсическая дистрофия печени).
10. Закупорка книжки.
11. Неизмененная селезенка.
Диагноз: учитывают клинико-эпизоотологические данные, результаты вскрытия, серологического и бактериологического исследований.
Соблюдать технику безопасности!
Дифференцировать нужно у крупного рогатого скота - от бруцеллеза, листериоза, бабезиоза, злокачественной катаральной горячки, кампилобактериоза (вибриоза); у свиней - от бруцеллеза, сальмонеллеза, дизентерии.
У крупного рогатого скота - при бруцеллезе отмечается гнойно-некротически-фибринозное воспаление слизистой оболочки матки, материнской и плодной плацент, задержание последа; при листериозе - катарально-фиб-ринозный эндометрит, некрозы карункулов; при бабезиозе - морфологические признаки сепсиса, мускатная печень; при злокачественной катаральной горячке - некрозы слизистой оболочки рта, гнойный конъюнктивит и кератит; при кампилобактериозе - катарально-гнойный эрозивный эндометрит, некрозы материнской и детской плацент.
У свиней - при бруцеллезе отмечается гнойно-некротический эндометрит, некроз плаценты, милиарные узелки в слизистой оболочке матки; при сальмонеллезе - сепсис, сальмонеллезные узелки в печени; при дизентерии — геморрагический некротический колит.
Бруцеллез
Бруцеллез - инфекционная болезнь животных и человека (зооантропоноз), сопровождающаяся абортами, задержанием последа, эндометритами.
Этиология. Возбудитель бруцеллеза крупного рогатого скота – Br. abortus;свиней – Br. suis;овец – Br. melitensis;возбудитель бруцеллеза собак – Br. canis. Возможно взаимное инфицирование животных разными видами бру-целл.
Патогенез. Заражение происходит алиментарным путем, через слизистые оболочки и кожу, а также половым путем. Восприимчивы все виды млекопитающих, птицы и человек. Бруцеллы, попав в регионарные месту внедрения лимфатические узлы, размножаются в них, проникают в кровь, разносятся по организму и оседают в различных органах, но чаще в матке, вымени, селезенке, почках, вызывая в них воспалительные процессы. В беременной матке в результате фибринозно-гнойного воспаления нарушается связь между материнской и детской плацентой, что приводит к гибели плода и аборту. Разрастание грануляционной ткани в участках воспаления вызывает задержание последа.
Типичные патологоанатомические изменения у стельных коров и свиноматок обнаруживаются в матке, плаценте, вымени, суставах, почках, печени. У плодов - признаки септицемии. У самцов поражаются семенники и придатки. У телят поражаются почки.
Патанатомия бруцеллеза у абортировавших коров. В матке - гнойно-катаральный эндометрит. Материнская и плодная плаценты - гнойно-некротическое и фибринозное воспаление. Влагалище и срамные губы - серозный воспалительный отек. Вымя - интерстициальное воспаление. Паховые и надвымянные лимфоузлы - серозно-гиперпластическое воспаление, абсцессы и некрозы в них. Задержание последа.
Патанатомия бруцеллеза у абортированных плодов характеризуется морфологической картиной сепсиса. Кроме того, в печени отмечаются очаговые некрозы, серозно-геморрагические отеки подкожной клетчатки и пупочного канатика, серозно-фибринозное воспаление плевры и брюшины.
Патанатомия бруцеллеза телят. В почках развивается интерстициальный нефрит (пятнистая белая почка). Передние конечности - гигромы, бурситы.
Патанатомия бруцеллеза свиней. В матке - гнойно-некротическое воспаление, узелки-гранулемы в слизистой оболочке; в плаценте - некрозы; лимфоузлы - гиперплазия, некрозы и абсцессы; суставы - серозно-фибринозное и гнойное воспаление; абсцессы в печени, селезенке, подкожной клетчатке, семенниках, телах позвонков; у хряков - гнойно-некротические орхиты и эпидидимиты.
Патанатомия бруцеллеза овец: в матке - гнойно-некротический эндометрит; в брыжеечных лимфоузлах - гиперплазия; в печени, почках, сердце - зернистая дистрофия; в грудной и брюшной полостях, сердечной сорочке - водянка. Гидремия. Истощение. Общая анемия.
Патологоанатомический диагноз
(у абортировавших коров)
1. Гнойно-катаральный эндометрит.
2. Гнойно-некротическое и фибринозное воспаление материнской и плодной плацент.
3. Задержание последа.
4. Серозный воспалительный отек срамных губ и слизистой оболочки влагалища.
5. Интерстициальный мастит.
6. Серозно-гиперпластическое воспаление глубоких паховых и надвымянных лимфоузлов, абсцессы и некрозы в них.
(у абортированного плода)
1. Геморрагический диатез.
2. Серозно-гиперпластический лимфаденит (системный).
3. Серозно-гиперпластический спленит.
4. Зернистая дистрофия и милиарные некрозы в печени.
5. Серозный отек пупочного канатика.
6. Серозно-геморрагические отеки подкожной клетчатки в области головы, шеи, конечностей, туловища.
7. Серозно-геморрагически-фибринозный плеврит и перитонит.
(у телят)
1. Очаговый интерстициальный нефрит (пятнистая белая почка).
2. Абсцессы в подкожной клетчатке задних конечностей.
3. Бурситы и гигромы передних конечностей.
(у свиней)
1. Гнойно-некротический эндометрит.
2. Некроз плаценты.
3. Узелки-гранулемы в слизистой оболочке матки.
4. Гиперплазия лимфоузлов, некрозы и абсцессы в них.
5. Серозно-фибринозные и гнойные артриты.
6. Абсцессы в телах позвонков, в печени, селезенке, подкожной клетчатке, семенниках.
7. Гнойно-некротические орхиты и эпидидимиты у хряков.
(у овец)
1. Гнойно-катаральный эндометрит.
2. Некроз и гнойное расплавление плаценты.
3. Милиарные узелки-гранулемы в слизистой оболочке матки и печени.
4. Гиперплазия лимфоузлов и селезенки.
5. Гнойно-некротические орхиты и эпидидимиты у баранов.
Диагноз: основывается на клинико-эпизоотологических, патологоанатомических данных, результатах серологических, аллергических и бактериологических исследований.
Характерными клиническими признаками бруцеллеза является аборт у коров на 5 - 8-м месяце стельности, у овец, коз - на 3 - 5-м месяце, у свиней - как в первую, так и во вторую половину беременности.
Дифференцировать нужно от абортов незаразной этиологии; кампилобактериоза (вибриоза); лептоспироза.
При абортах незаразной этиологии нет эндометрита и признаков сепсиса в плоде; при кампилобактериозе - катарально-гнойный эрозивный эндометрит, некрозы материнской и детской плацент; при лептоспирозе - желтуха, некрозы кожи, гемоглобинурия, гломерулонефрит.
Музейные препараты: белая пятнистая почка теленка при бруцеллезе.
Контрольные вопросы
1. Патоморфология листериоза при нервной и септической формах.
2. Дифференциация листериоза у овец от ценуроза, бруцеллеза, болезни Ауески, у крупного рогатого скота - от ЗКГ, бруцеллеза, у свиней - от болезни Ауески, бруцеллеза.
3. Патоморфология лептоспироза у беременных самок, у плодов, дифференциация у крупного рогатого скота - от бруцеллеза, листериоза, бабезиоза, ЗКГ, у свиней — от бруцеллеза, сальмонеллёза, дизентерии.
4. Патоморфология бруцеллеза у беременных животных, самцов, телят, плодов.
5. Дифференциальная патологоанатомическая диагностика бруцеллеза, абортов незаразных, кампилобактериоза, лептоспироза.
Читайте также:


