Виды сепсиса в зависимости от ворот инфекции

Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами вопрос – что такое сепсис, и все, что с ним связано. Итак…
Сепсис — что это за болезнь?
Сепсис – инфекционное заболевание, характеризующееся острой системной воспалительной реакцией организма в ответ на попадание в кровь инфекции, а также продуктов ее жизнедеятельности (токсинов).
Наиболее частыми возбудителями сепсиса являются гноеродные бактерии (стафилококки, стрептококки, пневмококки, менингококки, кишечная полочка) и грибы (Candida, Actinomycetales, Aspergillus) и другие.
Причиной болезни может стать и инфицирование крови эндотоксинами – вещества, которые инфекция вырабатывает во время своей жизнедеятельности, являющихся ядом для организма. Если сказать еще более точно, то симптомы сепсиса и весь патологический процесс обусловлены преимущественно именно эндотоксинами.
Основные признаки сепсиса – лихорадка, озноб, общее недомогание, слабость, сыпь на коже, артериальная гипотония, тахикардия, стремительная потеря веса, поносы и запоры, повышенная сонливость или бессонница и другие.
Неприятным моментом является то, что несмотря на великое количество антибактериальных, антимикотических и других противоинфекционных препаратов, сепсис тяжело поддается лечению, практически никогда не заканчивается резким выздоровлением, а также имеет высокий процент летальности. Сложность сепсиса заключается и в том, что он не имеет четкой локализации, т.к. инфекция вместе с кровью распространяется по всему организму, поэтому в болезни задействованы все органы и системы, включая нервную, лимфатическую и т.д.
Если сепсису не уделить достаточного внимания и не принять необходимых мер по лечению, это заболевание может привести к развитию синдрома полиорганной недостаточности – когда две и более системы организма дают сбой в работе или вовсе перестают функционировать.
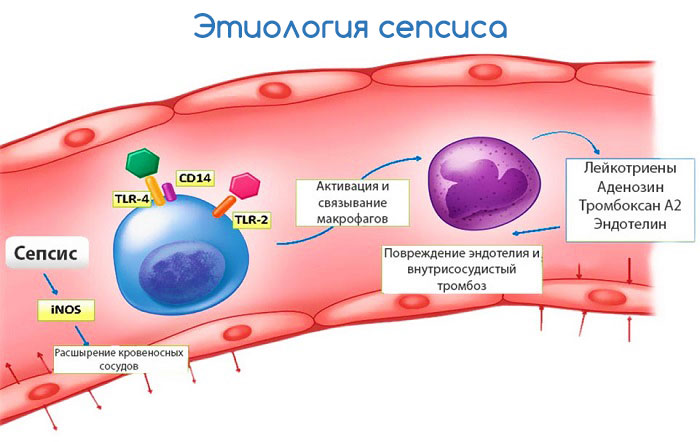
Механизм развития сепсиса следующий: болезнетворные микроорганизмы и выделяемые ими эндотоксины из первичного очага проникают в кровеносную или лимфатическую систему, из-а чего развивается бактериемия. В свою очередь, в ответ на наличие в крови или лимфе патологической микрофлоры организм активирует иммунитет, который выбрасывает в кровеносное русло эндогенные вещества – интерлейкины, простагландины, факторы некроза опухолей, активации тромбоцитов и другие, способствующих повреждению внутренней стенки кровеносных сосудов (эндотелия). В это же время, благодаря медиаторам воспаления активизируется каскад коагуляции, приводящий к развитию ДВС-синдрома. Под воздействием перекиси водорода, оксида азота, супероксидов и других высвобождающихся токсических кислородсодержащих продуктов снижается утилизация кислорода органами, а также перфузия. Эти процессы приводят к недостаточному тканевому дыханию (тканевая гипоксия) и органной недостаточности.
Развитие сепсиса имеет три фазы:
Сепсис 1 стадии (токсемия) – формируется при выходе болезнетворных микроорганизмов из первичного очага инфекции или же после прямого инфицирования организма, т.е. фактически, это начало болезни. Сопровождается развитием системного ответа иммунной системы на инфицирование. Бактериемия отсутствует.
Сепсис 2 стадии (септицемия) – характеризуется диссеминацией возбудителей болезни, формированием большого количества в кровеносных сосудах септических очагов (микротромбы). Сопровождается стойкой бактериемией.
Сепсис 3 стадии (септикопиемия) – характеризуется формированием вторичных гнойных очагов в различных органах и системах, например – костной системе.
МКБ-10: A40-A41.0;
МКБ-9: 995.91.
Симптомы сепсиса

Симптомы сепсиса во многом зависят от возбудителя болезни, состояния здоровья организма, локализации метастазов и течения патологического процесса. Начало же болезни преимущественно острое.
- Волнообразные приступы лихорадки с небольшими периодами апирексии;
- Повышенная потливость, озноб;
- Сыпь на коже.
Если иммунная система сможет справится с инфекцией, развернутая клиническая картина (симптоматика) болезни обычно не появляется
Развитие вторичных инфекций, в зависимости от локализации оседания болезнетворных микроорганизмов могут вызвать:
- Метастазирование в легкие – гнойный плеврит, пневмония, абсцесс легкого или его гангрена;
- Метастазирование в почки – пиелит, паранефрит;
- Метастазирование в опорно-двигательный аппарат – артриты, остеомиелит;
- Метастазирование в головной мозг – гнойный менингит, церебральные абсцессы;
- Метастазирование в сердце – эндокардит, перикардит;
- Метастазирование в печень – гепатит, абсцесс печени и т.д.
В некоторых случаях течение сепсиса может проходит в атипичной (стертой) форме, когда во время болезни один из явных ее симптомов (например — повышенная температура тела) отсутствует. Одной из основных причин атипичности сепсиса, как и других инфекционных заболеваний является массовое применение больными антибиотиков, причем без консультации с врачом.

Повышенная капризность младенца;- Диарея (понос);
- Рвота;
- Обезвоживание организма;
- Полный отказ младенца от груди;
- Стремительная потеря веса;
- Потеря кожей эластичности, ксеродермия;
- Гнойные процессы в области пупка;
- Абсцессы и флегмоны.
Септический шок – наиболее тяжелая форма сепсиса, характеризующаяся нарушением кровоснабжения органов и тканей, замедлением мочеообразования, видимой одышкой, спутанностью сознания, обмороками, низким артериальным давлением, акроцианозом, аритмией, гипертермией, тахипноэ, учащенным пульсом (до 120-160 ударов в минуту). Результатом септического шока в каждом втором случае (по статистике) наступает смерть больного.
Осложнения сепсиса
- Септический шок;
- Инфаркт легкого;
- Токсический миокардит;
- Кардиомиопатия;
- Острая сердечно-сосудистая недостаточность;
- Острая почечная недостаточность (ОПН);
- Кровотечения;
- Тромбоэмболии;
- Кома;
- Летальный исход.
Причины сепсиса

Для развития сепсиса необходимо выполнение двух и более основных патологических факторов:
Инфицирование организма. Наиболее частым возбудителем сепсиса становятся бактерии (стафилококки, стрептококки, пневмококки, менингококки, энтерококки, синегнойная палочка, кишечная палочка, клебсиелла, протеи) и грибки (Candida, Actinomycetales, Aspergillus). Также важно понимать, что чем более массивно организм инфицируется, особенно одновременно двумя и более видами болезнетворных микроорганизмов, тем сложнее и острее течение болезни.
Наличие септического очага, который связан с кровеносным или лимфатическим руслом – наличие фурункулов (чирьев), карбункулов, дерматозов, ожогов, гнойных воспалительных заболеваний ротовой полости.
Снижению реактивности организма способствуют: переохлаждение, применение иммуносупрессивных лекарств (цитостатики, глюкокортикоиды, оральные контрацептивы, антибиотики), острая кровопотеря, стрессы, гиповитаминозы и авитаминозы, жесткие диеты, наличие различных заболеваний (ВИЧ-инфекция, сахарный диабет, злокачественные заболевания, ОРЗ, заболевания крови).
Первичные очаги – при наличии фурункулов, флегмон, карбункулов, ОРЗ и других заболеваний инфекционной природы, когда болезнетворные микроорганизмы из очага своего оседания проникают в кровеносной или лимфатическое русло и распространяется по всему организму.
Прямое инфицирование организма – заражение при употреблении инфицированной пищи или воды, пищевых отравлениях, при порезах, неудачных родах, абортах, операции, косметологических процедурах, инъекциях, применение в медицинских учреждениях инвазивных диагностических процедур и т.д.
Сепсис – классификация
- Молниеносный – характеризуется стремительным развитием, септическим шоком и летальным исходом в течение 1-2 суток;
- Острый – характеризуется острой воспалительной реакцией и развитием в течение 5-28 суток;
- Подострый – болезнь длиться 3-4 месяца;
- Хронический – длительность болезни 6-12 месяцев и более, сопровождающаяся невыраженной симптоматикой с периодическими рецидивами (обострениями).

Первичный сепсис, который может быть:
- Криптогенный;
- Эссенциальный;
- Идиопатический.
Вторичный сепсис, который может быть:
- Акушерско-гинекологический – развитие происходит из-за осложненных родов или абортов;
- Хирургический — развитие обусловлено инфицированием крови из послеоперационной раны;
- Кожный — развитие обусловлено повреждением кожных покровов и кожными заболеваниями (фурункулез, стафилодермия, абсцессы, ожоги и др.);
- Уросепсис — развитие обусловлено заболеваниями органов мочеполовой системы инфекционного характера (простатит, цистит, пиелонефрит), а также застоями мочи;
- Плевро-легочный — развитие обусловлено заболеваниями легких с образованием гноя (эмпиема плевры, абсцедирующая пневмония);
- Перитонеальный — развитие обусловлено заболеваниями органов брюшной полости;
- Отогенный — развитие обусловлено заболеваниями уха (гнойный отит);
- Риногенный — развитие обусловлено заболеваниями носовых и околоносовых пазух (синуситы – фронтит, этмоидит, сфеноидит, гайморит и ринит);
- Одонтогенный — развитие обусловлено заболеваниями зубочелюстной системы (кариес, периостит, пародонтоз, апикальный периодонтит, остеомиелит челюсти);
- Тонзилогенный — развитие обусловлено тяжелыми формами ангины, обусловленной стафилококками и стрептококками;
- Пупочный — развитие обусловлено омфалитом новорожденных.
Диагностика сепсиса
Диагностика сепсиса включает в себя:
- Общий анализ крови;
- Биохимический анализ крови;
- Бакпосев крови (минимум 3 раза);
- Бакпосев содержимого гнойного очага;
- Полимеразная цепная реакция (ПЦР).

Для диагностики сепсиса рекомендуется использовать шкалы SOFA и qSOFA.
При сепсисе характерны следующие показатели: ускорение СОЭ, изменение количества лейкоцитов в крови в большую или меньшую сторону (более 12×10 9 или менее 4×10 9 клеток на литр крови), лейкоцитоз со сдвигом влево, нарастание гипохромной анемии в периферической крови.
Очень важно дифференцировать сепсис от других, схожих по симптоматике заболеваний – лейкемии, лимфогранулематоза, малярии, бруцеллеза, брюшного тифа, паратифа А и В, туберкулеза и других болезней с длительной лихорадкой.
Лечение сепсиса

При подозрении на сепсис больного необходимо немедленно доставить в медицинской учреждение, поскольку от скорости применения адекватной терапии может зависеть жизнь пациента. Помните, молниеносное развитие сепсиса может привести к септическому шоку и смерти больного в течение 1-2 суток!
Лечение сепсиса включает в себя:
1. Госпитализация;
2. Противоинфекционную терапию;
3. Дезинтоксикационную терапию;
4. Укрепление иммунной системы;
5. Симптоматическую терапию;
6. Диета;
7. Хирургическое лечение;
8. Восстановление функционирования органов.
При поступлении в медицинское учреждение пациенты госпитализируются в отделение интенсивной терапии, что связано с большим количеством осложнений и высоким процентом летальности от данного заболевания.
Основная причина сепсиса – инфекция, однако, для ее купирования, в зависимости от вида возбудителя, применяется антибактериальная или противогрибковая терапия. Препараты при этом разные.
До получения данных с бакпосева и выявления возбудителя, лекарственный препарат (антибиотик или антимикотик) назначают эмпирически.
Интенсивный курс антибактериальной терапии подразумевает под собой системное и местное применение антибиотиков и антисептиков, промывание дренажей и санацию инфекционного очага.
После определения возбудителя, противомикробный препарат при необходимости меняют.
Курс антибиотикотерапии продолжают еще в течение 1-2 недель после нормализации общего состояния организма, температуры тела и отрицательных 2 показателей бакпосева крови, после чего, прекращают.
Токсины, вырабатываемые инфекцией, фактически являются одними из основных причин львиной доли симптоматики сепсиса и других инфекционных заболеваний. Чем быстрее токсины вывести из организма, тем быстрее человек выздоравливает, симптоматика уменьшается, минимизируется риск развития осложнений болезни. Кроме того, дезинтоксикационная терапия направлена на выведение из организма и частичек омертвевших болезнетворных микроорганизмов, погибших в последствии применения противомикробной терапии.
Дезинтоксикационная терапия при сепсисе включает в себя:
Как мы уже и говорили, что для развития сепсиса необходимо сочетание двух и более факторов, одним из которых является – снижение реактивности организма, а если говорить проще – снижение сопротивляемости организма к инфекции, или ослабленный иммунитет.
Природным иммуностимулятором является витамин С (аскорбиновая кислота), большое количество которого присутствует в шиповнике, калине, малине, клюкве, смородине, лимоне.
Кроме того, важно увеличить сопротивляемость иммунитета к конкретным видам инфекции, для чего могут назначить – введение антистафилококковой плазмы, гамма-глобулина, переливание лейкоцитарной массы.
Симптоматическая терапия направлена на минимизацию клинических проявлений сепсиса, улучшение течения болезни, а также восстановление функционирования некоторых органов и систем.
При развитии почечной недостаточности назначают – гемодиализ.
Интенсивное медикаментозное лечение проводится до стойкого и длительного улучшения состояния здоровья пациента и нормализации показателей гомеостаза.
Питание при сепсисе включает в себя употребление высококалорийных и обильно витаминосодержащих продуктов, а также полный отказ от алкоголя, курения, вредных продуктов питания.
В целом, больным сепсисом могут назначить диету по Певзнеру №13.
Хирургическое лечение при сепсисе включает в себя вскрытие первичных источников инфекции – фурункулов, карбункулов, флегмон, остеомиелит и других, после чего их санируют, активно дренируют, омертвевшие ткани удаляют. Кроме того, в некоторых случаях, если орган вылечить не удается, его могут вместе с гнойником также удалить.
Лечение сепсиса народными средствами

Важно! Перед применением народных средств против сепсиса обязательно проконсультируйтесь с лечащим врачом!
Эхинацея. Вымойте и измельчите 500 г свежих корней эхинацеи залейте 2,5 л свежего нерафинированного подсолнечного масла. Отставьте средство на 40 суток для настаивания, после процедите его и принимайте по 1 ст. ложке 3 раза в день, через 2 часа после еды, в течение 10 дней, после сделайте перерыв и повторите курс. Данное средство можно также применять в качестве наружных компрессов, однако его нельзя применять при лейкозе, туберкулезе, рассеянном склерозе, беременности и аутоиммунных заболеваниях.
Одуванчик. Соберите ранней весной или поздней осенью корни одуванчика, тщательно их вымойте, высушите и измельчите до порошкообразного состояния. Для приготовления лечебного средства нужно 1 ст. ложку приготовленного из корня одуванчика порошка залить 400 мл кипятка, накрыть емкость крышкой и отставить для настаивания в течение 2х часов. Пить настой нужно в свежем виде, по утрам, в течение 7 дней, после делается 10-дневный перерыв и курс повторяют.
Чай с молоком. Добавьте в чашку на 1/5 емкости молока, после добавьте к молоку до верху чашки крепкой заварки. Для повышения эффективности, можете добавить сюда же щепотку порошка из корней одуванчика. Для улучшения вкусовых качеств, можете также добавить немного мёда. Пить средство нужно в течение 6 дней.
Сбор. Смешайте между собой по 100 г каждого из следующих ингредиентов – березовые почки, цветки ромашки, зверобоя, бессмертника, листья земляники. Все тщательно перемешайте и 2 ст. ложки сбора засыпьте в термос и залейте его 400 мл кипятка. Дайте средству настояться около 8-10 часов, процедите и принимайте по 1 стакану настоя 2 раза в сутки, до еды. Курс лечения – 20 дней, после делается перерыв на 10 дней и курс повторяют.
Профилактика сепсиса

Профилактика сепсиса включает в себя:
- Соблюдение правил личной гигиены;
- Своевременное удаление очагов гнойной инфекции;
- Адекватное лечение ожогов и правильная обработка открытых ран;
- Своевременное обращение к лечащему врачу при различных заболеваниях;
- Избегание переохлаждения организма;
- Избегание стрессов;
- Старайтесь у потреблять в пищу продукты, богатые на витамины и минералы;
- Соблюдайте режим работа/отдых, высыпайтесь.
К какому врачу обратится при сепсисе?
Видео о сепсисе
Сепсис – тяжелое состояние, которое вызывается попаданием в кровь и другие ткани организма микроорганизмов и продуктов их жизнедеятельности (токсинов).
Отличительной особенностью этой патологии является то, что воспалительный процесс протекает не локально, а во всем организме и характеризуется тяжелым прогрессирующим течением.
Обычно сепсис является осложнением тяжелых инфекционных процессов (в том числе – артритов) или травм, сопровождающихся инфицированием.
В зависимости от скорости прогрессирования симптомов заболевания, различают следующие варианты течения сепсиса:
- молниеносное (все проявления развиваются в течение 1-2 суток);
- острое (состояние прогрессирует 5-7 дней);
- подострое (длится до 3-4 месяцев);
- рецидивирующее (протекает в виде обострений и ремиссий, длится до 6 месяцев);
- хроническое (до года и более).
Молниеносные формы чаще наблюдаются у детей. У ослабленных и пожилых пациентов патология нередко протекает подостро или хронически.
Традиционно выделяют следующие виды сепсиса:
- септицемия (сопровождается возникновением очагов инфекции в различных органах и тканях);
- септикопиемия (наличие возбудителей инфекции и их токсинов в крови больного, при отсутствии очагов воспаления в органах).
Но такое деление заболевания достаточно условно. Обычно те и другие проявления в той или иной степени сочетаются.
Возбудителями сепсиса являются патогенные и условно-патогенные микроорганизмы – стрептококки, стафилококки, реже – пневмококк, кишечная палочка, менингококк, сальмонелла, энтерококк, синегнойная палочка и другие. В редких случаях, у ослабленных пациентов в условиях иммунодефицита, сходные с сепсисом состояния могут вызываться грибковой инфекцией, вирусами, простейшими.
Основными факторами риска возникновения сепсиса являются:
- иммунодефицитные состояния (как врожденные, так и приобретенные на фоне тяжелой сопутствующей патологии, применения гормональной терапии или химиопрепаратов);
- наличие тяжелых заболеваний (сахарный диабет, алкоголизм, системные заболевания соединительной ткани, новообразования и другие);
- наличие травм и хирургические вмешательства (особенно, сопровождающиеся большой площадью раневой поверхности, кровопотерей, длительной иммобилизацией);
- недостаточность питания (гипотрофия, кахексия).
В зависимости от ворот инфекции (места, через которое она проникла) различают: черезкожный, акушерско-гинекологический, сепсис вследствие хирургических вмешательств и диагностических манипуляций и другие виды сепсиса.
Источником воспаления является очаг острой или хронической инфекции в организме. Это может быть инфекционный артрит, сопровождающийся возникновением других осложнений (флегмона, остеомиелит) или без них. К сепсису также могут приводить тяжелые заболевания дыхательной (пневмония, плеврит) или нервной системы (менингит, энцефалит), желудочно-кишечного тракта (болезнь Крона, неспецифический язвенный колит), заболевания кожи (пиодермии, обширные раневые поверхности после ожогов) и другая патология.
Патогенез сепсиса связан с массивным проникновением микроорганизмов в кровь или лимфатические системы из очага воспаления. Затем возбудитель инфекции разносится по всему организму с током крови и лимфы, оседает в различных органах, вызывая образование вторичных очагов воспаления в них. С такой массивной инфекционной атакой организм не может адекватно справиться, и состояние прогрессивно ухудшается.
Если вторичные очаги воспаления крупные и их можно выявить клинически, то говорят о септицемии. Если видимых мест локализации инфекции не обнаруживается, при наличии симптомов сепсиса и нахождении возбудителя в крови, то говорят о септикопиемии. Симптомы при этих формах могут не сильно различаться, но в случае септицемии могут понадобиться дополнительные хирургические методы лечения (вскрытие очага инфекции и его санация).
В тяжелых случаях сепсис приводит к нарушению свертываемости крови (ДВС-синдрому), может развиваться шоковое состояние (инфекционно-токсический шок), полиорганная недостаточность.
Симптомы сепсиса
Если инфекция попадает в организм извне, то инкубационный период (время от момента проникновения возбудителя до появления клинических симптомов) длится от нескольких часов до нескольких дней. Если возбудитель перенесен из другого очага в организме, то длительность инкубационного периода определить сложно. 
Симптомы сепсиса могут различаться. Для него всегда характерно наличие интоксикации, а другие проявления могут различаться в зависимости от места расположения первичного и вторичных очагов инфекции. К проявлениям этой патологии будут относиться:
- интоксикация, обуславливающая тяжелое общее состояние: высокая лихорадка (чаще держится постоянная температура, но бывают и кратковременные эпизоды снижения), выраженный озноб, нарушение сознания, головные, суставные и мышечные боли, учащенное дыхание и сердцебиение (одышка и тахикардия), могут быть тошнота и рвота, нарушения стула, обезвоживание, кожа становится бледной, с землистым оттенком;
- проявления гнойного артрита (или другой инфекционной патологии, которая привела к возникновению сепсиса): отек, боль и ограничение движений в суставе;
- при образовании очагов гнойного воспаления в органах появляется характерная симптоматика, в зависимости от их локализации (например, появление очаговых неврологических симптомов бывает при поражении головного мозга) – формируются артриты, миозиты, остеомиелит, конъюнктивит, плеврит, менингит и другая тяжелая патология, может быть гнойничковая сыпь на коже;
- в наиболее тяжелых случаях – симптомы полиорганной недостаточности, нарушение свертывания крови (ДВС-синдром) и другие изменения, характеризующие наиболее тяжелое проявление данной патологии – инфекционно-токсический шок.
Подострые, рецидивирующие и хронические формы сепсиса прогрессируют постепенно. Они вначале могут проявлять себя в виде кратковременных беспричинных подъемов температуры до высоких цифр, волнообразного течения или стойкой длительной лихорадки. Постепенно присоединяются и другие симптомы.
Диагноз бывает затруднен из-за наличия проявлений другого инфекционного заболевания (например, гнойного артрита), имеющего сходные симптомы. Однако при наличии сепсиса они обычно более резко выражены.
Помимо осмотра, используются методы лабораторной и инструментальной диагностики.
В лабораторных анализах могут выявляться:
Инструментальные методы диагностики носят вспомогательный и симптоматический характер. Например, для исключения артрита проводится рентгенография, для выявления менингита – пункция спинномозговой жидкости, гнойные очаги в различных органах можно определить с помощью рентгенографии, ультразвукового исследования, магнитно-резонансной томографии.
Но основным методом для постановки диагноза сепсиса должно быть обнаружение патогенных микроорганизмов в крови (проводится бактериологический анализ – посев крови на питательные среды). Как правило, исследование повторяют неоднократно, так как возможно кратковременное нахождение микроорганизмов в крови и при отсутствии сепсиса. Часто встречаются и отрицательные анализы при наличии возбудителя в крови, что бывает на фоне антибактериальной терапии.
Лечение, профилактика и прогноз сепсиса
Терапия всегда проводится в стационаре. Обычно – в отделении реанимации.
- Массивную антибактериальную терапию, направленную на борьбу с инфекцией.
- Симптоматическое лечение: инфузионная терапия, коррекция водно-электролитных нарушений, детоксикация, обезболивающие и гормональные препараты, кислородотерапия, иммуномодуляторы, витаминные препараты и другие методы.
- Хирургическое лечение сопутствующего инфекционного артрита и других его осложнений (флегмон, остеомиелита, затеков), гнойных очагов сепсиса.
- При улучшении состояния постепенно переходят к другим методам лечения: диетическое питание для больных с инфекционными заболеваниями на стадии выздоровления, физиотерапевтические процедуры и лечебная физкультура – в зависимости от характера очагов инфекции и сопутствующей патологии.
Прогноз заболевания часто бывает неутешительным. Фактически, это терминальное состояние. Сепсис отличает тяжелое течение, прогрессирующее ухудшение и развитие шока и полиорганной недостаточности. Большую роль играет фон, на котором возникла данная патология. Особенно тяжело она протекает у ослабленных пациентов с дефектами иммунитета.
Профилактикой является своевременное и полноценное лечение очагов инфекции в организме.
Сепсис – это тяжелое инфекционное заболевание, при котором болезнетворные бактерии, их токсины и воспалительные вещества, вырабатывающиеся в организме, преодолевают иммунную защиту и распространяются по всему телу.
Факты о сепсисе:
- В США ежегодно регистрируется около 500 000 случаев сепсиса.
- Сепсис характеризуется высокой летальностью. В Соединенных Штатах Америки каждый год около 100 000 пациентов погибают от этого заболевания.
- Каждый час в США сепсис уносит жизни 25 человек.
- Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
- Здравоохранение развитых стран тратит большие средства на лечение сепсиса. Например, в США – 17 миллиардов долларов в год.
- Распространенность сепсиса растет в большинстве развитых стран. Это связано с тем, что увеличивается доля пожилого населения, повышается продолжительность жизни у людей с хроническими заболеваниями, ВИЧ-инфекцией. Эти люди относятся к категории повышенного риска.
Причины сепсиса
Сепсис – это инфекция. Для ее развития необходимо, чтобы в организм человека попали возбудители.
Основные возбудители сепсиса:
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Для возникновения сепсиса необходимо проникновение в организм человека болезнетворных микроорганизмов. Но по большей части не они вызывают тяжелые нарушения, которыми сопровождается заболевание. Начинают работать защитные механизмы, которые в данной ситуации оказываются избыточными, чрезмерными, приводят к поражению собственных тканей.
Всякая инфекция сопровождается воспалительным процессом. Особые клетки выделяют биологически активные вещества, которые вызывают нарушение кровотока, повреждение сосудов, нарушение работы внутренних органов.
Эти биологически активные вещества называют медиаторами воспаления.
Таким образом, под сепсисом правильнее всего понимать патологическую воспалительную реакцию самого организма, которая развивается в ответ на внедрение инфекционных агентов. У разных людей она выражена в разной степени, в зависимости от индивидуальных особенностей защитных реакций.
Часто причиной развития сепсиса становятся условно-патогенные бактерии, - те, которые не способны причинять вреда в норме, но при определенных условиях могут становиться возбудителями инфекций.
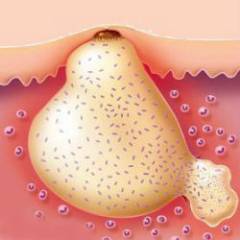
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Этот список можно существенно дополнить. Сепсис способен осложнить практически любое инфекционно-воспалительное заболевание.
Иногда первоначальное заболевание, повлекшее за собой сепсис, выявить не удается. Во время лабораторных исследований в организме больного не обнаруживают никаких возбудителей. Такой сепсис называется криптогенным.
Также сепсис может быть не связан с инфекцией – в этом случае он возникает в результате проникновения бактерий из кишечника (которые в норме в нем обитают) в кровь.
Виды сепсиса
Что является сепсисом, и что им не является?
Симптомы сепсиса
Осложнения сепсиса
| Осложнение | Описание |
| Септический шок | Наиболее тяжелое осложнение сепсиса. Нарушается работа всех органов, обмен веществ, кровоток. Наиболее высок риск развития септического шока у пожилых лиц, больных с ослабленным иммунитетом. До половины всех пациентов с этим осложнением погибает. Симптомы септического шока:
|
| Снижение массы тела, истощение | Статистика показывает, что каждый четвертый больной сепсисом теряет около 20% массы. |
| Кровотечения | В результате поражения сосудов при сепсисе могут развиваться внутренние кровотечения в разных органах, например, в желудке. Состояние больного ухудшается, появляется бледность, слабость. |
| Тромбофлебит | Тромбофлебит – это воспаление венозной стенки с образованием на ней тромбов. Симптомы:
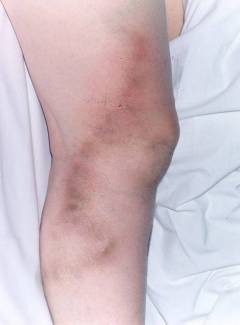 |
| Тромбоэмболия легочной артерии | Чаще всего является осложнением тромбофлебита. При тромбоэмболии кусок тромба отрывается, попадает с током крови в сердце, а затем в легочные сосуды. Достигая достаточно мелкого сосуда, тромб перекрывает его. Симптомы:
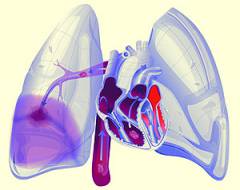 |
| Тромбоэмболия сосудов головного мозга | Является, как правило, осложнением тромбофлебита. Часто происходит по ночам. Симптомы:
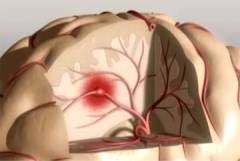 |
Обследование при сепсисе
| Название исследования | Описание | Как проводится? |
| Общий анализ крови | Изменения при сепсисе:
| Кровь берут обычным способом из пальца или из вены. |
| Биохимический анализ крови | Оценивают содержание различных веществ в крови, это помогает выявить нарушения с стороны различных внутренних органов. | Кровь на анализ собирают из вены натощак. |
| Посев крови на стерильность (синонимы: посев крови на микрофлору, гемокультура). | Исследование помогает обнаружить возбудителей сепсиса, определить их чувствительность к антибактериальным препаратам. | Кровь сбирают из вены и отправляют в лабораторию. Исследование дает наиболее точные результаты до того, как начато лечение антибиотиками. |
| Бактериологические исследования | Дают возможность выявить возбудителей из разных очагов, оценить их чувствительность к антибактериальным препаратам. | На анализ можно брать мочу, кал, мазки, гной, мокроту и другой материал. Обычно при сепсисе в крови и во всех органах выявляют один и тот же вид микроорганизмов. |
| Дополнительные методы исследования | Помогают оценить нарушение состояния и функции внутренних органов, выявить в них гнойные очаги. | Чаще всего проводятся:
|
| Исследование свертываемости крови | Проводится в том случае, когда сепсис сопровождается образованием тромбов, кровотечениями. | Кровь для анализа берут из вены. |
Лечение сепсиса
Сепсис – тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Нередко пациента кладут в больницу с другим заболеванием, а в последующем в качестве осложнения у него развивается сепсис.

У больного с сепсисом снижен иммунитет. Организм не в состоянии адекватно сопротивляться инфекции. Для коррекции этого состояния используются специальные лекарственные препараты – иммуностимуляторы.
Иммуностимуляторы, которые применяются при сепсисе и других инфекционных заболеваниях:
- тималин;
- тактивин;
- тимоптин;
- тимактид;
- вилозен;
- миелопид;
- тимоген;
- иммунофан;
- нуклеинат натрия;
- рибомунил;
- бронхо-мунал;
- биостим;
- левамизол и др.
Многие больные с сепсисом находятся в тяжелом состоянии и не могут принимать пищу самостоятельно. При этом их организм должен ежедневно получать 1,5-2 г белка на каждый килограмм массы тела и 40-50 ккал на каждый килограмм массы тела.
Способы кормления больных сепсисом, не способных принимать пищу самостоятельно:
- Через желудочный зонд, который представляет собой трубку, обычно введенную через нос.
- Внутривенно, при помощи специальных растворов.
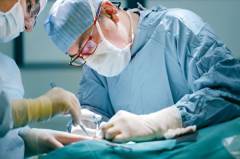
Пока в организме больного сохраняется очаг инфекции, лечение антибиотиками и другими препаратами не принесет нужного эффекта. Поэтому хирургическое лечение должно быть проведено как можно раньше.
Хирург проводит:
- вскрытие гнойника;
- его очищение от гноя;
- удаление всех нежизнеспособных тканей, которые отравляют организм своими продуктами распада;
- промывание антисептиками, обеспечение оттока содержимого.
Часто общее состояние пациента с сепсисом напрямую зависит от состояния гнойника. Как только он удален, больной начинает чувствовать себя намного лучше.
Читайте также:


