Васкулит уртикарный какие инфекции поражают организм
Почему возникает это заболевание?
Основными причинами возникновения данной патологии считаются:
- Аллергические реакции (на продукты, бытовую химию, лекарства и проч.);
- Инфекции (в том числе и хронические);
- Прием лекарственных средств (особенно тех, которые способны истончать сосудистую стенку, повышать или понижать ее проницаемость, например, гормональные препараты).
Виды васкулита
Уртикарный васкулит условно разделяют на два вида:
- Гипокомплементемический или первичный, при котором поражаются клетки кожи. Во время установки диагноза его дифференцируют от таких патологий, как красная волчанка, т. к. оба заболевания имеют схожие проявления.
- При вторичном проявляются симптомы заболевания, его вызвавшего, так как эта патология – всегда следствие другого серьезного заболевания.
Клинические проявления
Симптомы уртикарного васкулита зависят от вида заболевания, но наиболее показательными являются:
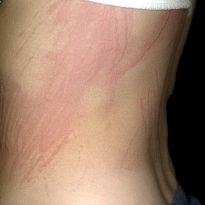
- Кожные высыпания. Это могут быть папулы, пурпуры, волдыри, которые, в отличие от крапивницы, болезненны при пальпации, сопровождаются зудом и жжением. Также важно помнить, что крапивница исчезает через некоторое время после того, как аллерген, вызвавший ее, перестает воздействовать на организм. Васкулит же не проходит самостоятельно и прогрессирует без должного лечения.
- Воспаление суставной сумки, боли в области суставов.
- Поражения ЦНС.
- Головные боли.
- Отеки в пораженной области.
- Иногда наблюдается повышение температуры.
- В редких случаях у пациентов увеличиваются лимфатические узлы.
Важно помнить, что внекожные проявления васкулита встречаются далеко не всегда и зависят от вида заболевания, причины его появления и др. Более того, в зависимости от типа пораженных сосудов и локализации воспалительного процесса васкулит может стать угрожающим для жизни состоянием. Например, при поражении сосудов головного мозга уртикарный васкулит может привести к инсульту.
При обнаружении у себя кожной симптоматики обратитесь к врачу.
Как диагностируют уртикарный васкулит?
При отсутствии внекожной симптоматики врачи обязаны в первую очередь дифференцировать заболевание от других кожных патологий. Пациенту назначают сдачу общего анализа крови и мочи, биохимию крови, при подозрениях на аутоимунную причину заболевания направляют также на иммунограмму. При васкулите отмечается повышение уровня базофилов и эозонофилов, изменяется показатель СОЭ (скорость осаждения эритроцитов).
Для диагностики изменений работы сердца назначают ЭКГ.
Для исследования кожи проводится биопсия кожных покровов. Образцы предпочтительно берутся с пораженных высыпаниями участков для более точной диагностики. Наличие обломанных частиц лейкоцитов, фибриноидных изменений, разрушения клеток кожи свидетельствует о васкулите.
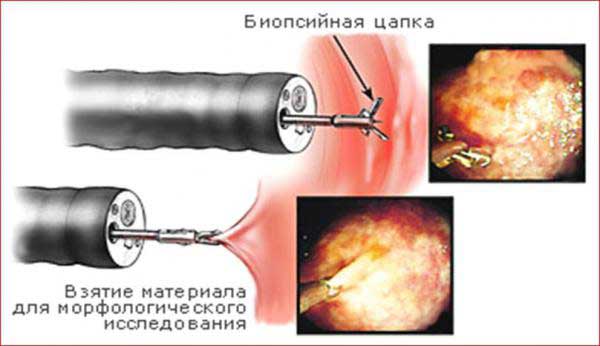
Во время гистологического исследования наблюдается, что стенки сосудов отечны, местами тронуты некрозом, ткани рядом с пораженным участком пропитаны плазмой (ввиду нарушения проницаемости сосуда).
Если у специалистов возникает подозрение на вторичный уртикарный васкулит, назначаются и другие обследования для выяснения вызвавшей его патологии.
Особенности терапии
Лечение уртикарного васкулита зависит от степени и вида заболевания. Главной целью медикаментозной терапии является подавление воспаления.
- В случае если васкулит вторичен, специалисты лечат заболевание-первопричину.
- Если васкулит слабо выражен и течение болезни медленное, пациенту назначаются антигистаминные (Кларисенс, Кларитин и др.) и нестероидные противовоспалительные средства (Ибупрофен, Диклофенак, Мелоксикам и др.).
- Если терапевтический эффект не достигается, врач назначает глюкокортикоиды (Преднизолон, Гидрокортизон, Дексаметазон).
- Для стимуляции иммунитета показан прием поливитаминов.
- Противовирусные препараты и средства, купирующие острые воспаления применяются при осложнении инфекциями.
- Физиотерапия показана на любых стадиях заболевания.
- Корректируется диета: в рацион вводятся продукты с большим содержанием витамина С, а также богатые микро и макроэлементами.
- Для восстановления сосудов назначают рутин, аскорбиновую кислоту, отвары шиповника, крапивы, рябины и проч.
- В некоторых случаях при легком протекании больного направляют на плазмофорез (процедура очищения крови с помощью высокотехнологичного оборудования).
- Для местного применения в очагах воспаления рекомендуют использовать мази Троксевазин, Левозин и другие.
- При обширном поражении инфекцией уделяется особое внимание возможным очагам ее дальнейшего развития: кариес, отит, фронтит, гайморит.
- Если имеют место нарушения в работе сердца, применяется Рибоксин и витамины (в частности – В 12).
Прогноз
При должном лечении и своевременном обращении к специалистам уртикарный васкулит способен создать угрозу жизни только в том случае, если поражены другие системы организма.
Если заболевание возникло на фоне другой патологии, оно, как правило, становится хроническим. Однако тщательно подобранная терапия позволяет достичь длительной ремиссии и существенно улучшить качество жизни больного.
Профилактические меры
К сожалению, специальной профилактики против васкулита не разработано. Защитить себя от данной патологии можно с помощью сбалансированного питания, ведения здорового образа жизни, занятий спортом. Также очень важно не допускать инфекционных заболеваний, а при их возникновении соблюдать все предписания врача для скорейшего выздоровления.
И.В. ДАНИЛЫЧЕВА, кандидат медицинских наук, старший научный сотрудник; Н.Г. БОНДАРЕНКО, врач отделения аллергологии и иммунотерапии, ГП ГНЦ Институт иммунологии ФМБА России; О.А. КУПАВЦЕВА, врач, Институт ревматологии РАМН
Уртикарный васкулит (УВ) — васкулит кожи с преимущественным?поражением венул, проявляющийся рецидивирующими уртикарными высыпаниями с гистопатологическими признаками лейкоцитокластического васкулита. УВ является частным случаем васкулита кожи, симптомом которого, помимо уртикария, может быть пурпура, геморрагические пузырьки, язвы, узелки, ливедо, инфаркт или гангрена пальцев. Кожный васкулит является частым и значительным компонентом многих системных сосудистых синдромов, например, при системной красной волчанке (СКВ), при ANCA-ассоциированном первичном васкулите (ANCA — антинейтрофильные цитоплазматические аутоантитела) у больных синдромом Чарджа—Стросса. Главная задача врача — отличить первичный васкулит от вторичного. Первичный васкулит кожи — форма васкулита, поражающая исключительно кожу. Вторичный васкулит кожи связан с системными формами васкулита. Таким образом, вторичным васкулитом называется воспаление сосудов любого органа (в данном случае кожи) в добавление к клиническим симптомам мультисистемного заболевания. В зависимости от состояния системы комплемента и клинических проявлений заболевание можно назвать синдромом гипокомплементемического УВ (ГУВ), нормокомплементемическим УВ. Синдром ГУВ — термин, используемый для описания больных с гипокомплементемией, УВ, разнообразными системными находками. ГУВ описывает больных с гипокомплементемией, УВ и с единичными симптомами (или без симптомов) системной патологии.Нормокомплементемический УВ обозначает часто нетяжелое течение заболевания у больных УВ и нормальным уровнем комплемента. Предполагается, что возможно продолжительное течение болезни с последовательным переходом из одной формы в другую.
Приблизительно 5% пациентов с хронической крапивницей страдают УВ. Чаще встречается у женщин (60—80%), пик заболеваемости приходится на четвертое десятилетие жизни, дети болеют УВ редко. Средний возраст болеющих — 48 лет. Во многих случаях кожные васкулиты остаются единственным эпизодом в жизни человека. В одном из исследований показано, что почти в 40% случаев УВ купировался в течение года. Известно максимально длительное течение УВ — 23 года.
Кожные проявления. Отличительные черты волдыря при УВ: волдыри с пурпурой, уплотнением, резидуальным гемосидериновым окрашиванием и транзиторной гиперпигментацией. Иногда поражение кожи при УВ ничем не отличается от поражения кожи при обычной крапивнице. УВ может сопровождаться другими кожными проявлениями: ангиоотеком, характерным для пациентов с ГУВ, макулярной эритемой, livedo reticularis, узелками, буллами, элементами мультиформной эритемы. У больных УВ могут наблюдаться внекожные проявления: общие (лихорадка, недомогание); специфические органные (миалгия, лимфаденопатия, гепатоспленомегалия, артралгия, артрит), патология почек (гломерулит, почечная недостаточность и др.), желудочно-кишечного тракта (тошнота, рвота, диарея), глаз (конъюнктивит, эписклерит и др.), респираторного тракта (отек гортани, бронхиальная обструкция и др.), центральной и периферической нервной системы (головная боль, легкая внутричерепная гипертензия, нейропатия, паралич черепных нервов), сердечно-сосудистой (аритмии, инфаркт миокарда).
Мы помним о том, что УВ может быть вторичным васкулитом и наблюдаться при следующих заболеваниях: сывороточной болезни, СКВ, синдроме Шегрена, онкологических заболеваниях, гепатите В и С, инфекционном мононуклеозе, боррелиозе, смешанной криоглобулинемии, гломерулонефрите. УВ наблюдается при синдромах Muckle-Wells, Шнитцлера, в некоторых случаях холодовой крапивницы, замедленной крапивницы от давления, солнечной крапивницы, лечении йодидом калия, нестероидными противовоспалительными средствами (НПВС) и др.
Для подтверждения диагноза УВ требуется биопсия кожи для гистологического исследования. Предпочтительнее исследовать ранние элементы и смотреть несколько образцов. Лейкоцитоклазия, деструкция клеточной стенки, фибриноидные отложения говорят в пользу УВ. Необходимо провести поиск признаков системной патологии. При наличии респираторных симптомов показано проведение рентгенографии органов грудной клетки, функциональных дыхательных тестов. В клиническом анализе крови чаще всего (в 75%) выявляется ускорение СОЭ, причем не отмечена корреляция значения СОЭ с тяжестью болезни. Результатом иммунологического обследования может быть выявление циркулирующих иммунных комплексов (ЦИК), аутоантител (низких титров антинуклеарные антитела, ревматоидного фактора), криоглобулинов. Повышенный уровень сывороточного креатинина, гематурия и протеинурия указывают на вовлечение почек. У пациентов может отмечаться нормокомплементемия, гипокомплементемия. Уровни С1 (белок системы комплемента) ингибитора нормальные.
Больные могут отвечать на Н1-антигистаминные препараты, НПВС, глюкокортикостероиды, колхицин, дапсон, гидроксихлорохин, метотрексат, фототерапию, плазмаферез. Ни один из методов лечения не имеет хорошей доказательной базы.
Приблизительно 5% пациентов с хронической крапивницей страдают УВ. Чаще встречается у женщин (60—80%), пик заболеваемости приходится на четвертое десятилетие жизни, дети болеют УВ редко. Средний возраст болеющих — 48 лет.
При осмотре состояние удовлетворительное, температура тела 37,60 С. На всей поверхности кожи множественные уртикарные и пятнистые элементы разных размеров и на разных стадиях развития, часть из них имеет кольцевидный характер. Имеются множественные участки гемосидеринового окрашивания, преимущественно на коже лица, поясничной области, нижних конечностей. Ангиоотеков нет. По остальным органам без особенностей. АД 110/70 мм рт. ст., частота сердечных сокращений 100 уд.в минуту.
При анализе истории заболевания обращает на себя внимание длительное сохранение элементов с резидуальными элементами, субфебрилитет, слабость. Это отличает данный случай от течения обычной крапивницы, для которой характерно бесследное исчезновение волдыря в течение нескольких часов (до 24 час.).
При обследовании были выявлены следующие изменения.
В клиническом анализе крови ускоренное СОЭ 30 мм/час, что не характерно для крапивницы (в отсутствие возможной причины). В динамике — 11мм/час. В би- охимическом анализе крови отмечается незначительное повышение общего билирубина 20,8 мкмоль/л, снижение уровня сывороточного железа 5,9?мкмоль/л. В динамике повышение уровня сывороточного железа до 17,9 мкмоль/л. Серологические показатели отрицательные. Общий Ig E: 921 МЕ/мл.
Посев материала из зева от 16.02.2009 г.дал обильный рост Streptococcus intermedius, чувствительного к цефоперазону, амоксиклаву, хлорамфениколу, эритромицину, доксициклину.
УЗИ органов брюшной полости и щитовидной железы от 16.02.2009 г.: диффузные изменения печени и поджелудочной железы. Эхо-признаки хронического калькулезного холецистита, мелкоочаговые образования правой доли щитовидной железы и узел левой доли щитовидной железы (гормональный фон в норме).
С учетом клинической картины и жалоб больной проведено иммунологическое обследование в Институте ревматологии от 10.02.2009 г.: повышение С-реактивного белка до 1,3 мг%, повышение уровня ЦИК до 187 ед. Компоненты комплемента (С3, С4), С1-ингибитор, Ig G к С1q в пределах нормальных значений.
Эзофагогастродуоденоскопия от 17.02.2009 г.: грыжа пищеводного отверстия диафрагмы. Умеренный гастрит. Дуоденогастральный рефлюкс. Поверхностный бульбит. Поверхностный дуоденит.
Причина крапивницы остается неясной. Учитывая длительное сохранение элементов с резидуальной гиперпигментацией, субфебрилитет, СОЭ, повышение уровня ЦИК, решено провести гистологическое исследование биоптата кожи из свежего элемента.
Биопсия кожи от 12.02.2009 г.: эпидермис неравномерно утолщен, с умеренным гиперкератозом. В базальном слое очаговая вакуольная дистрофия клеток. Дерма отечна, сосуды поверхностного сосудистого сплетения с резко утолщенными отечными стенками, инфильтрированными лимфоцитами, эозинофилами, нейтрофилами. Эндотелий набухший. Отмечается лейкоцитоклазия. В ретикулярном слое дермы отмечается рассеянная инфильтрация из эозинофилов и гиперплазия кожных нервов. Заключение: выявленные изменения могут наблюдаться при аллергическом лейкокластическом васкулите.
КЛИНИЧЕСКИЙ ДИАГНОЗ: уртикарный васкулит.
На фоне проведенного лечения дексаметазоном в/в в курсовой дозе 136 мг с переводом на прием метилпреднизолона в дозе 24 мг в сутки, хидроксизином 25 мг в сутки, пентоксифиллином 5,0 мл в/в 10 дней, актовегином 20% 250 мл в/в №5, омепразолом 20 мг на ночь отмечена положительная динамика, высыпания мелкие, единичные, отеков, кожного зуда нет, температура тела нормализовалась, слабость отсутствует.
В данном случае мы столкнулись с началом первичного васкулита кожи, т.к. не выявлено иной причины или заболевания, вызвавшего это состояние. У больной отмечены характерные клинические проявления УВ (длительное сохранение волдырей с резидуальными явлениями, повышение СОЭ, общие симптомы (субфебрильная температура, слабость)), повышенный уровень циркулирующих иммунных комплексов. Результаты био-псии кожи подтвердили предполагаемый диагноз. Прогноз заболевания не определен в связи с отсутствием этиологического фактора.

Сыпь, покраснения на теле возникают у многих людей вне зависимости от возраста, пола и места проживания. Обычно, она не вызывает опасений, однако, может являться признаком такой болезни, как уртикарный васкулит. Что это за патология? Почему возникает, как лечится? об этом рассказывается далее в статье.
Что это такое
Уртикарный васкулит – это заболевание, характеризующаяся развитием воспалительного процесса, который затрагивает мелкие кровеносные сосуды и капилляры кожи. Из-за этого на поверхности кожи возникает своеобразная сыпь, волдыри и сильные покраснения. Высыпания имеют способность пропадать и появляться, повреждая новые участки эпидермиса.
Изредка болезнь переходит на внутренние органы, тем самым вызывая серьёзные осложнения, требующие немедленной врачебной помощи.
При отсутствии должной терапии, заболевание способно разрушать кровеносные сосуды, этот процесс имеют длительный характер.
Нужно сказать, что патология часто считается аллергической, то есть возникает как реакция на определенные вещи или продукты.
Причины заболевания

Практически во всех случаях выявления, конкретных причин уртикарного васкулита, определить не удаётся. Но, есть факторы, которые располагают к развитию данной болезни.
- Употребление в пищу аллергена, или склонность к аллергии те или иные вещества.
- Заболевания инфекционного характера, которые плавно перетекают в хроническую форму.
- Длительный прием лекарственных препаратов.
Приведённые факторы, неблагоприятно влияют на нежную структуру внутренних стенок сосудов, повышая уровень их проницаемости, а после приводя к их постепенному разрушению.
Как развивается
Болезнь развивается в 2-х формах
- Первичный. Является индивидуальной патологией. Возникает в виде воспалительного образования, которые поражает поверхность кожи;
- Вторичный. Причиной считают более серьезные хронические патологии в организме человека;
Болезнь в большей мере имеет форму заболевания вторичного характера.
Симптомы

Симптомы уртикарного васкулита:
- Болевые ощущения, отеки – это симптомы начала воспаления.
- Беспричинное повышение температуры тела до 38°С, слабость.
- Боль при ходьбе, возникновение варикозных узлов.
- Увеличение лимфатических узлов.
- Сильные головные боли.
- Образование на коже красных высыпаний.
- Кашель приступообразного характера.
Если заболевание уже приобрело хроническую форму – то патология практически всегда протекает латентно.
Когда и кому обратиться
Первым делом нужно обратиться к врачу-терапевту, только он поможет выбрать для пациента врачу узкой специальности. Нужно сразу сказать, что они не принимают без предварительных результатов анализов.
При подозрении на данную болезнь рекомендовано обращаться к следующим врачам.
- Врач-ревматолог. Васкулит уртикарный относится к ревматическим болезням, которые способны разрушать органы кровеносной системы.

- Иммунолог. Данная патология приводит к нарушению естественных защитных свойств организма человека. Из-за чего начинают вырабатываться антитела к любому роду веществам.
- Врач-гематолог. К нему терапевт направляют только в исключительных ситуациях.
- Врач-аллерголог. Аллерголог необходим, когда васкулит имеет аллергическую природу возникновения.
Тот или иной врач поможет составить правильную терапию, с учетом всех индивидуальных особенностей пациента.
Чем опасно заболевание
Уртикарный васкулит, при отсутствии какого-либо лечения угрожает не только здоровью пациента, но и его жизни. Патология способна поражать сосуды и даже внутренние органы человека. Практически всегда болезни носит хронический характер.
Диагностика
Диагностические мероприятия включают следующее:
Ряд иммунологических исследований.
- Все виды общих лабораторных анализов (кровь, моча).

- Биохимический анализ крови.
- Клинические исследования биоматериала пациента.
- МРТ.
- Компьютерная томография.
- Дифференциальная диагностика.
Чтобы убедиться в правильности диагноза проводят гистологическое исследование. Фрагмент, взятый с места высыпаний для изучения, отделяют методом биопсии.
Провести диагностику в домашних условиях или без консультации грамотного доктора не представляется возможным, поэтому не нужно медлить и при первых же признаках обратиться в больницу.
Лечение
Лечение уртикарного васкулита зависит от стадийности и разновидности патологии. Основной целью медикаментозного лечения – это подавление воспалительного процесса.
- В случае, когда болезнь имеет слабовыраженную степень, и развитие патологии имеет медленный ход, врачи назначают антигистаминные лекарственные препараты – Кларитин, Супрастин, Кларисенс. И противовоспалительную терапию – Диклофенак, Мелоксикам, Ибупрофен.
- Если по истечении одной недели улучшений нет, назначается гормональное лечение – Гидрокортизон, Преднизолон.

- Для повышения иммунной системы пациенту показан прием витаминных комплексов.
- Антибактериальные средства, для подавления развития инфекции.
- В исключительных случаях больному прописывают курс плазмофореза.
- Для местной терапии, уместно использование – Троксевазина, Левозина.
Профилактические меры
Специальных мер профилактики нет, они заключаются в ведении здорового образа жизни и предотвращении развития болезней, а также правильное питание при уртикарном васкулите. Для того чтобы укрепить организм, врачи прописывают курс поливитаминов.
Уртикарный васкулит – это кожное заболевание, протекающее в виде воспалений капилляров и мелких сосудов. В запущенных случаях васкулит может затронуть внутренние органы, вены и артерии. Болезнь проявляется высыпаниями (узелки, пузырьки, язвы, гангрена) на любом участке тела. Чаще всего проявляется у женщин после 50 лет, реже – у детей.

Причины заболевания
Основными причинами васкулита являются:
- аллергия,
- инфекционные заболевания, в том числе, и хронические,
- прием лекарственных препаратов.
Виды заболевания
Уртикарный васкулит делится на два вида:
- Первичный – имеет ярко выраженные высыпания на коже. Его основной причиной является аллергическая реакция организма.
- Вторичный – высыпания на коже сигнализируют о наличии какого-либо инфекционного заболевания (мононуклеоз, гепатит).
Еще один вид уртикарного васкулита – гипокомплементарный. Это тяжелая форма заболевания, которое затрагивает внутренние органы.
- воспаление глаз,
- болезнь почек,
- плеврит – заболевание легких,
- отек подкожных тканей,
- патология легких – трудности при дыхании,
- заболевания сердца – инфаркт миокарда и другие.
Симптомы васкулита
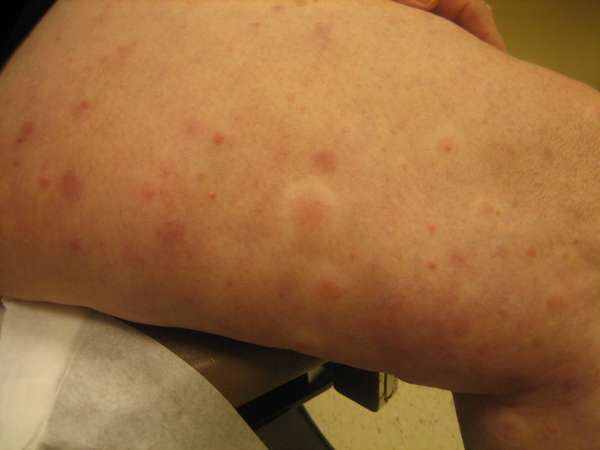
Явными признаками заболевания являются:
- Высыпания на коже. Предшествуют им волдыри, которые со временем лопаются. Сыпь чем-то напоминает крапивницу. Только врач сможет поставить точный диагноз и назначить лечение. Кожные образования имеют плотную структуру, после высыхания на месте остаются рубцы, пигментные пятна или кровоизлияния желтого, зеленого или синего цвета.
- Боль и жжение.
- Поражение внутренних органов и тканей. В основном это почки, желудок и суставы.
- Повышение температуры и изменения артериального давления.
- Поражение ЦНС.
- Головная боль.
- Увеличение лимфоузлов.
Степень активности васкулита
Выбор метода лечения во многом зависит от степени активности заболевания. В данном случае выделяют два типа:
- С первой степенью активности – общая симптоматика практически не выражена (сюда относят головную боль, повышение температуры и т.д.), кожная сыпь затронула малый участок кожи, внутренние органы не подвержены негативному воздействию. Лабораторные исследования не показали явных отклонений.
- Со второй степенью активности – характеризуется сильными кожными высыпаниями, которые затронули большой участок кожи в нескольких местах, имеются общие симптомы и нарушения работы внутренних органов.
Как отличить васкулит от крапивницы
Эти два кожных заболевания имеют схожие симптомы, однако их течение различно.
| Признаки | Крапивница | Васкулит |
| Характеристика сыпи | Средняя плотность места сыпи | Сыпь имеет плотную структуру |
| Когда высыпания проходят? | Если ограничить контакт с аллергеном, то она исчезнет в течение суток | Держится в течение 3-4 суток |
| Последствия сыпи | На коже не остается и следа | После того, как сыпь прошла, на ее месте остаются пятна или кровоизлияния |
| Состояние пациента | Пациента беспокоит лишь зуд | Возможно повышение температуры, АД |
| Влияет ли болезнь на другие органы | Возможен аллергический насморк, отек Квинке, кашель и удушье. | Болезнь влияет на почки, органы пищеварения и суставы. |
Диагностика
Для того, чтобы назначить лечение, нужно точно поставить диагноз, а для это проводится комплексное обследование. Пациенту назначают:
- Анализ крови и мочи.
- Биохимический анализ крови.
- ЭКГ.
- Биопсия кожных покровов. Образец берется с места высыпаний. Если результат показал обломанные частицы лейкоцитов, изменения структуры и разрушение клеток, значит, ставится диагноз – уртикарный васкулит. По результатам биопсии оценивается отечность стенок сосудов, устанавливается наличие или отсутствие некроза.
Важно! Если это вторичный васкулит, врачом могут быть назначены и иные виды обследования.
Немаловажен и визуальный осмотр специалиста, который по имеющимся высыпаниям может предположить диагноз. Обычно волдыри имеют яркую, пурпурную окраску, если надавить на них стеклом, то они бледнеют. Тоже и с узелками, возникающими после того, как волдыри лопнут.
При обнаружении симптомов данного заболевания, нужно обратиться к дерматологу, инфекционисту или ревматологу.
Методы лечения
В первую очередь пациенту назначают антигистаминные и нестероидные противовоспалительные препараты. Если это не дает результатов, могут назначить глюкокортикоиды.
Важно! Чтобы полностью излечиться от васкулита, необходимо найти первопричину.
- Если заболевание имеет слабовыраженный характер и быстро не прогрессирует, то назначаются такие препараты, как Кларисенс, а также Ибупрофен, Диклофенак и другие.
- Если эффекта нет, то назначаются Преднизолон, Гидрокортизон или Дексаметазон.
- Чтобы повысить иммунитет, назначают поливитамины.
- При присоединении инфекции назначают противовирусные средства.
- Обязательна физиотерапия.
- Пациенту назначается специальная диета, которая включает продукты с высоким содержанием полезных веществ и не вызывает аллергии.
- Для улучшения работы сосудов рекомендуется принимать аскорбиновую кислоту, отвар из шиповника, рябины и другие.
- Возможно назначение процедуры – плазмофорез, чтобы очистить кровь.
- Для лечения высыпания используются мази – Троксевазин, Левозин.
- При наличии проблем с сердцем назначают препараты, поддерживающие его работу (Рибоксин и другие, содержащие витамин В12).
Если вовремя не начать лечение, васкулит может вызвать ряд других проблем, а также принять хроническую форму. В первую очередь, поражаются суставы (артрит), почки (нефрит), глаза (конъюнктивит, эписклерит), ЖКТ (нарушается пищеварительный процесс, возможна тошнота и рвота, боль в животе), легкие (астма).
Перед тем, как использовать способы народной медицины для лечения васкулита, нужно посоветоваться с врачом. Обычно их сочетают с медикаментозным лечением. Традиционные методы могут быть дополнены:
- спиртовыми настойками, которые можно купить в аптеках(женьшень, корень солодки),
- травы, содержащие витамин К (крапива, зверобой, тысячелистник, подорожник),
- употребление зеленого чая, болиголов, а также процедуры с медицинскими пиявками.
Для лечения уртикарного васкулита настоями трав потребуется: взять в равных пропорциях различные лечебные соцветия и залить их 1 стаканом кипятка. Дать настояться несколько часов, затем остудить и процедить. Такое средство необходимо принимать по половине стакана 3 раза в день.
Отличным эффектом обладает настой из череды, брусники и фиалки трехцветной. Для этого потребуется взять их в одинаковом количестве и залить 1 стаканом кипятка, затем остудить и процедить. Принимать такое средство нужно 3 раза в день по половине стакана.
Поможет побороть васкулит и настойка из лимонов. Для этого потребуется взять два плода и измельчить их, затем смешать с 0,5 кг сахара и половиной литра спирта или водки, добавить туда 1 столовую ложку гвоздики. Приготовленную смесь заливают в стеклянную банку на 3 литра и доливают туда воды до краев. Настойку ставят в темное место на две недели, при этом периодически взбалтывая. После этого ее процеживают и принимают внутрь по ¼ стакана во время еды. Хранить ее лучше в холодильнике.
Заболевание возникает очень быстро, поэтому при любой кожной сыпи у беременных нужно немедленно обратиться к врачу. Нельзя заниматься самолечением, ведь запущенная стадия способна нарушить работу внутренних органов и навредить будущему ребенку.

Врач определит масштаб заболевания и его тип, только после этого будет назначен курс лечения.
Меры профилактики
Меры по предупреждению заболевания до конца не разработаны. Имеются лишь определенные рекомендации по предотвращению развития вторичной его формы. Сюда относят:
- укрепление иммунитета (физические нагрузки, сведение стресса к минимуму, прогулки на свежем воздухе),
- лечение инфекций при первых же симптомах.
Прогноз на выздоровление
Если болезнь находится в первичной форме, то лечить ее будет гораздо проще, соответственно, и результат наступит быстрее. Однако все зависит от пациента, своевременности обращения к врачу и правильности лечения.
Уртикарный васкулит очень легко спутать с аллергической реакцией, поэтому очень важно вовремя обратиться к врачу. После ряда исследований он поставит диагноз и назначит правильное лечение. Ни в коем случае нельзя заниматься самолечением, ведь запущенная и хроническая стадия заболевания очень опасна, и при нарушениях в головном мозге может привести к инсульту.
Читайте также:


