Увеличение чсс при лихорадке на каждый градус обычно составляет
Повышение температуры тела — один из самых частых симптомов инфекционных заболеваний у детей и одна из самых частых причин обращения родителей за помощью к педиатру. Лихорадочные состояния представляют собой самый распространенный повод к применению медикаментозных средств.
При измерении температуры тела в подмышечной ямке повышенной обычно считают температуру тела 37,0°С и выше. Однако следует иметь в виду, что значения 36,0–37,5°С могут быть признаны нормальными. Нормальная температура тела ребенка колеблется в течение суток в пределах 0,5–1,0°C, повышаясь к вечеру. Аксиллярная температура ниже ректальной на 0,5–0,6°C.
Лихорадка — неспецифическая защитно-приспособительная реакция организма, возникающая в ответ на воздействие различных патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, которая приводит к повышению температуры тела.
Повышенная температура тела уменьшает жизнеспособность некоторых патогенных микроорганизмов, усиливает специфический и неспецифический компоненты иммунитета. Однако повышение температуры может играть адаптивную роль только при ее подъеме до определенного предела. При высокой гипертермии (40–41°С) наблюдается усиление интенсивности обменных процессов. Несмотря на усиление работы дыхательной и сердечно-сосудистой систем (при подъеме температуры тела на каждый градус выше 37 °С частота дыхания увеличивается на 4 в 1 мин, частота сердечных сокращений (ЧСС)— на 10–20 в 1 мин) возросшая доставка кислорода может не обеспечивать растущих потребностей в нем тканей, что приводит к развитию тканевой гипоксии и нарушению распределения сосудистого тонуса. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома — фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). При гипертермии возможно развитие отека головного мозга, когда состояние ребенка резко ухудшается, наступает угнетение центральной нервной системы.
У детей с гипотрофией, дыхательной недостаточностью, а также при поражениях центральной нервной системы неблагоприятные для здоровья последствия могут развиться при сравнительно умеренной степени повышения температуры тела (38,5–39°С).
Классификация лихорадки
Механизм лихорадки
Повышение температуры тела инфекционного генеза развивается в ответ на воздействие пирогенов вирусной или бактериальной природы и встречается наиболее часто.
В основе лихорадки лежит способность гранулоцитов и макрофагов синтезировать и выделять при активации эндогенные белковые пирогены, интерлейкины (ИЛ-1, ИЛ-6), фактор некроза опухоли (ФНО) и интерфероны. Мишенью для действия эндогенных пирогенов является терморегуляторный центр, осуществляющий регуляцию механизмов теплопродукции и теплоотдачи, обеспечивая тем самым нормальную температуру тела и ее суточные колебания.
ИЛ-1 считается основным инициирующим медиатором в механизме развития лихорадки. Он стимулирует секрецию простогландинов, амилоидов А и Р, С-реактивного белка, гаптоглобина, а1-антитрипсина и церулоплазмина. Под действием ИЛ-1 инициируется продукция Т-лимфоцитами ИЛ-2 и повышается экспрессия клеточных Ig-рецепторов, а также происходит усиление пролиферации В-лимфоцитов и стимуляция секреции антител. Нарушение иммунного гомеостаза при инфекционном воспалении обеспечивает проникновение ИЛ-1 через гематоэнцефалический барьер, где он взаимодействует с рецепторами нейронов центра терморегуляции. При этом активизируется циклооксигеназа (ЦОГ), что приводит к повышению внутриклеточного уровня циклического аденозин-3,5-монофосфата (цАМФ) и изменению внутриклеточного соотношения Na/Ca. Данные процессы лежат в основе изменения чувствительности нейронов и сдвига терморегуляторного баланса в сторону усиления теплопродукции и уменьшения теплоотдачи. Устанавливается новый, более высокий уровень температурного гомеостаза, что приводит к повышению температуры тела.
Наиболее благоприятной формой реакции организма при инфекционных заболеваниях является повышение температуры тела до 38,0–39 °С, тогда как ее отсутствие или фебрильная высокая лихорадка свидетельствуют о сниженной реактивности организма и являются показателем тяжести заболевания. При развитии лихорадки в течение суток максимальное повышение температуры тела регистрируется в 18–19 часов, минимальный уровень — ранним утром. Информация о характеристике и динамике лихорадки на всем протяжении болезни имеет важное диагностическое значение. При различных заболеваниях лихорадочные реакции могут протекать по-разному, что находит свое отражение в формах температурных кривых.
Клинические варианты лихорадки
Анализируя температурную реакцию, очень важно оценить не только величину ее подъема, продолжительность и суточные колебания, но и сопоставить эти данные с состоянием и самочувствием ребенка, клиническими проявлениями заболевания. Это необходимо для выбора правильной тактики лечебных мероприятий в отношении больного, а также для проведения дальнейшего диагностического поиска.
В первую очередь необходима оценка клинических признаков соответствия процессов теплоотдачи повышенному уровню теплопродукции, т.к. в зависимости от индивидуальных особенностей организма лихорадка даже при одинаковой степени повышения температуры тела у детей может протекать по-разному.
Среди клинических вариантов патологического течения лихорадки выделяют гипертермический синдром, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем. Риск развития таких состояний особенно высок у детей раннего возраста, а также с отягощенным преморбидным фоном. Чем меньше возраст ребенка, тем опаснее для него быстрый и значительный подъем температуры тела в связи с возможным развитием прогрессирующих метаболических нарушений, отека мозга, нарушением витальных функций. При наличии у ребенка серьезных заболеваний сердечно-сосудистой, дыхательной систем лихорадка может привести к развитию их декомпенсации. У детей с патологией центральной нервной системы (перинатальные энцефалопатии, эпилепсия и др.) на фоне повышенной температуры тела возможно развитие судорог.
Фебрильные судороги наблюдаются у 2–4% детей, чаще в возрасте 12–18 мес. Возникают обычно при быстром подъеме температуры до 38–39 °С и выше в самом начале заболевания. Повторные судороги могут развиться у ребенка и при других значениях температуры. В случае возникновения у ребенка фебрильных судорог необходимо в первую очередь исключить менингит. У грудных детей с признаками рахита показано исследование уровня кальция для исключения спазмофилии. Электроэнцефалография показана после первого эпизода только при длительных, повторных или фокальных судорогах.
Тактика ведения и лечения детей с лихорадкой
Борьба с лихорадкой является одним из важнейших компонентов комплексной терапии основного заболевания. Проводится на фоне этиотропной (антимикробной, противовирусной, антипаразитарной) и посиндромной терапии.
При лихорадочных состояниях у детей проводимые мероприятия должны включать:
Лечебная тактика при повышении температуры тела зависит от клинического варианта лихорадки, выраженности температурной реакции, наличия или отсутствия факторов риска развития осложнений.
Снижение температуры тела не должно быть критическим, необязательно добиваться ее нормальных показателей, достаточно понизить температуру на 1–1,5°C. Это приводит к улучшению самочувствия ребенка и позволяет лучше перенести лихорадочное состояние.
Показания к назначению жаропонижающих препаратов. Учитывая защитно-приспособительный механизм лихорадки у детей и имеющиеся положительные ее стороны, не следует применять жаропонижающие средства при любой температурной реакции. При отсутствии у ребенка факторов риска развития осложнений лихорадочной реакции (фебрильные судороги, отек головного мозга и др.) нет необходимости снижать с помощью жаропонижающих препаратов температуру тела ниже 38–38,5°С. Однако если на фоне лихорадки, независимо от степени ее выраженности, отмечается ухудшение общего состояния и самочувствия ребенка, озноб, миалгии, бледность кожи, другие явления токсикоза, жаропонижающие средства назначаются незамедлительно.
Жаропонижающие средства обязательны, наряду с другими мерами, при гипертермическом синдроме, когда происходит быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
Необходимо отметить, что лекарственные средства для снижения температуры не должны назначаться курсом, т. к. при этом меняется температурная кривая и резко затрудняется диагностика инфекционных заболеваний. Очередной прием жаропонижающего препарата нужен только при повторном подъеме температуры тела до соответствующего уровня.
Принципы выбора жаропонижающих средств у детей. Жаропонижающие средства по сравнению с другими лекарственными препаратами наиболее широко используются у детей, поэтому их выбор осуществляется исходя прежде всего из соображений безопасности, а не эффективности. Препаратами выбора при лихорадке у детей согласно рекомендациям ВОЗ являются парацетамол и ибупрофен. Парацетамол и ибупрофен разрешены в Российской Федерации для безрецептурного отпуска и могут назначаться детям с первых месяцев жизни как в стационаре, так и в домашних условиях.
Необходимо отметить, что парацетамол обладает жаропонижающим, анальгезирующим и очень слабым противовоспалительным эффектом, т.к. реализует свой механизм преимущественно в центральной нервной системе и не обладает периферическим действием. Ибупрофен (Нурофен для детей, Нурофен) имеет более выраженные жаропонижающий, анальгетический и противовоспалительный эффекты, что определяется его периферическим и центральным механизмом. Кроме того, использование ибупрофена (Нурофен для детей, Нурофен) предпочтительно при наличии у ребенка наряду с лихорадкой болевого синдрома, например, лихорадка и боли в горле при ангине, лихорадка и боль в ушах при отите, лихорадка и боли в суставах при псевдотуберкулезе и др. Основной проблемой при использовании парацетамола является опасность передозировки и связанного с ней гепатотоксического действия у детей старше 10–12 лет. Это обусловлено особенностями метаболизма парацетамола в печени ребенка и возможностью образования токсических метаболитов препарата. Ибупрофен редко может вызывать нежелательные явления со стороны желудочно-кишечного тракта, дыхательной системы, крайне редко — со стороны почек, изменения клеточного состава крови.
Однако при непродолжительном использовании рекомендованных доз (табл. 2) препараты переносятся хорошо и не вызывают осложнений. Общая частота неблагоприятных явлений на фоне применения парацетамола и ибупрофена в качестве жаропонижающих средств примерно одинакова (8–9%).
Назначение Анальгина (метамизола натрия) возможно только в случае непереносимости других жаропонижающих препаратов или при необходимости парентерального введения. Это связано с риском возникновения таких нежелательных реакций, как анафилактический шок, агранулоцитоз (с частотой 1:500 000), длительное коллаптоидное состояние с гипотермией.
Следует помнить, что препараты, обладающие сильным противовоспалительным эффектом, более токсичны. Нерационально для снижения температуры тела у детей использовать мощные противовоспалительные препараты — нимесулид, диклофенак, они разрешены только для рецептурного отпуска.
Не рекомендуется в качестве жаропонижающего средства для детей ацетилсалициловая кислота, способная при гриппе и других ОРВИ, ветряной оспе вызвать синдром Рея (тяжелую энцефалопатию с печеночной недостаточностью). Не следует использовать амидопирин и фенацетин, исключенные из списка жаропонижающих препаратов из-за высокой токсичности (развитие судорог, нефротоксичность).
При выборе лекарственных препаратов для снижения температуры у детей необходимо учитывать наряду с безопасностью удобство их применения, т. е. наличие детских лекарственных форм (сироп, суспензия), а также стоимость.
Гипертермический синдром, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем, требует незамедлительного парентерального введения жаропонижающих, сосудорасширяющих, антигистаминных препаратов с последующей госпитализацией и проведением неотложной посиндромной терапии.
Таким образом, при лечении ребенка с лихорадкой педиатру следует помнить:
По вопросам литературы обращайтесь в редакцию.
[youtube.player]| Периоды | Симптомы | Возможные проблемы | Уход | ||||||
| I период- подъема темпера- туры t°С |
| - пациент самостоятельно не может оказать себе помощь во время озноба; - из-за общей интоксикации организма пациента беспокоит головная боль, чувство ломоты в костях и мышцах, общая слабость - пациент не может самостоятельно обеспечить себя теплыми напитками. | -измерить температуру тела, артериальное давление, подсчитать частоту пульса; - положить к ногам грелки; - укрыть дополнительным теплым одеялом. | ||||||
| II период –относительного постоянства температуры t°С | -у пациента снижение массы тела вследствие снижения или отсутствия аппетита; - непонимание принципов адекватного питания при лихорадке; - возможно нарушение це-лостности слизистой оболочки и кожных покровов, губ; - риск обезвоживания организма пациента - пациент не может самостоятельно обеспечить себя достаточным количеством жидкости; - пациента беспокоит слабость; - пациента беспокоит головная боль; - пациента беспокоит жажда и сухость во рту; - пациента беспокоит усиленное потоотделение; - пациент не может самостоятельно сменить нательное и постельное белье; - пациента беспокоит чувство жара; - пациент не желает укрыться более легким одеялом; - у пациента возможно нарушение сознания; - риск травматизации пациента в связи с бредом и галлюцинациями; - у пациента может быть учащение пульса, дыхания, снижение АД. | -измерить t°, АД, PS,ЧДД - строгий постельный режим - индивидуальный пост - проветривание палаты -пузырь со льдом или хо- лодный компресс на голову - обильное витаминизиро- ванное питье (морсы, соки, минеральные воды) до 2-3л в сутки, если нет противо- показаний; - максимальное освобождение поверхности тела от одежды; - орошение или обмывание ротовой полости; - при появлении трещин на губах смазывать их вазели- новым маслом или 20% раствором буры в глицерине; - проводить тщательный туалет кожных покровов (обтирание, обмывание); - часто менять постельное белье; -об ухудшении состояния сообщить врачу. | |||||||
| III период – снижение тем- пературы а) литическое снижение температуры, т.е. постепен- ное (лизис) t°С | -пациент не хочет соблюдать постельный режим; - пациент не хочет принимать помощь медсестры при обтирании и смене нательного и постельного белья; - пациент не знает принципов адекватного питания | -измерить t°, АД, ЧДД, РS; - обтирание; - смена нательного и постельного белья; - горячее питье (крепкий, Сладкий чай, кофе); - постепенное расширение режима двигательной активности | |||||||
| -пациента беспокоит значи- тельная резкая слабость; - пациент не может самостоятельно оказать себе помощь во время озноба; - пациента беспокоит обильное потоотделение; - пациент не может само- стоятельно обеспечить себя достаточным количеством жидкости; - пациент не может самосто- ятельно сменить нательное и постельное белье; - риск травматизации пациента | -измерить t°, АД, PS, ЧДД; - убрать из-под головы подушку; - приподнять ножной конец кровати на 30-40 см; - обложить грелками; - укрыть дополнительным теплым одеялом; - дать крепкий сладкий чай; - вызвать через посредника врача; - приготовить: |
Практическое занятие №14. Лихорадка. Причины лихорадочных реакций. Стадии лихорадки. Типы температурных кривых.
1. Основные механизмы теплорегуляции у человека —это
а) повышение теплоотдачи за счет расширения кожных сосудов;
б) повышение теплопродукции за счет усиленного распада белка;
в) мышечная дрожь и испарение пота;
г) усиление теплоотдачи за счет учащения дыхания.
2. Лихорадка— это
а) реакция организма на внешние и внутренние раздражители;
б) перегревание организма;
в) мышечная дрожь;
г) то же самое, что и озноб.
3. Пирогены — это
а) вещества, вызывающие интоксикацию;
б) живые бактерии;
г) вещества, вызывающие лихорадку.
4. Пирогенные вещества бывают
а) искусственными и естественными;
б) медленно- и быстродействующими;
в) экзогенными и эндогенными;
г) простыми и сложными. *
5. Фебрильная лихорадка — это температура
а)от38 о Сдо39°С;
б)от39 о Сдо40Х;
в)от40 о Сдо41°С;
6. Резкое снижение температуры при лихорадке называется
7. При лихорадке принято выделять
г) четыре стадии.
8. При послабляющей лихорадке разница между утренней и вечерней температурой
г) не имеет определенной закономерности.
9. При гектической лихорадке разница между утренней и вечерней температурой
г) не имеет определенной закономерности.
10. При постоянной лихорадке разница между утренней и вечерней температурой
г) не имеет определенной закономерности.
11. Увеличение ЧСС при лихорадке на каждый градус обычно составляет
в) 12—14 в минуту;
г) около 20 в минуту.
12. Гипертермия — это
а) то же самое, что и лихорадка;'
б) искусственное повышение температуры тела с лечебной целью;
в) перегревание организма, возникающее из-за срыва механизмов терморегуляции;
г) период подъема температуры при лихорадке.
Наташа К., 6 лет, поступила в клинику с диагнозом "Инфекционное воспаление околоушных слюнных желез (свинка)". Заболевание началось с общего недомогания и постепенного повышения температуры тела, которая достигла 39°С. Высокая температура держалась 10 дней. Колебания между утренней и вечерней температурой не превышали 1°С. Через 10 дней температура постепенно стала снижаться, что сопровождалось усиленным потоотделением.
1. Какой патологический процесс развился у больной?
2. Какой тип температурной кривой выявился у больной?
3. Какие существуют типы температурных кривых?
4. Какова степень повышения температуры?
5. Какие стадии данного патологического процесса наблюдались у больной?
6. Объясните механизм развития слабости, сонливости и снижения аппетита.
7. Что такое "лизис" и "кризис" и каковы механизмы их развития?
8. Целесообразно ли назначение больной аспирина для снижения температуры?
Рабочий литейного цеха к концу смены почувствовал головокружение, резкую слабость, потоотделение, резкую головную боль, шум в ушах, сильный жар. Он обратился за помощью к медсестре, которая посадила его и стала измерять температуру. Во время этой процедуры рабочий потерял сознание и упал, однако состояние больного очень скоро значительно улучшилось. Врач скорой помощи констатировал у больного перегревание, и предложил ему госпитализацию. Больной наотрез отказался, но согласился полежать в медкомнате. Однако вскоре по просьбе мастера возвратился в цех и приступил к работе. Через несколько минут у рабочего наступила остановка дыхания, ион погиб.
1. Объясните причину смерти больного.
2. В чем заключалась ошибка сестры и врача?
Больной К., 18 лет, поступил в терапевтическое отделение по поводу крупозной пневмонии. Температура тела 40,5°С. Больной бледен, кожа сухая, обложен белым налетом. Аппетит отсутствует. Границы сердца в пределах нормы, тоны слегка приглушены. Пульс 98 мин'", АД 130/90 мм рт.ст. дыхание частое и поверхностное. Содержание сахара в крови увеличено до моль/л. За сутки выделилось 900 мл мочи с высоким удельным весом (1022). В моче обнаружен белок и сахар.
1. Для какой стадии лихорадки характерна клиническая симптоматика?
2. Каков патогенез глюкозурии в данной ситуации?
3. Имеется ли соответствие между степенью увеличения ЧСС и степенью увеличения температуры тела у больного?
Наташа К., 6 лет, поступила в инфекционную больницу с диагнозом эпидемический паротит. Заболевание началось с общего недомогания и постепенного повышения температуры тела, которая достигала 39.0° С. Высокая температура держалась 10 дней, а затем постепенно стала снижаться, что сопровождалось потоотделением.
1. Какой тип лихорадки развился у больной?
2. Какой тип снижения температуры имел место?
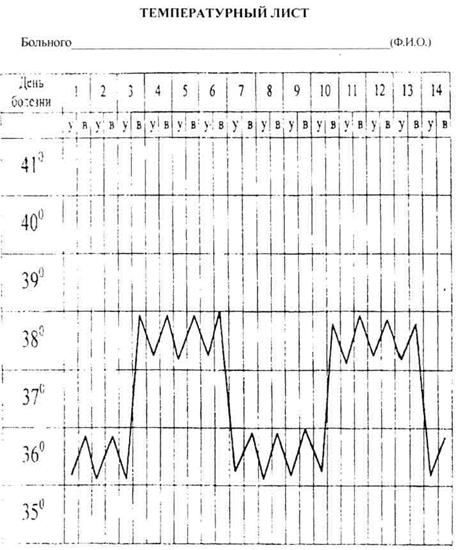
1. Укажите тип лихорадки, сопровождающейся подобными колебаниями температуры.
2. Перечислите заболевания, для которых данная лихорадка является характерной.
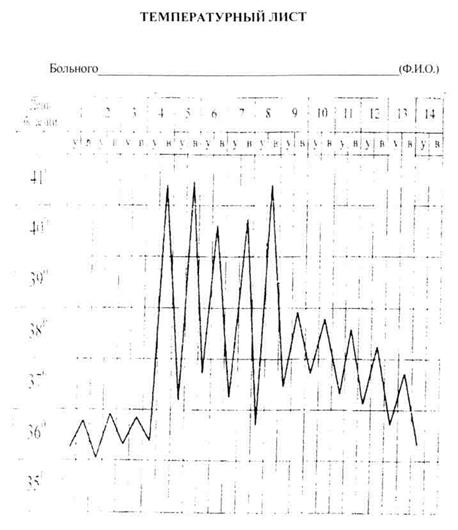
1. Укажите тип лихорадки, сопровождающейся подобными колебаниями
2. Перечислите заболевания, для которых данная лихорадка является характерной.

1. Укажите тип лихорадки, сопровождающейся подобными колебаниями
температуры.
2. Перечислите заболевания, для которых данная лихорадка является характерной.
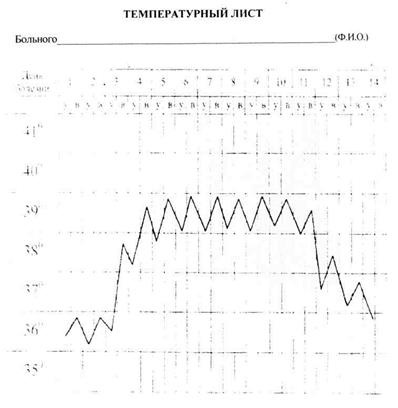
1. Укажите тип лихорадки, сопровождающейся подобными колебаниям температуры.
2. Перечислите заболевания, для которых данная лихорадка является характерной.
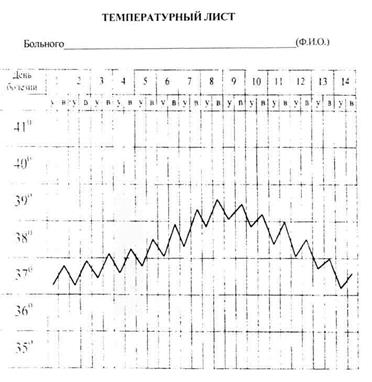
1. Укажите тип лихорадки сопровождающейся подобными колебаниями температуры.
2. Перечислите заболевания, для которых данная лихорадка является характерной.

1. Укажите тип лихорадки сопровождающейся подобными колебаниями температуры.
2. Перечислите заболевания, для которых данная лихорадка является характерной.
Лекция №8


Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
[youtube.player]1. Количество сердечных сокращений в одну минуту в норме у взрослого
2. Одним из свойств пульса является:
3. По наполнению пульс различают:
а) ритмичный, аритмичный
б) скорый, медленный
в) + полный, пустой
г) твердый, мягкий
4. Наиболее взаимосвязаны свойства пульса:
а) + напряжение и наполнение
б) напряжение и ритм
в) частота и ритм
г) скорость и частота
5. Увеличение пульса пациента до 98 ударов в минуту называется:
6. К параметрам пульса не относится:
7. По напряжению пульс различают:
а) ритмичный, аритмичный
б) скорый, медленный
в) полный, пустой
г) + твердый, мягкий
8. Пульс не исследуют на:
а) сонной артерии
б) височной артерии
в) лучевой артерии
г) + брюшной артерии
9. Величина пульса определяется степенью:
а) + напряжения и наполнения
б) напряжения и частоты
в) наполнения и частоты
г) частоты и ритма
10. Увеличение частоты пульса более 80 ударов в минуту называется:
11. Уменьшение частоты пульса менее 60 ударов в минуту называется:
12. При аритмии пульс подсчитывают в течение (сек.):
13. К свойствам дыхания не относится:
14. Частота дыхательных движений в одну минуту у взрослого человека
в норме составляет:
15. Тип дыхания, характерный для глубокой комы:
16. Разность между систолическим и диастолическим давлением называется:
а) максимальным давлением
б) минимальным давлением
в) + пульсовым давлением
г) дефицитом пульса
17. Максимальное артериальное давление – это:
18. Минимальное артериальное давление – это:
19. Повышение артериального давления называется:
20. Понижение артериального давления называется:
21. Для измерения АД используют:
22. АД измеряют по методу:
23. В норме пульсовое давление колеблется в пределах (мм.рт.ст.):
24. В норме диастолическое давление колеблется в пределах (мм.рт.ст.):
25. В норме систолическое давление колеблется в пределах (мм.рт.ст.):
26. Тип дыхания, при котором ритмичные, глубокие дыхательные движения
чередуются с продолжительными дыхательными паузами через равные
отрезки времени называется:
27. Чередование пульсовых волн через определенные
интервалы времени – это:
28. Количество пульсовых волн в минуту – это:
29. Нарушение сердечного ритма – это:
30. Кратность измерений температуры тела пациента в течение дня:
31. У лихорадящего пациента может развиться резкая слабость, обильный
Холодный пот, бледность кожных покровов, нитевидный пульс и снижение АД.
этонаиболее вероятно при:
а) быстром и значительном повышении температуры
б) литическом снижении высокой температуры
в)+ критическом снижении температуры
32. Субфебрильная температура тела ( 0 С):
33. Продолжительность измерения температуры тела в подмышечной области не
34. Гиперпиретическая лихорадка - составляет температуру тела (град. С):
35. Тип лихорадки с правильной сменой нормальной и высокой температуры в
течение 1-2 дней:
36. Тип лихорадки, при которой периоды постоянного повышения температуры
сменяются периодами понижения до субфебрильной или нормальной:
37. Тип лихорадки, при которой утренняя температура выше вечерней:
38. Температура тела, измеряемая на слизистых оболочках ( 0 С):
39. Температура тела в течение дня колеблется в пределах ( 0 С):
40. Кратность измерений температуры тела пациента в течение дня:
41. Потеря сознания пациента возможна при температуре ( 0 С):
42. Количество периодов в течении лихорадки:
43. Лихорадка, которая длится до 15 дней:
44. Учащение пульса в 1 мин. при повышении температуры тела
на 1 0 С (в ударах):
45. Лихорадка, которая длится до 45 дней:
46. Лихорадка, которая длится свыше 45 дней:
47. Лихорадка, которая длится несколько часов:
48. Фебрильная температура тела ( 0 С):
49. В первом периоде лихорадки возможно применение:
а) влажного обертывания
в) холодного компресса
г) пузыря со льдом
50. Тип лихорадки у больного при суточных колебаниях температуры тела в
пределах 37-40 0 С:
51. Физиологическая температура тела пациента чаще бывает ниже:
52. Продолжительность измерения температуры тела в подмышечной области
53. Основной признак 1 периода лихорадки:
54. Правило хранения термометров:
а) + после дезинфекции в сухом виде
б) в 3 % растворе перекиси водорода
в) в 3 % растворе хлорамина
г) в дистиллированной воде
55. Лихорадка, при которой суточное колебание температуры - 3-5 0 С – это:
56. Повышение температуры тела в течение нескольких часов:
57. Положение пациента на спине с возвышенным головным концом – это
58. Лечебно-охранительный режим – это:
а)+ Обеспечение пациенту всех необходимых физиологических
и социальных нужд лечения
б) обеспечение пациенту физиологических процессов
в) обеспечение пациенту условий для нормального существования
г) обеспечение пациенту социальной защиты
59. Пассивное положение пациента – это, когда:
а) пациент в состоянии самостоятельно передвигаться, ухаживать за собой
б)+ пациент неподвижен, сам не может двигаться, принимать пищу и т.д.
в) пациент занимает это положение для облегчения страданий
г) пациент может переворачиваться с боку на бок самостоятельно
60. Упор для стоп пациента должен быть под углом:
61. При выраженной одышке пациенту придаётся положение:
62. Постель тяжелобольному пациенту следует перестилать (…раз в день):
63. Пациент, требующий большего внимания медсестры и более
тщательного ухода (находящийся в положении):
64. Температура тела пациента 40 0 С, жар, сухость во рту, бред – признаки
а) снижение температуры
б) подъём температуры
в)+ период постоянства температуры, максимального подъёма температуры
г) критическое снижение температуры
65. Оказание помощи пациенту в периоде постоянства температуры,
максимального подъёма температуры:
а)+ раздеть, холод к голове, обильное питьё
б) дать жаропонижающее, укрыть, грелку к ногам
в) наблюдение, обтирать кожу спиртом
г) дать крепкий чай, горячую пищу
66. Температура тела до37,8 0 С, боли во всём теле,
озноб, не может согреться – признаки периода лихорадки
а) + подъём температуры тела
б) период постоянства температуры, максимального подъёма температуры
в) снижение температуры (критическое)
г) снижение температуры (литическое)
67. Оказание помощи пациенту в периоде подъёма температуры:
а) раздеть, обтереть кожу спиртом
б) холод на крупные сосуды
в) + тепло укрыть, напоить горячим чаем, сообщить врачу
г) диетическое питание
68. Резкое снижение температуры тела пациента с 40,2 0 Сдо нормы, пульс
нитевидный, цианоз губ, конечности холодные – признаки периода лихорадки
а) Максимальный подъём температуры
б) Снижение температуры литическое
в)+ Снижение температуры критическое
г) Повышение температуры
69. Действия, предпринимаемые при критическом снижении температуры:
а)+ обложить пациента грелками, придать возвышенное положение ногам,
б) срочно вызвать врача, по возможности_ крепкий горячий чай
в) раздеть пациента, дать обильное питьё
г) положить к конечностям пузырь со льдом
70. Состояние, при котором у длительно лихорадящего пациента постепенно
снизилась температура до нормы появилась испарина, пациент уснул:
а)+ литическое снижение температуры
б) критическое снижение температуры
в) повышение температуры
г) постоянство температуры
71. Помощь, необходимая пациенту при литическом снижении температуры тела:
а) убрать одеяло, раздеть, обтереть кожу спиртом
б)+ насухо обтереть кожу, переодеть в сухое бельё, обеспечить покой,
давать по возможности пить, и кормить
в) положить пузырь со льдом на голову
72. У пациентки М, находящейся на стационарном лечении, поднялась
температура тела до 39,5 0 С. Действия медсестры:
а)+ сообщить врачу
б) состояние пациентки не вызывает тревоги
в) сделать инъекцию антибиотика
г) наблюдать за состоянием пациентки
73. Цена одного деления (шкала Цельсия) на медицинском термометре равна:
74. Тип дыхания, в котором участвуют мышцы живота и грудной клетки:
75. При тахипноэ количество дыхательных движений превышает в мин.:
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Читайте также:



