Субконъюнктивальные инъекции при кератите
Грибковые кератиты, или кератомикозы – это воспалительные заболевания роговицы, возникающие при поражении глаз (или при поражении других органов) паразитическими грибами. Грибы являются эукариотичными и гетеротрофными организмами. Кроме того, грибы распространены повсеместно и многие виды грибов являются патогенными организмами (паразитируют на живых клетках). Чаще всего грибы подразделяют на 4 группы: дрожжевые грибы (сюда относится грибы Candida); волокнистые септированные грибы, которые включают в себя как грибы с непигментированными гифами (Fusarium, Aspergillus) и с пигментированными гифами (Alternaria, Curvularia); волокнистые несептированные грибы (Mucor); и другие грибы.
Грибы получают доступ к строме роговицы при образовании дефекта эпителия. Этот дефект может образоваться в результате травмы (в том числе повреждении эпителия при ношении контактных линз), различных патологических состояниях поверхности глаза (конъюнктивы, век) или проведенной хирургической операции. Попав в строму роговицы, грибы начинают размножаться и вызывают некроз тканей и сильную воспалительную реакцию. Грибы могу проникать в глубокие слои стромы и дальше, через неповрежденную Десцеметову мембрану.
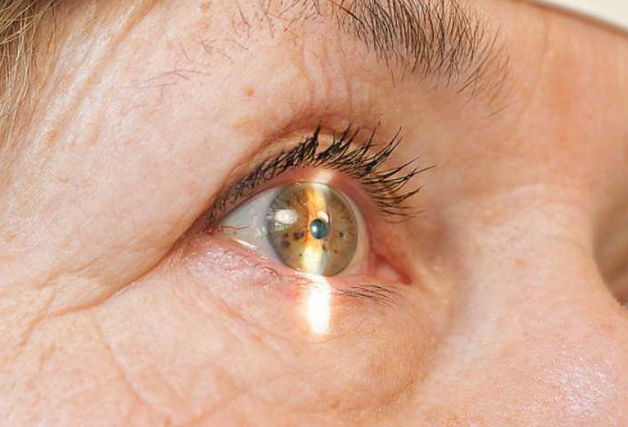
Жалобы при кератомикозах не так сильно выражены, как при бактериальных кератитах: пациенты отмечают ощущение инородного тела в течение нескольких дней, небольшую болезненность, покраснение глаз, возможно снижение зрения. При осмотре с помощью щелевой лампы при грибковом кератите находят: конъюнктивальную инъекцию, эпителиальный дефект, инфильтрацию стромы роговицы, реакцию жидкости передней камеры или гипопион, гнойное или слизисто-гнойное отделяемое. В постановке диагноза помогают характерные изменения роговицы: небольшое выступание инфильтрата над поверхностью роговицы, перистый край неправильной формы. Для уточнения диагноза используют методы лабораторной диагностики (соскоб конъюнктивы или инфильтрата роговицы для выявления возбудителя и т.д.).

Стромальный инфильтрат при грибковом кератите.
(Цифрой 1 показан характерный перистый край помутнения).
Для лечения грибковых кератитов назначают различные фунгицидные и фунгистатические препараты. Основными группами для лечения грибковой инфекции являются следующие: полиены, азолы, пиримидины и эхинокандины. Среди полиенов наиболее распространенными лекарственными препаратами являются Амфотерицин В и Натамицин. В США Натамицин выпускается в виде 5 % раствора. В России доступен Амфотерицин В в виде лиофилизированного порошка для приготовления раствора для инъекций. Флакон 10 мл содержит 50 мг препарата. Для приготовления глазных капель 50 мг препарата разводят в 16 мл воды для инъекций и закапывают каждые 2-3 часа. Из азолов эффективны: кетоконазол, интраконазол и флуконазол. Из эхинокандинов в США для лечения кератомикозов успешно применяют каспофунгин и микафунгин. 0,5 % Каспофунгин применяется местно вместе с вориконазолом для лечения кератита, вызванного Alternaria . 0,1 % микафунгин в качестве монотерапии успешно применялся для лечения кератитов, вызванных грибами Candida.
Субконъюнктивальное введение противогрибковых лекарственных препаратов не получило широкого распространения из-за токсичности и болезненность. По данным зарубежных авторов миконазол является наименее токсичным и наболее хорошо переносимым противогрибковым препаратом (5–10 mg of 10 mg/mL suspension). Субконъюнктивальные инъекции обычно назначают в случае тяжелых кератитов, склеритов и эндофтальмитов. Также в случае тяжелой инфекции противогрибковые препараты назначают системно (вориконазол и другие препараты). Для лечения кандидомикозов используют и антибиотики. Так хлорамфеникол обладает активностью против грибов Fusarium и Aspergillus, моксифлоксацин и тобрамицин активен против Fusarium. Также эффективен Нетилмицин (глазные капли Неттацин 0,3 %) – 3-6 раз в течение 7-14 дней.
При острой аллергической реакции назначают противоаллергические препараты (местно и внутрь); при выраженном воспалении добавляют противовоспалительные средства (например, капли Дикло-ф).
Прогноз при грибковом кератите зависит от глубины и размера поражения. В тяжелых случаях требуется хирургическое лечение.
ЗАБОЛЕВАНИЯ РОГОВИЦЫ
¼ всех глазных болезней.
Ø экзо- и эндогенные поражения вследствие тесного контакта с внешней средой
Ø эпителий роговицы является продолжением эпителия конъюнктивы
Ø строма роговицы – это измененная склера
Ø эндотелий роговицы располагается спереди радужки, поэтому воспаление с эндотелия радужки может перейти на роговицу
Ø исходом заболевания роговицы является помутнение и соответственно снижение зрения
Заболевания роговицы протекают длительно, т.к.:
ü отсутствуют сосуды, питание осмотическое
ü отсутствует гнойное отделяемое
ü лечим долго, т.к. страдает трофика, а довести лекарство до инфильтрата трудно + действие вирусных препаратов недостаточное
Источники питания:
Ø прекорнеальная пленка – 3 слоя – питается передняя часть роговицы:
o муцин – белковое вещество секреторных клеток, содержит интерферон, питательные вещества – расположен на эпителии роговицы, создает ровную поверхность, т.е. придает сферическую форму роговице
o слеза– содержит а/б животного происхождения, лизоцим (воздействует на Staf. Str.), микроэлементы – подвижная система
o секрет мейбомиевых желез – жироподобен – это верхний слой прекорнеальной пленки
o эндотелий питает роговицу
Ø краевая петлистая сеть – концевые ветви передних цилиарных артерий, идущих через мышцы – питается строма роговицы
Ø влага передней камеры – питается задняя часть роговицы
Может появляется васкуляризация вследствие длительного воспаления, это защитная реакция, которая направлена на подавление болезни.
Васкуляризация – врастание новообразованных сосудов, происходит из двух источников:
ü из конъюнктивы – сосуды идут прямо, тоненькие – поверхностная сеть
ü из краевой петлистой сети – глубокая сеть
Структурным элементом поражения роговицы является инфильтрат - развивается помутнение вследствие скопление форменных элементов, роговица утолщается (отек, инфильтрат).
Ø если инфильтрат в эпителии, то он может рассосаться – помутнения не будет
Ø если инфильтрат в боуменовой оболочке и далее, то будет помутнение, интенсивность которого зависит от глубины поражения:
Ø помутнение может распространяться по всей оболочке
Ø может быть изъязвление инфильтрата - язва может распространиться по роговице, но чаще остается внутри
Исходы:
o эндофтальмит - острое гнойное расплавление всех оболочек глаза
o панофтальмит– поражение выходит за пределы глазного яблока, т.е. поражается жировая клетчатка и может развиться синустромбоз (кавернозного синуса) == смерть
o помутнение – локализация, интенсивность, площадь – помутнение по периферии и занимает малую площадь == изменение кривизны роговицы == астигматизм
§ степени помутнения: I – облаковидное, II – макула, III – лейкома (бельмо)
КЕРАТИТ
Жалобы:
Ø чувство инородного тела – инфильтрат трется
Ø больно смотреть на свет – режет глаза
Ø на свету течет слеза
Ø глаз красный – покраснение = инъекция(при кератите – перикорнеальная или смешанная)
Объективно:лампа + лупа
Ø корнеальный синдром:
Ø блефароспазм – сужение глазной щели
Ø слеза застаивается больше в больном глазу
Ø наличие инфильтрата на роговице
Ø обнаружение васкуляризации – поверхностной, глубокой или смешанной
Ø помутнение идет постепенно, без четкой границы (при старом – есть четкая граница)
Ø блеска нет, цвет – серый (при старом – блеск, белый цвет).
Ø инфильтрация: Lc – желтоватого цвета, Lf – сероватого цвета (при старом – помутнение – белое)
Конъюнктивальная инъекция:
Ø сосуды красного цвета
Ø сосуды дихотомически ветвятся
Ø конъюнктива двигается вместе с инъекцией
Ø при закапывании адреналина инъекция проходит
Перикорнеальная инъекция:
Ø многослойное сплетение в виде фиолетового венчика
Ø расположена вокруг роговицы шириной 2-3мм
Ø инъекция фиолетового цвета
Ø при закапывании адреналина инъекция не проходит
При вирусном кератите снижен болевой синдром, при бактериальном – нет (сначала проверяем фоновую чувствительность здорового глаза, затем исследуем больной глаз – ваточкой).
Все глубокие кератиты сопровождаются воспалением радужки и протекают по типу кератоирита.
Лечение: принцип – сначала капли, затем мазь.
ü капли, которые используем при конъюнктивите – закапывать с промежутком 3-5минут, самые эффективные в конце.
Ø мазь для уменьшения трения о веко – роговица жиропроницаема – тетрациклиновая, эритромициновая – мазь в 2 раза реже, чем капли.
При глубоком кератите:
o капли цинка с левомицетином
o атропин – мидриатик
o физиотерапия – сухое тепло, УВЧ, можно греть настольной или синей лампой
§ электрофорез–капли в глаз 2-3раза в теч.сеанса–марля, пропит. а/б на глаз под электрод.
§ электрофорез в рюмке.
§ субконъюнктивальное введение лекарственных препаратов.
§ фонофорез – с помощью ультразвука.
§ для снятия болевого синдрома – блокада перибазально – 5 мл 5% раствора новокаина.
Борьба с помутнением роговицы: операция Каспарова – аутопластика.
ПОЛЗУЧАЯ ЯЗВА РОГОВИЦЫ (ЯЗВА БУРЕ)
Злостная форма течения кератита.
Условия для ее возникновения:
Ø истощение организма
Ø наличие агрессивной инфекции
Ø пусковой момент – травма
Протекает по типу кератоирита с образованием язвы и может развиться перфорация роговицы через несколько дней.
Объективно:
ü сужение глазной щели
ü язва на роговице
ü химоз глазного яблока
ü гной в передней камере - гипопион
Лечение: хирургическое – экстирпация слезных мешков
Тактика:
Ø выдавить гной из слезного мешка
Ø многократно промыть 1% раствором а/б – должен попасть в слезный мешок
Ø дезинфицирующие капли
Ø мидриатик – атропин для профилактики ирита

Для лечения болезней глаз применяют, как правило, глазные капли.
Но такой вид лечения является по сути поверхностным, так как капли не могут проникать в более глубокие слои глазного дна, сетчатку и зрительный нерв.
Для этих целей осуществляют субконъюнктивальные инъекции, которые являются по сути тем же медикаментозным препаратом, но техника проведения манипуляций с их помощью отличается от просто закапывания глаз.

Что значит субконъюнктивально?
Офтальмологические заболевания на ранних стадиях их развития лечатся по традиции местной терапией.

Лекарственные препараты вводятся простым закапыванием с помощью капель или закладыванием мазями в глазное дно.
На самом деле способов для проведения малоинвазивных процедур несколько:
- парабульбарный (введение препарата на глубину не более 1 см. непосредственно под глазное яблоко),
- ретробульбарный (прокол нижнего века с целью проникновения к задней части глазного яблока),
- субконъюнктивальный, на котором мы и остановимся более подробно.

Обычное закапывание не дает продолжительного и стойкого эффекта, так как лекарство быстро распространившись по слизистой глаза так же быстро вымывается слезной жидкостью.

Чтобы увеличить время абсорбции и дать препарату максимально пропитать глубокие слои и применяют субконъюнктивальный способ доставки лекарства к глазу.
Что такое субконъюнктивальная инъекция (введение)?
Субконъюнктивальная инъекция является деликатной процедурой, которую выполняет только специалист широкого профиля.

Если прокол необходимо осуществить в верхней части глаза, то срез располагается внизу, и наоборот.
Такая манипуляция позволяет избежать сближения кончика иглы с внутренними тканями глазного яблока и гарантирует доставку препарата в необходимую область глаза без риска его вытекания.
Инъекции выполняются теми медикаментозными веществами, которые подбираются в зависимости от этиологического фактора патологии.

Лекарства могут относиться к группе антибиотиков, антисептиков, глюкокортикостероидов или кардиологических препаратов.
Их воздействие на слои глаза будет обуславливаться характером патологии, количеством вводимых препаратов и продолжительности времени воздействия.
В некоторых случаях субконъюнктивально могут вводить обезболивающие препараты.
При бактериальных инфекциях глазных структур используют введение растворов антибактериального действия.
Показания к применению

- Кератит.
Возникает на фоне попадания в глазное дно инфекции.
В данном случае воспаляется роговица, и ее лечение местными способами не может принести должный эффект. - Конъюнктивит.
Воспаление вирусного или бактериального характера возникает под влиянием травматических, аллергических, аутоиммунных и лучевых факторов. 
Увеит.
Поражение сосудистой сетки органа зрения под влиянием всевозможных факторов.- Иридоциклитили ирит.
Поражение и, как следствие, помутнение радужной оболочки глаза. - Склерит.
Поражение белков глазного яблока. - Нейроретинит.
Заболевание клеток сетчатки. - Анкилозирующий спондилоартрит.
Поражение глаз приводит к проблемам с позвоночником. - Ревматоидный артрит.
Нарушение работы опорно-двигательного аппарата и частичная деформация суставов. - Эндокринологические болезни.
Уколы за конъюнктиву проводятся при диабетической ретинопатии и микроангиопатии.
Также лечение подобным образом необходимо осуществлять пациентом с диагнозом сахарного диабета 1 и 2 типов. - Оперативные вмешательства по повышениювнутриглазного давления.
Инъекции в данном случае необходимы как восстановительный процесс. - Хирургическое вмешательство, касающееся леченияотслойки сетчатки.
Уколы также предполагают собой восстановительную процедуру после перенесенной операции. 
Тяжелыетравмыи нарушения органов зрения.- Тромбоз глазной сосудистой сети.
- Нарушение мозгового кровообращения в острой форме.
- Кровоизлияния внутри глаза.
- Миопия в последней стадии ее развития.
Техника выполнения

Последовательность действий специалиста такова:
- С помощью нескольких капель антистатика производит обезболивание места введения инъекций.
Закапывание производят три раза подряд с интервалами 30 секунд.
Используют, как правило, такие препараты, как Новокаин или Дикаин. - Для освобождения нижней границы глазного яблока пациент должен смотреть строго вверх.
Для этих целей иногда требуется дополнительно оттянуть веко пальцами или хирургическим пинцетом. - Шприц наполняют необходимым лекарственным составом в объеме, не превышающем 0,5 мл.

Под углом в 45 градусов осуществляет введение иглы таким образом, чтобы она не касалась склеры, а проходила вдоль нее.- После ввода необходимого количества препарата аккуратно извлекают иглу под тем же углом наклона.
Пациент сидит в прежнем положении 5 – 10 минут, предварительно закрыв веки.
При правильном введении препарата и соблюдении всей последовательной техники выполнения манипуляций пациент не должен жаловаться на боль или иные неприятные симптомы.

Риски выполнения процедуры все же присутствуют.
Несмотря на идеальность выполняемых действий, качество применяемого лекарственного препарата и иные положительные моменты, у пациента может появиться отечность, он может жаловаться на покалывания в области глаз и на тянущие ощущения в данной области.
Раздражение слизистой может привести к рубцеванию тканей кожи века и конъюнктивы.

В крайне редких случаях наблюдается некроз отдельных участков.
Все эти симптомы могут быть связаны не с профессионализмом лечащего врача, а с индивидуальными особенностями пациента, его реакции на состав вводимого препарата.
Процедуру можно проводить в любом возрасте, но совсем маленьким детям такая манипуляция запрещена.
Инъекции должны вводиться в полной неподвижности и спокойствии, чего нельзя добиться от ребятишек.
Полезное видео
В данном видео показано, как правильно делать уколы внутрь глаза:
Субконъюнктивальная инъекция является довольно эффективным и безопасным методом лечения многих глазных заболеваний.
В тех ситуациях, когда местная терапия бессильна, на помощь приходит инъекционный способ доставки лекарственного средства, который имеет очень высокую эффективность.

Такое лечение выполняется строго в стационаре.
Проводить инъекции может только опытный и квалифицированный офтальмолог.
Также необходимо присутствие медсестры.
Субконъюнктивальные инъекции – это эффективный метод лечения тяжелых заболеваний органов зрительного аппарата . Для многих пациентов такая процедура очень неприятна, но результат оправданный.
Показания
Данные инъекции назначают при таких заболеваниях:
- кератит – возникает из-за инфекционного поражения роговицы;
- конъюнктивит – имеет несколько видов, сопровождается воспалением, вызванным бактериями и вирусами;
- увеит – поражает сосудистую сетку глаз;
- ирит – поражение радужной оболочки;
- склерит – патологические изменения белков глаз;
- нейроретинит – заболевание клеток сетчатки;
- спондилоартрит – поражение позвоночника и органов зрительного аппарата;
- ревматоидный артрит – заболевание, которое вызывает деформацию сосудов;
- сахарный диабет;
- тромбозы;
- нарушение кровообращения в главном мозге;
- воспалительные процессы в постоперационный период;
- тяжелые травмы;
- внутриглазное кровоизлияние;
- тяжелая стадия близорукости.
Такую терапию в основном проводят только в тяжелых случаях. Результат такого лечения показывает высокую эффективность.
Безоперационное лечение глаз за 1 месяц.
Как проводится

Перед проведением инъекции надо проверить стерильность всех устройств. С помощью шприца вводят лекарственные препараты под конъюнктиву. Врачи используют для этой процедуры инсулиновые шприцы, поскольку у них самая тонкая игла .
Также это помогает снизить риск повреждения ближних тканей. Инъекцию может делать опытная медсестра или врач. При этом все действия выполняются поочередно:
- Перед уколом проводят местную анестезию с помощью глазных капель. Их надо закапывать 2-3 раза с соблюдением интервала 30 секунд.
- Пациент должен смотреть вверх, чтобы нижняя часть глаза была свободной.
- В шприц надо набрать лекарство, но не более 0,5 мл.
- Прокалывают конъюнктиву и вводят лекарство. Угол наклона должен быть при этом 45 градусов.
- Медленно вытягивают иглу. Пациент должен сидеть с закрытыми глазами в течение 10 минут.
При правильном проведении инъекции, пациент не жалуется на боль. Отсутствуют любые нарушения зрения, зрачки имеют нормальный размер. Человек должен чувствовать себя хорошо и не испытывать дискомфорт. Если возникают неприятные ощущения, то это свидетельствует о том, что процедура выполнена не правильно. Это может стать причиной неприятных последствий и осложнений.
Перед лечением пациент должен пройти полноценное обследование. В частной клинике оно стоит от 3000 руб. Стоимость субконъюнктивальной инъекции — от 500 руб. Но в эту цену не входит стоимость лекарственных препаратов. Окончательная цена лечения всегда разная, поскольку это зависит от диагноза и количества выполненных инъекций.
Отзывы пациентов
Отзывы пациентов, которые проходили такое лечение:
Юлия: Врач установил диагноз – склерит. От лекарственных препаратов результата было немного. Поэтому офтальмолог порекомендовал пройти курс лечения субконъюнктивальными инъекциями. Изначально было очень страшно, поскольку с детства боюсь уколов. Врач очень хорошо выполнил свою работу, поэтому результатом я довольна. Процедуры не дешевые, но это лучше, чем тратить деньги на лекарства, от которых нет результата.
Ирина: Инъекции мне назначили при тяжелой форме блефарита. Очень волновалась перед такими процедурами и долго выбирала опытного врача. Сам процесс сильно неприятный, но результат того стоит. Главное не думать о том, что делает врач и внимательно слушать его указания. Страшно соглашаться на такое лечение, но если это важно для зрения, то не стоит сомневаться.
Полезное видео
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
Методы введения лекарственных средств при глазных заболеваниях
Местная терапия считается предпочтительным методом лечения при офтальмологических заболеваниях. Обычно лекарственные средства для глаз вводят их простым закапыванием (в случае с каплями) или закладыванием (в случае с мазями). В большинстве случаев с их техникой у пациентов проблем не возникает.
- Парабульбарный. Парабульбарное пространство расположено между надкостницей и глазным яблоком. Соответственно, если содержимое инъекции должно попасть в эту зону, процедура считается парабульбарной. Проводится она сквозь кожные покровы в нижней части глаза, непосредственно под глазное яблоко, глубина – около 1 см.
- Субконъюнктивальный. Конъюнктива – это непосредственно слизистая глазного яблока. При обычном закапывании в глаза лекарство быстро распространяется по слизистой глаза, но столь же стремительно и вымывается благодаря функции слёзной жидкости. В таких случаях, когда требуется более длительное время для абсорбции и всасывания препарата, применяют субконъюнктивальный метод введения лекарственного препарата. При этом специалист непосредственно прокалывает глазное яблоко и вводит препарат.
- Ретробульбарный. Пространство за глазным яблоком называется ретробульбарным. В данном случае врач прокалывает нижнее веко, ведёт иглу к задней части глазного яблока и слегка заводит за его край.

Какой именно вид процедуры (введения инъекционного препарата) будет применено в каждом конкретном случае, решает врач. Это зависит от типа офтальмологического заболевания, локализации патологии, особенностей строения черепа и других факторов.
Что значит субконъюнктивально
Субконъюнктивальная инъекция – это очень деликатная процедура, которую можно выполнять только врач. Её проводят исключительно инсулиновой иглой, причём срез кончика иглы должен приходиться на сторону конъюнктивы. То есть в случае, если прокол проводится в верхней части глаза, то срез должен быть внизу, и наоборот. Это позволит избежать опасного сближения кончика иглы с внутренними тканями глазного яблока, а также ввести препарат без риска его вытекания наружу.
У инъекции, вводимая субконъюнктивально, есть свои риски. Так, пациент может столкнуться с отёчностью, усилением болезненности, появлением раздражения, а также рубцеванием тканей кожи века и конъюнктивы, а в крайне редких случаях – некрозов отдельных участков.
Но совсем отказываться от этого малоинвазивного метода лечения тоже нельзя, ведь справиться с острыми формами иногда довольно сложно, и возникает риск грозных осложнений. В качестве лекарственных средств обычно применяются антибактериальные, гормональные, обезболивающие и другие средства (стимуляторы метаболических процессов, антиоксиданты).
У данного метода есть одно главное противопоказание – детский возраст, поскольку человек должен во время процедуры сидеть неподвижно, а добиться этого от юного пациента очень сложно.
Как закладывать мазь
Далеко не все пациенты знают, как правильно применять офтальмологические мази. Для начала необходимо тщательно вымыть руки. Мазь должна быть комнатной температуры. Её необходимо взять в количестве примерно со спичечную головку. Обычно в инструкции этот объём измеряют в сантиметрах. Для одной процедуры требуется 1-1,5см мази.
Теперь необходимо свободной рукой оттянуть кожу внутреннего уголка нижнего века. Проще всего это сделать перед зеркалом. Остаётся только заложить мазь в образовавшийся мешок. Для того чтобы она быстро растеклась по всему глазу, необходимо секунд 10 поводить глазом в разные стороны.
Как закапать капли
Капли – одна из самых популярных форм введения лекарственного препарата для глаз. Подготовка к проведению процедуры (гигиена рук) здесь та же. Итак, после того как пациент оттянет нижнее веко, необходимо закапать в него необходимое количество капель. Некоторым пациентам (особенно в домашних условиях) удобнее в этот момент принять лежачее положение, и это вполне допустимо. В редких случаях врачи рекомендуют наносить капли и на кожу век. Во время использования носик флакона не должен касаться глаза, это может привести к заражению тюбика, и в дальнейшем вместо пользы пациент только усугубит своё положение.
Если у препарата нет специальной капельницы, то нужно использовать пипетку, которую после использования требуется простерилизовать (прокипятить).
Если пациенту назначено использование сразу нескольких препаратов, то интервал между ними должен составлять не менее получаса. Это касается как местного применения (закапывания капель или закладывания мази), так и инъекций. Не стоит на время лечения пользоваться линзами. Их материал накапливают не только лекарственные компоненты, но и консерванты, которые содержатся практически в каждом препарате. Результат может быть непредсказуемым.
Как сделать субконъюнктивальную инъекцию
Итак, процедура проводится в стерильном помещении. Для начала необходимо обезболить тот глаз, в котором будет проведена инъекционная процедура. Для этого пациенту закапывают глаз анестезирующими каплями, трижды, с перерывом в полминуты между закапываниями. Обычно для этих целей используют Новокаин или Дикаин.
Пациента просят посмотреть вверх, чтобы освободить нижний участок глазного яблока. Кожу века оттягивают специальным пинцетом. В редких случаях об этом (оттягивании века) просят самого пациента.
Специалист проводит инсулиновую иглу вдоль склеры, не задевая её. Достигнув конъюнктивы, врач прокалывает её. После этого врач аккуратно нажимает на поршень и вводит лекарство субконъюнктивально. Угол прокола между иглой и глазным яблоком должен составлять около 45 градусов. Иглу медленно вытаскивают тем же путём.
ИНФЕКЦИИ ГЛАЗ
КЛАССИФИКАЦИЯ
Основными клиническими формами глазных инфекций по локализации являются конъюнктивит (66,7% общего числа пациентов с воспалительными заболеваниями глаз) и блефарит (23,3%), реже встречается кератит (4,2%).
Конъюнктивиты по скорости развития симптомов можно подразделить на молниеносные, острые и хронические.
МОЛНИЕНОСНЫЙ КОНЪЮНКТИВИТ
Является неотложным медицинским состоянием, которое может привести к перфорации роговицы и потере зрения.
Основные возбудители
Выбор антимикробных препаратов
Препараты выбора: цефтриаксон однократно в/м или в/в.
Альтернативные препараты: ципрофлоксацин внутрь.
ОСТРЫЙ КОНЪЮНКТИВИТ
Может вызываться бактериями или вирусами.
ОСТРЫЙ ВИРУСНЫЙ КОНЪЮНКТИВИТ
Имеет в основном аденовирусную этиологию.
Различают две клинические формы аденовирусного конъюнктивита: эпидемический кератоконъюнктивит и фаринго-конъюнктивальную лихорадку.
Протекает более тяжело и сопровождается поражением роговицы.
В подавляющем большинстве случаев (70%) является нозокомиальной инфекцией с контактным, реже - воздушно-капельным, путем заражения. После перенесенного эпидемического кератоконъюнктивита часто остаются субэпителиальные помутнения, приводящие к ухудшению зрения.
Основные возбудители
Аденовирусы серотипов 8, 11, 19, реже 2, 3а, 7, 9, 15, 29, 37.
Протекает легче, чем эпидемический кератоконъюнктивит, не оставляет помутнений роговицы. Передача возбудителей в основном осуществляется воздушно-капельным путем (редко контактным) с наибольшей частотой поражения детских коллективов.
Основные возбудители
Аденовирусы серотипов 3, 4, 6, 7а, реже 1, 5, 10, 16.
Острый эпидемический конъюнктивит
Характеризуется резким острым началом, отеком конъюнктивы, фолликулярной реакцией и обильными кровоизлияниями на конъюнктиве век, переходных складок и глазного яблока.
Заболевание является высококонтагиозным, протекает по типу эпидемий и вспышек.
Средняя длительность заболевания - 10-14 дней.
Основные возбудители
Энтеровирус 70 типа, вирус Коксаки A24.
Выбор антимикробных препаратов
Альтернативные препараты: индукторы интерферона (капли).
ОСТРЫЙ БАКТЕРИАЛЬНЫЙ КОНЪЮНКТИВИТ
Заболевание является сравнительно доброкачественным со средней длительностью 7-10 дней (при отсутствии лечения) и 3-5 дней (при проведении терапии).
Основные возбудители
S.aureus, S.pneumoniae, H.influenzae (особенно у детей), M.catarrhalis.
Выбор антимикробных препаратов
Альтернативные препараты: тетрациклин (мазь).
ХРОНИЧЕСКИЙ КОНЪЮНКТИВИТ
Может быть фолликулярным или нефолликулярным.
Основные возбудители
Основной возбудитель хронического фолликулярного конъюнктивита является С.trachomatis. Разные серотипы С.trachomatis вызывают два клинических синдрома: трахому (серотипы A-C) и конъюнктивит с включениями (серотипы D-K).
ТРАХОМА
Выбор антимикробных препаратов
Препараты выбора: взрослые - доксициклин или тетрациклин внутрь; беременные и дети до 8 лет - тетрациклин (мазь) или эритромицин (мазь) 2-3 раза в сутки.
Длительность терапии: взрослые - 21-28 дней; беременные и дети до 8 лет - 2 мес.
Альтернативные препараты: взрослые - азитромицин внутрь (однократно); беременные и дети до 8 лет - эритромицин внутрь.
Длительность терапии: беременные 21-28 дней; дети до 8 лет - 21 день.
КОНЪЮНКТИВИТ С ВКЛЮЧЕНИЯМИ
Протекает более доброкачественно, чем трахома, вследствие отсутствия образования рубцов. Возникает примерно у 1 на 300 взрослых с генитальной хламидийной инфекцией, а также у новорожденных во время прохождения через родовые пути инфицированных матерей. Частота хламидийного конъюнктивита достигает 40% всех конъюнктивитов новорожденных.
Выбор антимикробных препаратов
Альтернативные препараты: взрослые - эритромицин или азитромицин внутрь (однократно).
Длительность терапии: 7-14 дней.
ВИРУСНЫЙ КЕРАТИТ
ГЕРПЕТИЧЕСКИЙ КЕРАТИТ
На герпетический кератит приходится более 55% всех язвенных заболеваний роговицы. С точки зрения фармакотерапии различают следующие клинические формы: поверхностный герпетический кератит, стромальный герпетический кератит, кератоувеит.
Основные возбудители
ВПГ-1, реже ВПГ-2, вирус varicella-zoster, ЦМВ.
Выбор антимикробных препаратов
Препараты выбора: ацикловир - местно (капли), а при тяжелых формах - внутрь или в/в.
Альтернативные препараты: валацикловир внутрь или идоксуридин (капли при поверхностном герпетическом кератите).
БАКТЕРИАЛЬНЫЙ КЕРАТИТ
Основные возбудители
S.aureus, S.pneumoniae, Streptococcus spp., P.aeruginosa.
Выбор антимикробных препаратов
Местное применение фторхинолона (глазные капли ципрофлоксацина, офлоксацина или ломефлоксацина) + гентамицин или тобрамицин (глазные капли).
СТАФИЛОКОККОВАЯ ЯЗВА РОГОВИЦЫ
Обычно развивается при хроническом блефарите и конъюнктивите. Отличается медленным развитием роговичных поражений и слабыми (или отсутствием) явлениями ирита.
Субконъюнктивальные инъекции (при низкой комплаентности пациентов или у детей младшего возраста): цефазолин, оксациллин или ванкомицин.
ПНЕВМОКОККОВАЯ ЯЗВА РОГОВИЦЫ
Воспалительный процесс протекает более активно, гипопион встречается чаще.
Субконъюнктивальные инъекции (при низкой комплаентности пациентов или у детей младшего возраста): цефазолин.
Альтернативные препараты: эритромицин или тетрациклин (мазь).
КРАЕВОЙ КЕРАТИТ
Препараты выбора: комплексные капли - гентамицин/дексаметазон, тобрамицин/дексаметазон или дексаметазон/неомицин/полимиксин.
ЯЗВА РОГОВИЦЫ, ВЫЗВАННАЯ СИНЕГНОЙНОЙ ПАЛОЧКОЙ
Выделяют две основные группы экзогенных факторов риска развития язвы:
- травматические повреждения роговицы, в том числе при ношении контактных линз и нарушении ухода за ними (риск составляет 0,2% в год, увеличивается в 10-15 раз у тех, кто оставляет линзы на ночь);
- нерациональное применение глюкокортикоидов, анестетиков при длительном лечении герпетических кератитов, дистрофий роговицы, хронических конъюнктивитов.
При синегнойной инфекции язва роговицы развивается бурно, сопровождается сильной режущей болью, слезотечением, светобоязнью. Гнойное отделяемое умеренное, нередко как бы фиксировано к язве. Быстро развивается ирит, появляется гипопион. Язва с гнойным кратерообразным дном уже через 2-3 дня может привести к перфорации роговицы.
Субконъюктивальные инъекции (при низкой комплаентности пациентов или у детей младшего возраста): гентамицин или тобрамицин + цефтазидим.
Системная терапия (при перфорации роговицы и др.): ципрофлоксацин внутрь или в/в; гентамицин, тобрамицин, цефепим, цефтазидим - все в/в или в/м.
ГОНОКОККОВЫЙ КОНЪЮНКТИВИТ И ЯЗВА РОГОВИЦЫ
Характерный анамнез, обычно поражены оба глаза, начинается с острого гнойного конъюнктивита с обильным отделяемым из конъюнктивального мешка. В 69% конъюнктивит сочетается с уретритом. Язва может развиться через 1-2 дня, протекает бурно, сопровождается быстрым разрушением стромы, часто может приводить к перфорации роговицы уже через сутки.
Системная терапия: ципрофлоксацин внутрь или офлоксацин внутрь, либо цефтриаксон в/м или в/в.
ГОНОКОККОВЫЙ КОНЪЮНКТИВИТ НОВОРОЖДЕННЫХ
Заражение происходит во время прохождения плода через родовые пути матери, больной гонореей. Частота гонококкового конъюнктивита новорожденных - 0,62%. Развивается обычно на 2-5-й день после рождения. Исключительная опасность гонобленореи заключается в поражении роговицы, вплоть до гибели глаза.
Препараты выбора: цефотаксим или цефтриаксон в/в или в/м.
Для профилактики конъюнктивита новорожденных ВОЗ (1986) предлагает следующие рекомендации по обработке глаз: в зонах повышенного риска гонококковой инфекции (большинство развивающихся стран) применяют инстилляции 1% раствором нитрата серебра. В зонах малого риска гонококковой инфекции, но высокой распространенности хламидиозов (большинство индустриальных стран) - закладывание 1% тетрациклиновой или 0,5% эритромициновой мази. Более эффективным, по сравнению с нитратом серебра или эритромицином для профилактики инфекции, вызванной C.trachomatis, и эквивалентно эффективным против N.gonorrhoeae, являются 2,5% глазные капли повидонайода.
Это большая группа разнообразных заболеваний глаз, сопровождающихся хроническим воспалением краев век и трудно поддающихся лечению.
Воспаление краев века имеет преимущественно двухсторонний характер и хроническое течение. Часто у пациента имеется себорейный дерматит или розацеа.
По анатомическому признаку различают: передний краевой блефарит, при котором поражается только ресничный край века, и задний краевой блефарит, при котором поражение краев век сопровождается воспалением мейбомиевых желез в толще век, что может постепенно приводить к поражению конъюнктивы и роговицы.
Основные возбудители
Выбор антимикробных препаратов
Препараты выбора: эритромицин или гентамицин (глазная мазь).
Альтернативные препараты: ципрофлоксацин или офлоксацин (глазные капли), комплексная мазь "Макситрол" (неомицин 3,5 мг/г, полимиксин В 6 тыс. ЕД/г, дексаметазон 1 мг/г).
Длительность терапии: в течение 1 мес после исчезновения симптомов воспаления.
Дакриоцистит - воспаление слезного мешка. Различают хронический и острый дакриоцистит.
ХРОНИЧЕСКИЙ ДАКРИОЦИСТИТ
Наиболее частая форма дакриоцистита.
Основные возбудители
S.pneumoniae и S.aureus.
Выбор антимикробных препаратов
Препараты выбора: системная терапия - цефуроксим аксетил внутрь; местная терапия - фузидиевая кислота или хлорамфеникол (капли).
В некоторых случаях основным является хирургическое лечение - дакриоцисториностомия, а при тяжелом общем состоянии - удаление слезного мешка.
ОСТРЫЙ ДАКРИОЦИСТИТ
Основные возбудители
S.pneumoniae, S.aureus, у детей - H.influenzae.
Выбор антимикробных препаратов
При сформировавшемся абсцессе его вскрывают через кожу, а после стихания воспалительных явлений производят дакриоцисториностомию.
Воспаление малых протоков, переносящих слезы от глаза к слезному мешку.
Основные возбудители
Выбор антимикробных препаратов
Препараты выбора: бензилпенициллин (глазные капли).
Воспаление слезной железы.
Основные возбудители
S.pneumoniae, S.aureus, H.influenzae.
Выбор антимикробных препаратов
Длительность терапии: 4-7 дней.
Группа внутриглазных инфекций с вовлечением стекловидного тела глаза. Основными формами являются экзогенный и эндогенный (метастатический) бактериальный и грибковый эндофтальмит.
Большинство случаев бактериального эндофтальмита возникает после хирургических операций по поводу катаракты и в случае различных травматических поражений.
ЭКЗОГЕННЫЙ БАКТЕРИАЛЬНЫЙ ЭНДОФТАЛЬМИТ
Основные возбудители
(после удаления катаракты): S.epidermidis, S.aureus, Streptococcus spp., Pseudomonas spp., H.influenzae, представители семейства Enterobacteriaceae.
ЭНДОГЕННЫЙ БАКТЕРИАЛЬНЫЙ ЭНДОФТАЛЬМИТ
Чаще всего инфекция распространяется гематогенным путем. Особое значение имеют два основных фактора риска: наличие иммунодефицитного состояния и в/в применение наркотиков.
Основные возбудители
B.cereus, Streptococcus spp., S.aureus, N.meningitidis, S.pneumoniae.
Выбор антимикробных препаратов
Эмпирическая терапия бактериального эндофтальмита (проводится сразу после диагностической аспирации стекловидного и водянистого тела):
Препараты выбора: амикацин 0,4 мг или цефтазидим 2,25 мг в 0,1 мл + ванкомицин 1,0 мг в 0,1 мл (интравитреальное введение); ванкомицин 25 мг в 0,5 мл и цефтазидим 100 мг в 0,5 мл (периокулярное введение); через 12 ч - дексаметазона фосфат 4 мг в 1 мл или преднизолона сукцинат 25 мг в 1 мл (периокулярное введение); преднизолон (системная терапия) 60 мг.
Длительность терапии: периокулярные инъекции ежедневно в течение 4-7 дней (каждый препарат - в отдельном шприце); глюкокортикоиды (системная терапия): 10-14 дней.
ГРИБКОВЫЙ ЭНДОФТАЛЬМИТ
Основные возбудители
Candida spp., Aspergillus spp.
Выбор антимикробных препаратов
Препараты выбора: амфотерицин В 5-10 мг в 0,1 мл (интравитреальное введение).
Альтернативные препараты: флуконазол 0,1-0,2 г/сут (внутрь).
Длительность терапии: 2 мес.
При необходимости может быть проведена витрэктомия.
Таблица 1. Противовирусные препараты для лечения заболеваний глаз
| Препарат | Показания | Режим дозирования |
|---|---|---|
| Ацикловир | Поверхностный герпетический кератит |
Стромальный герпетический кератит, герпетическая язва роговицы
Герпетический кератоувеит
Глаз. мазь 3% - 5 раз в сутки до полной эпителизации роговицы; табл. 0,2 г - 5 раз в сутки, 5-10 дней
Глаз. мазь 3% - 5 раз в сутки; табл. 0,2 г - 5 раз в сутки, 10 дней
Эпидемический геморрагический конъюнктивит
Поверхностный герпетический кератит
Эпидемический геморрагический конъюнктивит
Поверхностный и стромальный герпетический кератит, язва роговицы
Поверхностный герпетический кератит
Таблица 2. Препараты для местной антимикробной терапии заболеваний глаз
| Препарат | Лекарственная форма | Частота введения в сутки, раз |
|---|---|---|
| Бензилпенициллин | Глаз. кап. 100 тыс. ЕД/мл, свежеприготовленные | 3-6 |
| Эритромицин | Глаз. мазь 0,5%, в тубах по 10 г | 3-4 |
| Тетрациклин | Глаз. мазь 1 %, в тубах по 3 г, 7 г, 10 г | 3-4 |
| Хлорамфеникол | Глаз. кап. 0,25%, во флак. по 10 мл Глаз. линим. 1%, в тубах по 25 г и 30 г | 3-5 |
| Гентамицин | Глаз. кап. 0,3%, во флак. по 10 мл | 3-6 |
| Тобрамицин | Глаз. кап. 0,3%, во флак. по 5 мл Глаз. мазь 0,3%, в тубах по 3,5 г | 3-5* |
| Ципрофлоксацин | Глаз. кап. 0,3%, во флак. по 5 мл | 2-5 |
| Офлоксацин | Глаз. кап. 0,3%, во флак. по 5 мл Глаз. мазь 0,3%, в тубах по 3 г | 3-6 3-5 |
| Ломефлоксацин | Глаз. кап. 0,3%, во флак. по 5 мл | 3-6 |
| Полимиксин В | Глаз. кап. 0,1-0,25%, свежеприготовленные | 3-6 |
| Фузидиевая кислота | Глаз. кап., гель 1%, в тубах по 5 г | 2 |
| Ванкомицин | Глаз. кап. 1-2%, свежеприготовленные | 4-6 |
| Комбинированные препараты | ||
| Гентамицин/ дексаметазон | Глаз. кап. гентамицина 0,3%, дексаметазона 0,1 % в 1 мл, во флак. по 5 мл Глаз. мазь, 5 мг/1 мг в 1 г, в тубах по 2,5 г | 2-3 |
2
дексаметазон
Глаз. кап., тобрамицина 0,3%, дексаметазона 0,1 % в 1 мл во флак. по 5 мл
полимиксин В/
дексаметазон
Глаз. мазь 3,5 мг/6 тыс. ЕД/1 мг в 1 г, в тубах по 3,5 г
* При тяжелой язве роговицы применяют форсированную методику: в первые 2 ч каждые 15 мин, затем до конца первых суток - каждый час, во вторые сутки - каждые 2 ч, в третьи - каждые 3 ч
Читайте также:


