Стафилококковая инфекция при псориазе
Псориаз – это хроническое заболевание кожи с неизвестной причиной, проявляющееся появлением красных шелушащихся пятен на коже.
Лечение проводится у врача-дерматолога.
Синоним – чешуйчатый лишай.
Код по МКБ 10: L40. По международной классификации относится к папуллосквамозным заболеваниям кожи.
Псориаз как заболевание изучают около 200 лет. До этого периода таких пациентов считали больными проказой и относились к ним соответствующим образом как к прокаженным. Отличие: проказа (лепра) - инфекционное заболевание (возбудитель - Mycobacterium leprae). Псориаз - неинфекционное.
Содержание:
Причины
Этиология (причина) псориаза не известна.
Для начала я расскажу про патогенез (механизм развития) заболевания, а потом расскажу о возможных причинах.
Патогенез псориаза:
- Клетки поверхностного слоя кожи (эпидермиса) – кератиноциты начинают усиленно размножаться. Их количество возрастает в несколько раз. Их жизненный цикл укорачивается, то есть они намного раньше покрываются чешуйками, чем нормальные клетки кожи. Внешне этот процесс проявляется утолщением и покраснением кожи, поверхность которой еще и покрыта белесоватыми чешуйками.
- В толщу измененных клеток кожи проникают иммунные клетки – лимфоциты: Т-киллеры и Т-хелперы (читать подробнее о клетках и органах иммунной системы). Эти клетки выделяют специальные вещества, которые привлекают другие клетки иммунной системы – макрофаги и нейтрофилы.
Развивается воспалительная реакция в коже без участия инфекции. Такая реакция называется аутоиммунной, то есть иммунная система направлена против своего собственного организма, а не против бактерий или вирусов.
А теперь о причинах.
Ученые до сих пор спорят, что является пусковым механизмом – резкий рост кератиноцитов, в ответ на который в кожу и приходит масса иммунных клеток? Или же первична аутоиммунная реакция в коже, а кератиноциты вслед за этим начинают избыточно расти и ускоренно развиваться?
В любом случае до главной причины так до сих пор никто и не добрался – ЧТО ЯВЛЯЕТСЯ ТОЛЧКОМ к запуску того или иного механизма в начале развития псориаза?
И опять интересный факт. Известно, что у ВИЧ-больных происходит подавление иммунной системы, в первую очередь, Т-лимфоцитов. Вроде бы псориаз у них не должен развиваться. Однако у ВИЧ-пациентов отмечается рост заболеваемости псориазом. И течение болезни у больных СПИДом более тяжелое.
- Наследственность: если болеет один родитель – риск появления псориаза у детей составляет 7%, если оба родителя – риск 40%.
- Травмы кожи:
- механические - царапины, порезы, потертости,
- химические - растворители, лаки, краски, моющие средства, бытовая химия, парфюмерия,
- термические – переохлаждения, ожоги. - Эндокринные заболевания – сахарный диабет, гипотиреоз, гормональные перестройки организма.
- Стрессы.
- Инфекционные заболевания кожи – стафилококковая, стрептококковая, грибковая инфекция.
- Злоупотребление алкоголем, курение.
- ВИЧ-инфекция.
Симптомы
Главный симптом псориаза: появление розово-красных пятен на коже, поверхность которых покрыта серебристыми чешуйками ороговевающего слоя кожи (эпидермиса).
Виды псориаза и клиника
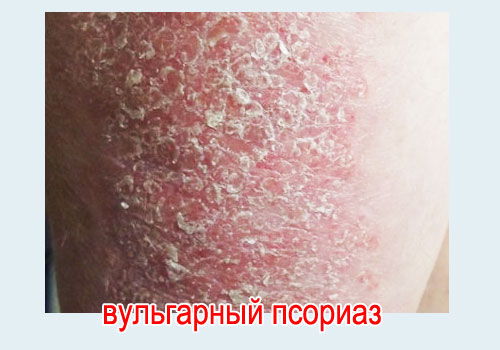
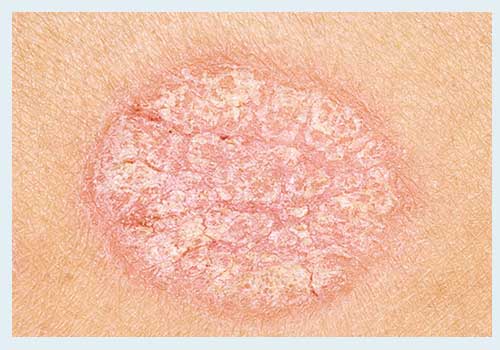
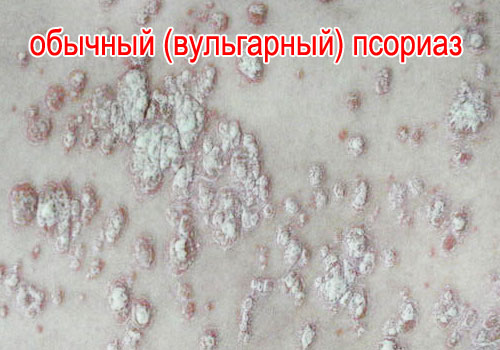
Синонимы - простой, вульгарный, монетовидный или бляшковидный псориаз. Код по МКБ10: L40.0
Этот вид встречается у 90% пациентов.
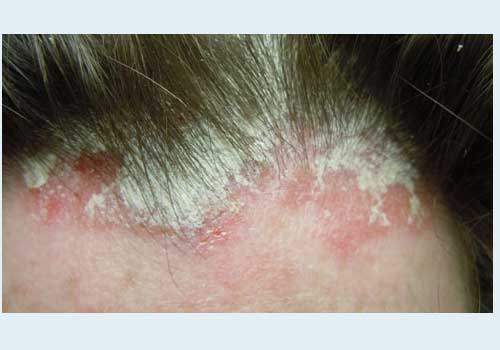
Обязательно следует проводить рентгенографию суставов, так как у большинства пациентов отмечаются изменения в суставах.
Эти две формы заболевания отличаются только распространенностью процесса. Механизмы патогенеза у них одинаковые.
Пустулезные формы встречаются у 1% больных псориазом.
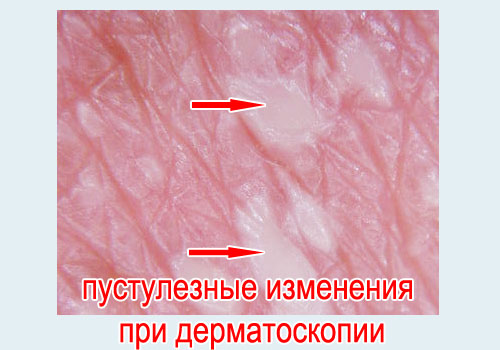
Одна из разновидностей пустулезного псориаза – экссудативная форма. При этом гнойников и пузырей на коже нет, но есть мокнутие пораженной кожи, образование корок и кожный зуд.
Код по МКБ 10: L40.2.
На коже пальцев рук и ног появляются пустулезные (гнойничковые) псориатические изменения и шелушение. В процесс вовлечены ногтевые пластинки.
Ногти деформированы, отслаиваются местами от ногтевого ложа, имеют точечные углубления.
Более легкая форма – псориаз ногтей без пустулезных изменений, то есть без гнойников на коже.

Код по МКБ 10: L40.4
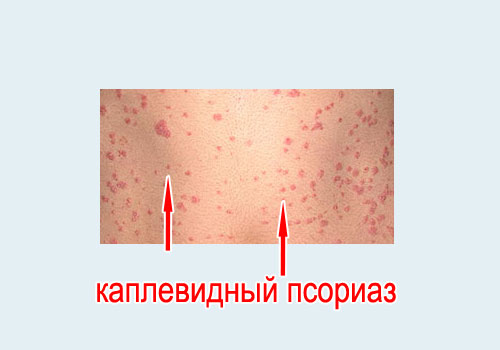
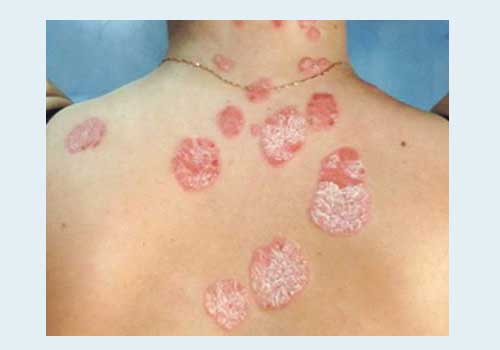
На коже появляются точечные, каплевидные пятна размером 1-3 мм розового цвета с шелушением. Может быть легкий кожный зуд.
Локализация: все тело – на туловище, на руках и на ногах. Редко - на лице.
Часто каплевидная форма появляется после инфекционных заболеваний (ангина, ОРВИ).
Код по МКБ 10: L40.5
Другие названия – псориаз суставов, псориатическая артропатия, псориатический артрит.
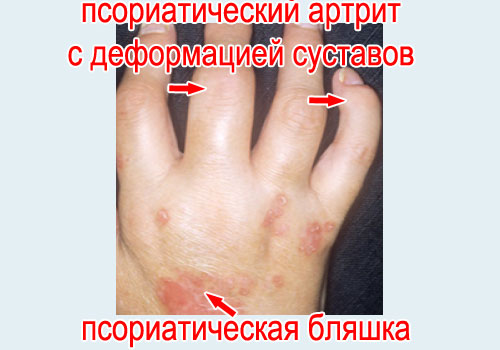
Развивается у 10% больных псориазом.
Поражаются суставные поверхности и околосуставные ткани – связки, сухожилия, суставные сумки.
Локализация – любые суставы, но преимущественно поражаются мелкие межфаланговые суставы пальцев рук. Однако, известны случаи, например, псориатического спондилоартрита – поражение межпозвонковых суставов, или псориатического коксартроза – поражение тазобедренного сустава.
Жалобы больных: на боли, тугоподвижность в суставах. Появляется отечность и покраснение кожи в области суставов. Нередки случаи, когда больных вообще ничего не беспокоит, однако на рентгенограммах отмечаются артрозоподобные изменения на суставных поверхностях.
Суставные боли и ограничение движения в суставах приводят к инвалидизации больных. Таких пациентов следует направлять на освидетельствование МСЭК для определения группы инвалидности.
Код по МКБ 10: L40.8
К этому виду относится псориаз обратный (инверсный, интертригинозный).
Локализация – наоборот – не на разгибательных поверхностях, а на сгибательных. Локтевые сгибы, подколенные ямки, подмышечные впадины, паховые складки, под молочными железами. При этом на остальных участках тела высыпаний нет.
Развивается у пациентов с ожирением и сахарным диабетом.
Проявление: на коже появляются красные пятна, практически без шелушения, слегка приподнятые над окружающей кожей.
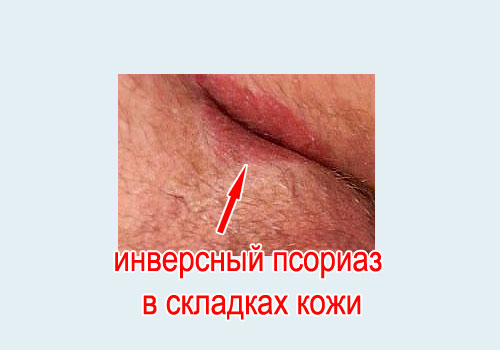
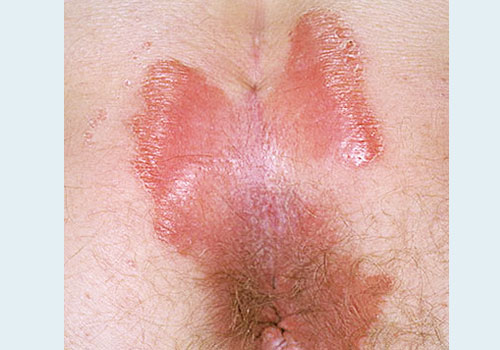
Код по МКБ 10: L40.9
Все остальные виды, которые по тем или иным признакам невозможно отнести к вышеописанным видам, относят к этой группе.
- Зимняя форма (фоточувствительный псориаз). Высыпания появляются в холодный период года. Хорошо лечатся ультрафиолетовым облучением.
- Летняя форма (фототоксический псориаз). Обострения случаются в летний период. УФО-облучение приводит к обострению заболвания.
Стадии псориаза
- Стадия прогрессирования, или острая стадия. Это первая, начальная стадия псориаза, когда отмечается появление новых бляшек и пятен и рост в размерах старых. Кожный зуд, жжение, общее недомогание пациентов. Реакция Кебнера выявляется (см выше). Симптом Пильнова положительный - гиперемированная (красная) кайма без шелушения на коже вокруг пятен.
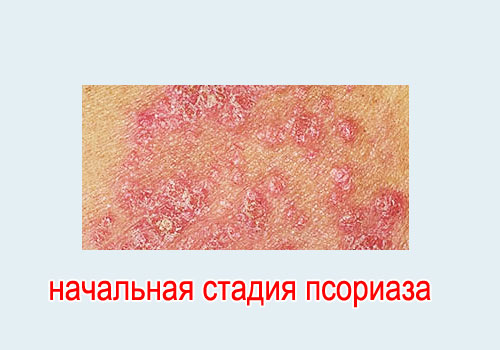
Выделяют три вида роста кожных элементов:
- округлая бляшка растет в размерах.
- множество мелких бляшек сливаются в конгломерат.
- пятно с минимальным шелушением разрастается по периферии.
Если корочка при псориазе исчезает, а кожа остается красной и блестит, при этом появляются новые высыпания, это может быть сигналом прогрессирования заболевания. Следует начинать лечение!
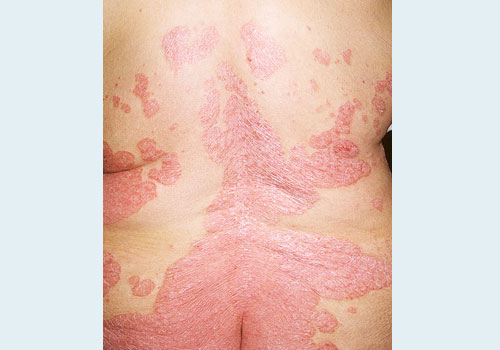
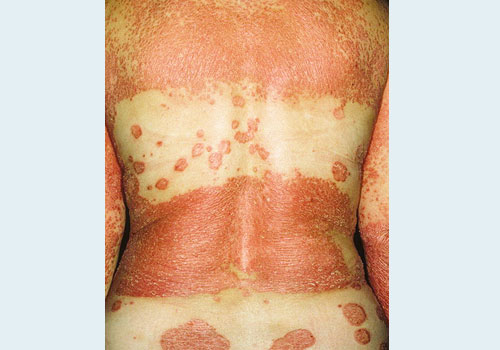
- Легкое течение. В процесс вовлечено не более 3% от площади кожных покровов.
- Средней тяжести. От 3 до 10% кожи.
- Тяжелое течение болезни. Более 10% кожи поражено псориазом.
Пустулезная форма, экссудативная форма и поражение суставов – это всегда тяжелая форма заболевания.
Запомните: площадь ладони с пальцами – 1% кожи. Ладонью можно измерить площадь поражения.
В западной медицине для оценки тяжести поражения и активности процесса используются индексы PASI и DLQI. В российской практике эти индексы используются редко и не влияют на эффективность лечения пациентов.
Диагностика
Диагноз ставится на основании клинических симптомов и жалоб пациента.
-
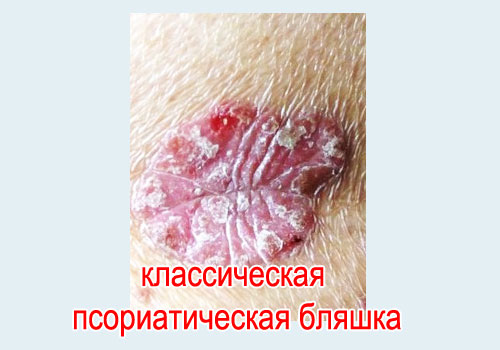
Псориатическая триада: симптом стеаринового пятна + симптом терминальной пленки + симптом кровяной росы (все симптомы описаны выше). Псориатическая триада выявляется последовательно при поскабливании бляшки предметным стеклом или тупым скальпелем. Этот комплекс симптомов характерен для большинства пациентов с псориазом. В домашних условиях возможно провести такой диагностический тест на псориаз перед тем, как обратиться к врачу-дерматологу.
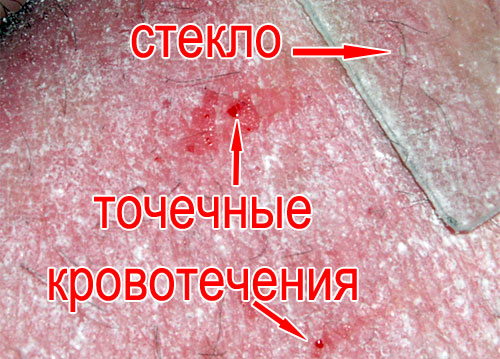
В последнее время распространено ставить диагноз по анализу крови под микроскопом. К диагностике псориаза это не имеет никакого значения!
Дифференциальная диагностика псориаза проводится с заболеваниями:
- Красный плоский лишай - читать подробно статью про красный плоский лишай
- Розовый лишай - читать подробно статью про розовый лишай
- Парапсориаз,
- Атопический дерматит
- Экзема
- Папулезный сифилид
- Себорейный дерматит на голове
- Дерматофития на голове
- Болезнь Рейтера, ревматоидный артрит, артрозы
- Лекарственные аллергические дерматозы
- Крапивница
Лечение псориаза
Запомните: полностью вылечить псориаз невозможно. Можно только добиться длительной ремиссии.
Внимание: если от мази появились гнойнички, значит мазь следует отменить и обратиться к лечащему врачу для коррекции лечения!
- Фототерапия – облучение ультрафиолетовыми волнами специальными приборами. Внимание: солярий не является таким прибором. И самостоятельно принимать солярий больным с псориазом не рекомендуется.
- УФ-лампа для лечения псориаза и витилиго
- ПУВА-терапия. Используются специальные препараты – псоралены. Либо в таблетках, либо в виде мазей. Попадая в организм, псоралены накапливаются в клетках кожи. Через 3 часа на пораженные участки кожи воздействуют ультрафиолетовым облучением.
Запускается лечебное действие псораленов – они подавляют избыточное размножение клеток эпидермиса и инфильтрацию кожи. В тех участках кожи, которые не подвергаются действию УФО, псоралены не действуют никак.
Эффективность ПУВА-терапии составляет 70-80%.

Смотрим на видео как проводится ПУВА-терапия:
Стафилококк – это бактерия, имеющая овальную или сферическую форму, которая вызывает у человека различные заболевания.

Эти микроорганизмы способствуют выработке токсинов и ферментов, которые являются патогенными для клеток и нарушают их жизнедеятельность. Под губительным влиянием бактерий разрушается кожа, подкожная клетчатка и соединительные ткани, они способны вызывать множество опасных заболеваний: сепсис, токсический шок, расстройства центральной нервной системы, пневмонию, гнойные кожные поражения, общую интоксикацию организма. Часто именно стафилококковая инфекция осложняет течение многих болезней.
Стафилококки устойчивы к окружающей среде и имеют повышенную сопротивляемость антибиотикам. На сегодняшний день насчитывается около 27 штаммов этой бактерии, наибольшее распространение из них получили 4 вида.
- Стафилококк сапрофитный чаще встречается у женщин, являясь причиной воспалительных заболеваний мочевого пузыря (цистита) и почек. Бактерии поражают кожные слои гениталий и слизистую оболочку мочеиспускательного канала. Из всех существующих видов этот отличается наименьшими поражениями.
- Стафилококк эпидермальный может локализоваться на всех слизистых поверхностях и на любом участке кожного покрова человека. Организм с нормальным иммунитетом легко побеждает эту бактерию, позволяя избежать каких-либо серьезных поражений, но если микроорганизм попадает с кожи человека в кровь, на фоне ослабленного иммунитета (к примеру, после хирургической операции) это может вызвать воспаление эндокарда.
- Золотистый стафилококк – самый распространенный и опасный вид. Эта бактерия поражает взрослых и детей, мужчин и женщин. Микроорганизм оказывает негативное действие на все органы и системы, вызывая воспалительные заболевания, которых насчитывается свыше сотни. Он является чрезвычайно стойким и живучим, способен выдерживать высокую температуру, воздействие прямых солнечных лучей, ему не страшны ни 100% этиловый спирт, ни перекись водорода, ни ряд антибиотиков.
- Гемолитический стафилококк является возбудителем ангины или острого тонзиллита. Проводя бактериологические исследования выделений из зева больных, его обнаруживают в 70% случаев, поэтому ангина или воспаление миндалин рассматривается как одна из разновидностей стафилококковой инфекции.
Стафилококк вызывает гнойные поражения кожи (чирей, фурункулы, ячмени и т. п.), а также является причиной большого количества опасных системных заболеваний и инфекций: сепсиса, пневмонии, токсического шока, а также остеомиелита, пищевых отравлений и др. Стафилококк провоцирует образование гнойников в горле, носу, мозге, сердце, внутренних органах (например, в кишечнике).

На лице недуг может быть следствием нанесения татуировок без соблюдения санитарно-гигиенических норм
Золотистый стафилококк попадает в организм различными путями: воздушно-капельным, пищевым или бытовым (через грязные руки или нестерильные медицинские принадлежности), поэтому нередки случаи, когда человек заражается в больнице.
Стафилококку благоприятствует ослабленная иммунная система, инфекции эндогенного и экзогенного характера, а также дисбактериоз. Повышается риск заражения в больнице, если пациенту ставят внутривенный катетер, подключают аппарат внутривенного питания, осуществляют искусственную вентиляцию легких или гемодиализ. Золотистый стафилококк в горле или в носу можно получить при пирсинге носа, языка; на лице стафилококк (и других частях тела) может быть следствием нанесения татуировок без соблюдения элементарных санитарно-гигиенических норм.

Симптомы зависят от типа бактерии
Симптомы стафилококка зависят от типа бактерий и заболевания, спровоцированного их патогенным воздействием.
Так, проявления золотистого стафилококка – это различные поражения кожи: фурункулы, карбункулы, флегмоны, сикоз и абсцесс кожи и подкожной клетчатки. Симптом стафилококка у новорожденных – ожогоподобный синдром, или синдромом ошпаренных младенцев.
Патогенный стафилококк поражает кости и суставы, больные страдают остеомиелитом, артритом. Стафилококк в кишечнике вызывает заболевания ЖКТ: энтерит и энтероколит; стафилококк у детей и взрослых, поражающий сердце, вызывает стафилококковый эндокардит, а легкие – пневмонию и плеврит.
Признаки стафилококка у грудных детей: высокая температура тела (38°С и выше), рвота, диарея, скарлатиноподобная сыпь, снижение артериального давления и даже развитие шока. Золотистый стафилококк у новорожденных может вызывать общее тяжелое состояние, малыш будет отказываться от бутылочки или груди. Стафилококк у грудничка, попавший в организм через еду, через 2-6 часов вызывает рвоту, водянистый понос и боли в животе.
Чтобы подтвердить, что стафилококк является причиной заболевания, у больного берут материал на исследование. На анализ отправляют, соответственно, мокроту, мочу, кал, кровь, отделяемое гнойников или спинномозговую жидкость. После выделения возбудителя, исследования его свойств и чувствительности к антимикробным препаратам назначается лечение. При исследовании мазков из носа и зева наличие инфекции подтверждает первая и вторая степень роста и количество колоний до 20. Если эти показатели еще выше, можно смело утверждать, что стафилококк является причиной недуга.

Беременным назначается курс специальной терапии
Стафилококк очень опасен при беременности. Перед тем как ее планировать, женщине необходимо проверить, не является ли она носителем стафилококка. Для этого возьмут мазок из зева и носа. При подтвержденном диагнозе терапия осуществляется без применения антибиотиков. Остальные члены семьи также должны провериться и в случае положительного результата получить соответствующее лечение. В первую очередь этим вопросом должны озадачиться будущие отцы, желающие присутствовать при родах.
Если был выявлен стафилококк, беременная не должна впадать в панику, нужно просто пройти соответствующий курс терапии. Как правило, на 32-36 неделях беременности осуществляют прививание стафилококковым анатоксином.
Если стафилококк обнаружен в грудном молоке, ни в коем случае нельзя заниматься самолечением и пить антибиотики без назначения врача. Доктор назначает стафилококковый анатоксин, для его введения предусмотрена определенная схема, с которой женщину ознакомят в больнице. Как правило, малыша не отлучают от груди, так как молоко матери защищает его от инфекции, с ним ребенок получает антитела к стафилококку. Если подозревается золотистый стафилококк у грудничка, у него берут анализ кала на дисбактериоз и назначают консультацию инфекциониста.

Инфекцию лечат с помощью современных антибиотиков
- современные антибиотики и антимикробные медикаменты;
- хирургические методы;
- иммуномодуляционные методы;
Нормализация гормонального статуса и общего обмена веществ в организме с помощью различных пищевых добавок, витаминных комплексов, минералов является важной частью терапии.
При поражении горла помимо антибиотиков назначается стафилококковый бактериофаг, а также полоскание раствором хлорофилипта. При ангине, вызываемой стафилококком, большое значение имеет иммуностимулирующая терапия.
При лечении детей необходим комплексный подход. Если на теле имеются язвы, их необходимо обрабатывать, делать припарки, накладывать компрессы, принимать горячие ванны. Необходимо следить за чистотой одежды и постельного белья, вся посуда и предметы быта должны быть продезинфицированы. Золотистый стафилококк у грудных детей лечится с помощью антибиотиков, причем необходимо пройти курс полностью, иначе выжившие стафилококки получат устойчивость к принимаемому антибиотику и атакуют организм с новой силой.
Побороть золотистый стафилококк можно только при комбинированном подходе, который включает антибиотики, гамма-глобулин, витамины, а иногда и переливание плазмы и крови.

Детям необходимо ежедневно принимать по 0,5 кг абрикосового пюре
Рецепты для лечения стафилококка народными средствами:
- золотистый стафилококк у детей с успехом лечится с помощью абрикосового пюре. Его необходимо принимать натощак по 0,5 кг в день.
- Микроорганизм боится черной смородины. Необходимо сделать из этой ягоды пюре и съедать по 1 стакану 3 раза в сутки (за завтраком, за обедом и за ужином). Курс лечения – 3 суток.
- Лечебный сбор: цветки ромашки, корень аира, плоды укропа, цветки лабазника, трава душица, трава синюха, листья мяты, листья кипрея и шишки хмеля. Взять каждой составляющей по 2 ст. л. и залить с вечера 1 л кипяченой воды. Настаивать всю ночь, а после процедить и принимать по 100 мл 3 раза в сутки за 30 минут до еды.
- При хронической инфекции сок корня сельдерея и 2 корней петрушки принимать натощак, за 40 минут до завтрака.
- Сбор при заболеваниях мочеполовой системы. Сбор, состоящий из корня лопуха, листьев грецкого ореха, почек осокоря, корней пырея, трехцветной фиалки, белой яснотки в равных долях, залить 0,5 л кипящей воды, настаивать в течение 2 часов. После настой процедить и выпить в течение дня дробно в перерывах между приемами пищи.
- Стафилококк у новорожденных, который вызывает различные поражения кожи, хорошо лечится с помощью отвара из череды. 0,5 кг сухой травы необходимо залить 2 л воды и прокипятить на небольшом огне четверть часа, настаивать 30 минут. Процеженный отвар добавляется в детскую ванночку. В такой воде малыша можно купать до получаса каждый день перед сном.

В качестве профилактики заболевания необходимо устранить витаминную недостаточность
В целях профилактики рекомендуется:
- устранять витаминную недостаточность,
- предупреждать травматизм, потливость,
- соблюдать санитарно-гигиенические требования в родильных домах (это же касается хирургических отделений, детских учреждений, производства).
Стафилококковая инфекция у детей может быть следствием недостаточной чистоты тела, когда ребенок редко моет руки теплой водой с мылом.
Одним из самых распространенных в мире видом бактерий, которые живут вблизи человека или его организме, считаются стафилококки. Такое соседство может быть очень опасным, ведь малейшее снижение иммунитета приведет к тому, что микробы начнут активно размножаться, вызывая серьезные гнойно-воспалительные инфекции. Чаще от стафилококка страдают дети, но и взрослые не полностью защищены от инфекции. Узнайте, как передаются бактерии, какие виды считаются самыми опасными, как лечить этот недуг.
Что такое стафилококк у взрослых
К семейству стафилококковых принадлежит 27 видов бактерий, 14 из которых могут паразитировать на коже и слизистых оболочках человека, но только три вида способны вызывать серьезные болезни, поэтому стафилококки в медицине относят к условно-патогенной флоре. Этот тип бактерий неподвижный, имеет шарообразную форму. При наступлении благоприятных условий (пониженный иммунитет, стресс, обострение хронических заболеваний) стафилококк начинает активно размножаться, приводя к гнойно-воспалительным процессам в организме человека.
Инфекции, вызванные стафилококками, могут поражать любой участок тела, внутренние органы и слизистые оболочки взрослого человека. В перечень таких заболеваний входит более 100 медицинских наименований, при этом самыми распространенными считаются те, которые провоцируют появление гнойников, фурункулов, карбункулов, ячменя. Тип заболевания зависит от того, где начал размножаться стафилококк:
- дыхательные пути – ангина, синусит, ринит, пневмония, бронхит и прочее;
- кишечник – запор, диарея, расстройство пищеварения, отравление;
- кровь – сепсис;
- головной мозг – менингит, абсцесс;
- костная ткань – артрит, остеомиелит;
- сердце – эндокардит, сердечная недостаточность;
- молочные железы – киста, гнойный мастит.
Как передается стафилококк человеку
Данный тип бактерий устойчив ко всем факторам внешней среды: легко переносит жару, долгое высушивание, холод, сильные морозы. На поверхности бытовых предметов, в грунте, воде стафилококк может оставаться до полугода, поэтому часто заражение происходит через кожные покровы при наличии на них царапин, открытых ран. За счет свой удивительной жизнеспособности данный тип бактерий часто паразитирует в больницах: на полу, стенах, медицинских приборах.
Ученые выделили несколько основных путей передачи инфекции:
- Контактно-бытовой. Бактерия попадает в организм через предметы общего пользования – дверные ручки, постельное белье, обувь, полотенца.
- Воздушно-капельный. Заражение происходит через воздух во время контакта с носителем при чихании, поцелуях, кашле.
- Родовой. Этот тип заражения характерен для новорожденных детей, когда стафилококк передается ребенку от матери во время родов.
- Фекально-оральный. Данный тип заражения связан с несоблюдением правил и норм гигиены. Золотистый стафилококк в кале у взрослого и некоторые другие виды бактерии могут обнаружиться, если человек употреблял в пищу немытые овощи, ягоды, фрукты, контактировал с рвотными массами или калом.
- Пылевой. Бактрии очень трудно убираются с ворсистых поверхностей (ковров, полотенец, пледов) и могут длительное время существовать в пыли, попадая с мелкими частичками внутрь организма при дыхании.
- Артифициальный. Заражение происходит через медицинские инструменты, прошедшие недостаточную обработку или по время проведения хирургических операций.
Некоторые виды стафилококков входят в состав микрофлоры организма, никак не проявляют себя до наступления благоприятных условий. Поводами для активизации инфекции процессов активного размножения служат: обострение хронических заболеваний, нервное перенапряжение, снижение иммунитета. К группам риска по развитию гнойно-воспалительных заболеваний относятся:
- беременные женщины;
- пациенты с разными формами иммунодефицита, включая СПИД или ВИЧ;
- люди с эндокринными нарушениями – сахарным диабетом, гипо- или гипертиреозом;
- пациенты преклонного возраста;
- люди, имеющие отягощенный аллергический анамнез.
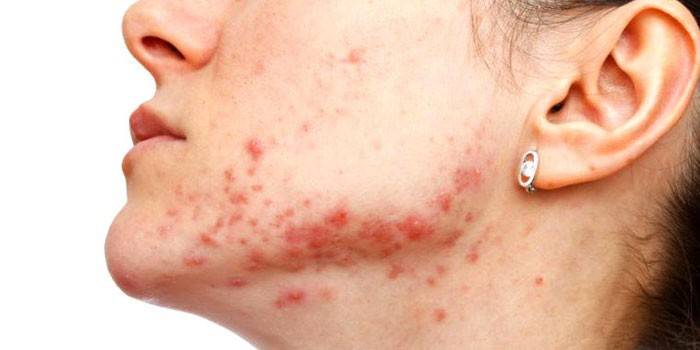

Причины
Инфекция может проникнуть в организм здорового человека через раны или царапины на коже, во время проведения медицинских манипуляций или из-за контакта с больным. Толчком для развития стафилококкового воспаления могут послужить частые простуды, острые респираторно-вирусные инфекции. Особенно опасными считаются ОРЗ, ОРВИ и грипп. Эти заболевания сильно ослабляют организм и требуют длительного времени для полного восстановления его защитных функций.
Ослабить иммунитет могут ряд предрасполагающих факторов:
- частые стрессы, нервное, эмоциональное перенапряжение, усталость;
- проблемы со щитовидной железой;
- неправильное питание – употребление фаст-фуда, консервированных продуктов, слишком жирной пищи;
- несоблюдение правил личной гигиены;
- проживание в экологически неблагоприятном районе;
- длительный прием некоторых сильнодействующих медикаментов, в особенности иммунодепрессантов и сосудосуживающих средств.
Ученые отдельно выделяют некоторые вида стафилококков, которые чаще встречаются и считаются самыми опасными как для взрослого, так и для ребенка:
- Эпидермальный – бактерия, поражающая поверхностный слой кожи (эпидермис). Провоцирует появление угревой сыпи, фурункулов, карбункулов.
- Сапрофитный – тип инфекции, которая затрагивает стенки мочевого пузыря, слизистую и кожу вокруг гениталий. Провоцирует развитие цистита, пиелонефрита, уретрита, чаще обнаруживается у женщин, нежели у мужчин.
- Гемолитический – бактерия, вызывающая инфекционно-воспалительные реакции в организме взрослого. Часто становится причиной осложнения гриппа, ангины, воспаления миндалин.
- Золотистый – один из самых опасных разновидностей грамположительных бактерий. Может провоцировать широкий диапазон заболеваний: от легких кожных инфекций до поражения головного мозга.
- Ушной – тип стафилококка, который поражает внутреннее ухо. Способен распространятся на соседний ткани. Характеризуется гнойными выделениями из ушных раковин, сильной болью, повышением температуры тела.
Симптомы
При наличии стафилококковой инфекции симптомы проявляются почти мгновенно. Они во многом зависят от места локализации воспалительного процесса. Все типы инфекций дают такие признаки стафилококка у взрослых:
- локальное повышение температуры тела (в месте развития воспаления) или общий жар;
- симптомы интоксикации – потеря аппетита, слабость, сонливость, боли в суставах;
- наличие гнойничков на поверхности кожи или слизистых – фурункулы, пиодермия, абсцессы;
- насморк или кашель с желтыми, зелеными или гнойными выделениями;
- наличие слизи в кале, расстройство стула;
- тошнота, рвота.
Одно из частых мест обитания золотистого стафилококка – полость носа. Поселяясь на слизистой, возбудитель инфекции провоцирует развитие гайморита, гнойного ринита, синусита, фронтита с характерными симптомами:
- интоксикации организма – озноба, слабости;
- отечности и заложенности носа;
- покраснения кожи;
- образования на носогубных складках и слизистой гнойничков;
- затрудненного дыхания;
- желтых или зеленых выделений.
Нередко стафилококк обнаруживается в горле, при этом инфекция у взрослых способна распространяться по всем дыхательным путям, вызывая такие заболевания как бронхит или пневмония. Инфекционное заражение сопровождается наличием следующих признаков:
- резким повышением температуры тела;
- отечностью лимфатических узлов;
- гнойным налетом на небе, языке;
- воспаление и покраснение миндалин, что затрудняет глотание;
- головокружением, слабостью;
- осиплостью;
- отделением гнойной или зеленоватой мокроты;
- потерей аппетита.
Если возбудителем является золотистый стафилококк, инфекция в горле может ухудшить состояние взрослых людей с хроническими заболеваниями других органов. В группу риска попадают пациенты, у которых в анамнезе были проблемы с легкими и сердцем. Без своевременного лечения этот тип возбудителя способен провоцировать развитие таких осложнений как гнойная пневмония, эндокардит, абсцесс легких.
Эпидермальный тип инфекции чаще поражает верхние слои кожи, провоцируя воспалительные и гнойные процессы разной степени тяжести, синдром ошпаренной кожи. Этот вид становится частой причиной развития осложнений после протезирования конечностей, установки шунтов или сердечных клапанов. Заподозрить неладное и вовремя обратиться к врачу стоит, если на коже появились мелкие пузырьки с мутноватой жидкостью, экзема, дерматит, воспалились волосяные фолликулы.
При употреблении в пищу немытых овощей, фруктов, ягод или же при несоблюдении правил личной гигиены, вредные микроорганизмы могут проникнуть в желудок и кишечник. Первые симптомы могут проявиться спустя несколько часов после еды или в течение суток. Кишечный стафилококк у взрослых проявляется следующей симптоматикой:
- тошнота с частыми приступами рвоты;
- расстройство стула – диарея или, напротив, запор;
- боли в области живота;
- вздутие кишечника;
- наличие примесей крови или гноя в каловых массах;
- высыпания на коже.


Осложнения
При массовом поражении внутренних органов, слизистой или кожи патогенный микроб способен вызвать генерализованное инфицирование. Рост численности колоний часто перерастает в пиодермию или обширный гнойный процесс. Лечение в таком случае проводится исключительно в стационаре, под строгим контролем врача, так как без должной терапии возможен летальный исход. Частыми осложнениями стрептококковой инфекции бывают:
- обширные флегмоны, поражающие жировую ткань;
- токсический шок;
- поражения сердца, легких, головного мозга;
- сепсис мягких тканей;
- развитие септицемии (заражение крови);
- обострение сахарного диабета, ревматоидного артрита и прочих хронических заболеваний;
- присоединение других бактерий – стрептококков, пневмококков, синегнойной палочки и прочих.
Диагностика
Учитывая, что стафилококки постоянно присутствуют в организме взрослого человека и проявляются только при наступлении благоприятных для них факторов, анализы назначают после появления симптомов или жалоб пациента. В ходе лабораторных исследований, кроме типа бактерии, устанавливают ее чувствительность к воздействию антибиотиков для назначения грамотного лечения. Из диагностических процедур предпочтение отдается:
- анализу крови при подозрении на обширное заражение;
- соскобу кожи при наличии дерматологических симптомов;
- анализу кала при расстройствах пищеварения;
- мазку из носа или горла, если есть проблемы с дыхательными путями;
- анализу мочи.
Лечение стафилококка у взрослых
Локальные формы патологии хорошо поддаются лечению вне больницы. Госпитализации подлежат те пациенты, у которых выявлено массивное поражение кожных покровов, внутренних органов или присутствуют осложнения. Выбор оптимальной схемы лечения зависит от места локализации воспалительного процесса:
- При наличии у взрослых эпидермального типа возбудителя возможно проведение лечения без использования антибактериальных препаратов хирургическим путем. Внешний нарыв вскрывается, врач удаляет гной. Для обработки ран используется любой жидкий антисептик – зеленка, йод.
- Стафилококк в горле у взрослых обязательно лечится с применением местных средств в виде мазей или жидких растворов для полоскания. Пораженные участки обрабатываются хлорофиллиптом, настойкой эфкалипта, винилином (бальзамом Шостаковского).
- Стафилококковый дерматит у взрослых предполагает прием антибиотиков, использование местных антибактериальных препаратов – мазей, гелей, спреев. Пораженные участки регулярно обрабатывают перекисью водорода, зеленкой, этиловым спиртом. Для восстановления иммунитета назначают витамины.
Лечение золотистого стафилококка у взрослых может быть осложнено тем, что возбудитель проявляет устойчивость к большинству видов антибиотиков. Помимо мер по укреплению иммунитета врач назначает препараты с бактериофагами – специальными вирусами, которые могут убивать этот тип микроорганизмов. Бактриофаги выпускаются в виде таблеток, мазей, растворов для полоскания полости рта или инъекций.
Первые антибактериальные препараты из пенициллиновой группы были активны по отношению к большому количестве стафилококков, помогали успешно останавливать гнойные процессы, предупреждать появление сепсиса. С годами патогенные микроорганизмы сумели выработать устойчивость к этому типу лекарств, поэтому пенициллины сегодня назначаются крайне редко. Препаратами первого ряда считаются антибиотики, относящиеся к тетрациклиновой, линкозамидовой, цефалоспориновой группы и макролиды. Часто назначаются:
- Цефтриаксон – антибиотик 3 поколения относится к целофаспориновому ряду. Выпускается в виде порошка белого или желтого цвета для приготовления инъекций. Препарату действует на угнетение клеточных стенок микроорганизмов. Назначается при поражениях суставов, сепсисе, менингите, наличии инфицированных ран или ожогов. Антибиотик имеет минимум противопоказаний, но может вызывать множественные побочные эффекты, среди которых частые – головная боль, головокружение, аллергия, анемия, нарушение пищеварения.
- Амоксиклав – комбинированный антибактериальный препарат. Выпускается в виде порошка и таблеток. Лекарство назначается при заболеваниях мочевыводящих путей, кожи, суставов, ЛОР-органов. Амоксиклав категорически противопоказан при нарушениях функции печени, повышенной чувствительностью к пенициллину или амоксициллину. При приеме возможны потеря аппетита, тошнота, рвота, желтуха, крапивница. Аналоги Амоксиклав по составу – Аугментин, Оксациллин.
- Офлоксацин – фторхинол 2 поколения. Выпускается в виде таблеток и глазных капель. Препарат угнетает фермент ДНК-гиразу, провоцируя гибель микроорганизмов. Назначается при бронхите, пневмонии, синусите, фарингите, цистите, пиелонефрите, менингите. С осторожностью используется при атеросклерозе, нарушениях мозгового кровообращения. Офлоксацин часто провоцирует головную боль, головокружение, гастралгию, аллергические реакции.
- Ванкомицин – антибиотик-гликопептид. Выпускается в виде белого порошка для приготовления раствора для уколов. Антибактериальное средство блокирует синтез клеточной мембраны вирусов, способен изменять проницаемость стенок. Ванкомицин назначается при сепсисе, менингите, болезнях костей и суставов. Из-за возросшего числа микроорганизмов, которые выработали устойчивость к его активным компонентам, в последние годы используется очень редко.
Рецепты народной медицины используются только в качестве вспомогательного средства, направленного на укрепление иммунитета. Некоторые типы лекарственных растений дополнительно обладают обезболивающими свойствами, способны быстро выводить из организма продукты распада. Предпочтение отдают лекарственным сборам на основе череды, чабреца, корня солодки, подорожника, шиповника. Хорошо зарекомендовала себя спиртовая настойка с прополисом:
- Возьмите 3-4 ст. л. мягкого мелконарезанного прополиса.
- Сложите на дно литровой банки, залейте до горлышка любым крепким алкоголем – спиртом, водкой, коньяком.
- Накройте тару крышкой, уберите настаиваться в темное место на 10-14 дней.
- Принимайте при кишечных расстройствах перед или во время приема пищи по 20–30 мл. Курс – 15–20 дней.
- При ангине, синусите или гайморите используйте настойку для полоскания.
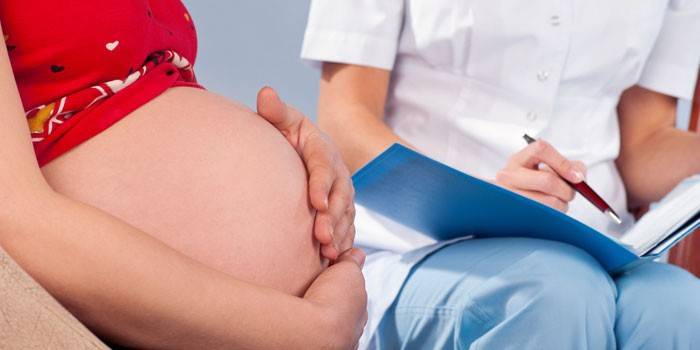
Стафилококк и беременность
Среди разного рода патогенных микроорганизмов как особо опасный для беременных женщин выделяют стафилококк. Из-за естественного снижения иммунитета этот тип бактерий легко проникает в организм, провоцируя воспаление мочевого пузыря, заболевания почек, обострение инфекционно-вирусных инфекций. Особую опасность представляет золотистый подтип, потому как он способен проникать сквозь плацентарный барьер, приводя к отклонениям в развитии плода, в некоторых случаях становясь причиной выкидыша.
Беременные женщины должны регулярно сдавать анализы на инфекцию, даже если никаких внешних признаков заболевания нет. В случае обнаружения бактерии и развития массового инфицирования возможны такие схемы лечения:
- прием антибиотиков;
- назначение местных противовоспалительных средств;
- использование препаратов, направленных на повышение иммунитета;
- кварцевое лечение.

Профилактика
Полностью избавиться от стафилококка бывает невозможно, поэтому ключевой задачей врачи ставят не уничтожение бактерий, а предотвращение развития серьезных заболеваний. Одной из главных задач профилактики является соблюдение норм личной гигиены. Поскольку микроорганизм легко передается воздушным, капельным, бытовым путем, важно соблюдать следующие правила:
- употреблять только качественную пищу – вымытые овощи, фрукты, ягоды, свежие продукты питания;
- каждый раз мыть руки после посещения общественных мест и перед едой;
- обрабатывать раны зеленкой, перекисью, йодом;
- делать забор воды только из чистых проверенных источников, не пить воду из-под крана;
- подвергать больничную одежду длительному кипячению, после сушки тщательно отпарить;
- регулярно проветривать помещение, делать влажную уборку дома.
Видео

Елена Малышева. Симптомы и лечение стафилококка
Внимание! Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:
Читайте также:


