Системная красная волчанка и асд лечение
![]()
![]()
Я не болею этой болезнью, но АСД пью, и читала много на эту тему.
Чисто для дискуссии, хотела бы выразить свое мнение: красная волчанка - это аутоимунное заболевание, вызванное чересчур сильным иммунитетом, который вырабатывает антитела против клеток самого организма. АСД - это стимулятор иммунитета. Боюсь, что после приема АСД Ваш иммунитет еще более усилится и болезнь может прогрессировать.
Однако, если внимательно прочитать в ЗОЖе или в других публикациях (не знаю оригинальные это рекомендации Дорогова или более поздние работы его последователей), что противопоказаний у АСД практически нет: тяжелые заболевания печени и почек.
Поэтому здесь сложно судить.
Когда я искала информацию об АСД, я нашла много активных форумов (с высокой посещаемостью и большим количество участников), где обсуждались вопросы АСД и люди делились своим опытом. Может Вам стоит поискать такие форумы и спросить там, может найдется человек с Вашим заболеванием?
Послений раз редактировалось Камиля 27.12.2012 09:37
![]()
По красной волчанке нашла вот какую информацию, возможно пригодится (источник: К.А.Трескунов, фитотерапевт и врач):
Девочка Оля в 14 лет заболела системной красной волчанкой. У нее было выраженное покраснение лица в форме бабочки, сильная лихорадка, слабость, хронический нефрит с почечной недостаточностью. Девочка лечилась в клинике московского мединститута большими дозами преднизолона, плаквенилом и пиридоксальфосфатом. Я же назначил ей параллельно фитотерапию.
Состав сбора был таков: лист крапивы двудомной, трава зверобоя продырявленного – по 9 вес. частей, трава чистотела большого, горца птичьего, череды трехраздельной, цвет ромашки аптечной, лист подорожника большого, мать-и-мачехи обыкновенной, лапчатки гусиной, мяты перечной, цвет календулы лекарственной – по 1 вес. части.
Состав сбора: лист крапивы двудомной, толокнянки обыкновенной, цвет бессмертника песчаного, семя льна посевного, плоды софоры японской, лист эвкалипта шаровидного, цвет ромашки аптечной, плод рябины красной, трава сушеницы топяной, корень валерианы лекарственной, плоды шиповника майского, стручки фасоли посевной,
трава зверобоя продырявленного, чистотела большого – по 50 г каждого, трава горца птичьего, пустырника сердечного, плоды боярышника кроваво-красного, кора дуба летнего, шишки хмеля обыкновенного – по 25 г каждого.
Через 5 лет Катя вышла замуж, беременность прошла без осложнений, она родила здорового ребенка.
Очень тяжелым аутоиммунным заболеванием считается системная склеродермия. Болеют ею в основном девочки-подростки. Наружных изменений на коже при этой патологии нет, зато под кожей образуется твердый толстый панцирь. Лечат эту болезнь также большими дозами преднизолона, чтобы подавить аутоиммунную реакцию. При склеродермии надо как можно раньше включать фитотерапию.
Моей пациенткой была двенадцатилетняя девочка, страдавшая склеродермией. Ей назначили преднизолон в больших дозах. По моему совету одновременно с этим препаратом девочка начала пить настой лечебного травяного сбора.
Состав сбора: лист подорожника большого, лопуха большого, трава тысячалистника обыкновенного – по 100 г каждого, трава зверобоя продырявленного, донника лекарственного, цвет ромашки аптечной, ноготков лекарственных – по 50 г , лист и ветки малины дикой, трава герани луговой, полыни обыкновенной, марьянника дубравного, золотой розги, буквицы лекарственной, лист и корень одуванчика лекарственного, цвет и лист иван-чая узколистного – по 25 г каждого.
Заваривать и принимать внутрь, как предыдущие сборы. Гущу травы заварить повторно 1 стаканом кипящей воды. Настаивать 1 час, процедить. Протирать кожу 2 раза в день и делать микроклизмы (по 50 мл).
Гущу не выбрасывать и после второй заварки. Ее сушат на белой бумаге и складывают в трехлитровую банку. В конце недели гущу следует заварить тремя литрами кипятка, настоять 1 час, процедить и вылить настой в ванну, заполненную теплой водой. Ванну принимают 20 минут, а затем, не ополаскиваясь и не вытираясь, ложатся в теплую постель.
Девочка выздоровела. Заинтересовавшись медициной, она поступила в мединститут и вот уже семь лет работает врачом.

Здравствуйте, друзья! Сегодня рассмотрим:
Лечение препаратом АСД фракция 2 — Отзывы врачей и вылечившихся людей.
Ранее мы рассмотрели применение АСД для лечения рака. Рак поддается лечению АСД, особенно благоприятно сочетание АСД и ядов, например, мухомора, болиголова, аконита и др.
Мнение создателя препарата АСД — ученого Дорогова А.В. о лечении препаратом АСД фракция 2.
У создателя препарата АСД, ученого и изобретателя Дорогова А.В. был большой опыт в применении препарата АСД. Он даже дал подробную схему лечения рака — самого коварного и опасного заболевания, которому он уделял особое внимание и даже лечил правительственные круги, за что ему и дали Сталинскую премию.
А.В. Дорогов считал, что принимать АСД надо по индивидуальной схеме, учитывая и реакцию организма, и возраст, и фазу заболевания, и многое другое.
Зато, когда найдёшь свою схему приема АСД, происходит исцеление чудесным образом: болезни, которые традиционными способами лечились годами и причем безуспешно, поддаются лечению от полугода до месяца.
Лечение препаратом АСД фракция 2 эффективно для следующих болезней:
- Онкологические заболевания, их около двухсот видов.
- Сосудистые заболевания: варикозное расширение вен, атеросклеротические бляшки, аневризма, гипертония, и др.
- ЖКТ: дисбактериоз, энтерит, колит, избавление от паразитов и др.
- Воспаления мочеполовой системы: пиелонефрит, цистит и др.
- Инфекционные заболевания половой сферы: трихомоноз, хламидиоз, гарднереллез, герпес, кандидоз и др.
- Гинекологические заболевания: мастопатия, миома матки, эрозия шейки матки, бартолинит, вагинит и др.
- Стоматологические заболевания: пародонтоз.
- Заболевания иммунной системы: системная красная волчанка, бронхиальная астма, крапивница, аллергический диатез, синдром хронической усталости, гепатит А, и др.

Борьба иммунной системы с вредными веществами - Туберкулез.
- Артроз, артрит.
И это перечислены далеко не все заболевания.
Как обстоит дело с выпуском и продажей препарата АСД.
Поскольку препарат АСД по эффективности затмевает все лекарства, официальные круги от официальной медицины и фармакологии ставят большие препятствия для его применения: нанимают и проплачивают троллей – очернителей, которые неустанно поливают грязью препарат АСД на всяких форумах и в комментариях на других сайтах.
Ранее уже упоминалось, что самого А.В. Дорогова затравили, а затем убили, а на препарат наложили гриф Совершенно Секретно 14 апреля 1959 года.
В настоящее время препарат АСД продаётся в ветеринарных аптеках.
Применение препарата АСД 2 для человека. Отзывы
врачей и людей, излечившихся от болезней препаратом АСД:
(взяты с сайта Из народного опыта применения АСД)
(Гость) Ирина : Я пью АСД-2 полтора месяца, и на сегодняшний день мои результаты таковы: гинекологические болячки (эндометриоз, киста яичника) меня покинули, о чем я узнала на УЗИ через три недели приема препарата. При этом обострение в этой сфере (тянущие боли в низу живота, кровянистые выделения) меня мучили две (!) недели с начала приема АСД, но видимо это тоже было частью процесса излечения, раз УЗИ показало что все чисто… Кстати, мое наблюдение: проявление обострений не так интенсивно, если больше пить воды, в том числе и в дни перерыва, видимо это обеспечивает вымывание из организма токсинов и всякой гадости, которую выщелачивает АСД из больных органов. Вообще эта рекомендация (больше пить) присутствует в большинстве статей об АСД в интернете, и я на себе убедилась в необходимости ей следовать.
Еще по поводу обострений: видела информацию, что риск их наступления тем меньше, чем меньше начальная дозировка при приеме АСД и чем более плавно происходит увеличение разовой дозы, поэтому если все-таки произошло обострение заболеваний, то рекомендуют сделать перерыв и возобновить прием препарата после утихания болей, при этом уменьшив дозировку. Лично я перерыв не делала, дозу не уменьшала, продолжала пить, но Вам советовать ничего не могу, т.к. главный критерий – собственное самочувствие. Наверно если ощущения неприятные, но нет сильных болей, можно продолжать прием АСД, при этом пить больше жидкости, обострения пройдут и вместе с ними и болячки.
Вам желаю успехов! И – делитесь результатами, они необходимы всем заинтересованным для воодушевления и, в конечном счете, – для выздоровления!
(Гость) Алена 21.03.2009 Лечение препаратом АСД :Препарат АСД обладает широким спектром лечебного и профилактического действия и применяется при довольно большом числе заболеваний с различной этиологией.
- 1. При сердечных, печеночных, нервных заболеваниях и различных формах туберкулеза используют АСД Ф-2 по следующей схеме: пить 5 дней по 10 капель в пол стакане кипяченой воды, 3 дня перерыв. Далее пить 5 дней по 15 капель, 3 дня перерыв. Пить 5 дней по 20 капель, 3 дня перерыв. Пить 5 дней по 25 капель, 3 дня перерыв. Пить с перерывами до получения положительных результатов, в случае обострения болезни прием прекратить до утихания болей, после чего прием возобновить.
- При язве желудка и 12-перстной кишки принимать АСД Ф-2 с 20 капель 2 раза в день за 30-40 минут до еды.
- Колиты – принимать чайную ложку (до 5 куб.см или 180-200 капель на полстакана воды, пить по 3 дня (1 раз в день) за 30-40 мин. До еды, 3 дня перерыв.
- Лучшее средство при язвах (внутриполостных) – черный осадок АСД Ф-2 принимать внутрь в течение 5 дней. Выздоровление наступает быстро.
- При спазмах сосудов конечностей применяют чулок из 4-х слоев марли, смоченной 20% раствором АСД Ф-2. Через 5 месяцев кровообращение восстанавливаются.
- Предраковые формы поддаются лечению внутрь и местно АСД Ф-2. Местно применяют компрессы. Через 2 недели опухоль вылущивается.
- Рак: препарат АСД Ф-2 останавливает дальнейшее развитие рака, быстро снимает боль. Принимать 5 мл (5 куб.см) на полстакана кипяченой воды два раза в день. Пить 1,5 года.
- Туберкулез легких, почек и др. органов излечивается бесследно. Принимать внутрь АСД Ф-2, начиная с 5 капель на полстакана воды 1 раз в день (утром натощак) за 30-40 мин до еды. Пить 5 дней, 3 дня перерыв и т.д., как указано в п.1. Пить 2-3 месяца.
- При гинекологических заболеваниях применяют внутрь АСД Ф-2 от 2 до 5 куб.см по тому же рецепту.
- Мужская импотенция (особенно старческая) успешно излечивается АСД Ф-2. Применяют внутрь за 30-40 мин. До еды по 3-5 капель в полстакане воды. Пить 5 дней, 3 дня перерыв.
- Кожные заболевания (различного рода экземы, трофические язвы, почесуха, крапивница и т.п.) хорошо поддаются лечению (в зависимости от состояния нервной системы) прием внутрь АСД Ф-2 по 1-5 куб.см в течение 5 дней подряд, 2-3 дня перерыв (принимать натощак), с одновременным использованием АСД Ф-3 в виде компрессов.
- Глазные заболевания воспалительного характера лечат АСД Ф-2 приемом внутрь по 3-5 капель в течение 5 дней, 3 дня перерыв и промыванием 5-10% раствором (20 капель на стакан воды).
- Ушные болезни воспалительного характера лечат АСД Ф-2 приемом внутрь от 20 капель до 5 куб.см и местно – компрессы, промывания.
- Подагра и ревматизм, воспаление лимфатических узлов – компрессы на больные места АСД Ф-2 и внутрь по указанным схемам.
- Гипертония – 5 капель на стакан кипяченой воды 2 раза в день, длительно.
- Рост волос – 5% раствор втирать в кожу.
- Трихомоноз вылечивается одним спринцеванием 2% раствором (60 капель АСД Ф-2 на стакан воды), 1% раствор вылечивает молочницу (30 капель АСД Ф-2).
- Недержание мочи – 5 капель на 150 мл кипяченой воды, 3 дня перерыв.
- Радикулит – во время обострения к 100 мл воды добавить 2 чайные ложки АСД, смешать и выпить. Если запущено – 1 чайная ложка на 1 стакан воды 2 раза в день.
- Печеночные заболевания, заболевания желчных ходов – 3% спиртовой раствор натощак 1 столовая ложка.
- Зубная боль – местно на вату.
- Тучность – 30-40 капель пить 5 дней, перерыв 5 дней. 10 капель – 4 дня, 4 дня перерыв. 20 капель – 5 дней, 3-4 дня перерыв.
- При простуде – ингаляция АСД (столовая ложка АСД Ф-2 на литр горячей воды). Применять несколько раз в день до полного излечения.
Примечания:
- Вода во всех случаях берется кипяченая, охлажденная. АСД обладает резким неприятным запахом; при невозможности применять его с водой (например, детям) следует употреблять молоко.
- В 1 куб. см содержится 30-40 капель АСД Ф-2.
- Для компрессов – поверх марли накладывается пергаментная бумага с целью предотвращения испарения препарата. Затем накладывается толстый слой ваты (10-12 см) и забинтовывается.
- Препарат выпускается во флаконах 200 мл. Хранят АСД Ф-2 в темном защищенном от света и атмосферы воздуха месте (можно в холодильнике). АСД Ф-3 хранят в тех же условиях. Срок годности 4 года.
- На период лечения препаратом АСД Ф-2 категорически запрещается употребление спиртных напитков.
- И, желательно, перед тем как выпить, не наглотаться воздуха, тогда отрыжки не будет. Помогает очень, нет ни простуды, ни гриппа, мастопатия не беспокоит, и внеочередное климактерическое кровотечение останавливается через 2 дня приёма. Не надо принюхиваться, встала, развела, выпила — и свободна.
- АСД разрушается при соприкосновении с воздухом. Поэтому приспособьтесь капать его из шприца, прокалывая им пробку. Препарат не открывайте.
Л.К.Алеутская, к.м.н., руководитель медицинского центра в Архангельске:
– Мы с начала 80-х годов используем АСД в комплексном лечении различных заболеваний. Наш опыт полностью подтверждает действенность и высокую результативность препарата. Антисептик-стимулятор великолепно зарекомендовал себя в лечении язв, кольпитов, женского бесплодия, воспаления почек и яичников, бронхиальной астмы, пародонтоза… При доброкачественных опухолях препарат устраняет сбои в работе эндокринной системы. Удивительное средство, разработанное гениальным отечественным ученым Алексеем Власовичем Дороговым, не имеет аналогов в мировой медицинской науке и практике.

Исследуем причины и методы лечения системной красной волчанки, трудного диагностируемого аутоиммунного заболевания, симптомы которого возникают внезапно и могут привести к инвалидности и даже смерти в течение десяти лет.
Что такое системная красная волчанка
Системная красная волчанка – это сложное хроническое воспалительное заболевание аутоиммунного характера, которое влияет на соединительную ткань. Поэтому оно атакует различные органы и ткани, имеет системный характер.

Воспалительная реакция, которую приносит заболевание, влияет на функции пораженных органов и тканей, и если болезнь не контролировать, то она может привести к их уничтожению.
Обычно, заболевание развивается медленно, но может также возникнуть очень внезапно и развиваться как форма острой инфекции. Системная красная волчанка, как уже упоминалось, является хронической болезнью, от которой не существует лечения.
Её развитие является непредсказуемым и протекает с чередованием ремиссий и обострений. Современные методы лечения, хотя и не гарантируют полного излечения, дают возможность контролировать заболевания и позволяют больному вести почти обычную жизнь.
Наиболее подверженных риску развития заболевания представители этнических групп африканских стран Карибского бассейна.
Причины волчанки: известны только факторы риска
Все причины, которые ведут к развитию системной красной волчанки, – неизвестны. Предполагается, что не существует одной конкретной причины, а к заболеванию приводит комплексное влияние различных причин.
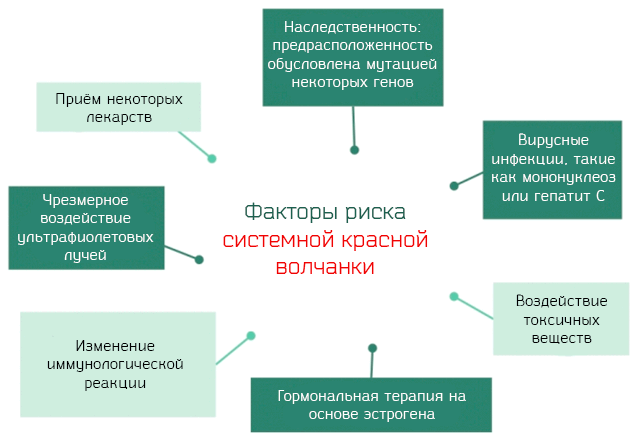
Однако, известны факторы, предрасполагающие к заболеванию:
Конечно, обладание генами, которые предрасполагают к развитию системной красной волчанки, ещё не гарантирует развитие заболевания. Существуют некоторые условия, которые действуют как спусковой крючок. Эти условия относятся к числу факторов риска развития системной красной волчанки.
Опасности окружающей среды. Таких факторов много, но все связаны со взаимодействием человека и окружающей среды.
Наиболее распространенными являются:
- Вирусные инфекции. Мононуклеоз, парвовирус B19, ответственный за кожную эритему, гепатита C и другие, могут вызвать системную красную волчанку у генетически предрасположенных лиц.
- Воздействие ультрафиолетовых лучей. Где ультрафиолетовые лучи – это электромагнитные волны, не воспринимаемые человеческим глазом, с длиной волны меньше, чем фиолетовый свет, и с более высокой энергией.
- Лекарства. Существует множество препаратов, как правило, используемых при хронических заболеваниях, которые могут вызвать системную красную волчанку. В эту категорию можно отнести около 40 препаратов, но наиболее распространенными являются: изониазид, используется для лечения туберкулеза, идралазин для борьбы с гипертонией, хинидиназин, используемый для лечения аритмических заболеваний сердца и др.
- Воздействие токсичных химических веществ. Наиболее распространенными являются трихлорэтилен и пыли кремнезема.
Гормональные факторы. Многие соображения заставляют нас думать, что женские гормоны и, в частности, эстроген играют важную роль в развитии болезни. Системная красная волчанка – это типичная для женщин болезнь, которая, обычно, появляется в годы полового развития. Исследования, проведенные на животных, показали, что лечение с помощью эстрогена вызывает или ухудшает симптомы волчанки, в то время как лечение мужскими гормонами улучшает клиническую картину.
Нарушения в иммунологических механизмах. Иммунная система, в нормальных условиях, не атакует и защищает клетки организма. Это регулируется с помощью механизма, который известен под названием иммунологической толерантности в отношении аутологичных антигенов. Процесс, который регулирует всё это, чрезвычайно сложный, но, упростив его, можно сказать, что в процессе развития иммунной системы, под влиянием лимфоцитов, могут появиться аутоиммунные реакции.
Симптомы и признаки волчанки
Трудно описать общую клиническую картину системной красной волчанки. Причин тому много: сложность заболевания, его развитие, характеризующееся чередованиями периодов длительного покоя и рецедивов, большое количество поражаемых органов и тканей, изменчивость от человека к человеку, индивидуальный прогресс патологии.
Всё это делает системную красную волчанку единственной болезнью, для которой вряд найдётся два полностью идентичных случая. Конечно, это значительно усложняет диагностику заболевания.
Волчанка сопровождается появлением очень расплывчатых и неспецифических симптомов, связанных с возникновением воспалительного процесса, который очень похож на проявление сезонного гриппа:
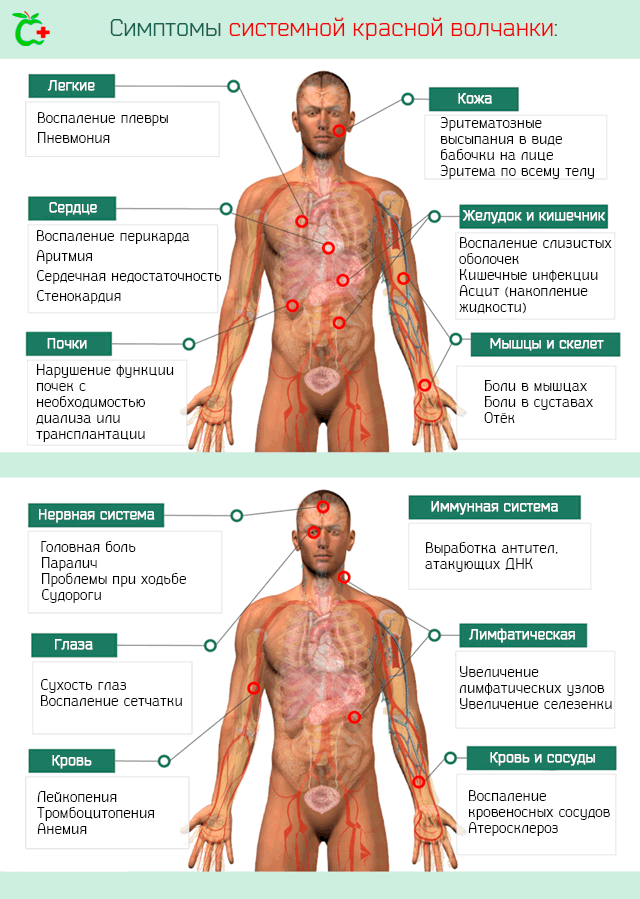
После начальной стадии и повреждения органов и тканей развивается более специфическая клиническая картина, которая зависит от областей тела, пострадавших от воспалительного процесса, поэтому могут возникнуть наборы симптомов и признаков, показанных ниже.
Также страдают слизистые оболочки рта и носа, где могут развиться очень болезненные поражения, которые плохо поддаются лечению.
Иммунная система. Болезнь определяет следующие иммунологических расстройств:
- Положительность на антитела, направленные против ядерных антигенов или против внутренних белков ядра, которые включают в себя ДНК.
- Положительность на антитела против ДНК.
- Положительность на антифосфолипидные антитела. Это категория аутоантител, направленных против белков, которые связывают фосфолипиды. Предполагается, что эти антитела способны даже в условиях тромбоцитопении вмешиваться в процессы свертывания крови и вызывать образование тромба.
Лимфатическая система. Симптомы, которыми характеризуется системная красная волчанка, когда поражает лимфатическую систему, это:
- Лимфаденопатия. То есть увеличение лимфатических узлов.
- Спленомегалия. Увеличенная селезенка.
Почки. Нарушения в работе почечной системы иногда называют волчаночный нефрит. Она может пройти несколько стадий – от легкой до тяжелой. Волчаночный нефрит требует скорейшего лечения, поскольку может привести к потере функции почек с необходимостью диализа и трансплантации.
Сердце. Вовлечение сердечной мышцы может привести к развитию различных заболеваний и их симптомов. Наиболее частыми являются: воспаление перикарда (мембрана, которая окружает сердце), воспаление миокарда, серьезная аритмия, нарушения в работе клапанов, сердечная недостаточность, стенокардия.
Кровь и кровеносные сосуды. Наиболее ощутимым следствием воспаления кровеносных сосудов является затвердение артерий и преждевременное развитие атеросклероза (образования бляшек на стенках сосудов, что сужает просвет и препятствует нормальному току крови). Этому сопутствует стенокардия, а в тяжелых случаях инфаркта миокарда.
Тяжелая системная красная волчанка влияет на концентрацию клеток крови. В частности, большой может иметь:
- Лейкопению – снижение концентрации лейкоцитов, вызванное, в основном, уменьшением лимфоцитов.
- Тромбоцитопению – снижение концентрации тромбоцитов. В связи с этим возникают проблемы со свертыванием крови, что может привести к серьезным внутренним кровотечением. В некоторых случаях, а именно у тех пациентов, у которых из-за болезни появляются антитела к фосфолипидам, ситуация диаметрально противоположная, то есть высокий уровень тромбоцитов, что ведёт к риску развития флебита, эмболии, инсульта и др.
- Анемия. То есть низкая концентрация гемоглобина в результате снижения количества циркулирующих в крови эритроцитов.
Легкие. Системная красная волчанка может вызвать воспаление плевры и легких, а затем плеврит и пневмонию с соответствующей симптоматикой. Также возможно скопление жидкости на уровне плевры.
Желудочно-кишечный тракт. Больной может иметь желудочно-кишечные боли из-за воспаления слизистых оболочек, которые покрывают внутренние стенки, кишечные инфекции. В тяжелых случаях воспалительный процесс может привести к перфорации кишечника. Также возможны скопления жидкости в брюшной полости (асцит).
Центральная нервная система. Заболевание может вызвать как неврологическую, так и психиатрическую симптоматику. Очевидно, что неврологическая симптоматика является наиболее грозной и, в определенных ситуациях, может поставить под серьезную угрозу саму жизнь пациента. Основным неврологическим симптомом является головная боль, но могут возникнуть паралич, трудности при ходьбе, судороги и эпилептические припадки, накопление жидкости во внутричерепной полости и увеличение давления, и др. Психиатрические симптомы включают расстройства личности, расстройства настроения, тревожность, психоз.
Глаза. Наиболее распространенным симптомом является сухость глаз. Также могут возникнуть воспаления и нарушения функции сетчатки, но эти случаи редки.
Диагностика аутоиммунного заболевания
Из-за сложности заболевания и неспецифичности симптомов диагностировать системную красную волчанку очень трудно. Первое предположение в отношении диагноза формулируется, как правило, врачом общей практики, окончательное подтверждение дают иммунолог и ревматолог. Именно ревматолог затем осуществляет контроль за пациентом. Также, учитывая большое количество повреждаемых органов, может потребоваться помощь кардиолога, невролога, нефролога, гематолога и так далее.
Сразу скажу, что ни один тест не может, сам по себе, подтвердить наличие системной красной волчанки. Заболевание диагностируется путём объединения результатов нескольких исследований, а именно:
- Анамнестическая история пациента.
- Оценка клинической картины и, следовательно, симптомов, испытываемых пациентом.
- Результаты некоторых лабораторных тестов и клинических исследований.
В частности, могут быть предписаны следующие лабораторные испытания и клинические исследования:
Анализ мочи. Используется для выявления белка в моче, чтобы получить полную картину функционирования почек.
Рентген грудной клетки для исследования на наличие воспаления легких или плевры.
Эходоплерография сердца. Чтобы убедиться в правильной работе сердца и его клапанов.
Терапия системной красной волчанки
Лечение системной красной волчанки зависит от степени выраженности симптомов и конкретных пораженных органов, и, таким образом, доза и вид препарата является предметом постоянного изменения.
В любом случае, обычно используют следующие лекарства:
- Все нестероидные противовоспалительные препараты. Служат для того, чтобы снять воспаление и боль, снизить жар. Тем не менее, они имеют побочные эффекты, если принимать их в течение длительного времени и в высоких дозах.
- Кортикостероиды. Имеют большую эффективность в качестве противовоспалительных средств, но побочные эффекты очень серьёзные: увеличение веса, гипертония, сахарный диабет и потеря костной массы.
- Иммунодепрессанты. Препараты, которые подавляют иммунный ответ и используются при строгих формах системной красной волчанки, которая затрагивает жизненно важные органы, такие как почки, сердце, центральная нервная система. Они эффективны, но имеют много опасных побочных эффектов: увеличение риска развития инфекций, повреждение печени, бесплодие и увеличения вероятности развития рака.
Риски и осложнения волчанки
Осложнения от системной красной волчанки связаны с теми нарушениями, к которым приводит повреждение затронутых заболеванием органов.
Также к осложнением следует добавить дополнительные проблемы, вызванные побочными эффектами терапии. Например, если патология затрагивает почки, в долгосрочной перспективе может развиваться почечная недостаточность и необходимость диализа. Кроме того, нефрологическую волчанку следует держать строго под контролем, и поэтому есть необходимость в иммуносупрессивной терапии.
Системная красная волчанка является хроническим заболеванием, от которого не существует никакого лечения. Прогноз зависит от от того, какие органы и в какой степени повреждены.
Конечно, хуже, когда вовлечены жизненно важные органы, такие как сердце, мозг и почки. К счастью, в большинстве случаев, симптоматика заболевания довольно сдержанная, и современные методы лечения могут справиться с заболеванием, что позволяет пациенту вести почти нормальный образ жизни.
В любом случае, если ребенок выживает после родов, симптомы системной красной волчанки сохранятся не более 2 месяцев, пока в крови младенца будут присутствовать антитела матери.
Войти через uID
| СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА |
Системная красная волчанка (СКВ) — аутоиммунное ревматическое заболевание, в основе патогенеза которого лежат дефекты иммунорегуляции, приводящие к неконтролируемой гиперпродукции антинуклеарных аутоантител к компонентам ядер и цитоплазмы клеток собственных тканей и развитию хронического воспаления, затрагивающего многие органы и системы.
СКВ — хроническое полисиндромное заболевание преимущественно молодых женщин и девушек.
По МКБ-10 — М32 Системная красная волчанка.
Название болезнь получила из-за своего характерного признака — сыпи на переносице и щеках (поражённый участок по форме напоминает бабочку), которая, как считали в Средневековье, напоминает волчьи укусы.
Эпидемиология. Точных сведений о распространенности СКВ в нашей стране нет. В США она составляет 48 случаев на 100000 жителей.
Этиология. Конкретный этиологический фактор при СКВ не установлен. Наиболее признана роль вирусной инфекции.
Основания: в крови больных обнаружено повышение титров AT к ряду РНК-содержащих вирусов (кори, краснухи, парагриппа и др.), а также к ДНК-содержащим герпетическим вирусам, таким, как ВЭБ, вирус простого герпеса; в эндотелии тканей пораженных органов находят вирусоподобные включения.
Обнаружена семейная предрасположенность к СКВ, конкордантность в заболеваемости СКВ у 50% гомозиготных близнецов, а наличие антиядерных AT выявляют у 2/3 близнецов.
При СКВ чаще, чем в контроле, встречаются антигены HLA A11, В7, имеется повышение содержания антигенов HLA групп DR2 и DR3, а они связаны с функцией иммунного ответа.
В последние годы находят все больше подтверждений генетической природы СКВ.
Так исследователи из Колорадо обнаружили ген Ifi202, который ответствен за развитие СКВ, более слабый вклад в развитие этого заболевания вносят также другие гены.
Например, определенные варианты гена маннозо-связывающего лектина — сывороточного белка, участвующего в иммунном ответе организма, увеличивают риск артериального тромбоза (и инфаркта миокарда, в частности) у пациентов с СКВ.
Патогенез. СКВ — иммунокомплексное заболевание, для которого характерна неконтролируемая продукция AT. Центральное звено — утрата толерантности к аутоантигенам. АутоАТ принимают участие в образовании ИК, которые, в свою очередь, обусловливают появление и развитие различных признаков болезни, особенно поражение почек и ЦНС. Циркуляция множества AT связана с гиперреактивностью В-клеток, продуцирующих эти AT.
В крови и костном мозге возрастает число клеток, секретирующих различные Ig. Неконтролируемая продукция AT происходит как из-за спонтанной гиперреактивности В-клеток, так и вследствие гиперфункции Т-хелперов (С04-лимфоциты) на фоне дисфункции CDS-лимфоцитов.
При СКВ обнаруживают значительное количество противотканевых AT, а также ИК, обладающих противоорганными детерминантами к различным органам. В частности, обнаружены противосердечные, противокардиолипидные, противопочечные и другие AT, а также AT, направленные против отдельных элементов крови, т. е. антилейкоцитарные, антитромбоцитарные и антиэритроцитарные.
Клиническая картина. Болеют преимущественно женщины в молодом возрасте. Заболевание может развиваться остро (у 1/3 больных), но чаще начинается постепенно.
Клиническая картина характеризуется полиморфизмом симптомов и прогрессированием.
На первом месте по частоте стоит поражение суставов.
Страдают преимущественно мелкие суставы кистей, голеностопные суставы.
Суставной синдром может проявляться как артралгиями, так и полиартритом. Последний обычно течет без деформаций.
Кожные поражения.
Наиболее типичный симптом — высыпания в форме бабочки, которые занимают переносицу, крылья носа и область носогубной складки.
Эритематозные высыпания могут появляться по всему телу.
Следующим по частоте симптомом является разнообразная лихорадка. Важнейшим клиническим признаком СКВ служит полисерозит, наиболее часто — плеврит, однако может быть и перикардит.
Лимфоаденопатия. Довольно часто наблюдается увеличение лимфатических узлов. Они мягкие, без воспалительных изменений.
Висцеральные поражения. Поражается ССС в виде очагового или диффузного миокардита — особый вид эндокардита без выраженной клеточной реакции (эндокардит Либмана—Сакса).
В легких может развиваться своеобразный люпус-пневмонит, очень редко — фиброзирующий альвеолит (синдром Хаммена—Рича).
Одним из наиболее тяжелых поражений при СКВ является волчаночная нефропатия (люпус-нефрит), которая может протекать в различных формах — от изменений, выявляющихся только при электронной микроскопии, до картины мембранозной нефропатии.
Редко встречаются волчаночные гепатиты, примерно в 1/4 случаев выявляется спленомегалия.
Прогностически наиболее тяжелым проявлением СКВ является волчаночный нефрит, представляющий собой иммуннокомплексное гломеруляриое заболевание с очень сложным патогенезом,
В его основе лежит зависимый от Т-клеточного иммунитета аутоиммунный ответ на аутоантигены.
При этом в качестве аутоантигенов выступают ДНК или нуклеосомы. Стимулируемое последними образование индивидуальных аутоантител с разной реактивностью по отношению к гломерулярным антигенам ведет к различным повреждениям, что и определяет отдельные разновидности болезни. Аутоантитела, образуемые В-клетками, вызывают активацию аутореактивных Т-клеток, которые инфильтрируют почки и вызывают васкулит и интерстициальный нефрит.
Выделяются 6 классов, соответствующих определенным фазам заболевания:
класс I — морфологически почки интактны;
класс II — пролиферация мезангиальных клеток;
класс III — очаговая пролиферация или очаговый некроз;
класс IV — диффузная пролиферация с (или без) очаговым некрозом;
класс V — мембранозный вариант и класс VI — терминальная стадия.
Диагностика. Лабораторные исследования: примерно у половины больных наблюдаются гипо- или нормохромная анемия и лейкопения, специальными исследованиями можно обнаружить LE-клетки (нейтрофилы, в цитоплазме которых находятся круглые или овальные включения, состоящие из деполимеризованной ДНК).
Весьма существенны изменения СОЭ и белковых фракций.
Особенно значимо повышение b-глобулинов.
Считается, что при наличии 4 и более признаков диагноз СКВ достоверен.
В последние годы большое значение в диагностике СКВ стали придавать иммунологическим исследованиям, в частности, определению титра антинуклеарного фактора (АНФ — антитела к внутриядерным структурам). Выявление АНФ осуществляется методом непрямой иммунофлуоресценции.
Имеет значение как тип антител, так и характер свечения при иммунофлуоресценции.
Варианты АНФ:
— AT к двуспиральной ДНК (коррелируют с активностью СКВ и развитием волчаночного нефрита, дают гомогенное и периферическое свечение);
— AT к гистонам (гомогенное свечение);
— AT к малым ядерным рибонуклеопротеинам (крапчатое свечение).
Из инструментальных методов диагностики следует отметить биопсию почек, которая позволяет определить наличие и тип волчаночного нефрита, рентгенографию — при вовлечении в патологический процесс легких и эхокардиографию — для выявления характера поражения сердца.
КТ и ЯМР помогают диагностировать степень вовлечения в процесс ЦНС.
Классификация. СКВ классифицируется по клиническому течению.
Острое течение: острое начало в ближайшие 3—6 мес, выраженная полисиндромность — люпус-нефрит или поражение ЦНС.
Подострое течение: болезнь начинается постепенно с общих симптомов, артралгий, разнообразных, обычно неспецифических поражений кожи.
В течение 2-3 лет развивается характерная полисиндромность.
Хроническое течение: заболевание длительное время проявляется рецидивами тех или иных синдромов — полиартрита, реже полисерозита, синдрома дискоидной волчанки, синдрома Рейно.
На 5-10-м году присоединяются другие органные поражения (нефрит, пневмонит); на 10—15-м году могут развиться явления деформирующего полиартрита.
По клинико-лабораторным данным различают три степени активности:
1-я степень активности: нормальная температура тела, незначительное похудание, дискоидные очаги поражения кожи, адгезивный плеврит и перикардит, кардиосклероз; поражение почек ограничивается мочевым синдромом, НЬ 120 и более г/л, у-глобулины в пределах 20-23%, LE-клетки — единичные (на 1000 лейкоцитов) или отсутствуют, титр АНФ — 32 и гомогенный тип свечения AT при иммунофлуоресценции;
Лечение. Для контроля над болезнью в настоящее время используется практически весь арсенал существующих в медицине противовоспалительных и цитотоксических препаратов, применение которых позволило существенно улучшить прогноз жизни больных.
Если до 1970г. продолжительность жизни только 40% больных СКВ превышала 5 лет, то в настоящее время 5-летняя выживаемость составляет 90% и более.
В этом плане трудно переоценить значение глюкокортикостероидов (ГКС), эффект которых наступает практически сразу после назначения.
ГКС были и остаются препаратами выбора при остром течении заболевания с висцеральными проявлениями.
Новым этапом в использовании ГКС при СКВ стало внедрение метода в/в введения сверхвысоких доз — пульс-терапии, который оказался весьма эффективным у некурабельных ранее больных.
Имеющиеся данные свидетельствуют о значительном иммуносупрессивном действии вводимых в/в высоких доз ГКС уже в первые сутки.
Ударные дозы ГКС (в первую очередь метилпреднизолона) приостанавливают образование иммунных комплексов, в большей степени депонируются в воспаленных тканях, блокируют повреждающее действие лимфотоксинов.
Выделена определенная категория больных (молодой возраст, быстропрогрессирующий люпус-нефрит, высокая иммунологическая активность, тяжелый цереброваскулит, системный васкулит), у которых данный способ должен использоваться в дебюте заболевания или незамедлительно — при любом обострении.
Схема лечения: ежедневно в/в в течение трех последовательных дней вводится метилпреднизолон из расчета 15-20 мг на кг веса больного в 100 мл изотонического раствора натрия хлорида одномоментно или по 500 мг в два приема.
В инфузируемую жидкость добавляют гепарин (5000 ЕД) и супрастин.
С целью повышения эффективности ударные дозы метилпреднизолона назначаются с интервалами в несколько недель в течение нескольких месяцев.
Для усиления воздействия на иммунопатологические процессы программное назначение пульс-терапии метилпреднизолоном может быть усилено добавлением циклофосфамида (в/в в течение 5-10 дней).
В случаях резистентности к названным препаратам, а также при наличии нескольких прогностически неблагоприятных факторов перспективно проведение синхронной интенсивной терапии, в основе которой лежит комбинация пульс-терапии и экстракорпоральных методов лечения (плазмафереза).
Если не удается достигнуть стойкой ремиссии, то необходимо назначение других средств — цитостатических иммунодепрессантов, которые используют в комбинации со средними дозами преднизолона.
Показания к назначению цитостатиков: высокая активность и быстро прогрессирующее течение; активные нефротический и нефритический синдромы; недостаточная эффективность лечения ГКС; необходимость быстро уменьшить подавляющую дозу преднизолона; необходимость уменьшить поддерживающую дозу преднизолона, если она превышает 15-20 мг; кортикостероидная зависимость.
Наиболее часто применяют азатиаприн (имуран) и циклофосфамид в дозе 100—200 мг/сут (1-3 мг/кг массы тела), лучше в сочетании с 30 мг преднизолона. Курс лечения 2—2,5 мес.
Затем переходят на поддерживающую дозу, которая составляет обычно 50-100 мг/сут и назначается на многие месяцы.
Возможные осложнения: лейкопения, тромбоцитопения, агранулоцитоз, диспепсические явления, инфекционные осложнения, геморрагический цистит. Возможно назначение аминохинолиновых препаратов в сочетании с ГКС — делагила, плаквенила (по 0,25 г 1—2 раза в день), особенно при наличии поражений кожи.
В случае системного увеличения лимфоузлов предложено их облучение.
НПВП назначают в терапевтических дозах при лечении лихорадки, суставного синдрома и серозита.
Большой интерес в последние годы вызывает циклоспорин А, который рассматривается как одно из наиболее эффективных лекарственных средств с селективной иммуносупрессивной активностью.
Он все шире используется в клинической практике для лечения многих иммуновоспалительных заболеваний внутренних органов, в том числе и СКВ. Конкретные механизмы, определяющие эффективность циклоспорина А (ЦсА) при СКВ, до конца не ясны.
Очевидно, что по характеру воздействия на синтез цитокинов ЦсА весьма близок к ГКС.
Нельзя исключить, что один из важных механизмов действия ЦсА при СКВ связан с ингибицией синтеза интерферона-у.
Представляет интерес способность ЦсА подавлять экспрессию лиганда CD40 на мембране Т-лимфоцитов.
Высокие дозы ЦсА: 10 мг/кг/сут в течение 7 нед.
Лечение ЦсА положительно влияет на активность заболевания, воздействуя на тяжелую органную патологию, а использование невысоких доз и тщательный мониторинг терапии позволяет избежать развития тяжелых побочных явлений.
ЦсА можно считать альтернативным препаратом второго ряда при непереносимости и неэффективности ГКС и цитостатиков.
Кроме того, несомненными положительными сторонами включения ЦсА в схему лечения СКВ следует считать меньшую частоту развития сопутствующей инфекции и возможность назначения при беременности.
Обнадеживающие результаты получены и при использовании у больных СКВ еше одного селективного иммуносупрессанта — мофетила микофенолата.
Мофетила микофенолат (селлсепт) представляет собой синтетический морфолиноэтиловый эфир микофенольной кислоты и является ее предшественником.
После приема мофетила микофенолата внутрь печеночные эстеразы полностью превращают его в активное соединение — микофенольную кислоту, которая является неконкурентным ингибитором инозинмонофосфатдегидрогеназы, фермента, лимитирующего скорость синтеза гуанозиновых нуклеотидов.
Терапия мофетила микофенолатом в дозах 1,5—2 г/сут приводит к снижению протеинурии, стабилизации уровня сывороточного креатинина, нормализации уровней С3-компонента комплемента и антител к ДНК, снижению показателей активности СКВ.
Другим направлением терапии СКВ в последние года становится использование некоторых иммуномодуляторов, таких как талидомид, биндарит, нуклеозидные аналоги (флударабин 25—30 мг/мУсут в/в в течение 30 мин, мизорибин, лефлюномид).
Использование этих препаратов у экспериментальных моделей волчаночноподобного заболевания приводило к уменьшению протеинурии и увеличению выживаемости мышей.
В настоящее время накоплен некоторый опыт и по применению этих препаратов у больных СКВ.
Клинические испытания талидомида в основном проводились у больных с тяжелым поражением кожи, резистентным к антималярийным препаратам и ГКС.
У подавляющего большинства больных удавалось добиться хорошего эффекта и снижения дозы ГКС, при этом отмена препарата не приводила к обострению симптоматики.
Главным ограничением при использовании талидомида является его тератогенность.
Кроме того, описано развитие необратимой периферической нейропатии, зависящей от дозы и длительности лечения.
В этом отношении большие возможности представляет применение антиидиотипических моноклональных AT, в/в иммуноглобулина.
Имеются немногочисленные данные об эффективности у экспериментальных моделей люпуса рекомбинантной ДНК-азы, ДНК-расщепляющего фермента.
Самым агрессивным методом лечения СКВ в настоящее время следует признать аутологичную трансплантацию стволовых клеток (АТСК).
Предварительные позитивные результата, безусловно, нуждаются в дальнейшем подтверждении.
Необходимо длительное наблюдение за больными, имея в виду возможность индукции на фоне лечения развития злокачественных опухолей.
Несмотря на создавшееся впечатление об эффективности данного вида терапии в случаях рефрактерного и тяжелого течения СКВ, АТСК можно рекомендовать только в наиболее тяжелых, безнадежных случаях вследствие сопровождающей его высокой летальности.
В последние годы внедрен новый метод — высокодозная иммуносупрессивная терапия с трансплантацией периферических стволовых кроветворных клеток.
Важным направлением фармакотерапии СКВ является предотвращение развития или лечение сопутствующей (часто лекарственно индуцированной) патологии, в первую очередь раннего атеросклероза, остеопороза, инфекционных осложнений, которые оказывают не менее негативное влияние на жизненный прогноз, чем само заболевание.
Это определяет необходимость более широкого внедрения современных гипотензивных, гиполипидемических, антиостеопоретических и антимикробных препаратов. Поскольку некоторые из них, например статины, антибиотики и, возможно, бифосфонаты, обладают противовоспалительной и иммуномодулирующей активностью, их применение потенциально может повысить эффективность лечения воспалительных ревматических болезней.
Профилактика заключается прежде всего в предупреждении обострений. Главное — это длительный прием поддерживающих доз ГКС, исключение вредных влияний внешней среды (инсоляция), своевременное лечение интеркуррентных заболеваний.
Читайте также:
- Половые инфекции девственная плева
- Иммунокоррекция при герпетической инфекции
- Реанимация для инфекционных больных
- Консультация для родителей клещевой энцефалит и его профилактика
- Есть ли платные палаты в детской инфекционной больнице
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

