Серопозитивность при инфекциях что это
Диагностика сифилиса базируется на данных анамнеза и конфронтации, клинических проявлениях, обнаружении возбудителя в отделяемом элементов сыпи у больных первичным и вторичным сифилисом и результатах классических серологических реакций (КСР). Именно классические серологические реакции в практической деятельности дерматовенеролога являются повседневными, обязательными и исключительно важными тестами, позволяющими распознать сифилис на любой его стадии. Доказано, что течение сифилиса с самого его начала может быть скрытым, без смены периодов и с отсутствием клинических проявлений и протекать таким образом неопределенно долго, иногда всю оставшуюся жизнь. В этих случаях, когда нет никаких подозрений в отношении сифилиса, в том числе и у заболевшего, серологическое исследование крови является единственным достоверным методом его диагностики.
В практике дерматовенеролога нередко встречаются сложные ситуации, когда необходимо дифференцировать истинную серопозитивность классических серологических реакций, обусловленную сифилисом, с ложной, вызванной другими причинами (не сифилисом). Это имеет особую значимость при диагностике скрытых форм сифилиса (раннего, позднего, неуточненного). Однако при целом ряде заболеваний, ничего общего с сифилисом не имеющих, классические серологические реакции могут быть положительными. Это так называемые ложноположительные серологические реакции (ЛПР).
- доноры,
- беременные,
- работники детских дошкольных и пищевых учреждений,
- лица из группы риска,
- больные соматических стационаров,
- лица, состоящие на учете в учреждениях психоневрологического и наркологического профиля,
- пациенты урологов и акушеров-гинекологов с воспалительными и другими заболеваниями мочеполовых органов неустановленной этиологии,
- больные инфекциями, передаваемыми преимущественно половым путем и др.
С 1997 г. в РБ заболеваемость сифилисом ежегодно снижается, но на фоне нисходящей волны существенно повышается удельный вес скрытых форм болезни. Так, если в 1996 г., когда в РБ зарегистрирован пик эпидемической волны сифилиса, удельный вес скрытых форм составил 24,4%, в 1999 г. - уже 37,1, в 2002-м - 46,6, а в 2004-м приблизился к 50%. По данным Бобруйского кожно-венерологического диспансера, удельный вес скрытого сифилиса составил: в 1996 г. - 27,5%, 1999 - 33,1, 2002 - 56,1, 2004 г. - 65,5%, причем наблюдается смещение акцентов в сторону раннего скрытого сифилиса, опасного в эпидемиологическом плане.
Кроме того, наш многолетний анализ удельного веса беременных, страдающих сифилисом, в общей структуре заболеваемости свидетельствует о ежегодном росте: в 1996 г. - 4,5%, 1999 - 7,4, 2002 - 9,3, 2004 г. - 11,4%, при этом скрытым ранним сифилисом болеет около 2/3 беременных. Подобную тенденцию отмечает в своем исследовании и О. В. Панкратов. А в связи с тем, что ложноположительные серологические реакции отмечаются в среднем у 2% беременных и они же составляют до 16% от всех лиц с ложноположительными серологическими реакциями на сифилис, необходимость и значимость дифференциации ложноположительных серологических реакций от скрытого сифилиса очевидна.
Различают острые (транзиторные) и хронические (перманентные) ложноположительные серологические реакции на сифилис. Острые ложноположительные серологические реакции обычно нестойкие и спонтанная негативация их происходит в пределах 6 месяцев наблюдения, тогда как хронические очень стойки, сохраняются многие годы, а иногда в течение всей жизни и исчезают только после устранения вызвавшей их причины. Острые ложноположительные серологические реакции обычно бывают у лиц молодого возраста, хронические - чаще у лиц старше 40 лет, и с увеличением возраста их количество нарастает. При острых ложноположительных серологических реакциях титр классических серологических реакций обычно выше, при хронических - ниже, но это отмечается не всегда и должно учитываться лишь как один из показателей.
Согласно известным к настоящему времени фактам, ложноположительные серологические реакции на сифилис могут быть обусловлены различными экзо- и эндогенными причинами, в том числе техническими погрешностями, связанными с забором крови для исследования и ее доставкой в лабораторию, хранением и использованием диагностических препаратов, постановкой серореакций, перекрестной реактивностью, связанной с антигенным сходством микроорганизмов, нарушением обмена (белкового, липидного), сопровождающего соматическую патологию, состоянием вторичного иммунодефицита.
Неспецифическую позитивность указанных трепонемных тестов связывают с соматической патологией:
- болезни печени,
- инфаркт миокарда,
- ревматизм,
- красная волчанка,
- туберкулез,
- злокачественные новообразования,
- острые и хронические инфекции,
- прививки и др.,
а также со случаями, когда сыворотка здоровых лиц может содержать антитрепонемные антитела. Поэтому в условиях практической работы тактика дифференцирования ложноположительных серологических реакций, в том числе и трепонемных тестов, от истинного заболевания сифилисом не проста и должна отличаться гибкостью и индивидуальным подходом к каждому такому пациенту, клиническим осмыслением результатов классических серологических реакций, РИФ и реакции иммобилизации бледных трепонем в каждом конкретном случае.
Сохраняющаяся в РБ сложная ситуация с заболеваемостью сифилисом, актуальность вопроса истинной и ложной серопозитивности серологических тестов на сифилис побудила нас проанализировать случаи ложноположительных серологических реакций на материалах Бобруйского кожно-венерологического диспансера, попытаться рассмотреть принципы и критерии дифференциальной диагностики, дать рекомендации практикующим дерматовенерологам.
Материалы и методы
Нами был проведен анализ амбулаторных карт 50 пациентов с острыми и хроническими ложноположительными серологическими реакциями, состоявших на диспансерном учете в 1995-2005 гг. (табл. 1).
Таблица 1.
Распределение пациентов с ложноположительными серологическими реакциями по полу и возрасту
| Возраст, лет | 18-20 | 21-30 | 31-40 | 41-50 | 51-60 | 61-70 | > 70 |
| Мужчины | - | - | 1 | 3 | 2 | 5 | 5 |
| Женщины | 2 | 6 | 8 | 5 | 4 | 6 | 3 |
| Всего | 2 | 6 | 9 | 8 | 6 | 11 | 8 |
Как видно из табл. 1, лица с ложноположительными серологическими реакциями старше 40 лет составили 66%. Состоит в браке: мужчин - 12, женщин - 21. Холостых: мужчин - 4 (из них вдовых - 3), женщин - 13 (из них вдовых - 8). В целях улучшения качества и ускорения дифференциально-диагностического процесса, у всех обследуемых собран тщательный половой анамнез, проведен опрос с целью уточнения характера половой жизни. У 39 лиц, в том числе у всех беременных, с ложноположительными серологическими реакциями обследованы сексуальные партнеры, все оказались клинически и серологически здоровыми, из состоящих в браке внебрачные половые контакты отрицали все обследуемые, а 50% лиц с ложноположительными серологическими реакциями интимные отношения за последние 1-5 лет не подтвердили. Соотношение пациентов с острыми и хроническими ложноположительными серологическими реакциями составило 1:1.
Результаты и их обсуждение
У 12 пациентов с ложноположительными серологическими реакциями (24%) отмечены противоречивые результаты реакции связывания комплемента с кардиолипиновым и трепонемным антигенами (позитивность с одним, при отрицательном результате с другим), причем в 9 случаях - при хронических ложноположительных серологических реакциях (табл. 2).
Таблица 2.
Распределение пациентов с острыми и хроническими ложноположительными серологическими реакциями по степени позитивности реакции связывания комплемента с кардиолипиновым и/или трепонемным антигенами
| Степень позитивности | Острые ложнополо- жительные серологические реакции | Хронические ложнополо- жительные серологические реакции | Итого |
| Сомнительная (1+) | 2 | 5 | 7 (14%) |
| Слабоположительная (2+) | 10 | 9 | 19 (38%) |
| Положительная (3+) | 5 | 8 | 13 (26%) |
| Резкоположительная (4+) | 7 | 4 | 11 (22%) |
| Всего | 24 | 26 | 50 |
Титры сывороток: 1:10 - у 6, 1:20 - у 3, 1:40 - у 2-х пациентов.
При дообследовании были выявлены:
- беременность -7 случаев,
- беременность и хроническая почечная недостаточность - 1,
- беременность, очаговая склеродермия и хронический пиелонефрит - 1,
- онкологические заболевания - 12 (в том числе рак легкого - 3, прямой кишки - 2, молочной железы - 2, желудка - 1, толстого кишечника - 1, мочевого пузыря - 1, лимфосаркома - 2),
- сахарный диабет - 2,
- сахарный диабет и гипертоническая болезнь - 1,
- сахарный диабет и хронический панкреатит - 1,
- сахарный диабет, бронхиальная астма и ИБС - 1,
- гипертоническая болезнь и последствия острого нарушения мозгового кровообращения - 1,
- ИБС и хронический тромбофлебит глубоких вен голени - 1,
- ИБС - 2, ИБС,
- болезнь Верльгофа и ревматоидный полиартрит - 1,
- ИБС и острый инфаркт миокарда - 2,
- ИБС и хронический алкоголизм - 1,
- ИБС и повторный инфаркт миокарда - 2,
- хроническая пневмония - 2,
- гипертоническая болезнь и острое отравление берлиприлом - 1,
- ревматоидный полиартрит - 1,
- фибромиома матки - 1,
- поликистоз яичников, хронический аднексит и рассеянный склероз - 1,
- аутоиммунный тиреоидит и хронический пиелонефрит - 1,
- гипопаратиреоз - 1,
- язвенная болезнь желудка - 1,
- хронический холецистопанкреатит - 1,
- последствия нейроинфекции - 1 случай.
Трое обследованных не указали на перенесенные в прошлом заболевания и не имели сопутствующей патологии.
Из 9 беременных с ложноположительными серологическими реакциями у 2 степень позитивности реакции связывания комплемента составила 2+ (слабоположительная), у 2 — 3+ (положительная), у 5 — 4+ (резкоположительная). Следует отметить, что у 5 беременных и ранее при предыдущих беременностях отмечалась ложная серопозитивность, а у 6 в процессе динамического серологического наблюдения наступила спонтанная негативация классических серологических реакций спустя 2-6 месяцев после окончания беременности (роды или искусственное прерывание).
В процессе диспансеризации пациентов с ложноположительными серологическими реакциями у 6 (12%) был установлен рак различной локализации спустя 1-4 года с момента наблюдения (все старше 60 лет). Можно предположить, что ложноположительные серологические реакции у этих пациентов явились косвенными ранними маркерами онкологической патологии.
Микрореакция преципитации с кардиолипиновым антигеном была отрицательной у 2, слабоположительной — у 11, положительной — у 20, резкоположительной — у 17, титры сывороток 1:8 — у 8, 1:16 — у 7, 1:32 — у 2 пациентов. При исследовании крови в иммуноферментном анализе у 37 обследованных отрицательный результат совпал с отрицательными результатами РИФ и реакций иммобилизации бледных трепонем. Благодаря высокой специфичности, иммуноферментный анализ может служить наряду с РИФ и реакцией иммобилизации бледных трепонем референс-тестом в сложных случаях дифференциальной диагностики скрытого сифилиса и ложноположительных серологических реакций.
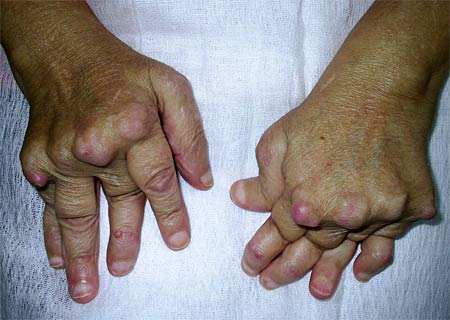
Серопозитивный ревматоидный артрит (РА) — хроническая патология, поражающая не только суставы, но и внутренние органы, кожные покровы. В отличие от серонегативной формы диагностирование серопозитивного заболевания не вызывает особых затруднений. В анализах крови пациентов обнаруживаются специфические иммуноглобулины — ревматоидный фактор (РА). Сочетание этого маркера с симметричным поражением суставов и постепенным усилением симптоматики позволяет выставить диагноз. Ведущими клиническими проявлениями серопозитивного РА становятся болевой синдром и утренняя скованность сочленений. По мере прогрессирования патологии нарушается работа печени, желчного пузыря, органов мочевыделения.

В терапии используются препараты различных клинико-фармакологических групп — НПВС, глюкокортикостероиды, базисные и биологические средства. При тяжелом течение серопозитивного РА проводится экстракорпоральная гемокоррекция. Если консервативные методы лечения не дали положительного результата, пациента готовят к артроскопии или эндопротезированию.
Патогенез и причины развития заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Пока не установлено причин возникновения серопозитивного РА. Но механизм его развития хорошо изучен. При сочетании определенных факторов нарушается работа иммунной системы. Она начинает продуцировать антитела, уничтожающие не проникающие чужеродные белки, а собственные клетки организма. В результате воспалительным процессом повреждаются хрящи, синовиальные оболочки, суставные сумки, кости, связочно-сухожильный аппарат. При проведении клинических испытаний ученые выяснили, что чаще всего иммунная система неадекватно реагирует на внедрение таких инфекционных агентов:
- вирус Эпштейн-Барра;
- ретровирус;
- цитомегаловирус;
- микоплазмы;
- вируса герпеса;
- вирус рода Rubivirus, вызывающий краснуху.
В основе патогенеза серопозитивного РА лежит аутоиммунная реакция, развивающаяся в ответ на негативное воздействие провоцирующих факторов неизвестной этиологии. Все звенья процесса патологии взаимосвязаны, а сам он протекает однотипно. Сначала поражаются синовиальные мембраны, возникает характерная симптоматика синовита. Затем формируется паннус — грубая грануляционная ткань. Она разрастается, проникает в гиалиновые хрящи, способствуя снижению их амортизационных свойств, а затем полному перерождению. На конечном этапе серопозитивного РА происходит полное или частичное сращивание суставной щели (анкилоз), развиваются контрактура, ограничивающая движения, хроническое воспаление параартикулярных тканей. Пораженные заболеванием суставы деформируются, учащаются подвывихи.
Проникновение инфекционных агентов в организм становится причиной развития аутоиммунной патологии не у всех людей. Для возникновения серопозитивного РА необходимо совпадение нескольких факторов:
- генетическая предрасположенность (наличие генов, провоцирующих неадекватный ответ иммунной системы);
- гормональные расстройства — естественная менопауза, избыточное или недостаточное продуцирование стероидов щитовидной железой, надпочечниками;
- предрасположенность к аллергическим реакциям;
- сильное переохлаждение;
- предшествующая интоксикация тяжелыми металлами, ядовитыми парами галогенов, щелочами или кислотами, фармакологическими препаратами;
- наличие в анамнезе травм (переломов, вывихов, разрывов связок, мышц сухожилий) или хронических дегенеративно-дистрофических патологий;
- нерациональное, несбалансированное питание, дефицит микроэлементов, водо- и жирорастворимых витаминов;
- частые стрессы, депрессивные состояния.
Чтобы серопозитивный артрит развился, в организме должны присутствовать возбудители простого, генитального герпеса, цитомегаловирусной инфекции, эпидемического паротита, кори, гепатита B или опоясывающего лишая. Трудности в лечении РА возникают и из-за невозможности полного уничтожения этих инфекционных агентов.
Клиническая картина
При диагностировании серопозитивного ревматоидного полиартрита устанавливается стадия его течения. Заболевание развивается в четыре этапа, для каждого из них характерны специфические клинические проявления. В отличие от серонегативной формы РА для серопозитивной патологии характерно постепенное нарастание интенсивности симптоматики. На начальной стадии, длящейся около полугода, повреждаются мелкие суставы рук и ног. Суставные признаки выражены незначительно, а иногда полностью отсутствуют. Изредка наблюдается утренняя припухлость сочленений, тугоподвижность в течение 1-2 часов. Болезненные ощущения в пальцах возникают после интенсивной двигательной активности, подъема тяжестей, резкой перемене погоды. Для их устранения не требуется приема анальгетиков, так как они исчезают после отдыха.
Вторая стадия развивается на протяжении 6 месяцев. Если пациент обращается за медицинской помощью, то на рентгенологическом изображении уже хорошо визуализируются характерные признаки РА:
- разрушение гиалиновых хрящей;
- сужение суставных щелей;
- проявления остеопороза (снижение костной массы);
- деструкция костных тканей.
При пальпации ревматолог обнаруживает сформировавшиеся узелки — округлые, плотные образования из соединительной ткани диаметром 0,5-2 см. Они локализуются в подкожной клетчатке, чаще кистей рук и предплечий. На 2 стадии серопозитивного РА человек страдает от отечности суставов и сильных болей, не стихающих в течение дня. Начинают постепенно повреждаться внутренние органы в результате развития воспаления. Пациенты жалуются на мышечные и кардиальные боли, учащение сердцебиения.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Третья стадия РА — развернутая, длится около года. Деформация суставов на руках и ногах хорошо заметна — пальцы искривляются, отклоняются в стороны, становятся тугоподвижными. В воспалительный процесс вовлекаются тазобедренные, голеностопные, коленные суставы, межпозвонковые диски и позвонки. Из-за нестабильности связочно-сухожильного аппарата, мышечной атрофии, разрушения хрящей изменяется осанка и походка больного. Позвоночник искривляется, возникает плоскостопие. Происходит еще большее повреждение внутренних органов, возникают желудочно-кишечные расстройства, при проведении ЭКГ выявляются аритмии.
Продолжительность четвертого этапа — 2 года и больше. Для этой стадии характерны следующие признаки:
- хрящевые ткани, выстилающие костные головки, полностью разрушаются;
- на рентгенограмме наблюдается сращение костей, что приводит к обездвиживанию сустава;
- снижается функциональная активность всех внутренних органов;
- кожные покровы огрубевают, частично атрофируются.
Во время рецидивов серопозитивного РА появляются симптомы общей интоксикации организма. Повышается температура тела, усиливается потоотделение, возникают желудочно-кишечные расстройства, происходит потеря веса. На протяжении всего течения патологии диагностируются неврологические нарушения, в том числе тяжелые депрессивные состояния.
Диагностика
- утренняя скованность суставов, не исчезающая в течение часа;
- поражение острым или хроническим воспалительным процессом проксимальных, межфаланговых, плюснефаланговых, лучезапястных суставов пальцев рук;
- деформирующее повреждение 3 и более сочленений, клинически проявляющееся отечностью мягких тканей;
- отмечается симметричное (двухстороннее) поражение суставов;
- при пальпации выявляются округлые безболезненные соединительнотканные узелки;
- в сыворотки крови обнаружен ревматоидный фактор;
- на рентгенологических снимках отмечены декальцинированные участки с эрозиями и сформировавшимися кистами.
Обязательно исследуется синовиальная жидкость, извлеченная из суставной полости с помощью пункции. На развитие серопозитивного РА указывает наличие в ней муциновых сгустков, повышенного уровня лейкоцитов, нейтрофилов. Характерными признаками патологии становится изменение состава крови:
- снижается уровень гемоглобина, провоцируя развитие железодефицитной анемии;
- увеличивается скорость оседания эритроцитов и уровень С-реактивного белка, что указывает на развитие воспалительного процесса;
- возможно понижение уровня альбумина и повышение концентрации креатинина;
- признаком тяжелого течения РА становится увеличение в кровеносном русле количества лейкоцитов;
- диагностический маркер прогрессирования РА — повышение уровня печеночных ферментов;
- нарушается жировой обмен из-за приема препаратов или чрезмерной активности воспаления;
- маркер высокой специфичности — повышение количества анти-ЦЦП антител.
В инструментальном диагностировании также практикуется использование УЗИ, компьютерной томографии (КТ), ядерно-магнитно-резонансной томографии (ЯМРТ). С помощью исследований устанавливается степень повреждения мягких, хрящевых, костных тканей, связок, мышц, сухожилий, внутренних органов.
Методы лечения
Проводится комплексное лечение серопозитивного ревматоидного артрита. Пока не синтезировано фармакологических препаратов, чтобы справиться с заболеванием. Поэтому основными задачами лечения становится улучшение самочувствие пациента и достижение устойчивой ремиссии. Для снижения выраженности болевого синдрома, устранения воспалительных отеков используются:
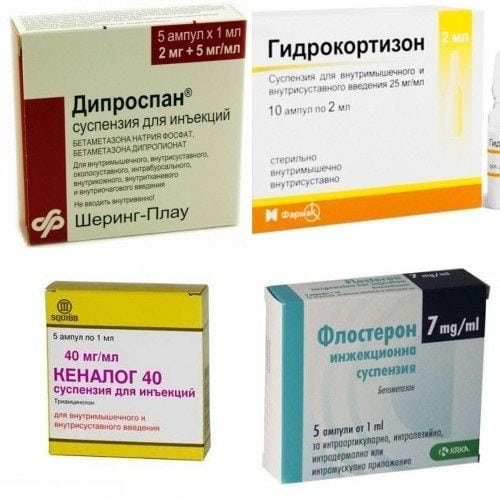
- глюкокортикостероиды — Триамцинолон, Гидрокортизон, Дипроспан, Кеналог, Дексаметазон. Вводятся в полость сустава, воспаленные соединительнотканные структуры вместе с анестетиками. Быстро купируют воспалительные процессы, устраняя боль и отечность. Не предназначены для частых медикаментозных блокад из-за выраженных побочных проявлений — поражения слизистых ЖКТ, печени, почек, разряжения костных тканей;
- нестероидные противовоспалительные препараты (НПВП) — Кетопрофен, Ибупрофен, Диклофенак, Нимесулид, Целекоксиб. Для снятия острой боли используются в виде внутримышечных инъекций. С умеренным болевым синдромом можно справиться курсовым приемом таблеток вместе с ингибиторами протонного насоса (Омепразол, Рабепразол, Пантопразол). Дискомфортные ощущения на стадии ремиссии устраняются НПВП для локального нанесения (Вольтарен, Фастум, Нурофен, Найз, Долгит).

Для подавления чрезмерной активности иммунной системы в терапевтические схемы включаются биологические препараты Сульфосалазин, Метотрексат, Арава, Ремикейд, обладающие иммунодепрессивным и цитостатическим действием. Относительно новыми лекарственными средствами, применяемыми в терапии серопозитовного ревматоидного артрита, являются биологические препараты, блокаторы провоспалительного белка-цитокина. За счет ингибирования этого фактора некроза опухоли Этанерсептом, Инфликсимабом, Адалимумабом достигается устойчивая ремиссия РА.
При развитии осложнений, быстром прогрессировании патологии пациентам назначаются коррекция состава крови криоаферезом, мембранным плазмаферезом, экстракорпоральной фармакотерапией, каскадной фильтрацией плазмы. Для укрепления мышечного корсета, улучшения кровообращения и трофики тканей пациентам показаны массажные и физиотерапевтические процедуры (УВЧ-терапия, магнитотерапия, лазеротерапия), ЛФК, бальнеолечение. Эффективность терапевтических мероприятий значительно выше при обращении больного за медицинской помощью при появлении первых признаков серопозитивного ревматоидного артрита.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Современные методы специфического лечения сифилиса не всегда обеспечивают негативацию серологических реакций. Такая серорезистентность связана со многими причинами.
The current specific treatments for syphilis do not always lead to negative serological tests. The seroresistance is due to many reasons. The paper deals with issues pertinent to the mechanism responsible for the occurrence of seroresistance, to its diagnosis, and management when posttreatment positive tests are retained.
С.И. Довжанский — проф., доктор мед. наук, консультант-дерматовенеролог Саратовского медицинского центра “Здоровье” РАО “Газпром”
S.I.Dovzhansky — prof., MD, Consulting Dermatovenereologist, Saratov Medical Center “Zdorovye”, Gazprom Russian Joint Stock Company
В связи со значительным ростом заболеваемости сифилисом в настоящее время возрастает внимание к диагностике и лечению болезни не только венерологов, но и специалистов многих отраслей медицины (невропатологов, терапевтов, педиатров, офтальмологов и др.).
Сифилис весьма многолик, характеризуется богатой палитрой манифестных и латентных форм, полисиндромностью поражений, распознавание которых основывается на комплексном клинико-лабораторном обследовании больного. При этом серологические исследования, дающие объективную информацию, приобретают особое значение, обеспечивая своевременную и качественную диагностику заболевания. В нашей стране серодиагностика сифилиса унифицирована и обязательна при установлении этиологического диагноза, динамики болезни, планирования лечебных мероприятий и контроле за качеством лечения.
Историческая справка. В 1906 г. A. Wasserman и соавт. впервые использовали реакцию связывания комплемента (РСК) для диагностики сифилиса. В качестве антигена авторы применили водную вытяжку из печени плода, пораженного сифилитической инфекцией. В настоящее время для РСК используют кардилипиновый и трепонемный антигены. В 1949 г. R. Nelson и M. Mayer предложили реакцию иммобилизации бледных трепонем (РИБТ), в основе которой лежит феномен прекращения подвижности трепонем при смешивании их с сывороткой больного. Реакцию иммунофлюоресценции (РИФ) для выявления противотрепонемных антител впервые применили W. Deacon и соавт. в 1957 г. В дальнейшем были предложены модификации (РИФ-200, РИФ-абс), для выявления антигенов и антител – иммуноферментный анализ (ИФА), реакция пассивной гемагглютинации (РПГА), реакция микропреципитации (РМП). Не потеряли своего значения осадочные реакции (Кана и цитохолевая).
На практике для диагностики сифилиса и сероконтроля в процессе и конце лечения применяют стандартный комплекс серологических реакций (КСР): РСК с трепонемным и кардиолипиновым антигенами и микрореакцию преципитации с кардиолипиновым антигеном. Кроме того, для уточнения диагноза, выявления ложноположительных результатов, при установлении излеченности и при снятии с учета также используют РИБТ и РИФ.
Необходимо отметить, что результаты серологических реакций не могут иметь самостоятельного диагностического значения, они лишь позволяют в сочетании с клиникой правильно ориентироваться в постановке диагноза и верно оценить качество лечения у конкретного больного. “Серологическое зеркало” – один из важнейших критериев излеченности у лиц, перенесших сифилис.
Оценка результатов серореакций свидетельствует о том, что одним из наиболее ранних признаков первичного периода сифилиса является возникновение антител против бледной трепонемы, определяемое в РИФ, в то время как КСР остается еще негативным. В дальнейшем, через 6 нед после заражения, по мере развития сифилитической инфекции остальные реакции (КСР, РИБТ) постепенно становятся позитивными. Если при клинически выраженных формах активного сифилиса серореакции позволяют подтвердить и уточнить диагноз, то при латентных формах они являются основным и нередко единственным критерием. Динамика серореакций в процессе лечения, проявляющаяся в снижении титра реагинов в КСР, и последующая негативация реакций, свидетельствуют о благоприятном результате лечения. Скорость негативации РСК весьма вариабельна у разных больных. У большинства больных свежими формами сифилиса стандартные серореакции становятся отрицательными в первые 4 – 6 мес после пенициллинотерапии: при первичном серопозитивном периоде сифилиса у 1/3 больных – через 2 – 3 мес, при свежем вторичном – через 7 – 8 мес, при вторичном рецидивном раннем латентном – через 10 – 12 мес и позже. РИФ и РИБТ негативируются значительно медленнее (через 3 – 4 года).
По окончании лечения больных поздними формами сифилиса (поздний скрытый, висцеральный, нейросифилис, поздний врожденный сифилис) КСР и особенно РИФ и РИБТ могут оставаться позитивными всю жизнь.
Многочисленные наблюдения свидетельствуют о возможной задержке или наличии стойко положительных серореакций даже у больных, энергично лечившихся по поводу ранних форм сифилиса (первичный серопозитивный, вторичный и латентный сифилис). Количество таких случаев возрастает по мере увеличения продолжительности заболевания, т. е. срока от момента заражения до начала специфической терапии. Это обстоятельство выдвигает чрезвычайно важную проблему, касающуюся развития серорезистентности сифилиса, интерпретация которой весьма противоречива.
Серорезистентность указывает на стойкие иммунобиологические сдвиги в организме больного, перенесшего сифилис, и не всегда является показателем незавершенного лечения. Поэтому диагноз “серорезистентный сифилис” нельзя считать правильным. Мы присоединяемся к мнению других авторов, считающих более приемлемым определение – “серорезистентность после лечения сифилиса”.
Серорезистентность была отмечена уже в первые годы после внедрения в диагностику сифилиса серореакций в допенициллиновую эру и встречается в настоящее время с частотой от 1,5 до 20% (по данным разных авторов). Установление серорезистентности базируется на результатах всего комплекса серореакций (КСР, РИБТ и РИФ). В тех случаях, когда после полноценного лечения сохраняются позитивные реакции РИБТ при наступившей негативации КСР, по мнению некоторых авторов [1, 2], имеет место так называемая следовая реакция или “серологический рубец”. Наличие инфекционного процесса отрицается. Между тем экспериментальные исследования P. Collart и соавт. [3] показали, что поздно начатое лечение, даже качественное, не способно полностью ликвидировать в организме больного все бледные трепонемы, которые сохраняются в осумкованных очагах в виде маловирулентных или невирулентных форм. Однако существует точка зрения, согласно которой серорезистентность может быть вызвана аутоиммунными процессами в организме [4]. По мнению И.П. Масеткина и соавт. [5], при проведении специфического этиотропного лечения сифилиса, как и других инфекционных заболеваний, первоначально исчезает из организма больного возбудитель (антиген), в то время как изменения в организме , вызванные болезнью (в том числе и антитела), исчезают значительно позднее ( персистенция антител) или не исчезают вовсе.
Среди причин серорезистентности можно выделить: 1) начало лечения в поздних стадиях сифилиса; 2) неполноценное лечение (недостаточные суточные и курсовые дозы противосифилитических средств; 3) наличие сопутствующих инфекций и соматических заболеваний; 4) хроническая алкогольная интоксикация; 5) употребление наркотиков; 6) “фоновая” иммунодепрессия – нарушение иммунитета под влиянием внешних или генетических факторов.
Н.М. Овчинников и соавт. [6] полагают, что серорезистентности благоприятствуют следующие условия: наличие сопутствующей флоры, вырабатывающей пенициллиназу, нейтрализующей введенный в организм пенициллин; переход бледных трепонем в L-формы, цисты, гранулы, трудно поддающиеся действию пенициллина; нахождение трепонем в полимембранных фагосомах клеток организма, недоступных для антибиотика; нарушение обмена веществ; наличие трепонем в инкапсулированных очагах. Следовательно, нет оснований считать, что серорезистентность является своеобразным “косметическим дефектом” крови, она возникает на фоне существенных нарушений иммунной системы. Исследования показали, что при серорезистентности в организме больных имеются признаки неполной элиминации трепонемного антигена. Этому в значительной мере способствуют дисбаланс и дисфункция клеток иммунной системы. Изменения более существенные обнаруживаются у лиц, лечившихся по поводу рецидивного и раннего скрытого сифилиса. Эти сдвиги иммунитета характеризуются увеличением уровня IgG и специфических IgM, а также повышением продукции ИЛ-1 и ИЛ-2, что свидетельствует о наличии специфической антигенной стимуляции [4]. В ряде случаев нарушается функция Т-клеточного звена иммунитета за счет активации Т-супрессоров и снижения хелперной функции.
Согласно инструкции, серорезистентность устанавливается, если КСР сохраняются позитивными в течение 12 мес и более после лечения.
Анализ многочисленных данных позволил выделить три варианта серорезистентности после лечения: истинную, относительную и псевдорезистентность [7, 8]. Истинная резистентность обычно возникает у больных, лечившихся по поводу свежих форм сифилиса, преимущественно вторичного рецидивного и скрытого сифилиса (срок болезни до 6 мес). У этих больных отмечаются колебания титра антител в процессе лечения, однако полная негативация серореакций не наступает. Тщательное обследование позволяет выявить специфические изменения внутренних органов и нервной системы (необходимо исследование ликвора). Серорезистентность у них обусловлена сохранением в организме бледной трепонемы, обладающей антигенными свойствами. При этом имеет место прогрессирующее течение сифилитической инфекции. Такие больные подлежат этиотропной и иммунокоррегирующей терапии [9]. Для лечения истинной серорезистентности дополнительно применяют антибиотики по схемам лечения вторичного рецидивного сифилиса. Кроме того, показаны иммуномодуляторы (декарис, метилурацил, пирроксан, Т-активин и др.), пирогенные препараты (пирогенал, продигиозан), витамины, биогенные стимуляторы (алоэ, стекловидное тело). По данным клиник Санкт-Петербурга, эффективно лечение массивными дозами пенициллина, вводимого внутривенно капельно [4]. Сроки наблюдения при истинной серорезистентности – 5 лет.
Относительная серорезистентность устанавливается у лечившихся больных вторичным рецидивным и ранним скрытым сифилисом (продолжительность болезни более 6 мес). Полагают, что этот вариант серорезистентности связан с наличием в организме мало- и авирулентных цист и L-форм. Дополнительное лечение не изменяет показатели серореакций. Если серопозитив сохраняется после лечения больных поздним скрытым или поздним врожденным сифилисом, то нередко это можно рассматривать как признак относительной серорезистентности, при которой показана лишь иммунокорригирующая терапия.
Наконец, псевдорезистентность отличается полным отсутствием возбудителя болезни в организме. Сущность ее предстоит еще изучить. В связи с этим заслуживает внимания работа С.И. Данилова [10], в которой показано значение иммунологических механизмов в формировании серорезистентности при сифилисе. Автор предложил определять степень активности процесса с помощью тестов IgM-РИФ-абс и ИФА-абс, что позволяет отдифференцировать истинную серорезистентность от других ее вариантов. Показано, что одной из причин относительной серорезистентности являются сетевые идиотипические взаимоотношения в иммунной системе с выработкой аутоантиидиотипических антител, направленных на антитела к бледной трепонеме, которые не реагируют на терапию антибиотиками. Они способны вызвать специфический иммунный ответ и сохраняются после исчезновения инфекционного фактора (“иммунная память”).
Проблема серорезистентности тесно связана с диагностикой латентных форм сифилиса и стойких “хронических” ложноположительных реакций у здоровых лиц или больных другими заболеваниями (злокачественные новообразования, лейкозы, болезни соединительной ткани, цирроз печени, лепра, малярия и др.). Неправильная трактовка результатов серореакций приводит нередко к грубым диагностическим ошибкам, влекущим за собой драматические и даже трагические ситуации. В этом отношении важную роль играет своевременное тщательное и всестороннее обследование до лечения, чтобы избежать часто встречающуюся гипердиагностику (особенно неведомого сифилиса, lues ignorata). Все ошибки и неточности могут быть устранены при тесном контакте клиницистов и лаборантов. При этом дифференциально-диагностическое значение серологических реакций особенно отчетливо выявляется при титровании исследуемых сывороток крови. Повышенные титры реагинов и антител более характерны для сифилитической инфекции, в то время как титры ложноположительных реакций чаще низкие (1 : 40) и нестабильные, хотя у 3 – 5% могут быть и более высокими (от 1 : 160 до 1 : 640).
В заключение считаем необходимым отметить, что современная антибиотическая терапия окончательно решила вопрос об излечимости сифилиса. Между тем применение массивных доз пенициллина и его пролонгированных препаратов оказывает существенное влияние на снижение иммунитета больных, к тому же дюрантные препараты (ретарпен, экстенциллин и др.) в лечебных дозах не проникают через гематоэнцефалический барьер. Они могут оказаться недостаточно эффективными при лечении больных с признаками поражения нервной системы даже в ранних стадиях сифилиса. Кроме того, известно появление резистентных форм возбудителя к макролидам. Все это необходимо учитывать при решении вопроса о причинах серорезистентности после лечения.
1. Фришман М.П. О серологической устойчивости после лечения больных сифилисом. Вестн. дерматол. 1984. – 7. – С. 32–4.
2. Ильин И.И., Яровинский Б.Г., Галеева А.С. Тактика врача при сохранении положительных серореакций после лечения ранних форм сифилиса. Вестн. дерматол. – 1984. – II. – С. 57–61.
3. Collart P, Borel L, Durel P. Significance of spiral organisms found, after treatment in latt human and experimental syphilis. Brit J Vener Dis 1964;40(2):81 – 9.
4. Соколовский Е.В. Серологическая резистентность после лечения сифилиса (причины и факторы развития, профилактика и лечение). Автореф. дис. . д-ра мед. наук. Санкт-Петербург. – 1995. – C. 40.
5. Масеткин И.П., Резникова Л.С., Лучникова Т.А., Елькин В.Д. Серодиагностика сифилиса. Пермь. – 1977. – С. 195.
6. Овчинников Н.М., Беднова В.Н., Делекторский В.В. Лабораторная диагностика заболеваний, передающихся половым путем. М., Медицина. – 1987. – С. 303.
7. Милич М.В. Серологическая резистентность при сифилисе. Москва. – 1984. – C. 48.
8. Милич М.В. Эволюция сифилиса. М., Медицина. – 1987. – С. 158.
9. Довжанский С.И. Сифилис. Саратов. – 1993. – С. 68.
10. Данилов С.И. Критерии диагностики, иммунокоррекция и реабилитация больных с серорезистентностью после лечения сифилиса. Автореф. дис. . д-ра мед. наук. Санкт-Петербург. – 1996. – С. 38.
Читайте также:


