Руководство по урогенитальным инфекциям
Несмотря на заявленный в конце прошлого века приоритет профилактики, как решающего фактора снижения заболеваемости, обусловленной инфекциями, передаваемыми половым путем (ИППП), антибактериальная терапия была и будет актуальна, пока есть хотя бы один инф
Несмотря на заявленный в конце прошлого века приоритет профилактики, как решающего фактора снижения заболеваемости, обусловленной инфекциями, передаваемыми половым путем (ИППП), антибактериальная терапия была и будет актуальна, пока есть хотя бы один инфицированный пациент.

Хотя в последнее время наметилась тенденция к стабилизации и даже снижению заболеваемости, обусловленной инфекциями, вызываемыми некоторыми возбудителями (гонококками, трихомонадами), данные статистики все еще неутешительны [7, 14]. Однако эти цифры не отражают реальной картины, в действительности они значительно превышают данные официальной статистики. Это во многом связано с распространением самолечения, отсутствием регистрации пациентов в большинстве коммерческих лечебно-диагностических центрах и у частнопрактикующих врачей.
Уже первые клинико-эпидемиологические исследования позволили констатировать, что частота встречаемости урогенитального хламидиоза и уреаплазмоза крайне высока.
Так, например, Chlamydia trachomatis была обнаружена у 51–57% пациентов с негонорейными уретритами в США, у 40–58% — в Англии, у 56,3% — во Франции и у 58,3% — в СССР. Ureaplasma urealyticum как причина воспаления уретры негонококковой природы в разных странах была выделена у 10–40 % больных [5, 6, 12]. Более того, уже тогда было отмечено преобладание этих возбудителей в структуре других ИППП. По разным оценкам, соотношение гонореи и негонорейных уретритов в разных регионах составляло 1 : 2, 1 : 3 [5].
Следует отметить, что подобная тенденция сохранилась и в настоящее время. В частности, по нашим данным, частота встречаемости хламидиоза и уреаплазмоза (среди урогенитальных инфекций бактериальной природы у мужчин) составляет примерно 70%, а на долю гонореи и трихомониаза приходится менее 30% случаев. Если при этом учесть, что только по официальной статистике в России за год регистрируется более 500 000 больных с хламидийной и уреаплазменной инфекцией, то следует признать, что эпидемиологическая обстановка по этим возбудителям группы ИППП крайне неблагоприятна [1, 7].
Проведенные за последние 20–30 лет исследования позволили оценить значительную роль ИППП, и в первую очередь Chlamydia trachomatis и Ureaplasma urealyticum, как причины развития вторичного бесплодия, формирующегося в результате воспалительных процессов в органах репродуктивной системы. Спектр осложнений вышеперечисленных инфекций достаточно широк. Однако с позиции репродуктивного здоровья наиболее значимыми представляются у мужчин эпидедимит и простатит, а у женщин — сальпингит, сальпингоофорит и пельвиоперитонит. Вместе с тем у женщин хроническое течение хламидиоза и уреаплазмоза может привести к развитию внематочной беременности, нарушению менструального цикла или послужить причиной перинатального инфицирования плода [7, 10, 12]. Необходимо также отметить еще один аспект, связанный с поражением хламидиями и уреаплазмами половых придатков, — это снижение потенции и либидо, что, в свою очередь, также негативно отражается на репродуктивной функции человека.
По данным разных авторов, осложнения в результате инфицирования Chlamydia trachomatis и Ureaplasma urealyticum, как у мужчин, так и у женщин, могут наблюдаться в 30–50 % случаев [7, 9].
Такая высокая частота развития воспалительных процессов репродуктивных органов во многом объясняется особенностями клиники негонорейных уретритов, в частности частым бессимптомным течением инфекций. Это, в свою очередь, обусловливает длительное существование резервуара возбудителей и способствует их диссеминации с восходящим характером патологических изменений.
Говоря о лечении, следует подчеркнуть, что достаточно часто мы имеем дело не столько с уретритом хламидийной и/или уреаплазменной природы, сколько с их осложнениями. Поэтому терапия таких больных должна предусматривать не только этиотропные средства, но и препараты патогенетической направленности. Вместе с тем надо отметить, что независимо от характера течения, длительности заболевания и наличия осложнений именно антибиотики являются базисной терапией урогенитального хламидиоза и уреаплазмоза (и ассоциированных с ними синдромов), так как устраняют триггерный фактор воспалительного процесса.
В связи с вышесказанным необходимы, с одной стороны, постоянный поиск и создание новых антибактериальных препаратов, с другой — соблюдение при их назначении принципов рациональной фармакотерапии [15, 16].
Наиболее важными положениями современной антибактериальной фармакотерапии являются следующие:
— для лечения или профилактики инфекционного заболевания должен использоваться препарат, к которому наиболее чувствителен возбудитель;
— фармакокинетика препарата должна обеспечивать его концентрацию в тканях, достаточную для подавления роста инфекционного агента;
— антибиотик должен назначаться соответствующим курсом, в среднетерапевтических дозах, с соблюдением кратности приема препарата;
— препарат не должен обладать серьезными побочными реакциями.
В настоящее время наиболее перспективным направлением этиотропной терапии урогенитального хламидиоза и уреаплазмоза представляется применение современных фторхинолонов и макролидов, в частности джозамицина (Вильпрафена).
Джозамицин (Вильпрафен), выделен из Streptomyces narbonensis var. Josamyceticus, относится к группе макролидов. В отличие от большинства других макролидов он содержит 16-членное лактонное кольцо и длинную боковую цепь, в то время как эритромицин, кларитромицин и рокситромицин имеют 14-членное, а азитромицин — 15-членное лактонное кольцо. Различия химической структуры имеют важное значение, так как к джозамицину не развивается устойчивость, связанная с механизмом эффлюкса. Таким образом, джозамицин по сути дела следует рассматривать отдельно от других представителей этого класса антибиотиков. Джозамицин гораздо более кислотоустойчив, чем эритромицин, и полностью всасывается в ЖКТ после приема внутрь. Концентрация его в сыворотке достигает максимума примерно через 1 ч [17] и составляет 2,4–3,0 мкг/мл после однократного приема джозамицина внутрь в дозе 1 г [18].
По липофильности джозамицин более чем в 15 раз превосходит эритромицин. Степень связывания его с белками сыворотки составляет всего 15%, т. е. значительно ниже таковой у эритромицина (80–90%). Благодаря этому джозамицин очень хорошо проникает в различные ткани. В целом уровни препарата в тканях превышают минимальные подавляющие концентрации (МПК) для чувствительных к нему возбудителей.
Джозамицин хорошо проникает в клетки и проявляет очень высокую активность в отношении внутриклеточных патогенов, таких как М. hominis, M. pneumoniae, Ureaplasma urealyticum, Chlamydia psittad, Chlamydia trachomatis и др. [19, 20]. По активности против М. pneumoniae джозамицин не уступает эритромицину [19], а по активности в отношении U. urealyticum значительно превосходит рокситромицин или азитромицин.
В клинических исследованиях активность джозамицина изучалась более чем у 35 000 больных, в том числе и при урогенитальном хламидиозе и уреаплазмозе. При этом было показано, что его эффективность при стандартной схеме назначения составила в целом около 97%. Такой высокий этиотропный эффект препарата при урогенитальных инфекциях объясняется его высокой активностью в отношении внутриклеточных патогенов, например, по данным недавно проведенного исследования, 96,7% штаммов U. urealyticum были чувствительны к джозамицину. Клиническая эффективность джозамицина при негонокковом уретрите, цистите и эпидидимите составляет 90–100%. В отличие от других макролидов в последние годы не было отмечено роста устойчивости к джозамицину, поэтому его можно применять в качестве препарата первого ряда при инфекциях урогенитального тракта, вызванных внутриклеточными возбудителями [22, 23]. Благоприятный эффект джозамицина был продемонстрирован как при моноинфекции, так и при инфекциях, вызванных несколькими возбудителями, в том числе и у мужчин с бесплодием [11].
Немаловажным преимуществом джозамицина является также возможность его применения у беременных. Многолетний опыт применения препарата продемонстрировал отсутствие каких-либо неблагоприятных последствий для плода, не выявлено признаков его тератогенности и в опытах на животных. Тем не менее назначать препарат при беременности, особенно в первом триместре, следует осторожно. Имеющийся опыт применения джозамицина (500 мг 3 раза в сутки в течение 10 дней) для лечения урогенитального хламидиоза у женщин со сроком беременности от 19 до 34 нед, свидетельствует, что через 3 нед после завершения терапии излечение было отмечено в 100% случаев [2]. Об эффективности препарата при лечении хламидийной инфекции у беременных сообщают и зарубежные авторы [24]. Случаи эмбриотоксического действия джозамицина в литературе не описаны, а его применение для лечения ИППП, рекомендовано в информационном письме Российского общества акушеров-гинекологов, а также европейскими рекомендациями.
Макролиды в целом характеризуются хорошей переносимостью. В клинических исследованиях нежелательные явления были зарегистрированы всего у 4,9% из 27 090 больных, получавших джозамицин [22]. Чаще всего встречаются желудочно-кишечные нарушения (тошнота, рвота, отсутствие аппетита), значительно реже — аллергические реакции. Головокружение и головная боль отмечались только в отдельных случаях.
Джозамицин метаболизируется в печени системой цитохрома Р450. В связи с этим он может взаимодействовать с другими препаратами, которые биотрансформируются теми же изоферментами. Поэтому рекомендуется соблюдать осторожность при одновременном его приеме с производными эрготамина. Также джозамицин может вызвать повышение сывороточных концентраций циклоспорина. Категорически противопоказано его сочетание с астемизолом и терфенадином.
- Аковбян В. А., Резайкина А. В., Тихонова Л. И. Характеристика эпидемиологических закономерностей, определяющих распространение заболеваний, передаваемых половым путем, в России// Вестник дерматологии и венерологии. 1998. № 1. С. 4–7.
- Галимова Э. Р. Опыт лечения хламидийной урогенитальной инфекции у беременных вильпрафеном// Мир медицины. 1999. 3, 4, 10.
- Галынкина В. А., Кочеровец В. И. Фармацевтическая микробиология. М.: Арнебия, 2003. 351 с.
- Громыко А. И. Продолжается эпидемия инфекций, передаваемых половым путем, в Новых Независимых Государствах Восточной Европы// Инфекции, передаваемые половым путем. 1999. № 1. С. 76–77.
- Делекторский В. В., Антоньев А. А., Корчилава Т. М. Роль уреаплазм в развитии мужского бесплодия// Вестник дерматологии и венерологии. 1989. № 9. С. 18–21.
- Делекторский В. В., Рукавишников В. М., Яшкова Г. Н., Хабаров В. А. Роль хламидий в патологии урогенитального тракта// Вестник дерматологии и венерологии. 1984. № 4. С. 28–35.
- Дюдон А. Д. Урогенитальный хламидиоз// Дерматовенерология. Косметология. Сексопатология. 2001. № 2–3(4). С. 104–113.
- Здоровье населения России и деятельность учреждений здравоохранения в 2000 году (статистические материалы) МЗ РФ. М., 2001. С. 55–56.
- Иванов О. Л., Халдин А. А., Фадеев А. А. Проблема негонококковых уретритов и перспективы их терапии// Материя Медика. 2002. № 3–4. С. 98–102.
- Ильин И. И. Негонококковые уретриты у мужчин. 3-е изд., перераб. и доп. М.: Медицина, 1991. 288 с.
- Калиниченко С. Ю., Козлов Г. И., Курило Л. Ф. Опыт применения Вильпрафена при лечении бесплодия у мужчин. Проблемы репродукции, 2000. № 4. С. 16–20.
- Мавров И. И. Социальные и медицинские аспекты урогенитальных хламидиозов и уреаплазмозов// Вестник дерматологии и венерологии. 1987. № 2. С. 31–34.
- Овчинников Н. М., Беднова В. Н., Делекторский В. В. Лабораторная диагностика заболеваний, передающихся половым путем. М.: Медицина, 1987. 304 с.
- Ресурсы и деятельность кожно-венерологических учреждений. Заболеваемость за 2002–2003 годы (статистические материалы). М.: ДЕКС-ПРЕСС, 2005. 124 с.
- Страчунский Л. С., Белоусова Ю. Б., Козлова С. Н. Практическое руководство по антиинфекционной химиотерапии. М., 2002. 381 с.
- Халдин А. А. Рациональная антибактериальная терапия в практике дерматовенеролога// Русский медицинский журнал. 2005. Т. 13. № 5. С. 273–277.
- Bergan Т., Tolas P., Oydvin В. Influence of food and hepatobiliary disease on the excretion of josamycin. Pharmacology, 1972; 8: 336–343.
- Periti P., Mazzei Т., Mini E., Novelli A. Clinical pharmacokinetic properties of the macrollde antibiotics: effects of age and various pathophysiological states (part. 1). Clin. Pharmacokinet., 1989; 16: 193–214.
- Suzaki K., Miyaji Т., Niitsu Y. Susceptibility of Mycoplasma pneumoniae isolate to Josamycin. Jap. J. Antibiot., 1982; 35 (2): 318–324.
- Bornstein N., Roudier C., Fleurette J. Determination of the activity on Legionella of eight macrolides and related agents by comparative testing on three media. J. Antimicrob. Chemother., 1985; 15 (1): 17–22.
- Huang C., Liu Z., Lin N. et al. Susceptibility of mixed infection of Ureaplasma ure alyticum and Mycoplasma hominis to seven antimicrobial agents and comparison with that of Ureaplasma urealyticum infection. J. Huazhong Univ. Sci. Technolog. Med: Sci., 2003; 23 (2): 203–205.
- Osono T. Efficacy rates and side effects in Josamycin treatment. Post-marketing surveillance of 27090 cases covering 1971–1978. Basis information Josalid, 1979.
- Guo X., Ye Z., Deng R. Male urogenital tract mycoplasma infection and drug-resistance evolution. Zhonghua Nan Ke Xue, 2004; 10 (2): 122–124.
- Soltz-Szots J., Schneider S., Niebauer В. et al. Significance of the dose of josamycin in the treatment of chlamydia infected pregnant patients. Z. Hautkr., 1989; 64 (2): 129.
А. А. Халдин, доктор медицинских наук, профессор
А. А. Фадеев, кандидат медицинских наук
И. М. Изюмова
ММА им. И. М. Сеченова, Москва
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Источником заражения являются вирусы, бактерии, грибки и простейшие организмы. Их принято делить на:
- абсолютно патогенные (возбудители сифилиса, гонореи, хламидиоза, трихомониаза, генитального герпеса, генитального микоплазмоза и т.д.);
- условно-патогенные (кишечная палочка, энтерококк, стрептококки, стафилококки, клебсиелла и мн. др.), то есть, имеющиеся и у здоровых людей, и становящиеся причиной воспаления при определенных условиях.
Чем опасны урогенитальные инфекции
Как следует из самого названия, данные инфекции затрагивают мочеполовую систему человека, то есть, воспалительный процесс первоначально сосредоточен в органах и структурах урогенитального тракта, хотя в дальнейшем, при отсутствии лечения, может затронуть и другие отделы.
О том, для кого опаснее мочеполовые инфекции, - для женщин или для мужчин - ведется немало споров. Так, женщины более подвержены заражению урогенитальными инфекциями из-за особенностей женской физиологии. В то время как у мужчин некоторые опасные ИППП протекают без всяческих признаков, что значительно отсрочивает выявление и лечение болезни.
Виды мочеполовых инфекций
Видов урогенитальных заболеваний существует множество. Мы перечислим наиболее распространенные.
Хламидиоз. Передается половым и крайне редко бытовым путем и внутриутробно (от матери к плоду). Может проявляться отеком слизистых, обильными выделениями из половых путей, вплоть до гнойных, но возможно и бессимптомное течение, единственным способом выявить которое является лабораторная диагностика.
Гонорея. Передается половым путем, проявляется обильными выделениями из влагалища, может сопровождаться неприятным запахом, однако возможно и бессимптомное течение.
Трихомониаз. Хотя незащищенный секс является главной причиной инфицирования, не исключена возможность заражения и бытовым путем. Начальные фазы болезни протекают без симптомов. В дальнейшем признаки у мужчин возникают быстрее, чем у женщин. У первых это болезненные мочеиспускания, у вторых - зуд и пенистые выделения.
Микоплазмоз. Мужчины подвержены этому недугу меньше женщин. Основная возможность передачи - секс без презерватива с носителем инфекции. Но инфицирование может также произойти во время родов - от зараженной матери к ребенку. Микоплазмоз может как протекать бессимптомно, так и проявляться выделениями и болезненными ощущениями в гениталиях.
Вирус папилломы человека. Распространен как среди женского, так и среди мужского населения. Передается при половых контактах и бытовым путем. Может сопровождаться наличием новообразований (папиллом) на слизистой и коже, однако возможно и бессимптомное течение, высокоонкогенные типы являются основным фактором, приводящим к раку шейки матки.
Вирус герпеса. Вирус передается половым и контактным путем, поражает слизистые, кожу, и проявляется, в основном, в виде пузырьковых высыпаний. При первичном заражении возможно общее недомогание, повышение температуры тела.
Цитомегаловирус. Чрезвычайно распространенный вирус из семейства герпетических инфекций. Передается через слюну, кровь, сперму. Проявления инфекции может иметь неспецифические симптомы (жар, мигрень, слабость, увеличение лимфоузлов) и проявляется при сниженном иммунитете. Но особую опасность представляет первичное заражение во время беременности.
Уреаплазмоз. Также относится к условно-патогенной флоре и может выявляться у здоровых людей. Однако при повышении титра, наличии воспалительного процесса требует лечения. Этому недугу более подвержена молодежь, чаще девушки. Заболевание передается через незащищенный половой акт. Возбудитель провоцирует воспаление в мочевыводящих путях. Процесс может протекать бессимптомно, а может сопровождаться болевыми ощущениями, зудом при мочеиспускании или неприятными выделениями.
Бактериальный вагиноз. Заболевают преимущественно женщины репродуктивного возраста, хотя мужчины могут быть носителями инфекции. Заболевание не является венерическим. Возбудители изначально в небольшом количестве входят в состав естественной микрофлоры влагалища. Проявляться заболевание начинает при воздействии определённых факторов (сниженный иммунитет, дисбактериоз, гормональный фон и др.). Среди симптомов - зуд и жжение в половых органах, неприятно пахнущие выделения, рези при мочеиспускании.
Существует также термин "ХУГИ" (хроническая урогенитальная инфекция), обобщающий различные мочеполовые инфекции. ХУГИ способна вызвать развитие такие недугов, как хронический цистит, аднексит, простатит, пиелонефрит и провоцировать их регулярные рецидивы, а также вызвать мужское бесплодие и женское бесплодие.
К распространенным симптомам урогенитальных инфекций относятся:
- расстройства мочеиспускания (учащенное, затрудненное, сопровождающееся жжением, резями, зудом);
- боль, неприятные ощущения внизу живота;
- нетипичные выделения из уретры;
- нетипичные выделения из влагалища у женщин;
- покраснения, налет, пузырьки, эрозии и т.д. на наружных половых органах.
Как мы уже упоминали, многие ИППП зачастую долгое время протекают бессимптомно. При таком положении дел поводом пройти срочную диагностику урогенитальных инфекций должен стать сам факт незащищенного сексуального контакта со случайным партнером или бытового контакта с человеком, чей инфекционный статус вызывает разумные опасения.
Методы лабораторной диагностики урогенитальных инфекций
Выявить имеющуюся мочеполовую инфекцию можно несколькими распространенными способами. К таковым относятся:
Бактериологический посев - один из самых простых и доступных анализов (не применяется для диагностики вирусных инфекций). Исследуемый биоматериал: слюна, кровь, моча, кал, сперма, мазок. За трое суток до анализа необходимо избегать сексуальных контактов.
Утром перед сдачей анализа рекомендуется воздержаться от мочеиспускания и гигиены половых органов (за ночь бактерии успевают скопиться во влагалище у женщин или в простате у мужчин).
Микроскопический анализ (мазок на флору) - еще один из высокоинформативных методов лабораторной диагностики инфекций. Исследуемый биоматериал: мазок из уретры или влагалища.
В ходе анализа с помощью микроскопа можно увидеть возбудителя инфекции и провести его видовую идентификацию. Метод позволяет выявить некоторые половые (гонорея, трихомониаз) и неспецифические инфекции. Иногда к обычной микроскопии добавляется подсветка (реакция иммунофлюоресценции). Подготовка к исследованию аналогичная.
Иммуноферментный анализ (ИФА) - в сравнении с бакпосевом, более точное исследование, поскольку посредством его возможно выявление инфекционного агента даже в инкубационном периоде. Исследуемый материал: кровь из вены. Анализ сдается натощак, за несколько дней до него следует отказаться от приема фармпрепаратов (обсуждается с врачом).
ПЦР (полимеразно-цепная реакция) - на сегодня наиболее быстрый и точный метод выявления инфекций, позволяющий извлечь из сданного биологического материала ДНК микроба и идентифицировать его. ПЦР подходит для выявления практически всех возбудителей урогенитальной инфекции, погрешность данной методики составляет не более 5%. Исследуемый материал: кровь, моча или кал. Подготовка к анализу: та же.
- Комплексное исследование ИППП (Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis), количественное определение ДНК;
- Урогенитальные инфекции у мужчин (N.gonorrhoeae / C.trachomatis / M.genitalium / T.vaginalis // U.parvum/urealyticum/M.hominis // C.albicans/glabrata/crusei), количественное определение ДНК;
- Урогенитальные инфекции у женщин (N.gonorrhoeae / C.trachomatis / M.genitalium / T.vaginalis // U.parvum/urealyticum/M.hominis // C.albicans/glabrata/crusei // Бактериальный вагиноз), количественное определение ДНК;
- Комплексное исследование ИППП (Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis), качественное определение рибосомальной РНК методом NASBA.

Урогенитальными инфекциями или инфекциями мочевыводящих путей принято обозначать группу бактериальных, грибковых и вирусных заболеваний, приводящих к воспалению органов мочевыводящих путей и вызывающих широкий спектр воспалительных состояний. Инфекции мочевыводящих путей широко распространены во всем мире.
С этой проблемой каждый год к врачам обращаются десятки миллионов пациентов. Следует отметить, что наряду с инфекциями, передающихся половым путем, в данную группу заболеваний входит большое количество условно-патогенных инфекций. В совокупности урологических патологий именно условно-патогенные инфекции встречаются значительно чаще.
Достаточно часто урогенитальные инфекции рецидивируют, приобретают хроническое течение и приводят к тяжелым осложнениям. У женщин урогенитальные инфекции встречаются чаще, чем у мужчин, что обусловлено особенностями строения женской мочеполовой системы. В зависимости от вида инфекции, приводящей к развитию воспаления, нередко значительную роль в появлении заболеваний имеют: переохлаждение, простуды, злоупотребление алкоголем, нерациональное питание. Обычно пик урологических заболеваний увеличивается в холодное время года и нередко совпадает с эпидемией ОРВИ и гриппа.
Выделено три основных группы путей, при которых возможно заражение урогенитальными или мочеполовыми инфекциями:
– сексуальный контакт любого типа (вагинальный, оральный, анальный) без использования барьерных контрацептивов (презерватив),
– восходящая инфекция (попадание микробов с кожи в уретру или влагалище, и подъем до почек или яичников) в результате пренебрежения правилами гигиены,
– перенос с током крови и лимфы из других органов, в которых имеются различные заболевания воспалительного генеза (кариес, воспаление легких, грипп, колит, энтерит, ангина и т. д.).
Заболевания урогенитального тракта, обусловленные инфекциями мочевыводящих путей
К мочеполовым инфекциям относят целый ряд заболеваний, при которых поражаются различные отделы, как мочевыделительной, так и половой систем. При этом возбудители могут относиться к разным по патогенности группам. К заболеваниям, передающимся половым путем, относят группу, которая имеет соответствующий путь распространения, но может поражать многие органы, причем разделение инфекций определяется согласно типу возбудителя. Мочеполовые инфекции могут вызываться огромным количеством микроорганизмов, среди которых есть чисто патогенные и условно-патогенные. Патогенные микробы всегда вызывают инфекционное заболевание, и никогда не находятся в составе нормальной микрофлоры человека. Условно-патогенные микроорганизмы в норме являются частью микрофлоры, могут вызвать инфекционно-воспалительный процесс при превышении нормальных показателей и (или) изменении своих свойств. Так, при наступлении каких-либо предрасполагающих факторов (снижение иммунитета, тяжелые соматические заболевания и др.) условно-патогенные микроорганизмы становятся патогенными, и приводят к инфекционно-воспалительному процессу.
Чаще всего мочеполовые инфекции вызываются следующими микроорганизмами:
•гонококк;
•уреаплазма;
•хламидия;
•трихомонада;
•стафилококки, стрептококки;
•кишечная палочка;
•грибки (кандидоз);
•клебсиеллы, листерии и протей;
•вирусы (герпес, цитомегаловирус, папилломавирус и т. д.).
Все вышеперечисленные инфекции в свою очередь делятся на специфические и неспецифические. Их деление основано на типе воспалительной реакции, развитие которой провоцирует микроорганизм-возбудитель. Так, ряд микробов формируют воспаление с отличительными чертами, присущими только этому возбудителю и этой инфекции, поэтому ее называют специфической. Если микроорганизм вызывает воспаление без каких-либо специфических симптомов и особенностей течения, то речь идет о неспецифической инфекции. Таким образом, речь идет о классификациях по разным признакам.
Согласно существующей классификации, под мочеполовыми инфекциями понимать следующие заболевания:
•уретрит (воспаление мочеиспускательного канала);
•цистит (воспаление мочевого пузыря);
•пиелонефрит или гломерулонефрит (воспаление почек);
•аднексит (воспаление яичников);
•сальпингит (воспаление маточных труб);
•эндометрит (воспаление слизистой матки);
•баланит (воспаление головки полового члена);
•баланопостит (воспаление головки и крайней плоти полового члена);
•простатит (воспаление предстательной железы);
•везикулит (воспаление семенных пузырьков);
•эпидидимит (воспаление придатка яичка).
Клинические проявления мочеполовых инфекций
Любая мочеполовая инфекция сопровождается развитием следующих симптомов:
переход на другую страницу
Таблица возбудителей, передаваемых при половых контактах (Институт Фурнье, Париж)
| ВОЗБУДИТЕЛЬ (бактерии) | НОЗОЛОГИЯ/КЛИНИЧЕСКИЙ СИНДРОМ |
| Treponema pallidum | Сифилис |
| Neisseria gonorrhoeae | Гонорея |
| Haemophilus ducreyi | Шанкроид (мягкий шанкр) |
| Chlamydia trachomatis (серотипы Д-К) (серотипы L1, L2, L3) | Урогенитальный хламидиоз Паховая (венерическая) лимфогранулема |
| Calymmatobacterium granulomatis | Донованоз ( гранулема паховая) |
| Mycoplasma hominis, Ureaplasma urealyticum, Mycoplasma genitalium | Микоплазменные инфекции |
| Gardnerella vaginalis, Bacteroides, Prevotella, Porphyromonas,Peptostreptococcus, Mobiluncus, Mycoplasma hominis | Бактериальный вагиноз |
| Shigella species | Урогенитальный шигеллез |
| Staphilococcus aureus, Streptococcus agalactiae (гр. B), Streptococcus pyogenus (гр. A), E. coli, Proteus, Klebsiella, Haemophilus influensae, Peptococcus, Peptostreptococcus | Инфекции, обусловленные гноеродными бактериями |
Таблица возбудителей, передаваемых при половых контактах (Институт Фурнье, Париж)
| ВИРУСЫ | НОЗОЛОГИЯ/КЛИНИЧЕСКИЙ СИНДРОМ |
| Herpes simplex virus | Генитальный герпес |
| Cytomegalovirus hominis | Цитомегаловирусная инфекция |
| Hepatitis A B virus | Вирусные гепатиты А, В |
| Papillomavirus hominis | Папилломавирусные инфекции |
| Pox virus (Molluscovirus hominis) | Контагиозный моллюск |
| Retro-virus VIH 1 VIH 2 | ВИЧ-инфекция / СПИД |
| ПРОСТЕЙШИЕ | |
| Trichomonas vaginalis | Урогенитальный трихомониаз |
| Entamoeba histolytica | Амебиаз |
| Lamblia (Giardia) intestinalis | Лямблиоз |
| ГРИБЫ Candida | Кандидоз |
| ЭКТОПАРАЗИТЫ Phthirus pubis | Лобковый педикулез |
| Sarcoptes scabiei | Чесотка |
МКБ- 10 Инфекции, передаваемые половым путем
| № n/n | Возбудитель | Нозология |
| 1 | Treponema pallidum | Сифилис |
| 2 | Neisseria gonorrhoeae | Гонококковая инфекция |
| 3 | Урогенитальный хламидиоз | Trichomonas vaginalis |
| 4 | Trichomonas vaginalis | Урогенитальный трихомониаз |
| 5 | Herpes simplex virus | Генитальный герпес |
| 6 | Papillomavirus hominis | Папилломавирусные инфекции |
| 7 | Chlamydia trachomatis (серотипы L1, L2, L3) | Паховая(венерическая) лимфогранулема |
| 8 | Haemophilus ducreyi | Шанкроид (мягкий шанкр) |
| 9 | Calymmatobacterium granulomatis | Донованоз ( гранулема паховая) |
Заболеваемость ИППП в России
- За последние 3-5 лет отмечен значительный рост числа больных ИППП (по некоторым нозологиям рост составляет до 200% в год)
- Отмечен более быстрый рост ИППП у женщин 20-29 лет, чем у мужчин
- Растет число заболевших ИППП подростков (17,5% всех зарегистрированных случаев заболеваний)
- Одной из наиболее распространенных ИППП является хламидиоз (в странах Европы урогенитальная инфекция, вызванная C.trachomatis, является самой распространенной ИППП**)
Урогенитальный хламидиоз - инфекционное заболевание, передаваемое половым путем Возбудитель – Сhlamydia trachomatis В странах Европы урогенитальная инфекция, вызванная C.trachomatis является самой распространенной ИППП*
* Европейское руководство по ИППП, 2004
Классификация урогенитального хламидиоза
- A56.0 Хламидийные инфекции нижних отделов мочеполового тракта
- A56.1 Хламидийные инфекции органов малого таза и других органов УГ системы
- A56.2 Хламидийная инфекция мочеполового тракта неуточненная
- A56.3 Хламидийная инфекция аноректальной области
- А56.4 Хламидийный фарингит
- A56.8 Хламидийные инфекции, передаваемые половым путем, другой локализации
- А74.9 Хламидийная инфекция неуточненная Эпидемиология урогенитального хламидиоза
В США ежегодно регистрируется свыше 600 000 больных урогенитальным хламидиозом.
В Великобритании распространенность хламидийной инфекции наиболее высока у 15-19 – летних женщин (800\100 тыс. населения),
В Швеции-1000\100 тыс. населения C.trachomatis выделяются у 12-60% женщин с воспалительными процессами слизистой оболочки шейки матки;
У 5-10% - при наличии симптомов уретрита;
У 20-70% при наличии ВЗОМТ.
Хламидии: репродуктивный цикл
Ретикулярные тельца (внутриклеточная форма)
Клинические проявления урогенитального хламидиоза у женщин*
до 80% случаев протекают бессимптомно; приблизительно в 30% случаев отмечаются:
- Слизисто-гнойный цервицит
- Гнойные выделения из влагалища
- Боль внизу живота
- Кровоточивость после полового акта или между менструациями
- Дизурия Признаки ВЗОМТ, хронические тазовые боли
* Европейское руководство по ИППП
Этиология ВЗОМТ
с преобладанием возбудителей, передаваемых половым путем
- N.gonorrhoeae…………………(25-50%)
- C.trachomatis…………………..(25-47%)
- Анаэробно-аэробные ассоциации:
Bacteroides spp.,
Peptostreptococcus spp.,
G.vaginalis, Str.spp., E.coli ………. (25-60%) - M.hominis?, U.urealyticum ?
Клинические особенности хламидийной инфекции у женщин
- Одновременное (последовательное) инфицирование различных отделов УГТ
- Частое сочетание C.trachomatis с другими возбудителями: N.gonorrhoeae, ВПГ, ВПЧ, генитальными микоплазмами, БВ-ассоциированными микроорганизмами, грибами Candida.
Клинические проявления урогенитального хламидиоза у мужчин*
редко протекает бессимптомно – в 75% случаев отмечаются:
- Выделения из уретры
- Дизурия
- Диспареуния
- Признаки эпидидимита и/или простатита
Методы лабораторной идентификации C.trachomatis и их эффективность
| Культура клеток | 40-85% |
| Прямая иммунофлуоресценция (ПИФ) с использованием моноклональных антител | 50-90% |
| Полимеразная (лигазная) цепная реакция (ПЦР) | 98% |
| Иммуноферментый анализ (ИФА) | 20-85% |
| РНК-ДНК-гибридизация | 70-85% |
| Методы амплификации нуклеиновых кислот (МАНК) | 70-95% |
Кратность исследований
- До назначения лечения
- Через 4 недели после лечения
- Далее – по показаниям
Дополнительные исследования:
- Обследование на другие ИППП
- Определение антител ВИЧ, гепатиту В и С
- Клинический анализ крови и мочи
- Биохимический анализ крови и мочи
- УЗИ органов малого таза
- Консультации соответствующих специалистов
- Иммунный статус
- Кольпоскопия
- Цитологическое исследование слизистой оболочки шейки матки
- Уретроскопия
Предполагается значение генитальных микоплазм (данные литературы)
| возбудитель | Нозология |
| U.urealyticum M.hominis M.genitalium | ВЗОМТ; спонтанные аборты; пиелонефрит; послеродовый и послеабортный сепсис; бесплодие; рождение детей с низкой массой тела; хронические заболевания легких, пороки развития, перитонит, септический артрит, менингит, менингоэнцефалит, абсцесс мозга. |
Установлено клиническое значение генитальных микоплазм
| Возбудитель | Нозология |
| U.urealyticum | Цистит - женщины, Уретрит- мужчины |
| M.hominis | Бактериальный вагиноз |
| M.genitalium | Уретрит-мужчины |
Лабораторная идентификация
| C.trachomatis | Генитальные микоплазмы |
| ПИФ Культуральный метод Молекулярно-биологические (ДНК,PCR, LCR) | Методы, позволяющие осуществить видовую идентификацию и оценку количественного содержания |
| Real-time PCR | Real-time PCR |
| ИФА (IgJ, IgA,IgM) |
Урогенитальный хламидиоз. Критерии назначения терапии
- Подтвержденная лабораторно инфекция, вызванная (генитальная, экстрагенитальная – конъюнктивит, проктит, фарингит)
- Инфекция, вызванная C.trachomatis у полового партнера
- Отсутствие возможности провести лабораторное исследование на C.trachomatis у пациента с подтвержденной инфекцией, вызванной Neiseria gonorrhoeae
- Отсутствие возможности провести лабораторное исследование на C.trachomatis у пациента с клиническими признаками хламидийной инфекции
Урогенитальный хламидиоз: критерии эмпирической терапии.
- Наличие симптомов хламидийной инфекции
- В анамнезе половой контакт с больным хламидийной инфекцией
- Наличие уретрита или эпидидимита у мужчин
- Диагноз цервицита или воспалительных заболеваний органов малого таза (ВЗОМТ) у женщин
- Наличие у сексуального партнера цервицита, ВЗОМТ, уретрита, эпидидимита, хламидийной или гонококковой инфекции
- Сексуальное насилие
- Выявление гонококкового уретрита, цервицита или проктита (в популяциях с высокой частотой хламидийной инфекции)
Текущие рекомендации
- Рекомендации ВОЗ
- Рекомендации CDC (Center for Disease Control and Prevention, США)
- Европейское руководство по ИППП
Текущие рекомендации выделяют схемы терапии
| Рекомендуемые | Альтернативные |
| Обеспечение наилучшего соотношения между необходимой эффективностью и доказанной безопасностью применения | Обеспечение приемлемых результатов лечения при отсутствии возможности использования рекомендуемых схем в силу различных обстоятельств |
Лечение урогенитального хламидиоза
| ВОЗ | СДС | Европейские рекомендации |
| Доксициклин - по 100 мг перорально 2 раза в день - 7 дней; азитромицин - 1 г перорально однократно; Амоксициллин по 500 мг 3 раза в день - 7 дней; Эритромицин по 500 мг перорально 4 раза в день - 7 дней | Азитромицин 1 г перорально однократно; Доксициклин по 100 мг, 2 раза в день - 7 дней; Эритромицин - основание по 500 мг 4 раза в день -7дней; Эритромицин – этилсукцинат по 800 мг перорально 4 раза в день - 7 дней; Офлоксацин по 300 мг 2 раза в день – 7 дней; Левофлоксацин по 400 мг 1 раз в день - 7 дней | Азитромицин - 1 г перорально, однократно; Доксициклин по 100 мг, 2 раза в день внутрь - 7 дней; Эритромицин-основание по 500 мг 4 раза в день-7дней; Кларитромицин по 250 мг перорально, 2 раза в день - 7 дней Офлоксацин по 300 мг, 2 раза в день – 7 дней; Рокситромицин по 150 мг перорально, 2 раза в день - 7 дней; |
Терапия урогенитального хламидиоза
- Рекомендуемые схемы:
- Доксициклин - по 100 мг внутрь 2 раза в день в течение 7 дней
- Азитромицин - 1,0 внутрь однократно
- Кларитромицин - 250 мг 2 раза в сутки в течение 7 дней
- Эритромицин основание - 500 мг внутрь 4 раза в сутки в течение 7 дней
- Рокситромицин - 150 мг внутрь 2 раза в сутки в течение 7 дней
- Офлоксацин - 200 мг внутрь 2 раза в сутки в течение 7 дней
Макролиды
Макролиды (оказываемые эффекты)
Макролиды (механизм действия)
Блокада синтеза белка в рибосоме микробной клетки (М - точка приложения действия макролидов)
Сравнительная активность антибиотиков-макролидов in vitro, МИК 90, мкг/л1
| Штамм | джозамицин | азитромицин | кларитромицин | рокситромицин |
| Chlamydia trachomatis | 0.015 | 0.125 | 0.007 | 0.03 |
| Ureaplasma urealyticum | 1 | 1 | 1 | 1 |
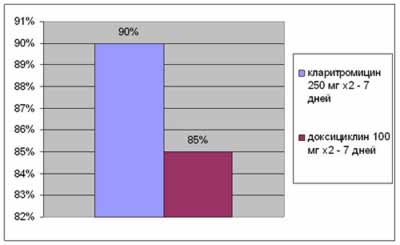
Сравнительное изучение эффективности кларитромицина и доксициклина при лечении больных негонококковым уретритом/слизисто-гнойным цервицитом
Сравнительный анализ эффективности азитромицина и кларитромицина при лечении больных хроническим простатитом у больных урогенитальным хламидиозом (n = 123)
| Микробиологическая эффективность | Клиническая эффективность | ||||
| Результат | Азитромицин 4,5 г3 недели | Кларитромицин 500 мг х2 – 15 дней | Результат | Азитромицин 4,5 г3 недели | Кларитромицин 500 мг х2 – 15 дней |
| Эрадикация | 68,75 | 66,77 | Излечение | 69,57 | 71,11 |
| Рецидив | 31,25 | 33,33 | Неуспех лечения | 30,43 | 28,85 |
Сравнительная чувствительность штаммов C.trachomatis к антибиотикам макролидам*
Препарат % чувствительных штаммов
Клацид - быстрый противовоспалительный эффект
Клацид блокирует процесс распространения инфекции уже в первые 2-4 часа после приема препарата, что обусловлено - быстрым захватом кларитромицина моноцитарными клетками с последующей активацией медиаторов моноцитов, вызывающих гибель бактерий (антибактериальный эффект in-vitro наступает только через 24 часа)
Клацид: иммуномодулирующий эффект
- Кларитромицин повышает активность клеток Т-киллеров
- Кларитромицин повышает количество Т-клеток, продуцирующих гамма-интерферон и интерлейкин 4
- Кларитромицин повышает количество Т-хелперов при иммуносупрессии вследствие химиотерапии опухолей в эксперименте, (является перспективным препаратом при адьювантной химиотерапии рака)
Это новая, уникальная упаковка, специально разработанная для лечения урогенитального хламидиоза обоих партнеров

500 мг х 1 раз в сутки – 7 дней
500 мг х 1 раз в сутки – 7 дней
Действующее вещество кларитромицин пролонгированного действия
Лекарственная форма таблетки 500 мг
Способ применения один раз в сутки
Количество таблеток в упаковке 2 х 7=14
Ведение половых партнеров
- Все партнеры, находившиеся в половом контакте с больным в течение 60 дней до установления диагноза подлежат обязательному обследованию и лечению
- Не рекомендуются сексуальные отношения в период лечения, а также диспансерного наблюдения (до установления контроля излеченности)
- Показано использование презерватива
Клацид® СР (кларитромицин) - Досье препарата
Читайте также:



