Причины обострения хронической одонтогенной инфекции
Заболевания зубов – проблема с которой приходится сталкиваться каждому человеку. Кариес способен испортить улыбку, но опасность несут одонтогенные инфекции, являющиеся следствием кариозного разрушения. Кариесом страдают люди независимо от пола и возраста. Одонтогенные инфекции приводят к тяжелейшим инфекционным воспалениям сердца, мозга, носоглотки и пр.
Понятие одонтогенных инфекций

Одонтогенные инфекции – это такие заболевания, которые относятся к отдельной группе патологий, связанных с неправильным или несвоевременным стоматологическим лечением. Заболевание у детей сопровождается появлением отека, боли, чувства жжения в пораженной области и возникает при проникновении в организм болезнетворных микроорганизмов, обусловленных развитием воспаления, исходящего от зубов.
Чистая культура микроорганизма стафилококка способствует развитию околочелюстных разлитых гнойных воспалений клетчатки. Патогенная культура стафилококка вызывает появление воспалительного процесса костного мозга челюстей.
В воспаленном очаге присутствуют микроорганизмы, живущие в отсутствии кислорода и не образующие спор. Они определяют индивидуальный облик воспалительного процесса и характерную разновидность операционного поля: слой бурого налета мертвых тканей, гнилостное разложение, воспринимаемое обонянием. Аспорогенные анаэробы не восприимчивы к препаратам, предназначенным для борьбы с бактериями и их уничтожением.
Причины возникновения
Такое заболевание возникает по причине несвоевременного обращения в стоматологические клиники. Фактором, провоцирующим начало болезни, является:
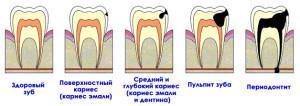
поражение зуба кариесом,- воспаление внутренних тканей зуба (пульпит),
- перидонтит.
Причиной быстрого размножения микроорганизмов и проникновения из больных зубов в окружающие ткани является деятельность стафилококка: белого и золотистого. Процесс протекает при поражении стафилококком, но может проходить в комбинации со стрептококком или иной патогенной флорой. В общей патологии отмечают взаимосвязь наличия одонтогенной инфекции и ее переход в тяжелую форму с состоянием организма пациента.
Присутствие вялотекущих хронических болезней или наличие в этиологии и патогенезе основного заболевания приводит к обострению и возникновению осложнений. Это нарушение обменных процессов, новообразования в тканях организма, воспаления, вызванные палочкой Коха и пр. Самолечение и злоупотребление лекарственными препаратами способствуют угнетению иммунитета, организм перестает бороться с инфекцией.
Локализация заболевания
Воспалительный процесс начинается при одонтогенных местных и разлитых по клетчатке гнойных образованиях на фоне вялотекущего воспаления периодонта в момент обострения. Воспаление мягких тканей из-за затрудненного прорезывания зубов у детей и местное гнойное поражение тканей пародонта провоцируют начало заболевания. Разрушенная коронка зуба с разложившимися тканями дентина и наличием сформировавшегося разряжения в окружающих корень тканях становятся источником боли.
ЧИТАЕМ ТАКЖЕ: какие существуют идиопатические заболевания пародонта?
Начальные симптомы воспаления тканей, окружающих челюсть, проявляются в области зуба, пораженного некротическим процессом. Степень проявления симптомов зависит от объема разрушений окружающей костной ткани и минерализации межклеточного вещества.
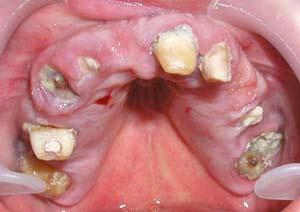
Остро текущее заболевание обуславливается областью определенного места нахождения инфицированного зуба и окружающего зуб воспалительного процесса. Хроническое воспаление окружающих корень зуба тканей или обострившийся процесс имеют гнойное течение.
В воспалительный процесс вовлекаются костная ткань и костный мозг. Острое воспаление костного мозга одонтогенного происхождения – это гнойное поражение тканей, окружающих корень зуба, одного или нескольких зубов и кости челюсти. Гнойное воспаление разливается по клетчатке мягких челюстных тканей и провоцирует их отек, вызывает воспаление надкостницы и образование абсцесса.
Пути распространения
Пути распространения инфекции, вызванной поражением зубов у детей:
- контакт,
- распространение инфекции по кровеносному руслу,
- распространение инфекции по лимфатической системе.
Проникновение инфекции одонтогенного характера в ЧЛО (челюстно-лицевую область) по кровеносному руслу – распространенный путь инфицирования организма. Кости лицевого скелета человека пронизаны огромным количеством мелких и крупных кровеносных сосудов. При всех воспалительных процессах, возникающих в коронковой части пульпы и переходящих в корень, образуется местное уплотнение и увеличение объема тканей. Это происходит за счет скопления эритроцитов, лейкоцитов и клеток новообразования. Возбудители инфекционного процесса выделяют в экссудат токсины, которые разносятся по организму лимфатической системой и кровью.
Диагностические методы

Болевые ощущения в области шейных мышц и лицевой зоны пациенты не связывают с разрушенными зубами. С проблемами обращаются к неврологу или хирургу общей практики.
Определить происхождение патологического одонтогенного процесса сложно. Для постановки диагноза необходим скрупулезный опрос пациента. История возникновения болезни, заболевания, предшествующие развитию процесса и тщательное обследование больного в совокупности помогут установить причину происхождения воспаления.
Если в анамнезе выявляется травма, или визит к стоматологу осуществляется по поводу лечения или удаления зубов, проводится санация полости рта, как ключевого источника болезни.
Для обследования пациента применяют ультразвуковое исследование, определяющее местонахождение абсцесса или флегмоны. Используется компьютерная томография, исследуются пораженные ткани.
Эта анатомическая область в организме человека визуально не доступна. Для полной картины обследуемого пациента требуются посевы, определяющие микробную составляющую инфекционного процесса, чувствительность бактерий к лечебным препаратам. Лабораторные анализы помогают определить степень инфицирования всего организма.
Классификация одонтогенных инфекций и их симптоматика
Заболевания делятся по локализации в определенной анатомической области:
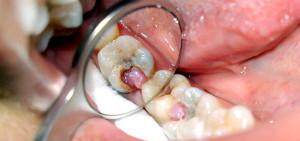
разложение твердых тканей и пульпы зуба (классическое одонтогенное заболевание),- воспаление слизистой оболочки полости рта и тканей, окружающих зуб (пародонтальное заболевание) (см. также: причины и симптомы пародонтальной кисты),
- не одонтогенные процессы, протекающие при поражении слюнных желез и слизистых оболочек полости рта.
ИНТЕРЕСНО: как в норме выглядит слизистая оболочка полости рта?
Представленные выше инфекции могут стать фактором развития тяжелых осложнений в полости черепа, в заглоточном пространстве и средостении с угрозой для жизни. При распространении инфекции по кровеносному или лимфатическому руслу поражаются клапаны сердца, и может развиться септическое состояние.
Это воспаление окружающих тканей коронки и корня зуба. Процесс вялотекущий, возникающие боли приступообразные, усиливающиеся при перкуссии и надавливании на зуб. При обострении процесса боль усиливается, общее состояние ухудшается, поднимается температура. Применение противовоспалительных препаратов при данных симптомах способствует купированию процесса. В противном случае необходимо обращение к хирургу.
При хроническом воспалении в окружающих больной зуб костных тканях и воспалении слизистой оболочки развивается остеомиелит. Поражение захватывает всю костную систему организма. Симптомы заболевания:
- болезненное состояние,
- боль равномерная, постоянная,
- уплотнение региональных лимфатических узлов,
- повышенная температура,
- покраснение десны,
- несвежее дыхание.
Воспаление надкостницы по типу протекания процесса бывает двух видов. Простое – вялотекущий процесс в надкостнице в области пораженного зуба. Периодически возникают болевые ощущения при надкусывании без изменения общего состояния пациента.
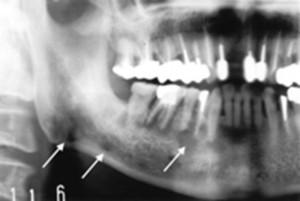
Гиперпластическое воспаление протекает с изменением костной ткани в области больного зуба в сторону увеличения. В этой области периодически появляются боли. Цвет тканей в районе гипертрофического уплотнения бледно-розовый. Постукивание по зубу отрицательное. Коронка зуба разрушена, или стоит пломба. Есть реакция со стороны региональных лимфатических узлов, они увеличены в размере и болезненные. На снимке четко выражен остеогенез в очаге поражения. На верхушках корней воспаленного зуба просматривается разрежение. Основная костная ткань челюсти без патологических изменений.
Перикоронит сопровождает процесс постепенного выхода коронок зубов над поверхностью альвеолярного отростка челюсти и десны (рекомендуем прочитать: перикоронит: способы лечения в домашних условиях). Во рту проживает множество микробов. Появление раневой поверхности способствует активному развитию инфекционного процесса. Если прорастающий зуб не смог преодолеть слизистую оболочку вокруг коронки, образуется капюшон, из-под которого вытекает гной. Процесс сопровождается болью, распространяющейся по всей половине лица.
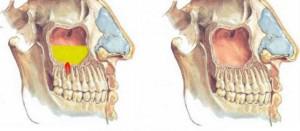
Или воспаление гайморовой пазухи. При воспалительных процессах в жевательных зубах верхней челюсти или при удалении верхнего зуба происходит инфицирование гайморовой пазухи. Лечение синусита производится в условиях стационара стоматологом-хирургом и отоларингологом. Одонтогенный гайморит бывает только односторонним — со стороны больного зуба.
Возникает синусит при:
отсутствии санации полости рта,- наличии хронического воспаления на верхних зубах,
- появлении кист на верхушках корней жевательных зубов,
- анатомических особенностях строения верхней челюсти,
- попадании инородного тела в саму пазуху.
Гайморит сопровождается сильными болями. В условиях стационара лечение начинают с удаления причинного зуба. Отоларинголог назначает комплексную терапию из антисептиков, антибиотиков и ферментов.
Степень поражения мягких тканей в данных случаях зависит от состояния иммунной системы пациента. При сильном иммунитете зона поражения будет иметь ограниченные контуры и протекать по типу абсцесса.
При ослабленном иммунитете и запущенных хронических процессах зубочелюстной системы может развиться флегмона, для которой характерно отсутствие четких границ воспаления. По консистенции разлитое воспаление сначала мягкое, затем ткани уплотняются. Собравшийся в капсуле серозно-гнойный экссудат может прорвать оболочку и разнестись кровотоком по всему организму, вызвать общее септическое состояние, что может привести к летальному исходу.

Заболевание по этиологии, симптомам и протеканию процесса идентично местному гнойному воспалению тканей (абсцессу). Отличие — воспалительный очаг имеет патологический канал для выхода гнойного содержимого из полости на поверхность. Это может быть слизистая оболочка рта или наружный кожный покров в области проблемных зубов. Течение процесса бессимптомное. При выделении гноя из свищевого хода возникает дискомфорт.
Особенности лечения
Лечение должно быть комплексным. Назначаются противобактериальные препараты, стимулирующие силы организма больного. Также используют патогенетическую терапию, регулирующую патофизиологические процессы в воспалительном очаге. Необходимо провести симптоматическое лечение, корректирующее нарушенные функции организма.
Главные задачи, которые ставит для себя врач при лечении больного:
- предупреждение септикопиемических осложнений,
- профилактика остеомиелита,
- предотвращение распространения инфекции на соседние ткани.
ИНТЕРЕСНО: остеомиелит нижней челюсти: симптомы и фото
Лечение начинается с осмотра ротовой полости, затем вскрывается гнойник. Чтобы убить анаэробные бактерии, врачу необходимо провести все необходимые мероприятия для создания оттока гноя, чтобы дать возможность поступлению губительного для микробов кислорода.
В каждом отдельном случае процедура вскрытия гнойника имеет свои особенности. Неопытный врач может навредить пациенту, так как обычно гнойники локализуются в областях с крупными кровеносными сосудами и нервными окончаниями, любое их повреждение несет угрозу для жизни человека. Чтобы избежать подобных проблем, врач, проводя пункцию, может прибегнуть к помощи УЗИ. Также пациенту необходимо ввести нужные антибиотики, иначе лечение не даст нужных результатов.
Эффективность лечения хронической формы одонтогенных очагов, согласно общей патологии, напрямую зависит от того, насколько качественно была проведена первичная очистка. Свою эффективность в этом вопросе показали препараты, где главным действующим веществом является гидроксид кальция и антибиотики группы полимиксинов, аминогликозидов и нитроимидазолов. Применение данных препаратов позволяет оптимизировать процесс лечения, а также осуществить стандартизацию параметров проводимых инструментальных и медикаментозных мероприятий. В этом случае вероятность рецидива заметно снижается.
Возможные осложнения
В том случае, если больной относится к своему здоровью без должного уважения и приступает к лечению одонтогенных очагов воспаления слишком поздно или терапия проводится не должным образом, тогда инфекция распространяется по организму.
Токсическое воздействие может вызвать осложнения: инфекционное поражение почек, сердечно-сосудистой системы, повреждение головного мозга. При высокой вирулентности микроорганизмов токсическое воздействие на организм может привести к летальному исходу.
Профилактические мероприятия
Не стоит подвергать свой организм столь коварному заболеванию как одонтогенная инфекция. Внимательно следите за состоянием полости рта и посещайте кабинет стоматолога минимум раз в полгода.
В качестве профилактики выступает ежедневная чистка зубов, причем дважды: в утренние часы и перед сном. К выбору зубной щетки необходимо подходить основательно, подбирая жесткость щетины в соответствии с нынешним состоянием десен. Лучше не использовать щетку более двух месяцев подряд.
[youtube.player]Нередко после лечения зубов у пациентов возникают одонтогенные инфекции. Что это такое? После неудачной терапии кариеса, пародонтита или пульпита бактерии могут попасть в другие органы и вызвать воспалительный процесс. Это отмечается и при запущенных стадиях стоматологических заболеваний, если больной не обращается к врачу и не занимается лечением. Такие патологии довольно опасны и в тяжелых случаях могут стать причиной заражения крови - сепсиса.
Классификация
Выделяют несколько видов бактериальных заболеваний, первопричиной которых становится попадание микробов в полость зуба:
- В первую группу входят истинно одонтогенные инфекции. Что это такое? К этому виду патологий относятся воспаления, развивающиеся непосредственно в полости зуба. К ним относится кариес и пульпит.
- Во вторую группу входят болезни, развивающиеся в близлежащих тканях: полости рта и периодонте. К таким патологиям относится гингивит, стоматит, периодонтит.
- В третью группу входят болезни горла и придаточных пазух носа, а также тканей шеи, лимфоузлов, мозга и костей. Воспалительный процесс образуется в довольно отдаленных органах. В этих случаях бывает очень трудно определить этиологию одонтогенных инфекций. Пути распространения бактерий проходят по лимфатическим и кровеносным сосудам. Вместе с током крови или лимфы инфекция попадает в другие органы и вызывает воспаление.
Причины
В больном зубе образуется первичный одонтогенный очаг инфекции. Возникает местное воспаление. Это является причиной таких болезней, как кариес, пульпит, пародонтит.
Если пациент откладывает визит к стоматологу, то инфекция распространяется на близлежащие ткани. Также бактерии могут попасть через кровь и лимфу в отдаленные органы. Чаще всего причиной хронических и острых одонтогенных инфекций являются запущенные болезни зубов.

Воспаления в различных органах могут развиться и при некачественном лечении зубов. Неудачно проведенное пломбирование или удаление больного зуба может спровоцировать инфекционный процесс в других тканях. В этом случае врачам бывает очень сложно определить этиологию болезни. Необходимо тщательно изучать анамнез пациента, чтобы выявить все перенесенные стоматологические процедуры.
Группы риска
Острые и хронические одонтогенные инфекции чаще всего развиваются у больных со сниженным иммунитетом. В группу риска входят следующие категории пациентов:
- дети;
- люди старше 60 лет;
- больные со злокачественными опухолями (особенно после химиотерапии);
- пациенты, принимающие цитостатики и кортикостероиды (эти препараты снижают иммунитет);
- люди с тяжелыми внутренними болезнями (сахарным диабетом, патологиями печени, почек и сердца);
- больные с гепатитом и ВИЧ-инфекцией.
Всем вышеперечисленным группам больных необходимо своевременно посещать стоматолога. Запускать болезни зубов при сниженном иммунитете очень опасно.
Возбудители
Врачи нередко сталкиваются с высокой устойчивостью возбудителей одонтогенных инфекций. Что это такое? Со временем бактерии вырабатывают невосприимчивость к многим видам антибиотиков. Это создает большие трудности при лечении таких заболеваний. Поэтому очень важно назначить наиболее эффективный антибактериальный препарат. Обычно в терапии используют антибиотики, воздействующие на широкий круг бактерий.
Чаще всего возбудителями патологий одонтогенного происхождения являются следующие бактерии:
- стрептококки;
- золотистый стафилококк;
- пневмококки;
- фузобактерии;
- энтеробактерии.
Кроме этого, одонтогенные воспаления могут быть вызваны грибковыми микроорганизмами (актиномицетами) или простейшими. В этом случае возникает тяжелое поражение лимфоузлов.
Чаще всего отмечается комбинированное происхождение одонтогенных инфекций. Что это такое? Воспалительный процесс может быть вызван не одним микроорганизмом, а сразу несколькими. Ведь, как известно, в полости рта обитает большое количество бактерий. В большинстве своем они являются условно-патогенными, они приводят к воспалению только при сильном снижении иммунитета.

Возможные заболевания
К возникновению одонтогенных инфекций обычно приводят нагноения в полости рта. Например, если в результате нелеченного кариеса у пациента возникает флюс (нагноение надкостницы), то такая патология очень часто приводит к появлению вторичных очагов воспаления. У пациентов могут диагностироваться следующие заболевания:
- флегмона тканей лица и шеи;
- воспаление мягких тканей дна ротовой полости (ангина Людвига);
- менингоэнцефалит;
- тромбофлебит лицевых сосудов;
- гнойное воспаление лимфоузлов;
- медиастинит (воспаление средостения);
- остеомиелит костей;
- гайморит.

Самым тяжелым осложнением зубных инфекций является сепсис. При этом заболевании бактерии постоянно циркулируют в кровотоке, поражая разные органы. Одонтогенный сепсис нередко становится причиной летального исхода.
Симптоматика
Симптоматика одонтогенных инфекций может быть разнообразной. Клинические проявления зависят от разновидности патологии. Однако можно выделить общие признаки таких заболеваний:
- Лихорадка. При тяжелых гнойных воспалениях температура может повышаться до +40 градусов.
- Общая интоксикация организма. У пациента резко ухудшается самочувствие. возникает озноб, недомогание, ломота в суставах, головная боль.
- Болевой синдром. Возникает боль в пораженной области, при скоплении гноя появляется ощущение пульсации.
- Отек. Пораженная область припухает и краснеет.

Признаки воспалительной реакции в других органах нередко сопровождаются усилением боли в причинном зубе. Отмечается покраснение и припухлость десен, окружающих зубную ткань.
Если воспаление локализуется в области горла или полости рта, то у пациента нередко отекает язык и гортань. Человеку становится трудно говорить и дышать. Такая клиническая картина наблюдается, например, при ангине Людвига.
Диагностика
Как уже упоминалось, одонтогенные заболевания бывает сложно диагностировать. Поэтому врачу необходимо обращать внимание на состояние зубов больного. Нужно также тщательно изучать медицинскую карту пациента. Это поможет установить: проходил ли пациент стоматологическое лечение в недавнем прошлом.
Пациенту назначают клинические исследования крови и мочи. По анализам можно установить наличие воспаления. При инфекциях одонтогенного происхождения у больных увеличиваются показатели лейкоцитов и СОЭ.
Дополнительно проводят УЗИ и МРТ очага воспаления. Эти исследования особенно полезны при диагностике воспалительных процессов в области средостения. Такая патология практически незаметна при внешнем осмотре и пальпации.
Очень важно провести анализы на бактериологический посев. При этом важно не только выявить возбудителя, но и определить его чувствительность к антибактериальным лекарствам. Это поможет подобрать наиболее эффективный антибиотик.
Лечение
Лечение одонтогенных инфекций начинают с санации полости рта. Необходимо провести терапию первичного очага инфекции. Причинный зуб удаляют или пломбируют.
Затем проводят санацию вторичных гнойных полостей в других органах. Под анестезией проводят вскрытие абсцесса или флегмоны. В настоящее время такие операции делают эндоскопическим путем под ультразвуковым контролем. После надреза абсцесса гной удаляют, а воспаленную полость промывают асептическими растворами. При необходимости устанавливают дренажи для выведения экссудата.
После хирургического вмешательства приступают к антибактериальной терапии одонтогенных инфекций. Антибиотики назначают после получения результатов исследования биоматериала на бакпосев.Чаще всего назначают следующие препараты:
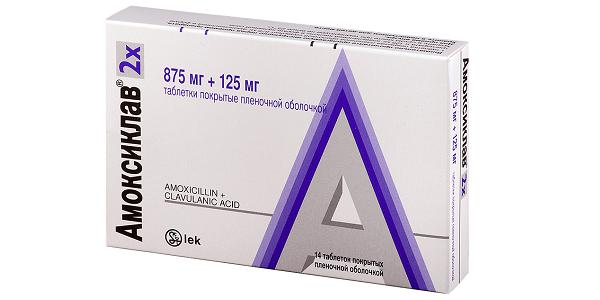
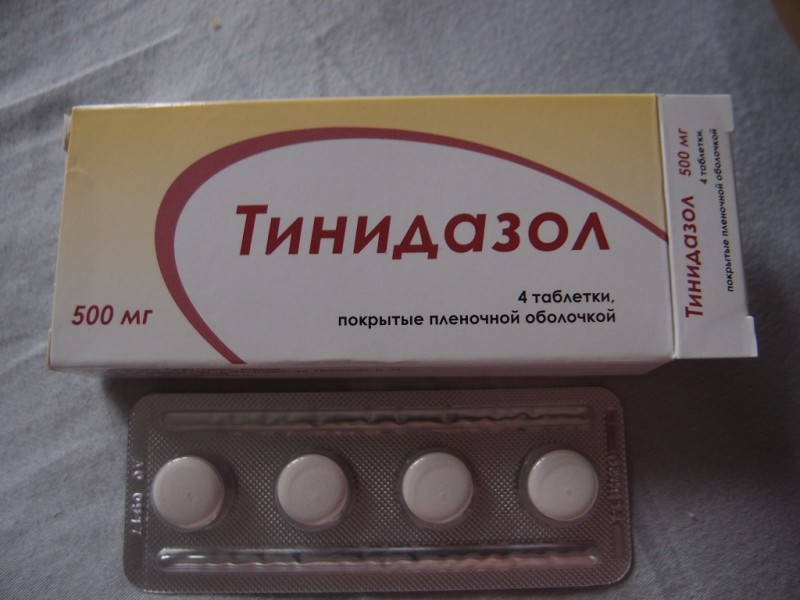
Эти антибиотики способны воздействовать на различные виды микроорганизмов. При необходимости в схему лечения включают антипротозойные препараты: "Трихопол", "Тинидазол", "Ко-тримаксазол". Они эффективны при воспалениях, вызванных простейшими и грибками.
Профилактика
Как предотвратить развитие одонтогенных инфекций? Необходимо вовремя проводить качественное лечение зубных патологий. Даже при небольшой боли в зубах нужно незамедлительно обращаться к стоматологу. Также нужно не менее 1 раза в год проходить профилактические осмотры полости рта.
При склонности к кариесу и пульпиту нужно регулярно очищать зубы от остатков еды. Зубную щетку следует заменять не реже 1 раза в месяц, иначе на ней могут скопиться бактерии.
Важно помнить, что порой даже небольшой кариес может привести к таким тяжелым осложнениям, как заражение крови и менингоэнцефалит. Ведь зубы находятся в непосредственной близости от головного мозга.
[youtube.player]
↑ Острый одонтогенный периостит челюсти
Острый одонтогенный периостит челюсти - острое гнойное воспаление надкостницы альвеолярного отростка или тела челюсти, при котором зона первичного инфекционно-воспалительного процесса ограничена пределами пародонта зуба, явившегося входными воротами инфекции.
При данном поражается надкостница альвеолярного отростка, тела челюсти. Чаще процесс развивается на нижней челюсти.
На нижней челюсти причиной развития острого гнойного периостита чаще всего являются первые большие коренные зубы, зуб мудрости. На верхней челюсти - от первых больших коренных зубов, первых малых коренных.
Cмешанная микрофлора: стрептококки, стафилококки различных видов, грамположительные и грамотрицательные палочки, реже - гнилостные бактерии.
Заболевание может являться осложнением острого или обострения хронического периодонтита, возникает при затрудненном прорезывании зубов, нагноении радикулярных кист, воспалении полуретенированных и ретенированных зубов, после травматического удаления зуба или иного вмешательства.
Общие неблагоприятные факторы: охлаждение, преутомление, стрессы.
В надкостнице макроскопически наблюдаются утолщение ее вследствие отека, разволокнение и частичное отслоение от подлежащей кости. Микроскопически она и прилежащие мягкие ткани инфильтрированы лейкоцитами, имеются сосудистые изменения: полнокровие сосудов, стаз и участки кровоизлияний в отдельных местах.
Включает с себя симптоматику, характерную для острого и обострившегося периодонтита (пульсирующая боль в области причинного зуба, усиливающаяся при накусывании зубом и перкуссии) и симптоматику, характерную для воспаления в надкостнице и в прилежащих к ней мягких тканях (сглаженность и гиперемия переходной складки за счет болезненного инфильтрата, иногда флюктуация в центре инфильтрата). Температура тела 37-38°, лейкоцитоз, может наблюдаться регионарный лимфаденит. Рентгенологически в острой стадии периостита поражение костной ткани и периоста не определяется.
Комплексное, состоит из оперативного вскрытия поднадкостничного гнойника и создание оттока экссудата, а также из консервативной лекарственной терапии.
Своевременное и правильно проведенное лечение заканчивается выздоровлением. При прогрессировании заболевания возможно развитие острого остеомиелита челюстей, абсцесса, флегмоны околочелюстных мягких тканей.
Профилактика: санация полости рта, лечение хронических одонтогенных очагов.
↑ Хронический одонтогенный периостит челюсти
Хронический одонтогенный периостит челюсти встречается редко, чаще развивается в надкостнице нижней челюсти и отличается местной гипергической воспалительной реакцией. Наблюдается у больных с первичными или вторичными иммунодефицитом.
После стихания острых явлений при остром гнойном периостите, особенно в случае самопроизвольного или недостаточного опорожнения гнойника, остается периостальное утолщение кости. Нередко хроническое поражение надкостницы возникает при рецидивирующих обострениях периодонтита. У детей и подростков может отмечаться первично-хроническое течение.
Морфологически при хроническом периостите развивается гипертрофия надкостницы вследствие хронического воспаления с выраженным продуктивным компонентом вначале за счет разрастания соединительной ткани, а затем оссификации ее. В зависимости от возраста больного, состояния, реактивности организма и длительности заболевания в участке пораженного периоста наблюдается образование костной ткани на разных стадиях созревания. Вначале преобладают остеоидные балки и грубоволокнистые трабекулы, отличающиеся беспорядочностью строения, в поздних стадиях может образовываться зрелая пластиночная кость.
Течение заболевания длительное, может продолжаться от 3-4 до 8-10 мес. и даже нескольких лет. Могут наблюдаться обострения.
При осмотре отмечается незначительное изменение конфигурации лица. Пальпаторно отмечается плотное безболезненное утолщение кости. Лимфатические узлы увеличены, плотны, безболезненны или слабоболезненны, чаще в поднижнечелюстной области. В области альвеолярного отростка обнаруживается периостальное утолщение челюсти, переходящее на тело нижней челюсти. В полости рта - отечная, гиперемированная слизистая оболочка и переходная складка в области 4-5 зубов. На рентгенограмме - периостальное утолщение челюсти, хорошо видны слоистое строение, иногда вертикальная исчерченность, а также беспорядочное строение новообразованной кости.
Удаление одонтогенного патологического очага, консервативная лекарственная терапия. Применяют физические методы лечения (ионофорез димедрола, димексида, хлорида кальция, йодида калия), лазерную терапию гелий-неоновыми лучами. При неэффективности лечения удаляют оссификат.
При хроническом периостите челюсти прогноз благоприятный. Процесс с надкостницы может переходить на кость и тогда развивается хронический гиперпластический остеомиелит.
Профилактика заключается в удалении хронических очагов одонтогенной инфекции, коррекции дисбаланса иммунитета.
[youtube.player]При нарушении целостности кожных покровов и слизистой оболочки, поражении краевого пародонта, а также при разрушении твердых тканей зуба со вскрытием его полости микробы внедряются в подлежащие ткани. Дальнейшая их судьба может быть различной. В одних случаях они погибают в зоне внедрения под воздействием факторов неспецифической и специфической (иммунной) защиты. В результате гибели и распада микроорганизмов происходит высвобождение из них токсических веществ — эндотоксинов, не характеризующихся четкой специфичностью. Вызывая повреждение тканевых структур, токсины тем самым обусловливают развитие воспалительной реакции, направленной в конечном итоге на окончательное уничтожение микробов. Однако часто микробы, внедрившиеся в ткани, приспосабливаются к новым условиям существования и начинают размножаться. Ряд из них продуцирует экзотоксины — вещества, обладающие ферментативными свойствами и способные избирательно поражать клеточные и межклеточные тканевые структуры макроорганизма, т.е. вызывать первичное повреждение — альтерацию.
Из поврежденных клеток высвобождаются протеолитические, гликолитические, липолитические ферменты, повреждающие клеточные мембраны, коллаген, протеогликаны, гликозаминогликаны. При этом высвобождаются медиаторы воспаления, основной мишенью которых становится микроциркуляторное звено сосудистого русла (Чернух А.М., 1979). Под влиянием медиаторов воспаления возникает кратковременный спазм приводящих артериол (рис. 1), сменяющийся вскоре их длительным расширением как в зоне первичного повреждения, так и вокруг нее, что клинически проявляется в виде гиперемии покровных тканей (кожи, слизистой оболочки).
Сдавление сосудов экссудатом Сдавление вен экссудатом Тромбоз вен Тромбоз артерий 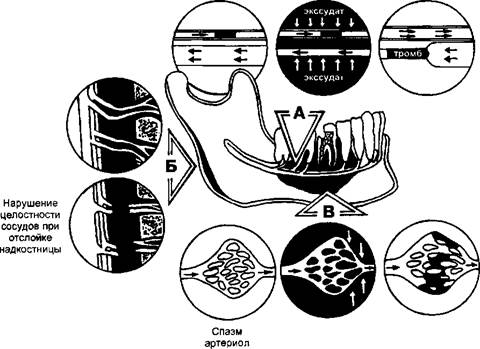 Сдавление венул и капилляров Тромбоз капилляров Рис. 1. Механизмы нарушения микроциркуляции в костной ткани при одонтогенных воспалительных заболеваниях. А — непосредственно на уровне микроциркуляторного русла, Б—вследствие внутрикостной гипертензии и сдавления сосудов (в первую очередь вен), В — вследствие сдавления внекостно расположенных отделов сосудов экссудатом, скапливающимся между костью и надкостницей. (А.Г. Шаргородский, 2002 г.) |
Затем наступает следующая фаза сосудистой реакции, характеризующаяся миопаралитическим расширением прекапилляров и капилляров, которая может перейти в венозную гиперемию с исходом в престаз, стаз (полное прекращение кровотока) и тромбоз сосудов.
Замедление кровотока сопровождается нарастанием концентрации факторов, повышающих проницаемость стенок микрососудистого русла, что обусловливает выход плазмы в ткани очага воспаления — экссудацию (Воложин А.И., 1998). Вслед за плазмой через сосудистую стенку в ткани очага воспаления путем диапедеза начинают проникать стимулированные лейкоциты. Направленная миграция лейкоцитов в зону повреждения (хемотаксис) приводит к появлению лейкоцитарного инфильтрата, состоящего преимущественно из полиморфноядерных лейкоцитов, которые обладают способностью к фагоцитозу и выделению медиаторов воспаления. В очаге воспаления полиморфноядерные лейкоциты в тесной связи с другими клетками (лимфоцитами, моноцитами, макрофагами, тучными и плазматическими клетками) фагоцитируют микроорганизмы.
Стимуляция лейкоцитов в виде активации лизосомальных ферментов и повышения проницаемости мембран лизосом, необходимая для фагоцитоза микроорганизмов, может становиться причиной их самопереваривания (аутолиза) и гибели. Наличие большого количества погибших лейкоцитов и других клеток характерно для гнойного воспаления.
Одновременно с этим процессом активно развивается следующий этап воспаления — пролиферация, обеспечивающая ограничение инфекционно-воспалительного очага и возмещение возникшего дефекта тканей.
Под влиянием поступающего в организм сывороточного белка, который обладает антигенными свойствами, происходит выработка антител, что и лежит в основе сенсибилизации организма. На таком фоне местное введение разрешающей дозы антигена сопровождается проникновением последнего в сосудистое русло, где образуется комплекс антиген+антитело.
Этот комплекс фиксируется на мембранах клеток сосудистого эндотелия, превращая их тем самым в клетки-мишени. Нейтрофильные лейкоциты, фагоцитируя иммунные комплексы, одновременно повреждают клеточную мембрану, что приводит к высвобождению лизосомальных ферментов; одновременно выделяются медиаторы воспаления. Это сопровождается активацией третьего фактора тромбоцитов и может стать причиной внутрисосудистого свертывания крови, приводящего к нарушению микроциркуляции и некрозу ткани (феномен Артюса-Сахарова).
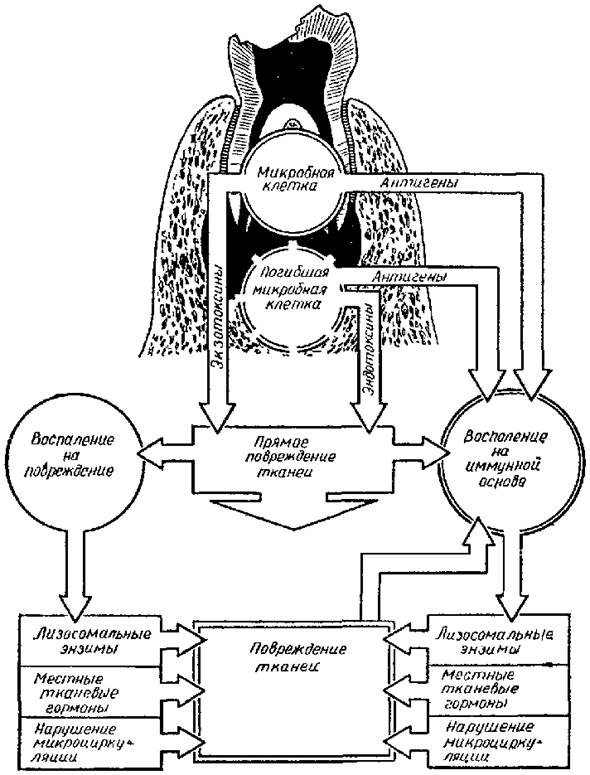
Рис. 2 Механизм повреждения тканей при развитии одонтогенного воспалительного процесса (А.Г. Шаргородский, 2002 г.)
Описанная иммунопатологическая реакция принимает участие и в патогенезе одонтогенной инфекции. В роли антигена в подобных случаях выступают продукты жизнедеятельности микробов, структурные элементы микробной клетки освобождающиеся после ее гибели. В сенсибилизированном организме повреждающее действие непатогенных микробов опосредовано через механизмы описанной выше иммунопатологической реакции (рис. 2). Сенсибилизации макроорганизма к стафилококкам и стрептококкам может предшествовать возникновению одонтогенного инфекционного процесса, т. е. сенсибилизация наступает под влиянием однотипной микрофлоры инфекционного очага любой другой. С проникновением микробов через дефект твердых тканей зуба в пульпу и особенно ткани пародонта сенсибилизация организма усиливается.
При развитии инфекционно-аллергического воспаления на месте внедрения микробов в пародонт за счет быстрого включения иммунных механизмов локализуется инфекционный очаг, что предупреждает генерализацию инфекции.
Особенностью одонтогенной инфекции является то, что организм больного не может самостоятельно, без соответствующих лечебных мероприятий, прекратить поступление микроорганизмов в пародонт через канал корня зуба. В лучшем случае происходит стабилизация процесса, в результате чего формируется хронический очаг одонтогенной инфекции, находящийся в состоянии динамического равновесия с организмом больного.
Нарушению установившегося равновесия между инфекционным очагом и организмом больного, причиной обострения воспалительных явлений и распространения инфекционного процесса за пределы его исходных границ способствует повышение вирулентности микрофлоры из-за нарушения путей оттока экссудата через канал корня вследствие случайного попадания в кариозную полость пищевых масс либо преднамеренной обтурации ее пломбировочным материалом. В инфекционном очаге повышается концентрация микробов, их токсинов и продуктов тканевого распада, которые по законам диффузии и осмоса в большей мере начинают проникать через соединительнотканную капсулу в прилежащие ткани. Здесь они могут оказать прямое повреждающее действие на тканевые структуры либо, проникая в сосудистое русло и, образуя иммунные комплексы, вызывать развитие реакции по типу феномена Артюса-Сахарова, т. е. локальный воспалительный процесс с явлениями альтерации.
Клинически это выражается в виде обострения хронического периодонтита либо развития другой формы острого одонтогенного воспаления. Кроме того, обтурация путей оттока создает благоприятные условия для развития анаэробной микрофлоры, что в конечном итоге может приводить к повышению вирулентности инфекционного начала.
Другой механизм нарушения равновесия между хроническим очагом одонтогенной инфекции и организмом больного связан с механическим повреждением соединительнотканной капсулы, что сопровождается повышением ее проницаемости. Это может иметь место при удалении зуба по поводу хронического периодонтита, при резкой чрезмерной перегрузке зуба. Давление, испытываемое при этом зубом, передается на инфекционный очаг и через жидкость, заполняющую межклеточные пространства, на соединительнотканную капсулу. Повреждение соединительнотканной капсулы под влиянием механической травмы, гидродинамического удара и повышение ее проницаемости сопровождаются распространением а микробов, их токсинов и продуктов тканевого распада за пределы инфекционного очаг. В сенсибилизированном организме это может вызвать развитие иммунопатологической реакции по типу феномена Артюса—Сахарова.
Повышение проницаемости соединительнотканной капсулы способствует также тому, что в инфекционный очаг в большем количестве проникают сенсибилизированные лимфоциты (лимфоциты-киллеры). В результате взаимодействия таких лимфоцитов с антигеном освобождаются лимфокинины, являющиеся эндогенными факторами повреждения.
Развитие обострения хронической очаговой одонтогенной инфекции может быть связано с изменением функционального состояния иммунологических систем, и иммунологической реактивности организма, т. е. с изменением способности организма реагировать на раздражитель, каковым является инфекционный очаг.
Развитию острых одонтогенных воспалительных заболеваний челюстно-лицевой области (также, как и других областей) часто способствуют переохлаждение, перегревание, физическое и эмоциональное перенапряжение, чрезмерное общее ультрафиолетовое облучение, обострение сопутствующих заболеваний. При этом повышается функциональная активность иммунологической системы: увеличивается содержание в крови специфических (антитела) и неспецифических гуморальных факторов, возрастает количество и повышается активность макрофагов; увеличивается концентрация комплемента, пропердина и антител в инфекционном очаге.
В результате предшествующего контакта с антигенами (бактериальными экзо- и эндотоксинами) тканевые структуры в зоне инфекционного очага оказываются сенсибилизированными. Встреча сенсибилизированных клеток-мишеней с антителами в присутствии комплемента вызывает их цитолиз. При этом за пределы клетки выходят лизосомальные ферменты, медиаторы воспаления и другие биологически активные вещества, что приводит к повреждению новых тканевых структур и развитию воспалительной реакции. Клинически это проявляется обострением течения хронической одонтогенной инфекции.
Дата публикования: 2015-07-22 ; Прочитано: 841 | Нарушение авторского права страницы
studopedia.org - Студопедия.Орг - 2014-2020 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.002 с) . 
Читайте также:


