При инфекциях лор-органов верхних и нижних отделов дыхательных путей
Инфекции дыхательных путей- Эти инфекции отличает легкость распространения возбудителя, что обусловливает ряд своеобразных черт в проявлениях эпидемического процесса: быстроту распространения заболеваний, возрастной состав больных, сезонность, колебания уровня заболеваемости по годам и др.
Инфекции дыхательных путей относят к антропонозам. Источником инфекции является больной человек, носитель. Многим инфекциям дыхательных путей присуща заразительность больных в скрытом периоде — в конце инкубации. Велика опасность больных как источников инфекции в продромальном периоде, гораздо больше, чем в период разгара болезни.
Объединяет группу инфекций дыхательных путей легко реализуемый аспирационный механизм передачи возбудителя, который включает три стадии.
Первая стадия — выделение возбудителя из зараженного организма — осуществляется при выдохе, разговоре, чиханье, кашле. Возбудитель с капельками слюны или слизи попадает во внешнюю среду — а именно воздух.
Вторая стадия — нахождение возбудителя во внешней среде — реализуется через капельную, капельно-ядрышковую или пылевую фазу аэрозоля.
Третья стадия — проникновение возбудителя в организм восприимчивых людей — происходит при физиологическом акте вдоха.
При выдохе, чиханье и разговоре выделяется в основном возбудитель, локализующийся в верхних дыхательных путях (слизистая рта, носа и носоглотки). При кашле выбрасывается
ЭПИДЕМИЧЕСКИЙ ПРОЦЕСС ИНФЕКЦИЙ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Проявления эпидемического процесса
Периодичность (цикличность) 3—5 лет или другие сроки
Сезонность осенне-зимняя (зимне-весенняя)
Возраст заболевших преимущественно детский контингент
Факторы, влияющие на заболеваемость:
- возрастная структура населения на конкретной административной
- формирование организованных коллективов
- наличие (отсутствие) средств вакцинопрофилактики
64 Классификация инфекций дыхательных путей.
Дыхательные пути делаться на верхние ( от носа до трахеи ) и нижние ( бронхи и лёгкие ) . В международной классификации болезни инфекции верхних и нижних дыхательных путей чётко разграничены .
Инфекции верхних дыхательных путей :
§ Ринит - воспаление слизистой оболочки носа, или обычный насморк ;
§ Назофарингит - воспаление задних отделов носа и глотки ;
§ Тонзиллит или тонзиллофарингит – воспаление ротоглотки . Проявляется болью в горле , першением , покашливанием, нарушением функции глотания
§ Ларингит или ларинготрахеит – воспаление гортани , трахеи . В связи с вовлечением в процесс голосового аппарата непременный атрибут ларингита - осиплость голоса вплоть до полной его утери ( афонии ) , для трахеита характерен грубый лающий кашель .
Инфекции нижних дыхательных путей :
§ Острый бронхит - воспаление в крупных бронхах , проявляется повышением температуры , кашлем , сначала сухим , затем влажным с усилением в утренние часы ;
§ Воспаление лёгких ( пневмония ) – чаще всего возникает как осложнение других респираторных инфекций . Характеризуется повышением температуры , кашлем , часто в ночное время , болью в грудной клетки , а у маленьких детей вялостью , отказом от еды .
В настоящее время известно более 200 микробов , способных поражать дыхательные пути . Большая часть из них - вирусы , самым опасным считается вирус гриппа . Сезон гриппа в России начинается в январе , и достигает своего пика в феврале Грипп отличается от других простудных заболеваний высокой температурой - до 40 0 С , появлением респираторных симптомов . Грипп опасен в первые сутки развитием тяжёлого токсикоза , вплоть до отёка головного мозга и судорог . На фоне гриппа может возникать вирусная пневмония , а так же другие осложнения .
Парагрипп - заболевание протекающее с невысокой температурой , часто проявляется ларингит . У детей вирус парагриппа нередко вызывает синдром крупа , возникающий при отёке гортани , что выражается в виде шумного затруднённого дыхания , лающего кашля и осиплости голоса .
Аденовирусная инфекция - респираторное заболевание , при котором выявляется выраженный коньюктивит , Может сопровождаться продолжительной высокой температурой , часто с присоединением ангина
Риновирусная инфекция - вирусное заболевание , проявляющееся преимущественно насморком .
Источник заражения - человек - больной или практически здоровый ( носитель , резервуар инфекционных возбудителей )
Болезнь передаётся - воздушно - капельным путём . Иммунитет не стойкий сохраняется в течении 1 года . Заболеть можно 2 – 3 раза . Болезнь длиться 2 – 5 , до 8 дней . Однако при неблагоприятных условиях ( отсутствие лечения, дополнительное переохлаждение ) , возможны пневмонии , поражения слизистых оболочек дыхательных путей , ложный круп .
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Заболевания дыхательных путей более распространены в сезон холодов. Чаще ими страдают люди с ослабленным иммунитетом, дети и пенсионеры преклонного возраста. Эти болезни делятся на две группы: заболевания верхних дыхательных путей и нижних. Эта классификация зависит от места локализации инфекции.

По форме различают острые и хронические заболевания дыхательных путей. Хроническая форма болезни протекает с периодическими обострениями и периодами затишья (ремиссии). Симптомы конкретной патологии в периоды обострения абсолютно идентичны тем, которые наблюдаются при острой форме этого же заболевания дыхательных путей.
Эти патологии могут носить инфекционный характер и аллергический.
Заболевания верхних дыхательных путей
Они чаще вызваны патологическими микроорганизмами, например бактериями (ОРЗ) или вирусами (ОРВИ). Как правило, эти недуги передаются воздушно-капельным путем от больных людей. К верхним дыхательным путям относятся носовая полость, глотка и гортань. Инфекции, попадающие в эти отделы дыхательной системы, вызывают заболевания верхних дыхательных путей:
Диагностируются все эти недуги круглогодично, но у нас в стране рост заболеваемости приходится на середину апреля и сентября. Подобные заболевания дыхательных путей у детей встречаются наиболее часто.
Ринит
Данное заболевание характеризуется воспалительным процессом слизистой полости носа. Ринит протекает в острой или хронической форме. Чаще всего его вызывает инфекция, вирусная или бактериальная, но причиной могут служить и различные аллергены. В любом случае характерным симптомом является отечность слизистой носа и затруднение дыхания.
Для начальной стадии ринита характерны сухость и зуд в полости носа и общее недомогание. Больной чихает, обоняние нарушено, иногда поднимается субфебрильная температура. Такое состояние может длиться от нескольких часов до двух суток. Далее присоединяются прозрачные выделения из носа, жидкие и в больших количествах, затем эти выделения приобретают слизисто-гнойный характер и постепенно пропадают. Пациенту становится легче. Дыхание через нос восстанавливается.

Ринит часто проявляется не как самостоятельное заболевание, а выступает в роли сопровождения других инфекционных болезней, таких как грипп, дифтерия, гонорея, скарлатина. В зависимости от причины, вызвавшей данное заболевание дыхательных путей, лечение направляется на ее устранение.
Синусит
Он чаще проявляется как осложнение других инфекций (корь, ринит, грипп, скарлатина), но может выступать и как самостоятельная болезнь. Выделяют острую и хроническую формы синусита. В острой форме выделяют катаральное и гнойное течение, а в хронической - отечно-полипозное, гнойное или смешанное.
Характерными симптомами как для острой, так и для хронической формы синусита являются частые головные боли, общее недомогание, гипертермия (повышение температуры тела). Что касается выделений из носа, то они обильные и имеют слизистый характер. Могут наблюдаться только с одной стороны, так бывает чаще всего. Это связано с тем, что воспаляются лишь некоторые придаточные пазухи. А это, в свою очередь, может указывать на то или другое заболевание, например:
Таким образом, синусит часто проявляется не как самостоятельное заболевание, а служит показательным симптомом другой патологии. В этом случае необходимо лечить первопричину, т. е. те инфекционные заболевания дыхательных путей, которые спровоцировали развитие синусита.
В случае если выделения из носа имеют место с обеих сторон, такая патология носит название пансинусит. В зависимости от причины, вызвавшей это заболевание верхних дыхательных путей, лечение будет направлено на ее устранение. Чаще всего применяется антибактериальная терапия.
В случае если синусит вызван хроническим гайморитом, при переходе острой фазы болезни в хроническую для быстрого устранения нежелательных последствий часто используют проколы с последующим промыванием препаратом "Фурацилин" или физраствором гайморовой пазухи. Этот метод лечения в короткий период избавляет пациента от мучащих его симптомов (сильной головной боли, отечности лица, повышения температуры тела).
Аденоиды
Эта патология появляется вследствие гиперплазии ткани носоглоточной миндалины. Это образование, входящее в лимфаденоидное глоточное кольцо. Расположена эта миндалина в носоглоточном своде. Как правило, воспалительным процессом аденоидов (аденоидитом) страдают только в детском возрасте (от 3 до 10 лет). Симптомами данной патологии служат:
- Затруднение дыхания.
- Слизистые выделения из носа.
- Во время сна ребенок дышит через рот.
- Может нарушиться сон.
- Появляется гнусавость.
- Возможно нарушения слуха.
- В запущенных случаях появляется так называемое аденоидное выражение лица (сглаженность носогубных складок).
- Появляются ларингоспазмы.
- Могут наблюдаться подергивания отдельных мышц лица.
- Деформация грудной клетки и черепа в лицевой части появляется в особо запущенных случаях.
Все эти симптомы сопровождаются одышкой, кашлем и, при тяжелом течении, - развитием анемии.
Для лечения этого заболевания дыхательных путей в тяжелых случаях применяют хирургическое лечение - удаление аденоидов. При начальных стадиях используют промывания дезинфицирующими растворами и отварами или настоями лекарственных трав. Например, можно использовать следующий сбор:
- Листья мать-и-мачехи.
- Трава зверобоя.
- Цветки календулы.
- Трава хвоща.
- Трава вереска.

Все ингредиенты сбора берутся в равных частях. Если какой-то составляющей не хватает, то можно обойтись тем составом, который имеется. Приготовленный сбор (15 г) заливают 250 мл горячей воды и кипятят на очень слабом огне 10 мин., после чего еще 2 часа настаивают. Приготовленное таким образом лекарство процеживают и в теплом виде используют для промывания носа или закапывают по 10-15 капель в каждую ноздрю.
Хронический тонзиллит
Эта патология возникает в результате воспалительного процесса небных миндалин, которое перешло в хроническую форму. Хроническим тонзиллитом часто страдают дети, в преклонном возрасте он практически не встречается. Эту патологию вызывают грибковые и бактериальные инфекции. Спровоцировать развитие хронического тонзиллита могут другие инфекционные заболевания дыхательных путей, такие как гипертрофический ринит, гнойный синусит, аденоидит. Причиной этой болезни может стать даже нелеченный кариес. В зависимости от конкретной причины, спровоцировавшей это заболевание верхних дыхательных путей, лечение должно быть направлено на устранение первичного очага инфекции.
В случае развития хронического процесса в небных миндалинах происходит следующее:
- Разрастание соединительной ткани.
- В лакунах образуются плотные пробки.
- Лимфоидная ткань размягчается.
- Может начаться ороговение эпителия.
- Лимфатический отток из миндалин затрудняется.
- Близлежащие лимфатические узлы воспаляются.
Хронический тонзиллит может протекать в компенсированной форме или декомпенсированной.

В лечении данного заболевания хороший эффект дают физиотерапевтические процедуры (УФ-облучение), местно применяются полоскания дезинфицирующими растворами ("Фурацилин", "Люголевый", 1-3% йодовый, "Йодглицерин" и др.). После полоскания необходимо миндалины орошать дезинфицирующими спреями, например, применяется препарат "Стрепсилс Плюс". Некоторые специалисты советуют вакуум-отсасывание, после которого также миндалины отрабатывают подобными спреями.
В случае выраженной токсико-аллергической формы этого заболевания и отсутствии положительного эффекта от консервативного лечения проводят хирургическое - удаление миндалин.
Ангина
Научное название этого недуга - острый тонзиллит. Различают 4 разновидности ангины:
В чистом варианте эти виды ангины практически не встречаются. Всегда присутствуют по крайней мере симптомы двух разновидностей этого недуга. Так, например, при лакунной в устьях некоторых лакун видны бело-желтые гнойные образования, а при фолликулярной сквозь слизистую оболочку просвечивают нагноившиеся фолликулы. Но в том и другом случае наблюдаются катаральные явления, покраснение и увеличение миндалин.
При любом виде ангины повышается температура тела, ухудшается общее состояние, появляется озноб и наблюдается увеличение лимфатических регионарных узлов.
Независимо от разновидности ангины применяют полоскания дезинфицирующими растворами и физиотерапию. При наличии гнойных процессов применяют антибактериальную терапию.
Фарингит
Эта патология связана с воспалительным процессом слизистой глотки. Фарингит может развиваться как самостоятельное заболевание или сопутствующее, например, при ОРВИ. Провоцировать эту патологию может прием слишком горячей или холодной пищи, а также вдыхание загрязненного воздуха. Выделяют острое течение фарингита и хроническое. Симптомы, которые наблюдаются при остром фарингите, таковы:
- Ощущение сухости в горле (в области глотки).
- Боль во время сглатывания.
- При осмотре (фарингоскопии) выявляются признаки воспалительного процесса неба и его задней стенки.
Симптомы фарингита очень похожи на признаки катаральной ангины, но, в отличие от нее, общее состояние пациента остается в норме, и повышение температуры тела отсутствует. При данной патологии, как правило, воспалительный процесс не затрагивает небные миндалины, а при катаральной ангине, наоборот, признаки воспаления присутствуют исключительно на них.
Хронический фарингит развивается при нелеченном остром процессе. Провоцировать хроническое течение могут и другие воспалительные заболевания дыхательных путей, такие как риниты, синуситы, а также злоупотребление курением и алкоголем.
Ларингит
При этом заболевании воспалительный процесс распространяется на гортань. Он может затрагивать отдельные ее участки или захватывать полностью. Часто причиной этого недуга становится голосовое перенапряжение, сильное переохлаждение или другие самостоятельные заболевания (корь, коклюш, грипп и др.).
В зависимости от локализации процесса на гортани могут быть выявлены отдельные участки поражения, которые становятся ярко-красными и отекают. Иногда воспалительный процесс затрагивает и трахею, тогда речь идет о таком заболевании, как ларинготрахеит.
Заболевания нижних дыхательных путей
Не существует четкой границы между верхними и нижними дыхательными путями. Символическая граница между ними проходит в месте пересечения дыхательной и пищеварительной систем. Таким образом, нижние дыхательные пути включают в себя гортань, трахею, бронхи и легкие. Заболевания нижних дыхательных путей связаны с инфекциями этих отделов дыхательной системы, а именно:
Трахеит
Это воспалительный процесс слизистой оболочки трахеи (она соединяет гортань с бронхами). Трахеит может существовать как самостоятельное заболевание или служить симптомом гриппа либо другого бактериального заболевания. Пациента при этом беспокоят симптомы общей интоксикации (головная боль, быстрая утомляемость, лихорадка). Кроме того, появляется саднящая боль за грудиной, которая усиливается при разговоре, вдыхании холодного воздуха и кашле. По утрам и в ночное время больного беспокоит сухой кашель. В случае сочетания с ларингитом (ларинготрахеит) голос пациента становится сиплым. Если же трахеит проявляется в сочетании с бронхитом (трахеобронхит), при кашле появляется мокрота. При вирусном характере заболевания она будет прозрачной. В случае присоединения бактериальной инфекции мокрота имеет серо-зеленый цвет. В этом случае обязательно для лечения используют антибактериальную терапию.
Бронхит
Эта патология проявляется как воспаление слизистой оболочки бронхов. Острые заболевания дыхательных путей любой локализации очень часто сопровождает бронхит. Так, при воспалительных процессах верхних дыхательных путей в случае несвоевременного лечения инфекция опускается ниже и присоединяется бронхит. Это заболевание сопровождается кашлем. В начальной стадии процесса это сухой кашель с трудно отделяемой мокротой. В ходе лечения и применения муколитических средств мокрота разжижается и откашливается. Если бронхит имеет бактериальную природу, для лечения применяют антибиотики.
Пневмония
Это воспалительный процесс легочной ткани. В основном это заболевание вызывается пневмококковой инфекцией, но иногда причиной может стать и другой возбудитель. Заболевание сопровождается высокой температурой, ознобом, слабостью. Часто больной испытывает боль в области поражения при дыхании. При аускультации врач может прослушать хрипы на стороне поражения. Диагностика подтверждается рентгенограммой. Это заболевание требует госпитализации. Лечение проводится с помощью антибактериальной терапии.

Альвеолит
Это воспалительный процесс терминальных отделов дыхательной системы - альвеол. Как правило, альвеолит - это не самостоятельное заболевание, а сопутствующее другой патологии. Причиной тому может служить:
- Кандидоз.
- Аспергиллез.
- Легионеллез.
- Криптококкоз.
- Ку-лихорадка.
Симптомами этой болезни служат характерный кашель, температура, выраженный цианоз, общая слабость. Осложнением может стать фиброзирование альвеол.
Антибактериальная терапия
Антибиотики при заболевании дыхательных путей назначаются только в случае бактериальной инфекции. Если природа патологии имеет вирусный характер, то антибактериальная терапия не применяется.
Чаще всего для лечения болезней дыхательной системы инфекционного характера используют препараты пенициллинового ряда, такие как медикаменты "Амоксициллин", "Ампициллин", "Амоксиклав", "Аугментин" и др.
В случае если выбранный препарат не дает нужного эффекта, врач назначает другую группу антибиотиков, например, фторхинолоны. К этой группе относятся препараты "Моксифлоксацин", "Левофлоксацин". Эти лекарственные средства успешно справляются с бактериальными инфекциями, которые устойчивы к пенициллинам.
Антибиотики группы цефалоспаринов наиболее часто используются для терапии респираторных заболеваний. Для этого применяются такие препараты, как "Цефиксим" (другое его название - "Супракс") или "Цефуроксим Аксетил" (аналогами этого препарата являются лекарства "Зиннат", "Аксетин" и "Цефуроксим").
Для лечения атипичной пневмонии, вызванной хламидиями или микоплазмами, применяют атибиотики группы макролидов. К ним относится препарат "Азитромицин" или его аналоги - медикаменты "Хемомицин" и "Сумамед".
Профилактика
Профилактика заболеваний дыхательных путей сводится к следующему:
- Стараться не находиться в местах с загрязненной атмосферной средой (вблизи автострад, вредных производств и др.).
- Регулярно проветривать свое жилище и рабочее место.
- В холодное время года при всплесках респираторных заболеваний стараться не находиться в местах скопления народа.
- Хорошие результаты дают закаливающие процедуры и систематические физические упражнения, утренние или вечерние пробежки.
- Если почувствовали первые признаки недомогания, не следует ждать, что все пройдет само, нужно обратиться за медицинской помощью.

Соблюдая эти простые правила профилактики заболеваний дыхательной системы, можно сохранить свое здоровье даже во время сезонных вспышек респираторных болезней.
[youtube.player]В статье рассмотрим современные антибиотики для лечения верхних дыхательных путей.
Инфекции верхних путей дыхательной системы способны распространяться на слизистые гортани и носоглотки, провоцируя появление неприятных симптомов. Антибиотик в таком случае должен подбирать врач, учитывающий чувствительность патогенной микрофлоры к лекарственному средству. Также выбранный медикамент должен накапливаться в эпителии респираторном, таким образом, создавая эффективную лечебную концентрацию.

Показания к применению и механизм выбора лекарственных средств
Антибиотики для верхних дыхательных путей используются при подозрении на наличие бактериального генеза патологии.
Показаниями к его применению становятся:
- риниты;
- осложненный тип ОРВИ;
- синуситы;
- пневмония,
- гайморит;
- назофарингит вирусного характера;
- ангины;
- аденоидит;
- ларингиты;
- тонзиллит;
- фарингиты.
После определения точного диагноза врач определяется, насколько целесообразно осуществление терапии антибиотиками. Перед назначением лекарственного средства проводят бактериологическое исследование. Для его проведения основой является биоматериал человека, который берется с задней стенки носоглотки и ротоглотки. Изучение мазка дает возможность определения уровня чувствительности патогенных микроорганизмов к влиянию лекарственных средств и правильно выбрать медикамент для лечения.
Если патологический процесс верхних путей дыхательной системы обусловлен грибковой или вирусной инфекцией, использование антибиотиков не способно обеспечить нужный терапевтический эффект. Применение таких лекарств в подобных случаях способно ухудшить ситуацию и усилить резистентность патогенов к лечению медикаментами.
Самые популярные антибиотики
Основное предназначение антибиотиков для верхних дыхательных путей – помочь человеческой иммунной системе в борьбе с разного рода болезнетворными микроорганизмами.
Препараты используются следующие:
- карбапенемы;
- пенициллины;
- цефалоспорины;
- фторхинолоны;
- макролиды.
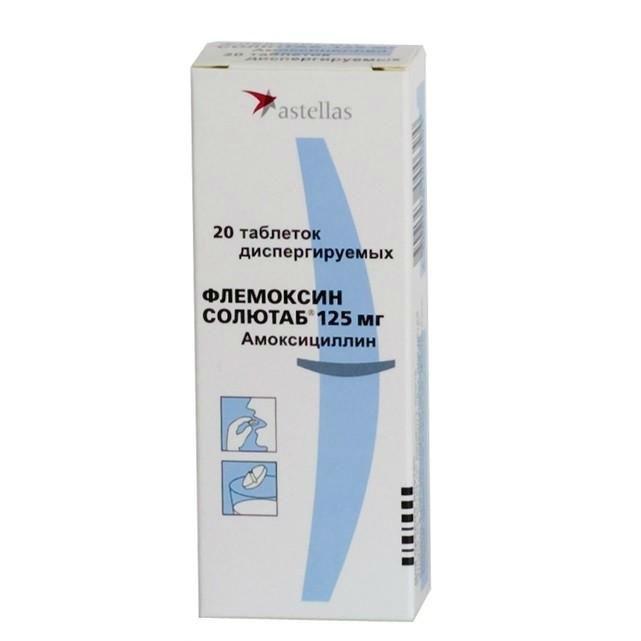
В соответствии с общепринятыми терапевтическими схемами лечения верхних дыхательных путей антибиотиками у взрослых и детей, средство принимается следующим образом: пациентам старше десяти лет и взрослым – от 500 до 750 миллиграммов, то есть две-три таблетки, два раза в сутки внутрь (можно разделить дозировку на три приема в день).

Лекарственное средство нежелательно применять лицам, у которых есть склонность к аллергической реакции на пенициллины, с тяжелыми болезнями печени или инфекционными мононуклеозом. В некоторых случаях медикамент вызывает побочные проявления, в числе которых чаще всего наблюдаются тошнота, аллергический дерматит и рвота. Также он может отрицательно действовать на функционирование печени.
Какое еще лечение верхних дыхательных путей антибиотиками у взрослых проводится?
Применение макролидов

Этот антибиотик для верхних дыхательных путей для детей подходит.
Если заболевание находится в средней или легкой стадии, назначается лекарство в капсулах. Его дозировка устанавливается в каждой конкретной ситуации врачом. В соответствиями с указаниями инструкции по использованию взрослыми пациентами, она может быть равна: в первый день лечения – 500 миллиграммам; со второго по пятый дни – по 250 миллиграммов.
Среди противопоказаний к применению антибиотиков-макролидов перечисляются желудочковая аритмия и нарушение деятельности почек и печени. Препарат не выписывают больным со склонностью к аллергической реакции на макролиды.
В тяжелых случаях болезней верхних путей дыхательной системы необходимое инъекционное введение препаратов-макролидов. Можно делать уколы только в медицинском учреждении и в такой дозировке, которая указана лечащим специалистом. Какие антибиотики для лечения инфекций верхних дыхательных путей еще можно купить?
Внутримышечно лекарство вводится при наличии следующих показаний: бронхита острого характера, ассоциированного с бактериальной инфекцией; острого отита; бактериального тонзиллита; гайморита.

Как долго принимать антибиотик для лечения инфекций верхних дыхательных путей?
Для терапии патологий, которые относительно легко проходят, хватает пятидневного лечебного курса. Осложненные инфекционные формы нуждаются в лечении в течение 2-3 недель.
Во время прохождения терапии антибиотиком могут появиться такие побочные эффекты, как:
- пищеварительные расстройства;
- высыпания на покрове кожи;
- нарушения деятельности желчевыводящих путей и печени;
- молочницы половых органов или кишечника.
Как проводится лечение фторхинолонами?
Последний способствует обеспечению дестабилизации ДНК-цепей болезнетворных микроорганизмов, вызывая тем самым их гибель. Препарат в виде таблеток назначается каждые сутки в количестве от 200 до 600 миллиграммов. Дозировки ниже 400 миллиграммов предназначается для однократного употребления внутрь. При показании пациенту более 400 миллиграммов, рекомендуется разделить дозу на два раза. При капельном внутривенном введении больной в течение дня получает двукратно от 200 до 400 миллиграммов.
Продолжительность лечения устанавливается врачом. Она может быть в среднем от трех до десяти суток.
Какой антибиотик для верхних дыхательных путей самый лучший, подскажет врач.
Фторхинолоны нежелательны к применению в подростковом и пожилом возрасте. Лечение таким видом антибиотиком нуждается в постоянном контроле лечащего специалиста.
Антибиотики для верхних дыхательных путей широкого спектра на этом не заканчиваются.

Препарат назначается при диагностировании у больного тяжелой и средней степени инфекций, которые развиваются в нижних и верхних путях дыхательной системы: легких, бронхах, носоглотке.
Взрослые люди получают средство в количестве от 500 до 750 миллиграммов каждые двенадцать часов в течение одной-двух недель.
Побочные эффекты использования карбапенемов могут проявляться в форме: аллергических реакций (зуда, сыпи на коже, ангионевротического отека, синдрома Стивенса-Джонсона); изменения оттенка языка; судорог; окрашивания зубов; кровотечений из носа; высокого артериального давления; сухости в полости рта; слабости мышц; обесцвечивания фекалий; снижения степени гемоглобина; изменений статуса психического; бессонницы.
Оба антибактериальных средства противопоказаны при болезнях центральной нервной системы, органов ЖКТ, индивидуальной чувствительности к составу. Особую осторожность нужно соблюдать при лечении больных после 65 лет.
Разрешены ли антибиотики для верхних дыхательных путей широкого спектра при беременности?
Антибиотики во время беременности
Если развиваются болезни верхних путей дыхательной системы у беременных, то неизбежно запрещение использования большей части антибиотиков. При необходимости обязательного их приема могут назначаться следующие препараты:
В случаях, если использование антибиотиков невозможно, снимают интоксикацию и восстанавливают нарушенную деятельность дыхательных органов.
Особенности употребления антибиотиков
Специфика приема антибиотиков определяется конкретным случаем болезни. В тяжелых ситуациях врачи оставляют больного в стационаре, чтобы за ним присматривал медперсонал, назначают внутримышечное или внутривенное введение препаратов для более быстрого достижения эффекта. Инъекционный способ введения лекарства более действенен, однако не всегда требуются такие меры. К примеру, при амбулаторном лечении пациента гораздо проще будет принять лекарство в таблетированной форме.
К употреблению антибиотиков нельзя относиться легкомысленно. Есть несколько рекомендаций, которые дают возможность сведения к минимуму возникновения отрицательных эффектов, а также ускорения выздоровления. В первую очередь лекарства нужно принимать по схеме, установленной врачом. Большое значение также имеет периодичность приема, время относительно приема пища. Если все рекомендации будут соблюдаться, здоровье кишечной микрофлоры будет в порядке.
Нужно помнить, что организм при инфекции страдает в первую очередь от токсичных веществ, производящихся бактериями, и от токсичности препаратов. Поэтому нагружать печень еще при болезнях опасно. Нужно придерживаться щадящей диеты и не принимать спиртные напитки. В отдельных случаях назначается употребление гепатопротекторов, которые защищают орган.
Кроме того, не нужно экономить на антибиотиках при болезнях верхних дыхательных путей и пытаться заменить дешевыми аналогами – они далеко не всегда эффективны.

Вспомогательные меры
До обращения за медицинской помощью нельзя принимать какие-либо средства, особенно антибактериальные и противовирусные. Возможно лишь симптоматическое лечение – прием противовоспалительных нестероидных или обезболивающих средств для снижения температуры (но это тоже не всегда желательно). Нельзя греть пораженное место – при гнойном воспалении капсула может прорваться, инфекция распространится.
Специалист может назначить медикаменты для облегчения состояния – противокашлевые или отхаркивающие, от температуры, для профилактики грибковых инфекций. Помимо этого, часто выписываются гепатопротекторы и пробиотики, в особенности при длительных антибактериальных курсах для защиты кишечной микрофлоры и печени.
Во время лечения нужно соблюдать режим покоя, если есть кашель – полупостельный и постельный режим, пить много жидкости (только не горячей) и спать. Благодаря этому ускорятся восстановительные процессы в организме. При трудовой деятельности болезнь может усугубиться и приобрести затяжной характер.
Мы рассмотрели антибиотики для верхних дыхательных путей.
[youtube.player]Читайте также:


