После кишечной инфекции понос и боли в животе у ребенка
Порой восстановление после болезни занимает больше времени, чем сама болезнь. Именно такая ситуация сложилась с ротавирусом, последствия которого могут давать о себе знать до нескольких месяцев после выздоровления. Именно поэтому стоит знать тревожные симптомы тяжелых последствий, чтобы вовремя обратиться за медицинской помощью.
Восстановление после ротавирусной инфекции

Ротавирусная инфекция в среднем длится 7-8 дней, но полное выздоровление затягивается на недели и иногда месяцы. Для восстановления ребенка нужно понимать патогенетические механизмы развития болезни и соответственно им предпринимать необходимые мероприятия.
В связи с этим, выздоровление ускорит:
- восстановление потери жидкости;
- диета и режим питания;
- борьба с последствиями вируса.
Первым делом нужно нормализовать водно-электролитный баланс. Поскольку при ротавирусной инфекции наблюдается диспепсия в виде рвоты и многократной диареи, важные микроэлементы и жидкость теряются, что ведет к обезвоживанию организма. Для регидратации применяют специальные растворы или питье, приготовленное в домашних условиях.
В аптеки для цели восстановления можно приобрести:
В домашних условиях можно приготовить аналогичный напиток:
- 1 ч. л. соли,
- 4 ч. л. сахара,
- 0,5 ч. л. питьевой соды,
- 1 л кипяченой воды.
Для вкуса добавляют лимон, имбирь или отвар изюма. Принимать такое питье следует небольшими глотками по возможности ребенка каждые 15 минут, в тяжёлых случаях – через 5 минут.

Диетотерапия должна быть щадящей, так как кишечник очень чувствителен после вируса.
- каши на воде,
- нежирное мясо,
- творог и кефир,
- хлебные сухари,
- овощи и фрукты, за исключением цитрусовых.
Насильно заставлять ребенка есть не следует. Когда интоксикация пройдет, аппетит возобновится, только тогда нужно устанавливать режим питания.
Для борьбы с диареей назначают сорбенты:

Возможные осложнения и последствия
Течение болезни в большинстве случаев средней тяжести. При правильной тактике лечения осложнений не возникает, но иногда инфекция становится опасной для жизни ребенка.
Чем опасен:
- обезвоживанием организма тяжелой степени;
- ацетонемическим синдромом;
- судорогами;
- неврологическими нарушениями (нейротоксикозом);
- острой почечной недостаточностью;
- диареей или запором;
- астеническим синдромом;
- кашлем;
- повторным ротавирусом.
Такие осложнения возникаю чаще у детей от 6 месяцев до года или у старших детей с нарушением функции системы иммунитета. К ротавирусной инфекции может присоединяется бактериальная патогенная микрофлора, что так же усугубляет течение болезни и может вызвать тяжёлый токсикоз с эксикозом (уменьшение необходимого количества жидкости в тканях).

Как правило, после ротавируса у ребенка болит живот. Самой частой причиной болей в области эпигастрия является дисбактериоз.
В зависимости от локализации боли и жалоб ребенка, врачом могут быть назначены:
- средства для снятия приступов кишечных колик;
- отвары из трав или минеральную воду;
- сорбенты;
- растворы для оральной регидратации.
Если к болям присоединяется:
- рвота,
- высокая температура,
- диарея с примесями крови,
нужно обратиться за медицинской помощью. Не стоит также тянуть, если боль не проходить через 30 минут после домашнего лечения.
Намного опаснее, если причиной болей является панкреатит. Он развивается на фоне поражения вирусом пищеварительной системы.
При данном заболевании у ребенка наблюдаются:
- сильные боли опоясывающего характера,
- многократная рвота и диарея,
- на животе могут возникнуть фиолетовые пятна.
В таких случаях нужна обязательная консультация врача.
После перенесенной инфекции стул может восстанавливаться на протяжении недели, иногда до месяца. Поврежденной слизистой оболочке нужно время для восстановления структуры и нормализации функции.
Питание в этот период должно быть частым и дробным, маленькими порциями. Как можно меньше молочных продуктов, свежих овощей и фруктов, особенно яблок.


Причиной затяжной диареи также служит дисбактериоз. Когда слизистая восстановится, микрофлора кишечника нормализуется, бактерии начнут выполнять свои функции и диарея прекратится. Как вспомогательное средство, назначают пробиотики.
Если у старших детей такое состояние корректируется с помощью диеты и некоторых препаратов, намного труднее бороться с диареей малышей до 1 года.
На фоне ротавирусной инфекции и после нее у некоторых детей может развиться вторичная лактазная недостаточность. Это значит, что организм не может перерабатывать молоко (лактозу), которое составляет рацион ребенка практически на 100%.
Стул обычно без примесей, желтовато-белый, часто пенистый. Может возникать без предыдущей стимуляции. Такие дети плохо набирают вес, теряют его, отстают в развитии. Они очень беспокойны и слабые, чаще болеют простудными заболеваниями.
В лечении вторичной лактазной недостаточности важны:
- соблюдение диеты,
- применение ферментных препаратов и пробиотиков,
- симптоматическое лечение (например, против метеоризма).
Но еще одним важным фактором является время. По мере развития ребенка с правильным режимом питания, формируются ферментные системы организма, а рацион становится менее зависимым от молока и в более старшем возрасте молочные продукты нормально усваиваются.
Даже самая легкая степень болезни ослабляет организм. Поскольку вирус поражает респираторные и кишечные ткани органов, дети при восстановлении очень истощены. Обезвоживание организма также ведет к общей слабости. Интоксикация и скопление токсинов от возбудителя отравляет организм и тем самым ослабляет его.
В разгар болезни ребенок обычно вялый, может отказываться от еды, а та пища, что поступает в организм перерабатывается очень медленно. Причина этого в том, что инфекция замедляет процессы метаболизма, так как в это время все ресурсы направлены на борьбу с заболеванием. Аналогическим образом замедляются процессы обмена веществ в синапсах нейронов, что клинически проявляется вялостью, сонливостью и слабостью.
При тяжёлом течении болезни слабость может перерасти в астенический синдром. Астения, в отличие от обычной усталости, не утихает даже после долговременного сна или продолжительного отдыха, протекает дольше и требует обязательного лечения.

Для восстановления ребенка нужно:
- нормализовать режим и рацион питания с высоким содержанием витаминов и белков;
- включить в режим легкую физическую нагрузку (зарядку);
- массаж;
- не пренебрегать прогулками на свежем воздухе (в т.ч. перед сном);
- достаточно пребывать на солнце;
- фитотерапия.
Эти рекомендации направлены на три основных пункта, которые важны для борьбы со слабостью после болезни:
- правильное питание,
- восстановление мышечного тонуса,
- расслабление нервной системы.
Если через 2-3 недели ребенок остается вялым и уставшим, стоит обратиться к специалисту.
Запор (задержка каловых масс) является частым последствием инфекции. Запор может быть спровоцирован самой болезнью или ее лечением.
Причины развития запора:
- проникновение антител на слизистую оболочку кишечника. Поскольку ротавирус имеет чувствительность к рецепторам ферментов, перерабатывающих молоко, они провоцируют антитела бороться с ними, разрушая при этом слизистую оболочку кишечника. Таким образом, он не может нормально функционировать и перерабатывать еду;
- воспалительные процессы. В результате болезни или последующего дисбактериоза возникает энтероколит. Стенка кишечника не может проводить элементы и воду, в результате чего каловые массы остаются в просвете органа;
- нарушение ферментных систем. Они нарушаются при поражении поджелудочной железы и двенадцатиперстной кишки, реже печени. В них содержаться гормоны, которые под влиянием пищи стимулируют выработку и выделение ферментов. При их отсутствии еда не перерабатывается и остаётся в неизмененном виде.
Клинически запор проявляется отсутствием стула при нормальном питании. А если он появится, то каловые массы будут сухими и твердыми. Дети будут жаловаться на боле в животе и вздутие.
В таких случаях нужно убрать причину патологического состояния. Если это воспаление, нужно:
- придерживаться строгой диеты,
- продолжать восполнять уровень жидкости,
- принимать сорбенты.

Антибиотикотерапия не уместна в данном случае, ведь эти препараты не действуют на вирус, и могут усугубить дисбактериоз.
Если дело касается ферментопатий, здесь не обойтись без полиферментных препаратов. Назначать их должен врач соответственно возрасту и массе ребенка.
Кроме того, при неправильном применении антидиарейных средств, может возникнуть запор. В таких случаях нужно отменить применение данных препаратов. Диету изменять не стоит.
Может ли малыш заболеть повторно
Перенесенная инфекция не делает организм стойким к ней в дальнейшем. Развивается типоспецифический иммунитет, а так как серологических типов ротавируса несколько, вероятность повторного заражения очень велика.
Иммунитет очень слаб, поэтому один и тот же тип вируса может через небольшой промежуток времени вызвать повторное заражение. Тем не менее с каждым разом болезнь переносится легче, поэтому повторный ротавирус проходит с менее выраженными симптомами.
Рецидив ротавируса случается, как правило, у грудных детей через 3-4 месяца после заболевания. Главное в вопросе недопущения повторения болезни это выявление источника заболевания и его изоляция.
Полезное видео
Доктор Комаровский о ротавирусе у детей:
[youtube.player]Говоря о кишечной инфекции, следует начать с того, что это не одно, а целая группа инфекционных заболеваний, спровоцированных болезнетворными микроорганизмами. Несмотря на различные причины, кишечные инфекции характеризуются поражением пищеварительного тракта, острой токсической реакцией, а также обезвоживанием организма.
Кишечные инфекции диагностируются у детей в 3 раза чаще, чем у взрослых, при этом протекают они в детском возрасте намного тяжелее.
Согласно статистике ВОЗ, каждый год во всем мире кишечные инфекции уносят жизни порядка 2 млн. детей в возрасте до 5 лет. А причиной тому – обезвоживание организма вследствие несвоевременного обращения за квалифицированной медицинской помощью и самолечение!
Рассмотрим общие симптомы кишечных инфекций и алгоритм действий при их выявлении, что поможет облегчить состояние ребенка и избежать серьезных последствий, среди которых:
- обезвоживание и тяжелая интоксикация организма, которые могут привести к летальному исходу,
- пневмония,
- острая почечная недостаточность.
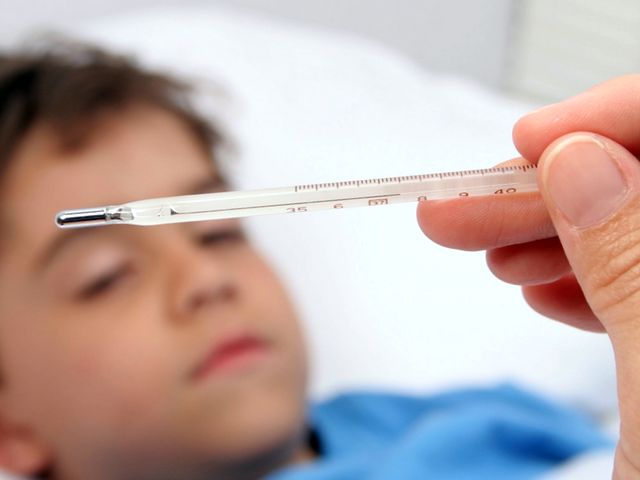
Первый симптом кишечной инфекции – повышение температуры тела.
При этом термометр может показывать как субфебрильные цифры (37,1—38,0 °C), так и доходить до отметки 41 °C (все зависит от типа возбудителя, его количества в организме и иммунитета ребенка).
Важная особенность заключается в том, что температура тела при кишечной инфекции зачастую неизменна с момента повышения и вплоть до стабилизации состояния малыша.
А вот резкий подъем температуры – это признак того, что инфекция протекает с осложнениями!

При высокой температуре дети могут жаловаться на то, что у них болят руки и ноги, при этом указать, где именно у них "крутит", они не могут, поскольку боль носит разлитой характер. Так проявляется ломота в теле.

Одним из основных проявлений любой кишечной инфекции является диарея.
Однако расстройство стула – достаточно частое явление у детей, можете возразить Вы! И это действительно так. НО!
При кишечной инфекции стул частый (от 4 до 10 и более раз в сутки), жидкий и обильный. При этом каловые массы пенистые, могут иметь примесь слизи и крови.
Важно и то, что после акта дефекации ребенок не испытывает облегчения.

В большинстве случаев рвота сопутствует кишечным инфекциям, хотя иногда может и отсутствовать.
Именно посредством рвоты и диареи организм избавляется от вредоносных токсинов.
Рвота может быть однократной либо многократной. Она возникает сразу же после приема пищи либо питья воды.
В том случае, если ребенок отказывается от пищи, он будет рвать водой либо желчью.

На фоне интоксикации организма ребенок может испытывать тошноту и потерю аппетита (вплоть до полного отказа от приема пищи).

Высокая температура в сочетании с общей интоксикацией организма приводит к появлению головных болей, которые могут быть локализованы как в затылочной, так и в височной части головы (при этом могут болеть как оба виска одновременно, так и правая либо левая височные зоны).
Головная боль, усиливающаяся при перенапряжении, может вызывать у ребенка приступы тошноты и даже рвоты.
Ребенок становится раздражительным, капризным и плаксивым, у него пропадет интерес к любимым игрушкам и занятиям.

Еще одним симптомом кишечной инфекции является мышечная слабость вследствие воспаления мышечных волокон.
Ребенок может отказываться передвигаться самостоятельно, жалуясь на то, что ему тяжело ходить, у него подкашиваются ноги, он испытывает сильную слабость в руках. В тяжелых случаях малышу тяжело даже поворачивать голову.
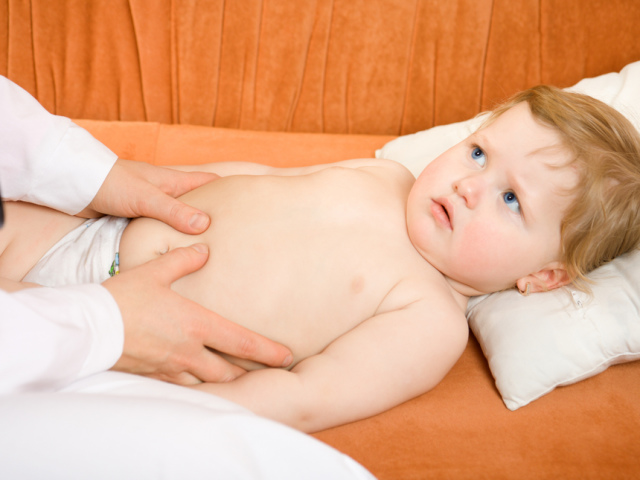
Болевой синдром в области живота часто встречается при кишечных инфекциях.
Болеть может желудок, низ живота и околопупочная зона. Боль может быть постоянной и ноющей, а может иметь схваткообразный и острый характер.

При кишечных инфекциях обезвоживание организма у детей развивается очень быстро, что сказывается на состоянии кожи и слизистых.
Так, розовая и гладенькая кожа ребенка становится сухой и бледной.
Слизистые также реагируют сухостью на недостаток жидкости в организме: губы и язык становятся сухими и потрескавшимися, при этом ребенок постоянно хочет пить и жалуется на то, что у него "пересохло во рту".

Врачи утверждают, что в 90% случаев с кишечной инфекцией можно справиться в домашних условиях под чутким руководством врача. Для этого необходимо придерживаться определенных правил.
Правило №1. Обильное питье
Главная задача родителей и врачей при кишечных инфекциях – не допустить обезвоживания организма.
Предлагать ребенку следует исключительно воду или теплый чай (лучше зеленый), причем поить малыша лучше небольшими порциями, но часто, чтобы не спровоцировать рвоту.
Восстановить водно-солевой баланс помогут также лекарственные аптечные средства для регидратации.
Правило №2. Сорбенты
Активированный уголь и другие сорбенты помогут уменьшить симптомы интоксикации, поскольку впитают и выведут часть токсинов из организма ребенка.
Правило №3. Голод
Во избежание усугубления признаков кишечной инфекции у ребенка в первые 6 – 12 часов после приступа рвоты исключается употребление любой пищи.
Лишь детям, находящимся на грудном вскармливании, можно предложить грудное молоко.
Правило №4. Жаропонижающее
При кишечных инфекциях жаропонижающие средства необходимо давать ребенку, если температура превысила отметку в 38 °C, что поможет уменьшить потерю влаги, спровоцированную рвотой и диареей.
Правило №5. Противопоказания
В ожидании визита врача строго запрещено:
- Давать ребенку противодиарейные и противорвотные средства, ведь именно с каловыми и рвотными массами токсины выводятся из организма.
- Давать препараты на основе бактерий, нормализующие микрофлору кишечника, поскольку они абсолютно бесполезны в острой фазе кишечной инфекции.
- Растирать ребенка водкой либо уксусом при высокой температуре (дополнительная доза токсинов, поступившая через кожу с данными веществами, лишь усугубит ситуацию и ухудшит состояние маленького пациента).
- Самостоятельно назначать болеутоляющие препараты, которые снимут болевой синдром и тем самым затруднят правильную постановку диагноза.
- Ставить ребенку любые клизмы.
И, наконец, самое главное противопоказание – никакой самодеятельности при лечении. Помните о том, что 10% маленьких пациентов с кишечной инфекцией требуют обязательной госпитализации.
Незамедлительно вызвать бригаду скорой помощи следует при остром обезвоживании детского организма, которому сопутствуют такие признаки:
- задержка мочеиспускания: ребенок пьет, но на протяжении 6 и более часов не ходит в туалет "по-маленькому";
- сухость кожи и слизистых;
- отсутствие пота и слез.
Кроме того, опасными являются следующие проявления кишечной инфекции:
- присутствие в рвотных либо каловых массах сгустков крови;
- отказ ребенка от воды;
- побледнение или синюшность кожного покрова;
- резкое повышение температуры тела;
- сильная головная боль;
- понижение артериального давления;
- резкое снижение массы тела, сопровождающееся заострением черт лица;
- бред, нарушение сознания и судороги на фоне высокой температуры;
- западение глазных яблок.
При кишечной инфекции несвоевременно оказанная медицинская помощь может стоить ребенку жизни!
[youtube.player]
Лето – это прекрасная пора для отпусков, поездок на море, многочасовых игр в песочницах и на траве… и для кишечных болячек. Что же нам грозит в итоге после недомытия и недомыслия?
Лето – это прекрасная пора для отпусков, поездок на море, многочасовых игр в песочницах и на траве… и для кишечных болячек. Бактерии и вирусы просто обожают жару и размножаются в ней с превеликим удовольствием. Болезни живота – абсолютные лидеры среди летних заболеваний. Дома мы оставляем в теплом месте салаты и открытые йогурты, превращая здоровые продукты в тусовку бактерий, на улице перебиваемся немытыми бананами, а некоторые мамы предлагают немытый банан ребенку, который только что поиграл в песочнице и не вымыл руки… На даче мы переедаем ягод и засовываем слишком много витаминчиков в ребенка – вспомните, сколько мельчайших косточек содержится в малине, а теперь представьте тысячи косточек в животе ребенка после съеденной тарелки с горкой. Они как микро-бомбы разрушают баланс микрофлоры в кишечнике при переедании. В отпуске мы отрываемся вовсю: вот теперь-то мы поедим! А если заболит живот, откормимся мезимом. Или фесталом. А для ребенка захватим смекту. Или что там еще бывает…

Что же нам грозит в итоге после недомытия и недомыслия?
Педиатры разделяют ОКИ (острые кишечные инфекции) на две основные группы:
1. ОКИ бактериальной природы:
- вызываемые заведомо патогенными энтеробактериями (дизентерия, сальмонеллез, холера, иерсиниоз и др,);
- вызываемые условно-патогенными микроорганизмами (клебсиеллой, протеем, клостридиями, синегнойной палочкой и др.).
2. Вирусные диареи (вызываются вирусами ЭКХО, Коксаки, ротавирусами, аденовирусами и др.).
Съела на две ложки лишку, заболел живот у мышки…
Итак, немытые ягоды или подцепленные в общественных местах микроорганизмы превратились в бомбы и устроили войну в кишечнике. В первую очередь нужно оценить ситуацию и понять, ЧТО могло произойти. Вспоминаем, что ребенок ел, и в каком количестве. Где был, где купался и с кем общался, не чувствует ли кто-нибудь из родственников похожие симптомы, не болеют ли друзья. Это – первое, что вы должны понять. Второе: оцените состояние ребенка на данный момент. Это поможет вам определиться с дальнейшими действиями. Вял ребенок или активен, у него частый жидкий стул – или редкий стул, цвет кожи бледный или нормальный, взгляд ясный или потускневший… Иногда растерянная мама выходит в форум и спрашивает: что дать ребенку от поноса? Сыплются советы, один краше другого: линекс, бифилин, уголь, смекта, мезим-форте… Мама хватается за голову и понимает, какая она плохая и невнимательная к своему ребенку. И срочно закупает список полезных бактерий и ферментов, бесполезных – и даже очень вредных при поносе. А потом еще оказывается, что и лечить нечего, и жидкий стул не причиняет ребенку особого вреда: токсины смываются, процесс идет, все в порядке.
Консультирует доктор Александр Горелов, профессор кафедры детских болезней Московской медицинской академии им. И.М. Сеченова, заведующий клиническим отделением детей Центрального научно-исследовательского института эпидемиологии, д.м.н.:
У детей в отличие от взрослых чаще отмечаются тяжелые формы кишечных инфекций, так как у них быстрее наступает обезвоживание, в результате потери воды с рвотой и жидким стулом, а клетки детей, как известно, на 90% состоят из воды и солей.
Следует отметить, что при возникновении любой инфекционной патологии, в том числе и кишечных инфекций, имеет значение не только количество и болезнетворность микробов, попавших в желудочно-кишечный тракт малыша, но и исходное состояние здоровья ребенка.
По характеру стула острые кишечные инфекции бывают:
2. Воспалительными (инвазивными). В этом случае микроб попадает внутрь клетки, разрушая ее. В стуле можно увидеть слизь, кровь, зелень, гной, что свидетельствует о разрушении клеток кишечного эпителия. Таковыми чаще бывают бактериальные инфекции.
Антибиотики никогда не применяются при водянистых диареях, за исключением холеры.
В настоящее время антибактериальными препаратами лечат только кишечные инфекции, протекающие с воспалительными изменениями в кишечнике, при которых в кале можно увидеть слизь, зелень, кровь. Но даже при этих заболеваниях легкие формы у детей старше 2 лет не требуют назначения антибактериальных препаратов. Однако есть инфекции, при которых антибиотики дают всегда. Это дизентерия, амебиаз (амебная дизентерия), брюшной тиф, холера. При этих заболеваниях антибактериальные препараты дают вне зависимости от их тяжести. Нет необходимости говорить о том, что только доктор сможет отличить одну кишечную инфекцию от другой, так как их проявления зачастую очень похожи. Ни в коем случае не следует проводить аналогию с заболевшими взрослыми членами семьи, принимающими тот или иной препарат даже по назначению врача.
Вирусная инфекция: как ее выгнать
Памятка от доктора Васильевой Натальи Рашидовны, неонатолога-реаниматолога, консультанта сайта rusmedserv.com.
Основные типы вирусной кишечной инфекции, распространенные сейчас:
1. Повышение температуры до 38-39, рвота, понос (стул жидкий или кашицеобразный).
2. Повышения температуры нет, чаще - ее снижение. Начинается с рвоты, понос (стул в виде "воды").
- Обильное питье! Если есть рвота, то распаивать надо с чайной ложки каждые 5-10 минут. Объем выпитого должен быть равен объему потерянной с рвотой и поносом жидкости.
- Жаропонижающие при высокой температуре.
При невозможности распоить ребенка, неукротимой рвоте показана госпитализация для проведения инфузионной терапии.
- антибиотики (антибиотики не влияют на вирусы. )
- про- и эубиотики (линекс, бактисубтил, эубикор, хилак и пр.)
- энтерофурил и фуразолидон
Как предупредить обезвоживание:

Младенцев, получающих грудное молоко или смесь, необходимо кормить чаще, но уменьшить время кормления. При длительной диарее давайте ребёнку 50-100мл специального раствора для дегидратации (Оралит, Регидрон) после каждого эпизода рвоты или жидкого стула. Продолжайте кормление молоком и смесью, так же как и обычно. Растворы для дегидратации можно чередовать с кормлениями. Если рвота продолжается, уменьшите количество молока или смеси на каждое кормление до 15-30 мл, но кормите каждый час.
Более старшие дети: давайте любые жидкости в небольших количествах, но часто.
Ранние признаки: отсутствие мочи в течение 8-12 часов, моча темная, с сильным запахом аммиака, слюна густая, липкая.
Поздние признаки: все вышеперечисленные плюс запавший родничок у грудничка, впавшие глаза, ребенок неактивен, сонлив, его сложно разбудить.
- вы не можете напоить ребёнка, а диарея длится больше 24 часов.
- ребёнок нормально пьет, но диарея длится больше недели.
- у ребёнка нет мочи в течение 8-12 часов.
- ребёнок плачет без слез.
- ребёнок очень вял и капризен.
- рот и губы ребенка сухие.
- глаза выглядят запавшими.
- ребёнок постоянно просит пить.
- в стуле и рвотных массах есть кровь.
- рвота темно-зеленого цвета.
ВАЖНО: не используйте самостоятельно никакие лекарственные средства.
Полезный совет от доктора Alla Gordina с форума Русмедсервер: Скажу что-то, от чего у многих российских докторов может случиться небольшой инфаркт. ЛЕД или ЛЕДЯНОЕ ПИТЬЕ, особенно сделанный из того же регидрационного раствора — самое лучшее лекарство от рвоты в этом случае. Отлично снимает рвотный рефлекс, часть раствора всасывается во рту, а если что и попадает в желудок — то быстро проскакивает в дуоденум. Вероятность рвоты теплым питьем намного больше, чем холодным.
! Не давайте ребенку ферменты (фестал, креон и др.) Они могут только усилить понос, особенно при кишечных инфекциях вирусного происхождения.
! Не засовывайте в ребенка линекс, хилак-форте, эуфлорины и другие препараты бактерий. На первом этапе болезни, пока сохраняется жидкий стул и рвота, принимать их абсолютно бессмысленно.
! При повышенной температуре не обтирайте ребенка спиртовыми растворами и уксусом! Это токсический удар для ослабленного организма, токсины свободно проникают в кровь через кожу.
! Нельзя НЕ давать малышу воду, опасаясь нового приступа рвоты (вместе с рвотными массами организм ребенка теряет необходимую ему воду и минеральные соли). Не давайте сразу слишком много жидкости (больше 10 мл для детишек до 1 года, больше 40-50 мл для малышей постарше), даже если у малыша сильная жажда (это может вызвать новый приступ рвоты и приведет к еще большему обезвоживанию). Не используйте для выпаивания соки, жидкие концентрированные компоты.
! Категорически нельзя и опасно давать ребенку при кишечном расстройстве препараты от диареи (иначе токсины, которые есть в каловых массах, перестанут выводиться из организма), слабительные, обезболивающие (аспирин, анальгин) и любые другие препараты без консультации врача.
Первый этап: отпаивание
Регидрон . Перед употреблением содержимое пакетика разводят в литре теплой кипяченой воды и дают пить ребенку. Регидрон возмещает имеющиеся потери воды и солей, предупреждает дальнейшее обезвоживание организма. Однако он не оказывает ярко выраженного лечебного действия, кроме того, прием Регидрона следует обязательно чередовать с приемом в том же объеме слабозаваренного несладкого чая, либо кипяченой воды, либо 5% раствора глюкозы, который можно купить в аптеке. Это позволяет избежать перенасыщения организма ребенка солями.
Также для восполнения потери жидкости ребенка высаживают в теплую ванну: влага всасывается через кожу. Пусть он сидит в ней, сколько хочет, хоть по 10 раз на дню.

Этап второй: диетотерапия
Итак, врач приходил и успокоил вас: госпитализация не нужна, кишечную болячку можно пересидеть и дома. Ребенок чувствует себя получше, а значит, можно подумать и о подпитке усталого организма.
Ребенку постарше (после года) выдавайте пищу чаще и маленькими порциями. Если у него нет рвоты после еды, на жесткой диете сидеть необязательно – кушайте кашку. Не настаивайте на том, чтобы ребенок съел всю порцию, пара ложек – это уже хорошо. Помните золотое правило выздоровления: силы для него берут не только из еды. Организм тратит на борьбу с болячкой свои ресурсы, а еда его только отвлекает, особенно еда неправильная. Не нужно давать ребенку в период болезни хлеб, сухари и сушки, печенье. Не кормите насильно ребенка, не перегружайте его печень, поверьте, он наверстает упущенное, когда ему станет лучше.
Детям более старшего возраста (после трех лет) в острый период инфекции необходимо полностью исключить из питания цельное молоко и каши на цельном молоке, ряженку, сливки; черный хлеб; мясные, куриные и рыбные бульоны; блюда из фасоли, гороха, свеклы, капусты; виноград и цитрусовые; а также все жирное, жареное, консервированное (кроме консервов для детского питания).
Итак: в первые дни болезни ребенок (исключая маленьких детей, которые еще получают грудь или смесь в полном объеме) может поголодать. Допускается рисовый отвар, овсяный. На третий день ему можно дать каши, парные овощи. Если ребенок чувствует себя лучше – постепенно расширяйте рацион.
Первая помощь при отравлении
При отравлении едой или лекарствами возникает частая рвота после еды, боли в животе схваткообразного характера. Если вы уверены, что это именно отравление, в первую очередь все равно необходимо вызвать врача, так как только специалист может правильно разобраться в ситуации. Однако до прихода врача вы можете помочь своему ребенку и облегчить его состояние. Сразу начинайте промывание желудка: давайте пить ребенку маленькими порциями, по 2-3 стакана за раз. Надавливайте на корень языка, чтобы вызвать рвоту, либо на ключичную впадинку под шеей. Маленьким детям необходимо давать воду по 1-й чайной ложке, через каждые 5 минут. Рвоту у таких детишек лучше не вызывать, так как ребенок может захлебнуться. Независимо от возраста ребенка необходимо дать препараты адсорбирующие (поглощающие) яды и токсины. К таким препаратам относятся активированный уголь, энтеродез, полифепан, смекта. Последние три препарата растворяют в воде и дают после промывания желудка. Активированный уголь дается из расчета: 1 таблетка на 10 кг веса ребенка. В наше время он устарел, лучше пользоваться современными аналогами (полифепан, полисорб).
Особенности питания подростков и товарищей взрослых в период обострений болезней
Советует врач-диетолог московской городской клинической больницы № 20 Любовь Евгеньевна Нефедьева (http://www.gastroportal.ru/).
НЕЛЬЗЯ : Хлеб из муки высших сортов, слоеное и сдобное тесто; жирные сорта мяса, птицы, рыбы; консервы, копчености, маринады, острое; яйца вкрутую и жареные; рис, манная крупа, вермишель; бобовые, редька, редис, чеснок, лук, репа, грибы; кисель, черника, айва, кизил, шоколад, изделия с кремом; хрен, горчица, перец; какао, натуральный кофе, крепкий чай.
МОЖНО : Серый, отрубной хлеб, хрустящие хлебцы; нежирные супы на мясном, курином, рыбном бульонах, борщ, щи, свекольник, окрошка; свекла, морковь, томаты, салат, огурцы, кабачки, тыква, цветная капуста, белокочанная капуста и зеленый горошек - при переносимости; рассыпчатые каши и запеканки; мягкие спелые сладкие фрукты и ягоды, размоченные сухофрукты - чернослив, инжир, курага, урюк; фруктовые и овощные соки; молочнокислые напитки, свежий творог и творожные запеканки, сырники, неострые сорта сыра.
Пищу лучше готовить в воде или на пару, можно запекать. Жареные продукты и блюда плохо влияют на состояние кишечника и других органов пищеварения. Овощи и плоды употребляйте в вареном и сыром виде. Они улучшают работу кишечника. По утрам пейте холодную воду с медом или соки плодов и овощей. На ночь - кефир, компоты из свежих или сухих фруктов, свежие фрукты и чернослив.
НЕЛЬЗЯ : Ржаной и любой свежий хлеб, изделия из сдобного и слоеного теста; крепкие бульоны, щи, борщи, окрошка; жирные сорта мяса, птицы и рыбы; жареные и острые блюда, копчености, маринады, соленья, консервы, пряности, подливы; яйца вкрутую и жареные; белокочанная капуста, брюква, огурцы, редька, редиска, щавель, шпинат, лук, фасоль, грибы.
МОЖНО : Подсушенный пшеничный хлеб из муки высшего и первого сорта, сухой бисквит, сухое печенье; супы-пюре из овощей и хорошо разваренных круп; отварное нежирное мясо и рыба без кожи; молоко, сливки, некислые кефир и творог, сметана - ограниченно; в день 2-3 яйца всмятку или паровой омлет; полувязкие и протертые каши на молоке или воде; картофель, морковь, свекла; сладкие ягоды и фрукты в протертом, вареном и печеном виде.
Не употребляйте сырые и непротертые фрукты и овощи. Обязательно очищайте плоды от косточек, зерен и кожицы. Пища должна быть протертой, отваренной или приготовленной на пару. Только не жареной. При нерезком обострении можно позволить себе запеченные блюда без корочки. Не злоупотребляйте солью. Избегайте очень холодных и очень горячих блюд. При резком обострении срочно обратитесь к врачу.
НЕЛЬЗЯ : Ржаной и отрубной хлеб, блинчики, сдобное тесто; супы с крупой, овощами, макаронными изделиями, молочные, крепкие и жирные бульоны; мясо и рыба жирных сортов, колбаса; маринады, консервы, икра; цельное молоко, сметана, сливки,сыр; пшено, перловая крупа,бобовые; закуски; сухофрукты, варенье, мед, фрукты и ягоды в натуральном виде; компоты, газированные и холодные напитки, кофе и какао с молоком.
МОЖНО : Сухари из белого хлеба тонко нарезанные, неподжаренные; слизистые супы из риса, манной и овсяной круп на воде или вторичном бульоне; мясо и рыба нежирных сортов в виде фрикаделей, суфле, котлет, приготовленных в воде или на пару; протертые каши; яйца всмятку 1-2 в день, в мешочек, паровые омлеты; кисель из кизила, черники, черемухи, свежезаваренный чай, отвар шиповника, сушеной черники, черной смородины, черемухи, айвы; свежеприготовленный протертый творог, масло сливочное - до 5 г в готовое блюдо.
Старайтесь употреблять жидкие и полужидкие протертые блюда. В супы можете добавить вареное и протертое мясо, яичные хлопья, паровые фрикадельки и овощные отвары. От овощей в других видах лучше отказаться. Ягоды и фрукты разрешены только в виде киселей и желе. Исключение - протертые сырые яблоки. При переносимости можно пить разведенные свежие соки из различных фруктов, кроме винограда, слив, абрикосов.
НЕЛЬЗЯ : Ржаной и любой свежий хлеб, мучные изделия из сдобного и слоеного теста; молочный, пшенный, гороховый, фасолевый супы, окрошка; жирное и жилистое мясо, жирная рыба; яйца вкрутую; лук, редька, редис, сладкий перец, огурцы, брюква, чеснок, грибы; копчености, соленья, маринады, консервы, острые и жирные блюда; горчица, хрен, перец; фрукты и ягоды с грубыми зернами или грубой кожицей.
МОЖНО : Подсушенный пшеничный хлеб из муки высшего и первого сорта, несдобные булочки и печенье; супы на овощном отваре, на мясном обезжиренном, рыбном, грибном бульонах; каши из разных круп, кроме пшена; отварные макароны и вермишель из муки высшего сорта; картофель, кабачки, морковь, свекла, цветная капуста, зелень петрушки, укропа, сельдерея; кефир, простокваша и другие кисломолочные продукты, свежий творог и блюда из него, сыр, сметана - до 15 г на блюдо.
Эта диета хороша при нерезком обострении заболевания. Вы можете употреблять не только протертые и отварные блюда, но и тушеные, запеченные и даже жареные. Однако жарить следует без панировки и не допускать появления грубой корочки. Овощи для супа должны быть мелко шинкованными или протертыми. Если вы готовите рассольник, лучше замените соленые огурцы рассолом.
Все рекомендации из этой статьи подходят не только детям, но и взрослым.
Будьте здоровы!
Иллюстрации к статье: советский агитплакат.
Материалы, опубликованные в данной статье, являются информацией для размышления. Для постановки диагноза, получения рекомендаций по питанию и назначения лечения обращайтесь к лечащему врачу.
[youtube.player]Читайте также:


