Посев с кожи лица на инфекцию
Грибковые заболевания занимают второе место по распространенности среди кожных болезней. Для того чтобы правильно подобрать лечение, нужно вовремя сделать анализ на грибок, определить вид микоза и его чувствительность к лекарственным препаратам. Существует несколько видов анализов на грибковые заболевания кожи, ногтей и внутренних органов. Об этих исследованиях мы подробно расскажем в статье.
Виды грибов и провоцируемые ими заболевания
Грибковые заболевания человека можно разделить на пять основных групп. Это дерматомикозы, кератомикозы, кандидозы, глубокие микозы и псевдомикозы.
К дерматомикозам относят:
- микроспорию (возбудитель — рода Microsporum);
- трихофитию (грибки рода Trichophyton);
- эпидермофитию (Epidermophyton floccosum);
- рубромикоз (Trichophyton rubrum);
- эпидермомикоз (эпидермофитию) стоп (Trichophyton mentagrophytes).
Дерматомикозы вызывают воспалительные процессы в коже, могут поражать ногти и волосы. Источниками инфекции выступают животные (при микроспории) или больные люди.
Ярким признаком дерматомикоза является очаг поражения кожи или ногтей с активно отслаивающимися чешуйками. Последние содержат высокую концентрацию грибков и являются источником инфицирования здоровых людей. Грибок активно размножается во влажной среде, поэтому микозами чаще всего заражаются в сауне, в бассейне или в спортзале.
При кератомикозах происходит повреждение рогового слоя кожи, но при этом нет воспалительной реакции. К кератомикозам относят два заболевания — узловатая трихоспория и отрубевидный лишай, который вызывает грибок Malassezia furfur (он же — Pityrosporum orbiculare). Первое заболевание характерно для жаркой местности, в частности Африки и Южной Америки, поэтому о нем мы говорить не будем.
Возбудитель отрубевидного лишая — дрожжеподобный грибок — питается выделениями сальных желез. Заболевание начинается с появления мелких желтоватых чешуек около волосяных фолликулов. Постепенно очаги заболевания сливаются, образуя покрытые мелкими чешуйками пятна от розоватого до бурого цвета Из-за того, что на коже могут одновременно находиться пятна разного цвета, это заболевание еще называют разноцветным лишаем.
На коже головы Malassezia furfur может спровоцировать себорейный дерматит.
Дрожжеподобные грибки рода Candida в небольших количествах являются частью нормальной микрофлоры. Но при снижении иммунитета Candida может начать усиленно размножаться, вызывая заболевание, известное как кандидоз . В зависимости от места поражения выделяют кандидоз кишечника, кожи, ротовой полости, мочеполовой системы. При размножении этого грибка в крови возникает системный кандидоз.
Глубокие микозы чаще всего поражают органы дыхательной системы. Болезнь развивается в основном у ослабленных людей с хроническими заболеваниями.
К числу глубоких микозов относятся:
- аспергиллез (род Aspergillius);
- мукороз (род Absidia, Mucor, Rhizopus);
- пенициллиоз (род Penicillium);
Мукороз чаще всего поражает полость носа и гортани. Аспергиллез может вызывать заболевания полости носа, гортани, легких. Грибки рода Penicillium могут вызывать отомикоз (заболевания уха), поражение легких, абсцессы.
Выделяют также псевдомикозы . Эти патологии провоцируют особые группы грамположительных бактерий: актиномицеты и нокардии, имеющие много общего в строении вегетативных и репродуктивных форм клеток с грибами.
Зачастую при грибковых поражениях всех типов не развиваются специфические симптомы и установить причину заболевания бывает трудно. Поставить достоверный диагноз можно только на основе совокупности внешних признаков и результатов лабораторных анализов.
При проведении анализа на грибки исследуют кровь, мокроту, соскоб с кожи и слизистых, волосы или ногти. Анализ может проводиться микробиологическим методом (микроскопия, посев), методами ПЦР и ИФА.
Микроскопическое исследование позволяет быстро определить, вызвано ли заболевание грибком. Биологический материал (кусочек ногтя, волосы, соскоб с поверхности кожи или другой материал) обрабатывают специальным образом, при необходимости окрашивают и рассматривают под микроскопом. При микозах в препарате обнаруживают нити мицелия, споры гриба, дрожжевые клетки.
Микроскопическое исследование назначают при подозрении на микоз кожи, волос или ногтей.
Материалом для анализа грибка ногтей является соскоб с помощью стерильного скальпеля с разных участков ногтевой пластинки. При поражении кожи делают соскоб с границы очага — здесь наибольшая концентрация возбудителя. Если поражена волосистая часть головы, то кроме чешуек кожи забирают на исследование и волосы. Их осторожно изымают с помощью пинцета.
Микроскопическое исследование обычно длится около 3–5 дней. В большинстве случаев речь идет о качественном анализе — результат будет содержать лишь информацию о наличии или отсутствии грибов. В редких случаях определяется тип возбудителя (дрожжеподобный или плесневый грибок) и его концентрация (единичные или множественные клетки), а также тип обнаруженных элементов (гифы, споры, конидии).
В норме в исследуемом материале не должно быть грибков. Единичные клетки могут говорить не о заболевании, а о бессимптомном носительстве, поэтому интерпретировать результат должен только врач.
Посев, или культуральный метод , дает более точные данные о возбудителе заболевания, хотя и занимает больше времени. Такой анализ на грибки в зависимости от их вида может занимать от 2–4 дней до 4 недель.
Материал с поверхности кожи или ногтя собирают так же, как и для микроскопии. В лаборатории биоматериал помещают в специальную питательную среду. Если в материале были грибки, то через некоторое время появляются характерные колонии. Грибки из каждой колонии исследуют под микроскопом, определяют род и вид грибка, его концентрацию. В некоторых случаях исследуется чувствительность к определенным лекарственным препаратам.
Иммуноферментный анализ крови на грибок используется для диагностики глубоких микозов, когда получить материал для посева или микроскопии сложно.
ИФА позволяет определить титр антител к конкретному грибку. Чаще всего используется определение IgG к кандидозу и аспергиллезу. Чувствительность и специфичность этих тестов около 80%. Но это исследование может выдать положительный результат и при поверхностных поражениях — ярко выраженных кандидозе влагалища или ротовой полости.
Для ИФА забирается кровь из вены. Особой подготовки к исследованию не требуется. Можно забирать кровь натощак или не ранее чем через 4 часа после еды.
Результат готовится от 1–2 до 5 дней. В зависимости от установленного оборудования и проведения подтверждающих проб. Обычно в результатах такого анализа содержится одна из трех формулировок — положительный, отрицательный или сомнительный результат.
ПЦР-исследование позволяет установить наличие грибка определенного вида. Из плюсов этого метода можно выделить его точность, скорость и достоверность (специфичность около 100%). Из минусов — узкую направленность. То есть для проведения ПЦР-анализа на грибок нужно точно знать, что именно искать.
Для исследования делают соскоб с поверхности пораженной кожи или слизистых оболочек. Также на исследование могут забирать кровь, мочу, секрет простаты.
Метод ПЦР может быть как качественным, так и количественным. В первом случае в результате будет указано только наличие или отсутствие ДНК возбудителя. Во втором — количество его клеток в исследуемом материале. Анализ занимает в среднем от 1 до 3 дней.
По результатам одного ПЦР-анализа на грибки нельзя поставить диагноз. Говорить о кандидозе можно только при наличии специфических симптомов.
Стоимость анализов на грибок зависит от типа исследования, от ценовой политики лаборатории, а также от ряда дополнительных факторов. Анализ в клинике обычно стоит дороже, чем непосредственно в лаборатории. Посев — дороже микроскопии. Количественные методы ПЦР будут дороже качественных.
В среднем исследование соскобов с кожи или ногтей под микроскопом будет стоить около 600–800 рублей. Микологический посев для определения грибков рода Candida — 400–500 рублей без определения чувствительности и 600–700 рублей с чувствительностью к противогрибковым препаратам. Анализ на грибок кожи или ногтей стоит дороже — порядка 1500 рублей. Эта стоимость уже включает взятие биоматериала.
ИФА на определение иммуноглобулинов к определенному виду грибка стоит 500–800 рублей за один анализ, плюс около 120–170 рублей за взятие крови. Анализ на грибок методом ПЦР — около 200–300 рублей за качественный анализ и около 700–800 за количественный. Также нужно заложить в бюджет около 200–250 рублей за взятие соскоба.
Не каждая лаборатория проводит микологические исследования. Работа с грибками требует особого разрешения, оборудования и квалификации персонала. Поэтому лучше заранее узнать, какие именно исследования проводятся в конкретных медицинских учреждениях.
При грибковых заболеваниях кожи и ногтей нужно выбрать лабораторию, в которой могут профессионально сделать забор материала, так как от этого во многом зависит результат. Чем меньше времени прошло с момента забора материала до начала исследования, тем лучше.
Для проведения ПЦР- и ИФА-исследований используются микропланшетки на несколько анализов. Лаборант обычно сдает материал на исследования только после того, как заполнится вся планшетка. Это может увеличить срок готовности результатов. Проблема типична для учреждений с небольшим потоком клиентов.
Некоторые клиники заключают договор с лабораториями. В этом случае забор материала осуществляется на базе лечебного учреждения, само же исследование проводится в лаборатории подрядчика. Поэтому стоит уточнить заранее, где именно будет проводиться исследование.
Также стоит обратить внимание на способ получения результатов. В некоторых лабораториях результаты можно получить не только в виде стандартного бумажного бланка, но и через интернет, в личном кабинете или письмом на электронную почту.
Найти надежную лабораторию, где можно сдать все необходимые анализы на грибки, не всегда просто. Однако потраченное на ее поиски время окупится точными результатами, правильным диагнозом и вовремя начатым лечением грибковых заболеваний.
Очень много кожных проблем связано с инфекциями и тем, как наш организм на них реагирует. Проблемы могут быть самые разные: от разлитого воспаления до единичного очага экземы.
Во многих случаях бактериологическое исследование кожи – посев на питательные среды. Это анализ, без которого разобраться с диагнозом просто невозможно.
В микробиологии уже очень давно пользуются выращиванием микроорганизмов на специальных субстратах. Этот метод не утратил актуальности и на современном этапе развития медицины.
В чем заключается его базовый принцип?
В отношении каждого патогенного микроорганизма изучены самые благоприятные условия для роста и размножения. Если их создать, то можно всего из нескольких бактерий вырастить колонию значительных размеров. А это уже дает больше материала для микроскопического и других исследований.

Методика подходит для диагностики большинства инфекционных поражений кожи.
С помощью посева выявляются:
- Кокки.
- Клебсиеллы.
- Кишечная палочка.
- Синегнойная палочка.
- Грибковые заболевания.

Наиболее распространенной питательной средой для бактериологического посева с поверхности кожи или очага воспаления, является кровяной агар. Это плотная субстанция, на которой с удовольствием растут практически все виды патогенных микроорганизмов.

Есть у бакпосева единственный недостаток.
Качественное исследование невозможно провести быстро: для правильной постановки пробы, требуется не меньше суток.
Бакпосев с кожи: в чем ценность анализа
Ведь в наше время ученые научились обнаруживать ДНК отдельных микробов за несколько часов.
Традиционный культуральный посев не кажется ли морально устаревшим? Но это только на первый взгляд.
Для квалифицированного врача-дерматолога, бактериологическое исследование обладает массой позитивных сторон:
- Показывает количество микробов на отдельном участке тела.
- В качестве материала для исследования можно использовать отделяемое гнойничков, даже с примесью крови.
- Дает такой показатель, как КОЕ – колониеобразующие единицы. Это позволяет оценить, как много в образце активных патогенных микробов.
- Самое важное: дает характеристику чувствительности выделенных микроорганизмов к противомикробным средствам. Или по-другому – антибиотикограмму.
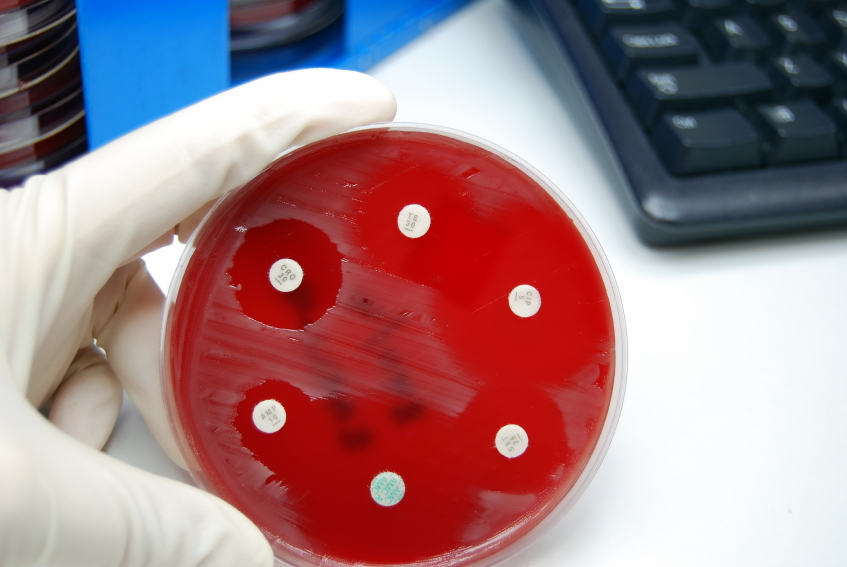
Ну и конечно, посев с кожи на бактериальную флору обходится дешевле, чем молекулярно-генетические методики.
Когда его назначают?
Проводить бакпосев просто так или для профилактики абсолютно бессмысленно.
Наша кожа покрыта массой бактерий, и результаты анализа всегда будут положительны. Поэтому делать этот тест нужно только по назначению врача.
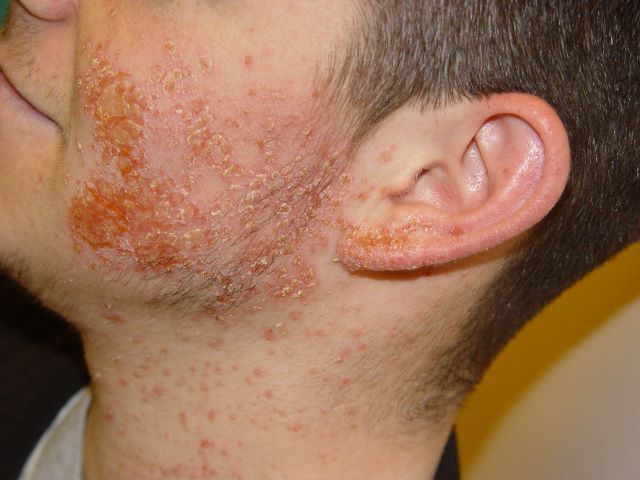
Список показаний достаточно широк:
- Угревая сыпь.
- Гнойничковые высыпания.
- Пиодермия.
- Разлитые гнойные процессы - флегмоны.
- Длительно незаживающие раны.
- Экзематозные высыпания.
- Кожные проявления инфекций, передающихся половым путем (ИППП).
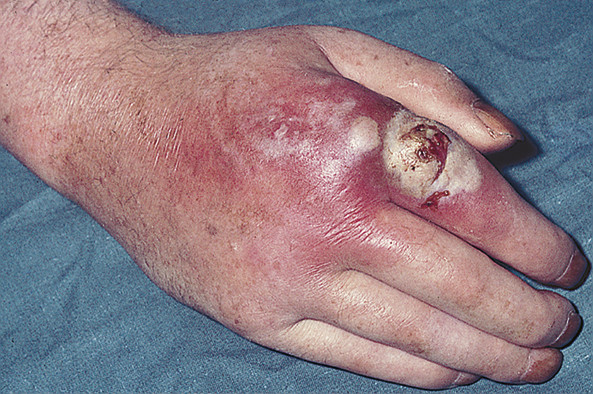
Правда, для диагностики ИППП требуются особые среды, но такие анализы в дерматовенерологической практике тоже делаются.
Детальный алгоритм забора материала отличается в зависимости от того, откуда берем образец. Чаще всего это – просто смывы с поверхности подозрительных участков: места покраснения, шелушения и так далее. Стерильным ватным тампоном на палочке несколько раз проводят по поверхности очага.

Помещают его в пробирку со стерильным физраствором. Затем открывают чашку Петри с заранее приготовленной питательной субстанцией. И широкими штрихами водят по ее поверхности тампоном из пробирки. В процессе этого микробы переносятся с поверхности ватки на среду. Чашку Петри закрывают и ставят в термостат на культивацию.
При гнойничковых поражениях лица, иногда проводится бак посев с нескольких участков кожи. Это нужно для точного определения спектра бактериальной обсемененности. И позволяет распланировать дальнейшие лечебные мероприятия.
Можно также сеять отшелушенные чешуйки или измельченные кусочки кожи и ногтей. Что применяется в диагностике микробных экзем и грибковых инвазий.
Как оценивается бактериологический посев
Предварительные результаты можно получить уже спустя сутки после помещения материала в термостат. На той поверхности, где проводили тампоном, появляются микробные колонии.
Квалифицированный лаборант уже по внешнему виду колоний может предположить вероятного патогенного микроба.
Очень часто это – золотистый стафилококк. Его так и назвали именно из-за характерной его окраски при росте на питательных средах.
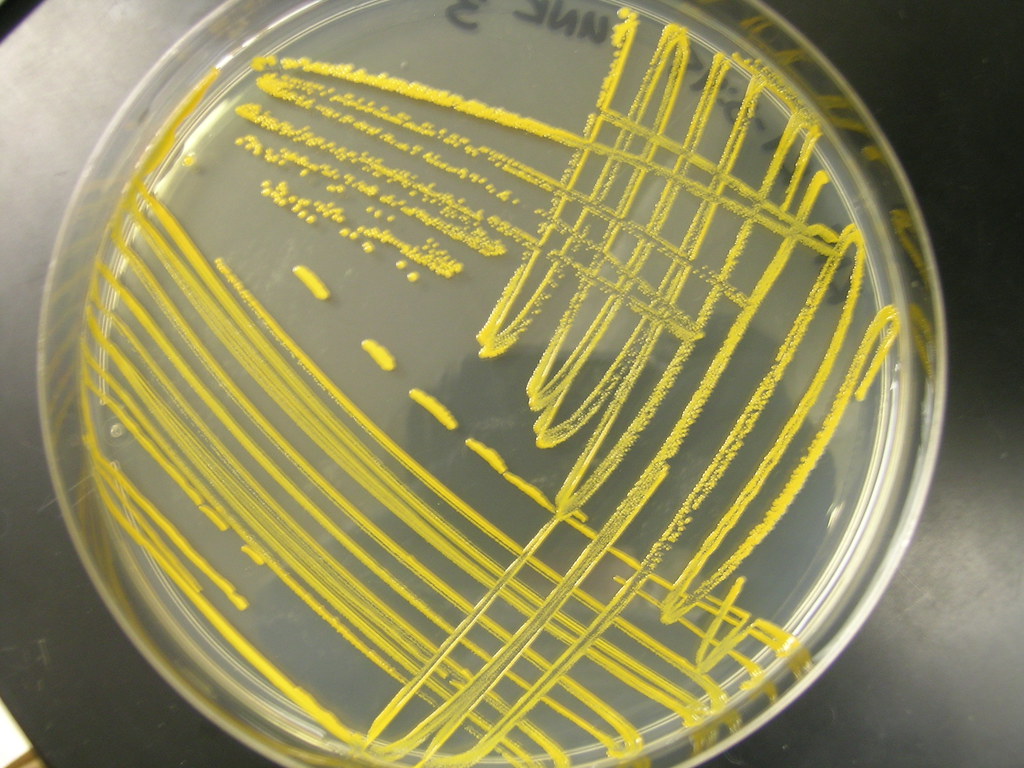
Учитывается количество колоний (КОЕ) и их размеры (активность размножения). Затем возбудитель, выросший после первого бак посева с пораженных участков кожи, пересевается еще раз.
Это необходимо для выделения чистой культуры. Так как в первичном материале будет смесь множества разных, не всегда патогенных микроорганизмов. Чистая культура обладает огромной клинической ценностью. Так как на ее основе можно уже составить антибиотикограмму. То есть найти противомикробные препараты, кои в отношении микроба будут заведомо неэффективны. И те, к которым чувствительность сохранена. Это бесценная информация при кожных инфекциях.
Они иногда могут представлять угрозу для жизни больного человека, не говоря уж о косметических дефектах. Ведь после обширных инфекционных процессов на коже остаются рубцы и участки измененной окраски. Потемнение или наоборот, утрата пигмента.
Нужно ли это только дерматологическим больным?
Спектр применения кожных бак посевов очень широк. Кроме дерматовенерологов с терапевтами, это исследование еще широко применяется в косметологии. Там тоже частенько приходится разбираться с подострыми вялыми процессами, которые плохо поддаются лечению. В подобных случаях результаты посева, собранного с кожи лица, дают представление о природе возбудителя. А это уже позволяет эффективно с ним бороться.
Так что этот проверенный временем анализ помогает сохранить и здоровье, и красоту.
При необходимости сдать бакпосев с кожи обращайтесь к опытным дерматологам нашего медицинского центра.
Кожа человека защищает его от окружающей среды.
Пока кожный покров остается невредимым, все микроорганизмы, находящиеся на ней, не могут проникнуть в организм.
Но в случае нарушения целостности кожного покрова, инфекция проникает вглубь кожи.
После этого активно размножается и приводит к различным неприятным заболеваниям (чаще всего гнойным).
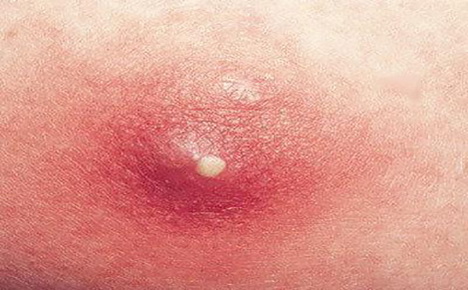
Для того, чтобы выявить возбудителя и назначить максимально эффективное лечение, необходимо выполнить бак посев с кожи.

О том, что такое бак посев кожи
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
Бактериологический посев с кожи
Это вид исследования на наличие микроорганизмов (бактерий и грибков), заключающийся в сборе биологического материала.
Затем его помещают в питательную среду в оптимальных температурных условиях.
Биологический материал для бакпосева может быть практически любой: кал, моча, желчь, спинномозговая жидкость, кровь, секрет простаты (предстательной железы), слизь и так далее.
В случае дерматологических проблем сеют отделяемое гнойничков, гнойных ран или соскобы с поверхности кожи.
Через некоторый длительный промежуток времени (приблизительно через 4-7 дней) специалист должен будет изучить появившиеся культуры тех или иных микроорганизмов.
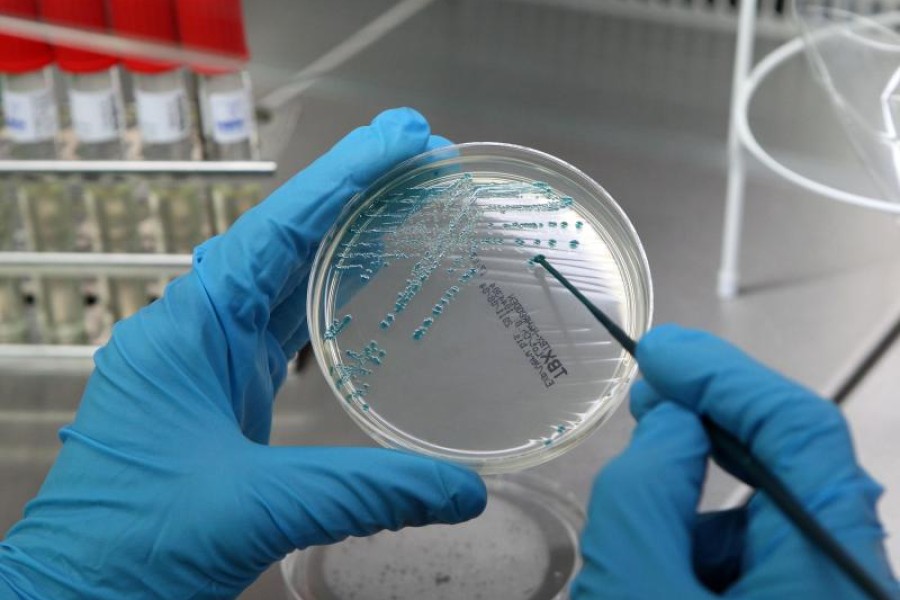
А также сосчитать число их разросшихся колоний.
В процессе анализа исследуется чувствительность появившихся колоний к антибиотикам для того, чтобы определить оптимальную дальнейшую стратегию лечения.
Помните, что нельзя принимать антибиотики перед сдачей бактериологического посева или обрабатывать кожу местными антисептиками.
В этом случае анализ не даст достоверного результата.
Если Вы все-таки принимали антибактериальные препараты за десять дней до исследования, необходимо уведомить Вашего лечащего врача.

Как и любой другой метод обнаружения инфекции, бактериологический посев имеет свои плюсы и минусы.
- I. если требуется выполнить посев кожи, флору можно вырастить уже за первые четыре дня. Достаточно быстро получив предварительный результат,
- II. антибиотикограмма – определения антибактериального средства, наиболее эффективного для данной инфекции,
- III. высокая точность исследования.

Но, как известно, у каждой медали две стороны.
Поэтому есть и минусы:
- персонал лаборатории должен обладать достаточным опытом, чтобы проводить данное исследование,
- для того чтобы получить окончательный результат, приходится ждать семь-десять суток,
- высокие требования к забору биологического материала. Они приводят к тому что часть медсестра в лаборатории неправильно забирает материал. Поэтому лучше для забора посева с кожи обращаться к дерматологу.
Пройти бактериологический посев кожи необходимо в следующих случаях:
- если есть распространенный или значительно выраженный целлюлит,
- при наличии гнойных кожных заболеваниях (к примеру, фурункулезе или пиодермии),
- для исследования отделяемого гнойной раны,
- при различных гнойных процессах подкожной клетчатки и кожи (к примеру, абсцессе или флегмоне),
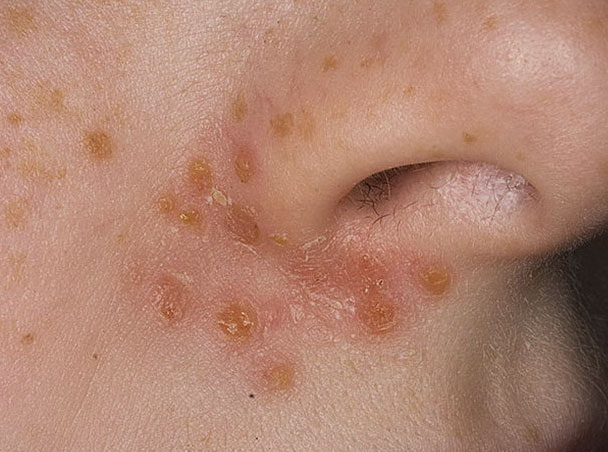
- в случае кусанных ран, ожогов или пролежней,
- при таких недугах, как розацеа или угревая сыпь.
Бак посев с кожи лица предполагает взятие эпителия.
При гнойной ране в качестве материала забирается ее отделяемое.
Кровь не должна при этом попасть в мазок или соскоб.
Биологический материал должен забирать исключительно специалист в лаборатории, для того чтобы микроорганизмы не успели погибнуть.
Забирается он с помощью заранее простерилизованного тампона.

Данный вид исследования необходим для определения различных патогенных инфекций.
К примеру, для выявления золотистого стафилококка.
Назначить данный анализ может хирург или дерматолог.
При необходимости сдать посев кожи лица, обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
Номенклатура МЗРФ (Приказ №804н): A26.01.032.000.01 "Микробиологическое (культуральное) исследование отделяемого с мягких тканей на аэробные и факультативно-анаэробные микроорганизмы"
Биоматериал: Мазок с кожи, мягких тканей
Срок выполнения (в лаборатории): 4 р.д. *
Описание
Метод диагностики инфекций кожи и мягких тканей (целлюлит, рожа, импетиго, акне, диабетическая стопа и др.), вызванных аэробными (стафило-, стрепто- и энтерококками, энтеробактериями, неферментирующими бактериями, гемофилами и др.) и анаэробными (пропионибактериями, клостридиями, бактероидами, пептококками, фузобактериями и др.) условно-патогенными микроорганизмами.
Исследование заключается в количественном посеве мазка с кожи и мягких тканей на питательные среды с последующим выделением возбудителей инфекции, определением их концентрации и чувствительности к антибиотикам. Как правило, причинно-значимым возбудителем инфекций кожи и мягких тканей считается микроорганизм, выделенный из образца биоматериала в концентрации 10 4 -10 5 и выше КОЕ/мл.
Чувствительность микроорганизмов к антимикробным препаратам производится только при выделении из патологического материала причинно-значимого возбудителя в соответствующей концентрации. Микроорганизмы, выделенные из исследуемых образцов в концентрации менее 10 4 КОЕ/мл, возбудителями не являются и не требуют определения чувствительности к антимикробным препаратам.
Внимание!
При обнаружении роста представителей нормальной бактериальной флоры, свойственной материалу и месту локализации вне зависимости от ее концентрации, чувствительность к антибиотикам и бактериофагам не проводится.
При обнаружении условно-патогенной микрофлоры в диагностически не значимом низком титре или выделении микрофлоры ниже установленного референсного интервала, определение чувствительности к антибиотиками и бактериофагам не проводится (основание Приказ МЗ № 535 от 24.04 1985 г «Об унификации микробиологических (бактериологических) методов исследования, применяемых в клинико-диагностических лабораториях лечебно-профилактических учреждений).
Показания к назначению
- подозрение на бактериальную природу воспаления кожи и мягких тканей;
- определение возбудителя и подбора адекватной антибактериальной терапии.
Подготовка к исследованию
Исследование рекомендутеся проводить до курса антибактериальной терапии.
Интерпретация результатов/Информация для специалистов
Для интерпретации результатов исследования – обращайтесь к своему лечащему врачу
Взятие биологического материала проводится строго до начала применения антибактериальных и химиотерапевтических препаратов или не ранее, чем через 10 -14 дней после их отмены.
Где сдать анализ?
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Москва >>
| Код | Наименование | Срок | Цена | Заказ |
|---|---|---|---|---|
| 11-10-001 | Общий анализ крови (CBC/Diff - 5 фракций лейкоцитов) | от 1 р.д. | 370.00 р. | |
| 31-20-001 | ТТГ чувствительный (тиреотропный гормон) | от 1 р.д. | 510.00 р. | |
| 32-20-008 | Тестостерон | от 1 р.д. | 550.00 р. | |
| 80-51-005 | Исследование волосяных луковиц, ресниц на демодекс | от 2 р.д. | 450.00 р. | |
| 80-61-005 | Исследование соскобов кожи на демодекс | от 2 р.д. | 450.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
Польза и вред кишечной палочки
- Кишечные инфекции (Эшерихиозы)
- Симптомы заболевания
- Кишечная палочка у ребенка, в моче в мазке, у беременных
- Диагностика
- Лечение
- Профилактика
В статье описаны симптомы, лечение и профилактика заболеваний, которые вызывает кишечная палочка у взрослых и детей. Что делать при выявлении кишечной палочки в моче и мазке. Насколько опасно обнаружение кишечной палочки у беременных.
Кишечные палочки (Escherichia coli) составляют 1% микрофлоры кишечника теплокровных животных. Они приносят огромную пользу. Заселяясь в кишечный тракт новорожденного, кишечные палочки сохраняются там всю жизнь. Они принимают участие в синтезе витаминов группы В и витамина К, сдерживают развитие патогенной микрофлоры. Штамм Mutaflor в виде пробиотика используют с профилактической целью у новорожденных, с целью повышения у них иммунитета и при диарее у детей до 7-и лет.
Кишечные палочки заселяют толстый кишечник. Выделяясь во внешнюю среду, они способны некоторое время там выживать. Этот фактор особо важен при исследовании на фекальные загрязнения.
Кишечная палочка принадлежит к роду эшерихий семейства энтеробактерий. Большая группа штаммов этих бактерий является неопасной для человека, но некоторые штаммы могут вызвать пищевые отравления, заболевания мочеполовой системы, а наиболее вирулентные из них приводят к смерти детей и стариков со сниженным иммунитетом, вызывая сепсис и менингит.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Заболевание кишечника (диарею) вызывает более 100 видов патогенных штаммов возбудителей. Они сгруппированы в четыре класса. Бактерии каждого класса способны продуцировать свои энтеротоксины, вызывающие диарею, и имеют свои отличительные симптомы заболевания.
- Слипаясь с клетками эпителия толстого кишечника, Escherichia coli интенсивно размножаются и нарушают его работу. В просвет кишечника секретируется большое количество жидкости, содержащей электролиты, которая не успевает всасываться обратно. У больного появляется жидкий водянистый стул.
- Escherichia coli, продуцирующие веротоксин, кроме диареи способны повреждать кровеносные сосуды слизистой оболочки толстой кишки, в результате чего развивается геморрагический колит. Образовавшиеся кровяные сгустки и фибрин препятствуют нормальному кровоснабжению кишечника, вплоть до развития некроза. Жидкий стул с примесью крови и выраженные симптомы интоксикации являются ведущими в клинике данного заболевания. При попадании бактерий в брюшную полость, развивается перитонит. При попадании в кровяное русло, бактерии инфицируют внутренние органы, вызывая гнойное воспаление желчного пузыря, желчных ходов, почек и даже молочную железу и др.
- Патогенная кишечная палочка инфицирует мочевые пути и почки.
- Кишечная палочка может попасть извне в женские половые органы и вместе с другими патогенными микроорганизмами вызвать воспаление влагалища, матки и яичников. У мужчин кишечные палочки способны вызвать воспаление яичек, их придатков и предстательной железы.
- Бактерии могут попасть в организм новорожденного при родах и стать причиной развития у него менингита.
- Гемолизирующая кишечная палочка способна вызвать у маленьких детей, стариков и женщин в послеродовом периоде, когда значительно снижается иммунитет, развитие гемолико-уремического синдрома.
Основной путь передачи возбудителя фекально-оральный. Грязные руки, низкая гигиена приготовления пищи, немытые овощи и фрукты, непрожаренное мясо и загрязненная вода являются причиной возникновения заболевания. Домашний скот, который выращивают с целью получения мяса и молока может быть переносчиком бактерий и выделять их в окружающую среду с фекалиями.
Клиническая картина заболевания развивается после инкубационного периода, который составляет 2 – 3 суток.
Энтеропатогенные Escherichia coli чаще всего встречаются у новорожденных и детей первого года жизни. Основными симптомами заболевания являются наличие диареи и рвоты. Ребенок отказывается от приема пищи, часто срыгивает. Отмечается беспокойство и нарушенный сон. Бактерии плотно закрепляются на эпителиальных клетках кишечника, в результате чего болезнь протекает длительно, но легко.
Заболевание протекает по типу обычного пищевого отравления, отличительной особенностью которого является сильная водянистая диарея, рвота, тошнота и боли в животе. Болеют дети и взрослые. Довольно часто встречается у путешественников.
Заболевание по клинической картине напоминает дизентерию. Бактерии проникают в ободочную кишку толстого кишечника. Слипаясь с эпителием кишки, бактерии интенсивно размножаются и нарушают его работу. Эндотоксин бактерий быстро поступает в кровь через поврежденный эпителий. Заболевание протекает с явлениями сильной интоксикации, обильным водянистым стулом, иногда с примесью крови и спастическими болями в левой нижней части живота.
Гемолизирующая кишечная палочка продуцирует веротоксин, который повреждает сосуды слизистой оболочки кишечника. Развивается геморрагический колит. Кровяные сгустки и фибрин способствуют повреждению стенки кишки. В некоторых случаях возможно развитие некроза. Инфицирование брюшной полости приводит к развитию перитонита. Симптомы интоксикации резко выражены. Стул водянистый с примесью крови.
При поражении гемолизирующей кишечной палочкой маленьких детей, стариков и женщин в послеродовом периоде (состояние снижения иммунитета) развивается нарушение микроциркуляции, формируется гемолико-уремический синдром.
- Данный вид инфекции начинается остро. Симптомы интоксикации резко выражены. В 75% случаев развивается геморрагический колит, что проявляется наличием крови в кале.
- Токсины бактерий повреждают эндотелий сосудов и запускают механизм развития диссеминированного внутрисосудистого свертывания (ДВС-синдром). Тромбоциты под воздействием токсина вначале активируются, а затем склеиваются. На фоне чрезвычайно бледных кожных покровов появляются кровоизлияния.
- В сосудах почечных клубочков и канальцах развивается ишемия, возникают тромбы и откладывается фибрин, что приводит к их некрозу и развитию почечной недостаточности. Количество выделяемой мочи резко уменьшается, а потом и прекращается.
- Токсины гемолизирующей кишечной палочки повреждают эритроциты, что приводит к развитию особого вида желтухи, кожные покровы при которой приобретают лимонный цвет.
У 2/3 больных при правильном лечении отмечается восстановление функции почек. В 25 — 30% случаев болезнь осложняется развитием патологии многих внутренних органов, что часто приводит к развитию хронической почечной недостаточности и смерти больных. В 50% случаев в острую фазу заболевания отмечается прогрессирующий отек головного мозга. Смертность от данного вида эшерихиоза составляет 3 – 7 %. До развернутой клинической картины заболевания в моче появляется белок и эритроциты, отмечается снижение количества эритроцитов и гемоглобина в крови.
- Escherichia coli вызывают кишечные инфекции у детей разной степени тяжести. Особенно тяжело заболевание протекает у новорожденных и детей с низкой массой тела. Дети заражаются от больных взрослых или носителей возбудителя. Заболевание начинается остро, температура тела повышается значительно, рвота и водянистый понос желтовато-оранжеватого цвета. Через поврежденную слизистую оболочку тонкого кишечника в кровь попадают токсические продукты. Развивается токсикоз и ацидоз. Диарея и рвота быстро приводят к обезвоживанию организма. Ребенок быстро теряет вес. Если заболевание затягивается, развивается язвенный энтерит или энтероколит, причиной которого является нарушение кровоснабжения кишечника с последующим разрушением его стенки.
- У новорожденных и детей, рожденных с низкой массой тела, заболевание протекает в септической форме. В организме ребенка возникает множество гнойных очагов. Коли-энтерит часто осложняется пневматозом (заполнение газами кишечника), гнойным отитом и пневмонией. Смерть наступает от обезвоживания и токсикоза.
- Бактерии могут попасть в организм новорожденного при родах и стать причиной развития у него менингита.
- Гемолизирующая кишечная палочка у маленьких детей, стариков и женщин в послеродовом периоде (состояние снижения иммунитета), проникая в кровь, способна вызвать нарушение микроциркуляции, формируя гемолико-уремический синдром.
Бактерии попадают в мочеполовые органы из кишечника, когда не соблюдаются правила гигиены и при анальном половом контакте. Кишечная палочка обладает способностью слипаться с эпителиальными клетками мочевых путей и не вымывается при мочеиспускании. Поэтому для анализа на наличие кишечной палочки берется моча, собранная при катетеризации мочевого пузыря.
Кишечная палочка в моче – еще не признак заболевания. При наличии кишечных палочек в моче и клиники заболевания может регистрироваться патология мочевых путей и почек.
При остром пиелонефрите в 1 мл свежей мочи выявляется не менее 104 кишечных палочек в моче. При остром цистите – не менее 102 в моче и 10 лейкоцитов в 1 мкл мочи.
В половые органы кишечная палочка попадает при несоблюдении правил гигиен, незащищенном анально-вагинальном половом контакте и ношении тесного белья. У мужчин кишечная палочка часто становиться виновником воспаления яичка, его придатков и предстательной железы, у женщин – влагалища, матки и яичников. Мазок на наличие микрофлоры и соскоб слизистой производится из шейки матки и стенок влагалища или уретры. Микроскопия мазка из влагалища позволяет оценить степень воспалительной реакции и выявить возбудителей кандидоза, трихомониаза и гонореи. Наличие лейкоцитов 15 — 20 в поле зрения свидетельствует о наличии воспалительного процесса.
Кишечная палочка в мазке – еще не признак заболевания. Наличие кишечных палочек в мазке и клиники заболевания говорит о патологии мочевых путей и почек.
Выделить чистую культуру кишечной палочки трудно из-за наличия в исследовательском материале эшерихий, которые являются составной частью нормальной микрофлоры кишечника. Вид их колоний похож на колонии при росте патогенных бактерий.
В половые пути беременной женщины кишечные палочки попадают из области заднего прохода. При сборе мочи на наличие бактерий кишечные палочки так же могут попасть в мочу. Наличие кишечных палочек в моче и влагалище еще не значит, что женщина больна. Однако бактерии могут попасть к новорожденному из влагалища женщины при родах и вызвать у него менингит. Иммуноглобулины матери, которым предписано уничтожать патогенные эшерихии, не способны проникать в организм плода через сосуды плаценты.
Анализ мазка из влагалища при беременности является основной диагностической процедурой. Наличие кишечных палочек говорит о фекальном заражении. Перед родами или перед операцией женщину необходимо пролечить.
Кишечную коли-инфекцию можно диагностировать только с помощью бактериологического исследования. Выделить чистую культуру патогенной бактерии довольно трудно из-за наличия в исследовательском материале эшерихий, которые являются составной частью нормальной микрофлоры кишечника. Вид их колоний похож на таковые при росте патогенных кишечных палочек. Определение культуры возбудителя производят по морфологическим и биохимическим признакам.
Для анализа используются рвотные и каловые массы, гной, кровь (при подозрении на сепсис), моча, мазки и соскобы со слизистых половых органов.
- Основу лечения эшерихиозов составляет антибактериальная терапия. Кишечная палочка чувствительна к препаратам группы аминогликозидов, амоксициллину и фторхинолонам.
- Особый положительный эффект при заболевании дает лечение бактериофагами.
- Основу патогенетической терапии составляют мероприятия по борьбе с интоксикацией и восполнению объемов потерянной жидкости и минералов.
- Симптоматическая терапия направлена на устранение патологических синдромов заболевания.
- Лечение детей и беременных начинается с назначения бактериофагов и пробиотиков. В случае их неэффективности осуществляется переход на антибактериальное лечение.
Соблюдение правил личной гигиены и надлежащее хранение и обработка пищевых продуктов, мытье фруктов и овощей, а так же недопущение употребления воды из неизвестных источников являются основой профилактики пищевых инфекций.
Содержание
- Гельминты
- Круглые черви
- Анкилостомидозы
- Аскаридоз
- Аскаридоз у детей
- Дирофиляриоз
- Острицы
- Анализы на энтеробиоз
- Острицы у детей
- Токсокароз
- Трихинеллез
- Трихоцефалез
- Филяриоз
- Ленточные черви
- Цепень
- Бычий цепень
- Свиной цепень
- Эхинококкоз
- Цепень
- Плоские черви
- Описторхоз
- Сосальщики
- Печеночный сосальщик
- Фасциолез
- Шистосомоз
- Печеночный сосальщик
- Круглые черви
- Грибы
- Аспергиллез
- Микроорганизмы
- Бактерии
- Гонококки
- Диплококки
- Клебсиелла
- Лептоспироз
- Стафилококки
- Стрептококки
- Уреаплазма
- Уреаплазмоз у женщин
- Уреаплазмоз у мужчин
- Хламидии
- Лечение хламидиоза
- Хламидиоз у женщин
- Хламидиоз у мужчин
- Простейшие
- Амебиаз
- Трипаносомоз
- Протисты
- Кокцидиоз
- Лейшманиоз
- Лямблиоз
- Малярия
- Пироплазмоз
- Токсоплазмоз
- Трихомониаз
- Бактерии
- Насекомые
- Демодекоз
- Педикулёз
- Постельные клопы
- Чесоточный клещ
- Паразиты у Животных
- Паразиты в рыбе
- Энтомозы
- Миазы
Задать вопрос врачу
- О сайте
- Содержание
- Задать вопрос
- Круглые черви
- Ленточные черви
- Плоские черви
- Бактерии
- Насекомые
- ВКонтакте
Читайте также:


