Персистирующая лихорадка что это

Лихорадка — неспецифическое проявление целого ряда заболеваний, которое возникает под воздействием пирогенных веществ и представляет собой повышение температуры тела, не зависящее от температуры внешней среды. Этот защитно-адаптационный механизм сформировался в ходе эволюции. Он чаще всего активизируется в ответ на инфекционное поражение. При этом подъем температуры тела сопровождается другими явлениями интоксикации — ознобом, миалгией, артралгией, головной болью, слабостью, тахикардией, учащенным дыханием. Эти признаки стереотипны: они не зависят от этиологического фактора. Данный факт позволяет отнести лихорадку к типовым патологическим процессам.
Температура тела у здоровый людей непостоянна. Она колеблется в течение суток под воздействием внешних и внутренних факторов — физической активности, приема пищи. Вечером температура тела выше, чем ночью. Эта разница в среднем составляет 0,6°С. При внедрении в организм патогенных агентов происходит динамичное изменение системы терморегуляции, результатом которого становится резкий скачок температуры тела. Активная задержка тепла обусловлена воздействием пирогенов, которые синтезируются лейкоцитарными и иммунными клетками.
Лихорадка — это не отдельная нозология, а признак борьбы макроорганизма с бактериями, паразитами и вирусами. Лихорадочный синдром может возникать при неинфекционной патологии — при аутоиммунных и онкологических процессах, острой коронарной недостаточности, травмах, обезвоживании. Прием некоторых медикаментов нередко вызывает подъем температуры. Гормонотерапия, антибиотикотерапия, лечение гипертонии — частые причины лихорадки. Когда в организме нарушается баланс между выработкой и отдачей тепла, повышается температура тела. Это случается при тепловом ударе.
Лихорадка бывает субфебрильной – 37,2 – 37,9 °С, фебрильной – 38,0 – 38,9 °С, пиретической – 39,0 – 40,9 °С, гиперпиретической – 41 °С и выше. Температуру до 38,0 °С не рекомендуют сбивать. Все остальные случаи требуют применения жаропонижающих лекарственных препаратов.
Биологическое значение лихорадки очень велико. Она помогает организму бороться с инфекцией путем усиления фагоцитоза и стимуляции выработки антител. При лихорадке активизируются Т- и В-лимфоциты, усиливается синтез интерферона, замедляется размножение микробов, снижается их резистентность к антибиотикам, повышается защитное и дезинтоксикационное влияние печени. Лихорадка — тревожный сигнал, являющийся порой единственным проявлением патологии.
Этиопатогенез
Лихорадка — полиэтиологический процесс и обязательный клинический признак любой острой инфекции.

К заболеваниям, проявляющимся лихорадкой, относятся:
- ОРВИ и ОРЗ,
- Заболевания ЛОР-органов — отит, синусит, тонзиллит, фарингит,
- Патология бронхолегочного аппарата — бронхит, пневмония, плеврит,
- Стоматологические болезни — стоматит, дентальный абсцесс,
- Дисфункция ЖКТ — гастрит, энтерит, колит, аппендицит,
- Мочеполовые расстройства — пиелонефрит, цистит, уретрит,
- Поражение ЦНС — менингит, энцефалит,
- Специфическая инфекция, вызванная спирохетами, риккетсиями, микобактериями, грибками,
- Септические состояния — абсцессы, остеомиелит, сепсис,
- Детские вирусные инфекции — корь, краснуха, ветрянка,
- Паразитозы — трипаносомозы, шистосомозы, лейшманиозы.
Лихорадка нередко возникает при неинфекционной патологии. Чаще всего ее причинами становятся:
- Злокачественные опухоли,
- Аутоиммунные болезни — системная красная волчанка, васкулит, склеродермия, ревматоидный артрит,
- Тиреотоксикоз — дисфункция щитовидной железы, приводящая к токсическому поражению организма,
- Наличии в тканях очагов некроза — инфаркт миокарда, инфаркт кишечника,
- Аллергия,
- Внутренние кровоизлияния,
- Гемолитическая анемия,
- Асептическая травма,
- Последствия переливаний крови и трансплантации органов.
Лихорадка развивается под воздействием пирогенов. Они образуются в организме или проникают в него из внешней среды. Эндопирогены синтезируются клетками-лейкоцитами. К ним относятся цитокины — интерлейкины, фактор некроза опухоли, интерфероны. Они оказывают воздействие на центр терморегуляции гипоталамуса, в результате которого у больных повышается температура тела. Кроме данной способности эти биологически активные вещества обладают целым рядом иных эффектов. Клетки иммунной системы также продуцируют пирогены. Моноциты, макрофаги, лимфоциты, эндотелиоциты, клетки микроглии выделяют пирогенные вещества при воспалении любой этиологии.

механизмы действия пирогенов
Экзогенные пирогены – компоненты возбудителей инфекции. Это сложные биополимеры, построенные из гликолипида и полисахарида клеточной стенки бактерий, а также белки и нуклеиновые кислоты микроорганизмов. Поступая извне, они воздействуют сначала на эндогенные пирогены. Это происходит благодаря активации защитных иммунных клеток, которые, связываясь с патогенами, способствуют высвобождению пирогена. При неинфекционной лихорадке экзопирогенами являются: продукты метаболизма здоровых и поврежденных тканей, комплексы из антител, антигенов и компонентов системы комплемента.
Выработка пирогенов фагоцитами происходит после их взаимодействия с различными микробами, отмершими клетками, продуктами распада белковых молекул и соединительнотканных волокон. Пирогены стимулируют секрецию простагландинов в нервных клетках центра терморегуляции, локализованного в гипоталамусе головного мозга. Передний отдел гипоталамуса воспринимает информацию от периферических и центральных терморецепторов. Центр теплопродукции располагается в ядрах заднего отдела гипоталамуса. Отсюда по волокнам симпатической нервной системы идут импульсы к органам и тканям. При этом в организме ускоряется метаболизм, сужаются сосуды кожи, активизируется работа скелетных мышц. Медиаторы повышают активность фермента аденилатциклазы, что приводит к гиперпродукции циклической АМФ и перестройке всех обменных реакций. Угнетение теплоотдачи и стимуляция теплопродукция – причины избыточного накопления тепла. Этот процесс реализуется посредством работы желез внутренней секреции и периферических отделов нервной системы.
Патофизиологические особенности
Изменения обмена веществ, обусловленные лихорадкой:

механизм развития лихорадки под действием пирогенов
Активация окислительно-восстановительных реакций — увеличение основного обмена происходит параллельно повышению температуры тела. В изменившихся условиях организму требуется больше кислорода. Развивается гипокапния, вызывающая спазм мозговых сосудов и гипоксию органа.
Особенности функционирования внутренних органов при лихорадке:
- Со стороны нервной системы — головная боль, гипервозбудимость, бред, галлюцинации, потеря сознания, судороги.
- Кардиоваскулярные изменения — тахикардия, увеличение минутного объема сердца, нарушения ритма, признаки сердечной недостаточности, колебания артериального давления вплоть до коллапса.
- Застойные явления в легких, сужение ветвей легочной артерии, легочная гипертензия.
- Увеличение диуреза в первую и третью стадии лихорадки, задержка жидкости в организме на второй стадии процесса. В моче появляются белки и гиалиновые цилиндры.
- Изменения со стороны ЖКТ – снижение слюноотделения, сухость во рту, трещины на губах, налет на языке, неприятный запах изо рта, жажда, потеря аппетита. Подавление секреции пищеварительных соков приводит к нарушению переваривания пищи, а угнетение моторики – к рвоте, запорам, метеоризму.
Стадии, виды и типы
Стадии лихорадочного процесса:
- Первая – стойкое повышение температуры тела, обусловленное усилением теплопродукции и ослаблением теплоотдачи. По воздействием пирогенов спазмируются кровеносные сосуды, кровь оттекает в глубокое сосудистое русло, прекращается потоотделение, бледнеет кожа, падает температура эпителия. Эти изменения направлены на ограничение отдачи тепла и сохранение ресурсов для борьбы с патологией. У больных из-за снижения температуры кожи возникает озноб, появляется желание прилечь, укрыться одеялом и уснуть. Мышечная дрожь обусловлена влиянием ЦНС, ограничивающим физическую активность для сбережения запасов энергии.
- Вторая – удержание высоких значений. На этой стадии процессы отдачи тепла и ее продукции уравновешиваются. Благодаря такому балансу не происходит дальнейший рост или падение температуры. Кровеносные сосуды расширяются, кожа становится горячей, ее бледность сменяется нормальной окраской, познабливание и дрожь проходят, появляется волнообразный жар.
- Третья – восстановление температурных показателей. Падение температуры бывает резким и постепенным. Оно связано с ликвидацией причины лихорадки. Нормализация происходит самостоятельно или под воздействием жаропонижающих средств. Избыток тепла выводится из организма в виде чрезмерного пото- и мочеотделения. Этот процесс значительно превышает теплопродукцию.

три стадии лихорадки
Литическое снижение температуры считается безопасным для больного. Температурная кривая медленно опускается и достигает нормальных значений за 2-3 дня. Внезапное и быстрое падение температуры тела с гипергидрозом называется критическим. Это явления сопровождается дисфункцией сердца и сосудов: ослаблением сердечной деятельности, резкой дилатацией сосудов, падением кровяного давления, нарушением гемодинамических процессов. Исходом стремительного снижения температуры может стать опасное для жизни состояние — коллапс.
- Постоянная — сохранение высоких показателей суточной температуры, колеблющихся на 1°C.
- Ремитирующая — более широкие колебания температуры на 1-2°С.
- Перемежающаяся — большие размахи температурных значений с их периодическим снижением до нормы.
- Гектическая — колебания температуры на 3-5°, неоднократное чередование ее подъемов и резких падений.
- Извращенная — снижение температуры вечером с пиками высоких отметок по утрам.
- Атипичная — широкий диапазон температурных значений.
- Возвратная – затяжные периоды подъема температуры и апирексии, длящиеся по несколько суток.
- Эфемерная – 2-3 дня,
- Острая — две недели,
- Подострая — шесть недель,
- Хроническая – более шести недель.
Тип, вид и стадия лихорадки учитываются врачами в процессе диагностики патологии. Эти данные очень важны в прогностическом отношении. Под воздействием лечебных мероприятий естественный ход развития лихорадочного процесса может изменяться. Огромное влияние на течение процесса оказывают возраст и иммунный статус больного. Маленькие дети, лица с кахексией и старики часто переносят инфекционные заболевания без лихорадки. Исход таких патологий, как правило, неблагоприятный.
Симптоматика
Лихорадка клинически проявляется целым комплексом симптомов. Клинические признаки появляются, когда температура поднимается выше 38,0°С. У больных появляется жар, головная боль, ломота во всем теле, озноб, мышечная дрожь, гипергидроз, учащенное дыхание и сердцебиение, жажда, тошнота, рвота, слабость, вялость, малоподвижность, сонливость. Визуально определяется гиперемия лица, сухость губ, налет на языке.

У пожилых лиц нарушается сознание, возникает бред, галлюциноз. Маленькие дети капризничают, плачут, раздражаются, плохо спят, отказываются от еды. У них может развиться судорожный синдром и токсическая энцефалопатия.
Проявлениям лихорадки часто сопутствуют симптомы причинного заболевания. Основные из них:
- Ригидность затылочных мышц,
- Сыпь,
- Боль в животе,
- Отечность суставов,
- Кашель с мокротой,
- Боль в ушах,
- Спутанность сознания,
- Болезненное мочеиспускание,
- Рвота,
- Боль при глотании.
Негативное влияние лихорадки на человеческий организм:
- Острая кардиоваскулярная дисфункция,
- Коллапс,
- Угнетение иммунитета,
- Судороги,
- Отек мозговой ткани,
- Резкое истощение организма,
- Летальный исход.
Диагностика
Лихорадка — важный диагностический критерий большинства заболеваний. Измерение температуры тела человека называется термометрией. Ее проводят с помощью медицинского ртутного термометра, представляющего собой стеклянный резервуар с впаянной шкалой и капилляром, который имеет на конце расширение, содержащее ртуть. При нагревании столбик ртути поступает в капилляр и остается там даже после охлаждения. Перед измерением ртутный столбик сбивают до 35°С, осматривают кожу подмышек на наличие повреждений, проверяют целостность и исправность прибора. Измерение длится 8-10 минут. Существуют также иные способы термометрии – ректальный и оральный. К ним прибегают крайне редко.

Чтобы вылечить больного, необходимо выяснить причину лихорадки. Для этого следует обратиться к врачу, который поставит диагноз и назначит лечение основного заболевания.
Диагностические мероприятия, позволяющие определить происхождение лихорадки:
- Гемограмма — признаки бактериального или вирусного воспаления, аллергии, анемии,
- Общий анализ мочи — патологические примеси в моче, указывающие на поражение органов мочевыделения,
- БАК — изменение показателей функционирования внутренних органов,
- Микробиологические исследование материала больного на микрофлору — выделение и идентификация возбудителя инфекции, определение его чувствительности к антибиотикам,
- Иммунограмма — оценка иммунного статуса больного,
- Рентгенография и томография органов грудной и брюшной полости, малого таза, забрюшинного пространства,
- ЭКГ, ЭхоКГ, УЗИ внутренних органов, эндоскопические исследования.
Лечебный процесс
Больным с лихорадкой показан строгий постельный режим, ограничивающий физическую активность, а также легкое и калорийное питание. Рекомендован дробный прием пищи — до 6 раз в сутки небольшими порциями. В рацион следует включать жидкие и пюреобразные блюда, ограничить острые, соленые, пряные продукты. Особое внимание необходимо уделить питьевому режиму. Употребление достаточного количества жидкости позволит нормализовать электролитный баланс, быстрее справиться с интоксикацией и предупредить дегидратацию. При подозрении на серьезное заболевание требуется госпитализация в стационар.
Медикаментозные средства, применяемые для борьбы с лихорадкой:
Физические методы борьбы с лихорадкой:
- Обтирания больного уксусным раствором,
- Уксусные обертывания,
- Холодные компрессы на область крупных сосудов, затылок, лоб,
- Обильное питье чистой воды, чая с лимоном, ягодных морсов, компота из сухофруктов.
В помещении, где находится лихорадящий больной, необходимо регулярно проводить влажную уборку, проветривать и увлажнять воздух. Поскольку человек сильно потеет, следует периодически менять постельное и нательное белье. Если лихорадка продолжается более трех суток, температура выше 40 градусов, имеются нарушения сознания и судорожные припадки с дыхательными расстройствами, следует немедленно обратиться к врачу.
Лихорадка — опасный признак, указывающий на наличие патологии в организме. Температура не поднимается просто так. Чтобы предупредить развитие осложнений, не стоит заниматься самолечением, лучше обратиться к врачу. Он проведет комплексное обследование и выявит причину проблемы. Возможно это не банальная простуда, а серьезное и тяжелое заболевание.
Видео: медицинская лекция о лихорадке
По степени повышения температуры тела выделяют:
1. Субфебрильную лихорадку – подъемы от 37,1 до 38,0°С.
2. Фебрильную (умеренно повышенную) от 38,1 до 39,0°С.
3. Пиретическую (высокую) – от 39,1 до 40,0°С.
4. Гиперпиретическую (очень высокую) – от 40,1°С и выше.
По длительности подъема температуры тела выделяют:
1. Мимолетные (однодневные, эфемерные – продолжаются несколько часов при перегреве на солнце, после гемотрансфузии, иногда после внутривенного введения веществ, при легких инфекциях).
3. Подострые– до 45 дней (возвратный, сыпной и брюшной тифы, бруцеллез, орнитоз, малярия; активная фаза ревматизма).
4. Хронические – более 45 дней (сепсис, СПИД, токсоплазмоз; дерматомиозит, ревматоидный артрит, системная красная волчанка, узелковый полиартрит, гепатит, панкреатиты, холециститы, туберкулез, бронхоэктатическая болезнь, опухоли, лейкозы, саркоидоз).
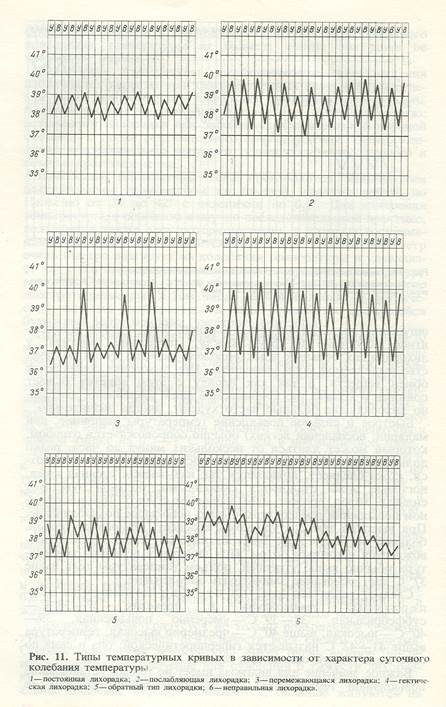
По характеру колебаний температуры тела в течение суток или более длительного периода лихорадка подразделяетсяна ряд разновидностей, которые, однако, могут наблюдаться только при естественном течении болезни, использование же современных лечебных средств (прежде всего, жаропонижающих и антибактериальных) может приводить к появлению необычных вариантов температурных кривых.
1. Постоянная (устойчивая) – колебания температуры тела в течение суток не превышает 1°с, обычно в пределах 38-39°с (встречается при пневмонии, ОРВИ; сыпном и брюшном тифе во II стадии, псевдотуберкулезе, лихорадке Ку, сепсисе с грамотрицательной флорой).
2. Послабляющая (ремитирующая) – температура тела увеличивается до различных значений, ее суточные колебания 1-2°С (встречается при гнойных заболеваниях; очаговой пневмонии, брюшном тифе в III стадии, бруцеллёзе, орнитозе, клещевом реккетсиозе, вирусных энцефалитах, геморрагических лихорадках).
3. Перемежающаяся (интермиттирующая) – температура тела внезапно повышается до 39-40°С и через короткое время (часы) быстро снижается до нормальных или даже субнормальных значений, через 1-3 дня такой подъем температуры вновь повторяется (наблюдается при малярии: может быть ежедневной, через день, через два дня - клещевом возвратном тифе). Имеется особый тип – интермиттирующая лихорадка Шарко, сопровождается ознобом, болью в правом верхнем квадранте живота и желтухой (в результате периодической обструкции общего желчного протока камнем).
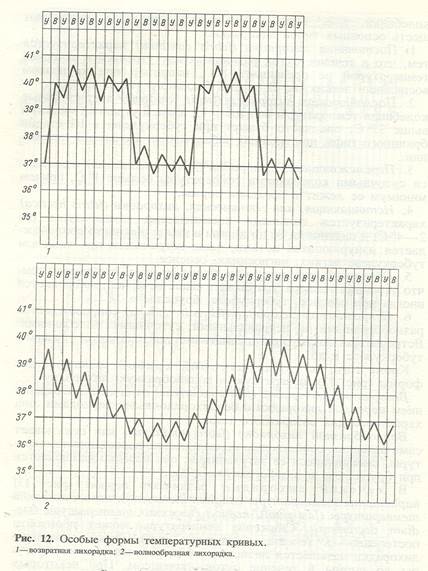
4. Возвратная – температура тела повышается сразу до высоких значений, и сохраняется на этом высоком уровне несколько дней, затем она временно спадает до нормальных значений с последующим новым периодом повышения (от 2 до 5 приступов) (типична для спирохетозов – возвратный тиф эндемический и эпидемический, содоку – болезни укуса крыс). Выделяют также особый тип при лимфогранулематозе – лихорадку Пеля-Эбштейна (повышение температуры на несколько часов-дней с последующим периодом с нормальной температурой в несколько дней-недель).
5. Гектическая ( истощающая, септическая) – колебания температуры тела в течение суток составляют 3-5°С (наблюдается при сепсисе, генерализованных вирусных инфекциях; нагноительных заболеваниях, тяжелом туберкулезе легких).
7. Неправильная(атипичная)
характерны незакономерные повышения температуры тела до различных значений (наблюдается при ревматизме, гриппе, дизентерии, спорадическом брюшном тифе).
8. Извращенная (обратная) – наблюдается более высокое значение утренней температуры в сравнении с вечерней (встречается при туберкулезе, затяжном сепсисе, иногда при бруцеллёзе).
9. Острая волнообразная – в отличие от волнообразной, характеризуется относительно кратковременными волнами (3-5 дней) и отсутствием ремиссии между волнами. Температурная кривая может представлять собой ряд затухающих волн (каждая последующая волна меньше предыдущей по амплитуде и продолжительности), это наблюдается при брюшном тифе, орнитозе, мононуклеозе. Иногда, при присоединении осложнений кривая носит нарастающий характер (последующая волна больше предыдущей), это бывает при гриппе, эпидемическом паротите.
10. Рецидивная– в отличие от возвратной лихорадки с правильным чередованием волн лихорадки, этот тип характеризуется рецидивом (обычно одним) в различные сроки (от 2-х суток до месяца и более) после окончания первой температурной волны (лептоспироз, псевдотуберкулез)
Не нашли то, что искали? Воспользуйтесь поиском:
Персистирующей инфекцией называют заболевание, вызываемое бактериями, которые обитают в человеческом организме. Часть из них на здоровье не оказывает вреда, а другая часть – несет постоянную угрозу. Что же это за инфекция?
Описание

Персистенцией называют способность микроорганизмов долго обитать в организме человека и при этом не вызывать клинических симптомов. Механизм, запускающий развитие или активирующий персистирующую инфекцию, полностью зависит от того, в каком состоянии находится здоровье человека, насколько силен его организм. Латентную форму может иметь данная инфекция, что не позволяет обнаружить ее при помощи обычных диагностических мер. Под влиянием внешних факторов может выходить и клинически проявляться персистирующая инфекция. К таким факторам относятся:
- снижение иммунитета;
- стресс;
- переохлаждение;
- на фоне другого заболевания снизились защитные функций организма.
Пациент при латентной форме заболевания считается здоровым, для лечения терапия не применяется.
Возбудители инфекции
Не все микроорганизмы могут существовать в организме и при этом себя не выдавать. Персистирующие вирусы обязательно должны иметь такое свойство, как внутриклеточное существование в микроорганизме. К числу таких агентов можно отнести:
- хламидии;
- хеликобактер;
- микоплазмы;
- вирусы группы герпесвируса ( на территории РФ и в странах СНГ от персистирующей герпетической инфекции страдает более 22 миллионов человек);
- токсоплазмы;
- гепатит;
- ВИЧ.
Перечисленные вирусы стремятся не быть опознанными иммунной системой. Происходит это за счет интеграции вируса с геномом человека, поэтому медленно развивается инфекционный процесс и может вовсе остаться без внимания.
Хроническая персистирующая инфекция

Ею могут быть поражены любые клетки организма, и проявляется она только в случаях, когда человеком инфекция уже была ранее перенесена. Следующие лица находятся в группе риска хронической персистирующей инфекции:
- доноры крови;
- беременные;
- недоношенные дети;
- медицинский персонал;
- онкобольные;
- пациенты с иммунодефицитом.
Хроническая персистирующая инфекция имеет три формы: легкую, среднюю и тяжелую. Поскольку такая инфекция может поразить разные органы и системы организма, проявиться она может мышечными болями, общей слабостью организма, желудочно-кишечными патологиями, жаром, гепатитом, увеличением лимфоузлов.
Диагностика и лечение

Наличие или отсутствие персистирующей инфекции могут подтвердить только лабораторные исследования. Это:
- цистоскопическое исследование;
- молекулярно-биологическая диагностика;
- иммуноферментный анализ.
Сложная задача стоит перед врачами, если обнаружилась персистирующая инфекция, так как лечится данная патология с трудом. Как правило, проводится комплексное лечение, включающее в себя два аспекта:
- терапия противовирусными препаратами;
- терапия иммунными средствами.
Курс лечения подбирается только лечащим врачом и всегда индивидуально. Персистирующая инфекция является очень сложной патологией, протекающей у каждого пациента по-разному, поэтому, в лечении важен подход, основанный на общей истории болезни и на состоянии здоровья пациента.

Особенности персистирующей инфекции у детей
- при контакте с инфекционной средой, больным животным или от другого больного человека;
- из окружающей среды. Ведь детский организм еще никак не может препятствовать вирусу, свободно входящему в благоприятную среду и размножающемуся там.
При проникновении в детский организм более двух возбудителей, появляется инфекционное заболевание, которое дает о себе знать. По следующим признакам можно выявить вирусное заболевание:
- жар (температура колеблется от 38 до 40 градусов);
- вялость;
- непрекращающаяся головная боль;
- сильное потоотделение;
- тошнота и рвота;
- отсутствие аппетита;
- боль в мышцах.
Дополнительно к данным симптомам могут добавиться и осложнения. Как правило, возникают они, если не обратиться к врачу вовремя. Следующим образом выглядят эти осложнения:
- кашель;
- полная потеря голоса или охриплость;
- заложенность носа;
- выделение гноя из носовых пазух;
- лихорадка.
Первая помощь
До того, как точно будет поставлен диагноз и назначено лечение, можно малышу оказать первую помощь в домашних условиях:
- в меню должны присутствовать овощи, фрукты и молочные продукты;
- сбить температуру – для малышей, не достигших года, можно поставить свечку, а тем, кто постарше, можно дать детское лекарство "Ибупрофен". Если температура менее 39 градусов, можно попробовать сбить ее растиранием тела раствором воды с уксусом;
- постельный режим;
- давать ребенку много жидкости (не менее двух-трех литров в день). Лучше всего подойдет теплый травяной чай. В него можно добавить липу, смородину, мед или малину.
Дома проводится лечение персистирующей инфекции у малышей. Педиатром назначаются препараты, которые не нанесут вред малышу. В стационар ребенка могут поместить, если у него тяжелая форма инфекции.
Остаются не до конца изученными персистирующие вирусные инфекции, что приводит к возникновению множества трудностей при их диагностике и лечении. Некоторые вирусы могут всю жизнь просуществовать в организме в латентной форме, другие – сразу же проявляются в тяжелой форме. В любом случае, невозможно справится самостоятельно с этим явлением. Необходимо обратиться к вирусологу или иммунологу, так как в данном вопросе эти специалисты являются наиболее компетентными.
Персистирующая лихорадка - частая проблема, наблюдаемая во время лечения ИЭ. Обычно, температура нормализуется в течение 5–10 дней при специфической антибиотикотерапии. Персистирующая лихорадка может быть связана с несколькими причинами, включая неадекватную антибиотикотерапию, резистентные возбудители, инфицированные сосудистые доступы, локальную неконтролируемую инфекцию, эмболические осложнения или экстракардиальные очаги инфекции, и побочные действия антибиотиков. 3 Лечение персистирующей лихорадки включает замену внутривенного доступа, повторные лабораторные анализы,
культуры крови и эхокардиография, и поиск внутрисердечных или экстракардиальных очагов инфекции.
Околоклапанное распространение инфекции при инфекционном эндокардите
Околоклапанное распространение инфекции при ИЭ является самой частой причиной неконтролируемой
инфекции и ассоцируется с плохим прогнозом и высокой вероятностью потребности в операции. Околоклапанные осложнения включают формирование абсцесса, псевдоаневризмы и фистулы (Таблица 9). 177,178
Околоклапанный абсцесс больше встречается при в аортальном ИЭ (10-40% при нативно-клапанном
ИЭ) 3,179–181 и очень часто при PVE (56-100%). 3,7
При митральном ИЭ околоклапанные абсцессы обычно локализуются сзади или латерально. 182 При аортальном ИЭ окололоклапанное распространение инфекции происходит наиболее часто в митрально- аортальном межклапанном фиброзном пространстве. 183 Серийные эхокардиографичекие исследования показали, что формирование абсцесса – динамический процесс, начинающийся с утолщения стенки корня аорты и увеличивающийся до образования фистулы. 184 В одном исследовании наиболее важными факторами риска для оклоклапанных осложнений были протезный клапан, аортальная локализация и инфекция CNS. 181
Псевдоаневризмы и фистулы - тяжелые осложнения ИЭ и часто ассоциируются с очень серьезными клапанными и околоклапанными повреждениями. 185–188 Как сообщается, частота формирования фистулы при ИЭ составляла 1.6%, S. aureus был наиболее частым возбудителем (46%). 188 Несмотря на высокую частоту операций в этой популяции (87%), больничная смертность оставалась высокой (41%). 186–188 Другие
осложнения из-за большого распространения инфекции являются менее частыми и включают дефект межжелудочковой перегородки, атриовентрикулярную блокаду третьей степени и острый коронарный синдром. 177,178,189
Околоклапанное распрстранение инфекции должно подозреваться в случаях с перститирующей
необъяснимой лихорадкой или при возникшей атриовентрикулярной блокаде. ЭКГ должна поэтому выполняться часто во время наблюдения, особенно при аортальном ИЭ. ТЕЕ - метод выбора для диагностики
и наблюдения всех околоклапанных осложнений, в то время как чувствительность TTE составляет
179–183 (см. Раздел F). Действительно, околоклапанное распространение инфекции часто обнаруживается при систематической ТЕЕ. Однако, маленькие абсцессы могут быть пропущены, даже при использовании ТЕЕ, особенно при митральной локализации, когда есть сопутствующая аннулярная кальцификация. 74
Показания и выбор времени операции в присутствии неконтролируемой инфекции при инфекционном эндокардите (Таблица 19)
В некоторых случаях ИЭ одни только антибиотики недостаточны, чтобы уничтожить инфекцию. Операция показана, когда лихорадка и положительная культура крови сохраняются в течение нескольких дней (> 7–10 дней), несмотря на соответствующий антибиотический режим, и когда экстракардиальные абсцессы
(селезёночный, позвоночный, мозговой или почечный) и другие причины лихорадки исключены.
Признаки локальной неконтролируемой инфекции
Они включают увеличение размера вегетаций, формирование абсцесса, ложные аневризмы или образование фистулы. 186,190,191 Персистирующая лихорадка также обычно присутствует, и операция рекомендуется как можно скорее. Редко, когда нет других причин для операции и лихорадка легко контролируется антибиотиками, маленькие абсцессы или ложные аневризмы могут лечиться консервативно под тесным клиническим и эхокардиографическим наблюдением.
Инфекция микроорганизмами, которые редко вылечиваются антибактериальной терапией
Операция показана при грибковом ИЭ. 154,155 Операция показана при ИЭ из-за мультирезистентных возбудителей, например, MRSA или ванкомицин-резистентные энтерококки, и также в редких случаях инфекции грамотрицательными бактериями. При NVE, вызванном S. aureus, показана операция, если благоприятный ранний ответ на антибиотики не был достигнут. 134,192,193
Таким образом, неконтролируемая инфекция наиболее часто связана с околоклапанным распространением инфекции или 'трудно-лечимыми' возбудителями. Если отсутствуют тяжелые сопутствующие заболевания, наличие локальной неконтролируемой инфекции является показанием к ранней операции у пациентов с NVE.
Предотвращение системной эмболии

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Читайте также:


