Отит инфекция в глаз
Что такое отит?
Отит – это воспаление уха. Заболевание может быть хроническим или острым, гнойным или катаральным. Выраженность патологического процесса целиком зависит от вирулентности микроорганизмов, а также большую роль играет состояние иммунной защиты человека.
Статистика утверждает, что 30% от всех отоларингологических заболеваний составляет острая форма среднего отита. Дети дошкольного возраста болеют гораздо чаще, чем взрослые. К трем годам 80% детей переносят отит.
Поражать орган слуха, вызывая отит, могут:
Гемофильные палочки и другие микроорганизмы.
Любое воспаление уха чрезвычайно опасно, и обращаться к врачу нужно сразу после обнаружения симптомов заболевания, описанных ниже.
Симптомы отита

Симптомами отита , по которым можно распознать средний острый отит, являются следующие признаки: сильная боль в ухе (со слов больных её описывают как стреляющую), повышение температуры, а спустя 1-3 дня – гнойные выделения из слухового прохода. После появления гноя обычно состояние больного улучшается, температура понижается, боль становится менее выраженной или вообще пропадает.
Гной выделяется из прорыва через барабанную перепонку. Такой исход болезни считается положительным, при правильном лечении отверстие в барабанной перепонке потихоньку зарастает, не оказывая влияния на слух.
При неблагоприятном развитии заболевания гной не может найти себе выход, а это чревато тем, что инфекция может начать распространяться внутри черепа. Такой отит способен перейти в менингит, а также в абсцесс мозга. Для того, чтобы избежать таких страшных последствий, при первых же симптомах отита обращайтесь к отоларингологу для консультации и правильного лечения.
Отит, в зависимости от локализации воспаления, может быть:
Если сразу не провести соответствующее лечение, наружный отит переходит в тяжелую форму и распространяется на околоушные хрящи и кости. При этом виде заболевания пациента беспокоят ноющая, пульсирующая боль, отечность уха и умеренное повышение температуры.
При среднем отите воспалительный процесс распространяется на воздухоносные полости среднего уха, расположенные сразу за барабанной перепонкой: барабанную полость, слуховую трубу и сосцевидный отросток.
Форма среднего отита часто перетекает из катаральной в гнойную.
Острый катаральный отит среднего уха возникает в виде осложнения ОРЗ или ОРВИ, после проникновения возбудителя инфекции в барабанную полость. На начальной стадии может снижаться уровень слуха, появляться шум в ушах, но температура остается в норме или слегка повышается.
Если указанные симптомы проигнорированы, то дальше катаральный отит проявляется резким и сильным повышением температуры и стреляющей болью в ухе, распространяющейся на глаз, шею, глотку или зубы. Вылечить такой отит можно лишь избавившись от инфекции, для чего нужно срочно обратиться к врачу.
Острый гнойный отит среднего уха — это запущенная катаральная форма. Болезнь проявляется прорывом барабанной перепонки и вытеканием гноя с последующим снижением температуры тела. Лечение, кроме борьбы с инфекцией, должно включать постоянное удаление гноя из уха, что может сделать только медработник.
После того, как гной удален, барабанная перепонка рубцуется, и качество слуха в дальнейшем не снижается.
Если острый отит среднего уха не лечить, гной распространяется внутри черепа. В итоге развивается внутренний отит, поражающий вестибулярный аппарат, вызывающий абсцесс мозга и приводящий, как минимум, к частичной или полной потере слуха. Поэтому при первых признаках отита не стоит пытаться капать в уши что-либо, или закладывать тампон со спиртом или другим антисептиком, а нужно срочно идти к врачу!
Причины отита
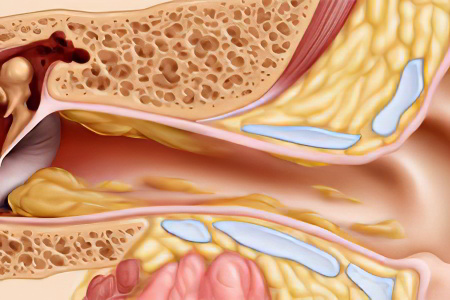
Каждое ЛОР-заболевание сопровождается повышенным образованием слизи. По мере увеличения её количества при неудачном стечении обстоятельств слизь попадает в евстахиеву трубу, нарушая вентиляцию барабанной полости. Клетки барабанной полости выделяют воспалительную жидкость. Кроме закупоривания просвета евстахиевой трубы, усугублению воспаления способствуют и патогенные микроорганизмы, в норме входящие в состав местной микрофлоры.
Причинами отита считаются:
Проникновение инфекции из других ЛОР-органов – как осложнение сопутствующего инфекционно-вирусного заболевания;
Различные болезни носа, его пазух и носоглотки. Сюда относят все виды ринитов, искривление носовой перегородки, а у детей – аденоиды (аденоидные вегетации);
Травмами ушной раковины;
Переохлаждение и ослабленный иммунитет.
Осложнения и последствия отита
Хотя болят при отите только уши, осложнения при неадекватном лечении или его отсутствии могут затронуть многие органы. Незавершенное лечение отита приводит к очень страшным последствиям – нагноение переходит на нижнюю челюсть, задевая слюнную железу и нередко приводя к инвалидизации.
Но ещё более опасным отит делает то, что это заболевание не всегда легко выявить. Например, в некоторых случаях болезнь не сопровождается острой болью в ушах. Нередко из-за отита нарушается работа желудочно-кишечного тракта. Это объясняется тем, что наша брюшная область и ухо связаны одним нервом. Поэтому во время отита, особенно у ребенка, может вздуться кишечник, появиться рвота, запор. То есть, можно заподозрить аппендицит, в этом случае вас направят к хирургу. Но диагностику воспалительных заболеваний у маленьких детей нужно обязательно проводить с участием ЛОР-врача.
Если мама посчитает, что у её ребенка просто расстройство желудочно-кишечного тракта, и возьмется за самостоятельное лечение, то отит тем временем сможет перерасти в более серьезное заболевание – отоантрит. Это ситуация, в которой гной переходит в заушную область и присоединяется ещё одно воспаление, в результате чего внешне уши оттопыриваются, появляется отек и снова повышается температура. Осложнение может наступить как в ближайшие дни, так и через месяц, то есть, предсказать его нельзя. Если и эти симптомы отита не будут замечены, то через пару месяцев разовьется менингит, поэтому будьте осторожны с отитом.
К другим распространенным осложнениям отита относят переход в хроническую стадию, поражение вестибулярного аппарата и тугоухость.
Кроме того, осложнением отита могут стать:
Менингит и прочие внутричерепные осложнения (абсцесс мозга, энцефалит, гидроцефалия) – следующая за отоантритом стадия, если меры не предприняты вовремя;
Парез лицевого нерва;
Разрыв барабанной перепонки и заполнение ушной полости гноем;
Холестеатома – перекрытие слухового прохода опухолевидным кистообразным образованием в виде капсулы с омертвевшим эпителием и кератином;
Мастоидит – воспаление сосцевидного отростка, вызывающее разрушение слуховых косточек в среднем ухе;
Расстройство функционирования ЖКТ – вздутие, рвота, диарея;
Стойкое нарушение слуха, тугоухость (вплоть до полной глухоты).
Хронический отит чрезвычайно трудно лечится и сильно снижает качество жизни – нарушается слух, в ушах идет постоянный воспалительный процесс и происходит нагноение. Зачастую для избавления от хронического отита у взрослых консервативного лечения недостаточно, и приходится прибегать к операции.
Диагностика отита

Грамотный врач диагностирует острый отит без особых приспособлений и инновационных технологий. Достаточно обычного осмотра ушной раковины и слухового канала при помощи налобного рефлектора (зеркала с отверстием в центре) или отоскопа, чтобы диагностировать отит.
Острый средний отит также диагностируется в большей мере наружным осмотром. Врач руководствуется некоторыми характерными признаками этого заболевания: покрасневшая барабанная перепонка, ограничение ее подвижности и наличие перфорации.
Перфорация в барабанной перепонке при отите заметна невооруженным глазом после переполнения ушной полости гноем и его вытекания при прорыве.
Исследование слуха на специальном аппарате – аудиометрию, как и измерение давления внутри уха – тимпанометрию – применяют для уточнения диагноза при подозрении на хронический отит.
Если острота слуха при протекающем среднем отите резко падает, и начинаются приступы головокружения, возникает обоснованное подозрение на внутренний отит (воспаление ушного лабиринта). В этом случае применяют аудиометрию, прибегают к помощи отоларинголога и неврологическому обследованию.
Рентгенография при остром отите используется для подтверждения его осложнений – тяжелых внутричерепных инфекций или мастоидита. Это довольно редкие случаи, но, если есть подозрения на эти опасные осложнения, необходима КТ головного мозга и височных костей черепа.
Бактериальный посев при отите, на первый взгляд, кажется бессмысленным исследованием. Ведь для культивации бактерий нужно время, и результат анализа будет виден лишь на 6-7 день, а если проводится своевременное лечение отита, заболевание уже должно пройти к этому времени. Но не во всех случаях отита помогают привычные антибиотики, а если врач будет знать по результатам мазка, какие именно микроорганизмы вызвали отит, то назначит заведомо подходящий препарат.
Что делать при отите?
Как только появились дискомфортные ощущения в ушах, будь то периодическая заложенность или ноющие боли, нужно сразу обращаться к врачу за грамотным лечением. Иначе острый средний отит, скорее всего, перейдет в хронический, оставив после себя на барабанной перепонке рубцы, истончения, втяжения или брешь, после чего больного ждут частые воспаления и снижение слуха.
Если обратиться к врачу в тот же день, когда появились боли, невозможно, то единственное, что можно сделать, это использовать внутрь антигистаминные средства (за счет снижения давления в ухе боль утихает), а при сильных болях – болеутоляющие препараты.
Но страшнее всего – попадание гноя в мозг, приводящее к необратимым последствиям – человек может навсегда остаться инвалидом!
Как лечить отит?
Независимо от формы отита, больному требуются обезболивающие лекарства, так как терпеть ушную боль невыносимо. Обычно это нестероидные противовоспалительные препараты, самым часто назначаемым сегодня является ибупрофен. Во время приема НПВП больной должен находиться под постоянным наблюдением врача.
Если наружный отит обнаружен у взрослых, основное лечение будет проходить при помощи ушных капель. У здорового человека с нормальным иммунитетом наружный отит пройдет с использованием лишь капель, антибиотики в инъекциях или таблетках не понадобятся. Капли могут состоять только из антибактериального препарата, а могут сочетать в себе антибиотик и противовоспалительное средство. Наружный отит каплями лечат в среднем на протяжении недели.
В основном, для лечения наружного отита назначают:
Антибиотики – норфлоксацин (Нормакс), ципрофлоксацина гидрохлорид (Ципролет), рифамицин (Отофа);
Антибиотики с кортикостероидами – Кандибиотик (беклометазон, лидокаин, клотримазол, хлорамфеникол), Софрадекс (дексаметазон, фрамицетин, грамицидин);
Противогрибковые мази – клотримазол (Кандид), натамицин (Пимафуцин, Пимафукорт) – назначают, если наружный отит имеет грибковое происхождение.

Прием антибиотиков должен назначить квалифицированный врач, так как этот класс препаратов чрезвычайно опасен из-за побочных эффектов. Однако смертность от осложнений отита достигает 28000 человек в год, поэтому, как правило, лечение себя оправдывает. Обычно антибиотики назначают в форме таблеток, но если больной не может выпить таблетку, применяют инъекции.
Чтобы лечить отит среднего уха у взрослых, используют:
Амоксициллин (Флемоксин Солютаб, Экобол, Оспамокс или Амосин);
Сочетание амоксициллина с клавуналовой кислотой (Флемоклав, Аугментин, Экоклав);
Цефуроксим (Цефурус, Аксетин, Зиннат, Зинацеф).
Возможно назначение других препаратов, но важно соблюсти основное требование антибиотикотерапии: закончить курс лечения, который длится не менее недели. Если микроорганизмы не вымерли в связи с прерыванием приема антибиотиков, у бактерий вырабатывается резистентность к этой группе препаратов, и антибиотики перестают работать.
Комплексное лечение отита среднего уха зачастую включает использование капель. Чрезвычайно важно знать, что не все ушные капли одинаковы, и если болит ухо, то далеко не любые капли подойдут. Отличие в том, что до повреждения барабанной перепонки и после её перфорации действующее вещество для лечения отита совершенно разное.
Если барабанная перепонка цела, то используют обезболивающие капли – Отипакс, Отинум или Отизол – с лидокаином, бензокаином или холина салицилатом. В катаральной форме отита среднего уха у взрослых совершенно не помогут капли с антибиотиком, так как вещество не попадает в источник воспаления – за барабанную перепонку.
Когда гной вырвался наружу, и барабанная полость открыта, наоборот, противопоказаны капли с обезболивающим эффектом, так как они могут привести к нежелательным последствиям. Тем более что с вытеканием гноя боль стихает.
Когда терапевтическое лечение отита при помощи медикаментов не оказывает эффекта, за барабанной перепонкой скапливается большое количество гноя. Это приводит к возникновению очень сильных болей и повышенному всасыванию продуктов жизнедеятельности бактерий в кровь. Происходит общая интоксикация организма. Как только появились подобные симптомы, врачи назначают в срочном порядке парацентез – операцию, препятствующую тяжелым осложнениям отита.
Операция выполняется под местным наркозом. В процессе парацентеза барабанная перепонка надрезается специальной иглой в самом тонком месте, чтобы минимально травмировать ткани, и через полученное отверстие вытекает гной. Причем, аккуратно надрезанная рана зарастает гораздо быстрее, чем дыра при естественной перфорации, и после парацентеза образуется минимальный рубец.
На следующий день происходит резкое улучшение самочувствия и ускоряется выздоровление пациента. Особенно это касается парацентеза в лечении отита у детей.
Неотложное проведение парацентеза показано при:
Воспалении внутреннего уха;
Поражении мозговой оболочки, проявляющемся в виде головной боли и тошноты;
Поражении лицевого нерва;
Если на протяжении трех дней после начала антибактериальной терапии боль не утихает и нагноение не спадает.
В отличие от наружного или среднего отита разной степени тяжести, воспаление слухового лабиринта лечат комплексно, и только в условиях медучреждения под постоянным наблюдением невролога и отоларинголога. Для лечения лабиринта требуются не только антибиотики, но и нейропротекторы и препараты для улучшения микроциркуляции крови во внутреннем ухе.
Профилактика отита

Основная цель профилактики отита у взрослых заключается в том, чтобы евстахиева труба не оказалась заблокированной густой слизью. Это не такая простая задача. Как правило, острые риниты сопровождаются жидкими выделениями, но в процессе лечения слизь часто становятся гораздо гуще, застаиваясь в носоглотке.
Чтобы не дать развиться отиту, вызванному застойными гнойными процессами, нужно своевременно лечить соответствующие ЛОР-заболевания – банальный насморк, гайморит, или удалить из глотки аденоиды.
Что делать, чтобы не допустить осложнения ЛОР-заболеваний в виде отита:
Использовать сосудосуживающие препараты в нос для уменьшения отека слизистой;
Поддерживать жидкостный баланс в организме, пить больше воды;
Своевременно принимать жаропонижающие препараты при очень высокой температуре, не допуская её удержания;
Сохранять температуру воздуха в жилом помещении в пределах от 18 до 20 °C по Цельсию;
Поддерживать влажность в комнате, проветривать и регулярно делать влажную уборку;
Соблюдать меру в сморкании – ни в коем случае не переусердствовать, так как это вызывает блокирование слуховых труб и застой инфицированной слизи, а высмаркивать каждую ноздрю, зажимая их по отдельности.
Но наиболее важной профилактикой при самых первых симптомах будет своевременное обращение к врачу. Он осмотрит барабанную перепонку и определит, в какой части уха отит, собрался ли гнойный экссудат в барабанной полости. Возможно, потребуется анализ крови, или другое обследование, по результатам которого врач подберет правильное лечение и убережет больного от страшных осложнений отита.

Простудные заболевания нередко являются причиной возникновения дополнительных инфекций, которые успешно атакуют организм человека. На фоне отита часто развивается конъюнктивит (воспаление слизистой оболочки глаз). Конъюнктивит – инфекционное заболевание, способствующее воспалению конъюнктивы (прозрачное покрытие), сопутствующее отеку, покраснению и слезотечению.

Как конъюнктивит взаимосвязан с отитом
Многие родители привыкли, к тому, что в процессе подрастания их малыш поневоле переносит много заболеваний. Частые гости детского организма — заболевания ЛОР – органов. Одно из них — отит. Что же делать, если к этому недугу присоединился конъюнктивит? Конечно, в первую очередь посетить хорошего специалиста, который сможет с точностью установить причину двух заболеваний и назначить правильное лечение.
Вникая в суть проблемы, видим, что болезни ушей имеют тесную связь с глазами. Бактерии и вирусы выступают основоположниками воспалительных процессов конъюнктивы и ушной полости.
Объединяющей причинной часто является воспалительный процесс слизистой носовой полости. Известный факт, что именно она соединяет слезный путь и глотку. В глотке приоткрываются евстахиевы трубы, соединяющиеся со средним ухом. Исходя, из этого видим, что инфекция без проблем может проникнуть в барабанную полость перепонки.
Характерный признак конъюнктивита — аденовирусная инфекция. С ее помощью формируется ангина, провоцирующая в свою очередь отит. Воспаление уха в данном случае – следствие осложнения основной болезни. Обратите внимание отит и конъюнктивит часто имеют разные исходники.
Воспаление среднего уха начинается с присоединения аллергии либо инфекции. Наряду с этим у ребенка сразу могут быть два заболевания одновременно. Только врач устанавливает характер болезни применимый к определенному случаю.
Если отит и конъюнктивит присутствуют у малыша одновременно необходимо выяснить причину, обратить внимание на симптоматику.

Симптомы и признаки
Правильно поставленный диагноз – основа быстрого выздоровления. Специалист обращает внимание на жалобы, полученные от юного пациента, результаты обследования и на их основе делает вывод о сложившейся картине заболевания и возможных нарушениях в организме.
Имея, дело с конъюнктивитом наблюдаем:
- покраснение в глазах,
- легкий зуд,
- слезотечение,
- желание почесать и потереть эту область.
- гнойные выделения с глаз.
Помимо основных признаков болезни, важно устранить этиологию болезни:
- Аллергический конъюнктивит — боль при освещении, покраснение, зуд. Это сезонное заболевание, часто повторяющееся.
- Инфекционный конъюнктивит – бывает двух видов бактериальный и вирусный.
- Бактериальный считается более распространенным. Он включает в себя покраснение и гной. Подвержены такому виду дети до семи лет, часто сопровождается отитом.
- Вирусный конъюнктивит – красные глаза, сухость, слезотечение.
Отит характеризуется иначе:
- боль и заложенность в ушах,
- понижение слуха,
- повышенная температура.
Гной выходит наружу через ухо, когда максимально накопится в барабанной перепонке. После наступит улучшение состояния, как у детей, так и у взрослых, температура падает, боли уходят. При распространении процесса из полости носа, имеем дело с насморком. Инфекцию сопутствует кашель, боль в горле.
Главное выяснить в какой симптом появился первычный. Если насморк первый, а за ним конъюнктивит и ушная боль, то, скорее всего причина – ринит. Аденовирусная инфекция – высокая температура тела, кашель, красные глаза. Отит проявляется впоследствии как осложнение.
Итак, если первоначально болело ухо, потом возник изолированный конъюнктивит, можно рассматривать эти заболевания как не объединенные между собой. Присматриваясь к симптомам, можно делать вывод о формировании болезни у ребенка.

Как лечить конъюнктивит и отит
Лечение конъюнктивита, который возник на фоне отита, назначают, учитывая возбудитель заболевания. На основе ряда анализов, врач выписывает рекомендации пациенту и устанавливает точный диагноз. Самолечением заниматься категорически запрещено! Прием препаратов предусматривает определенное воздействие на очаги воспаления, которые самостоятельно установить нельзя.
Интерферон — препарат относится к имунностимуляторам, позволяет повышать иммунитет, снижает риск осложнений, используют как общеукрепляющее средство.
Для лечения бактериальной формы употребляем антибиотики в каплях либо мазь на ночь. Хорошей популярностью пользуются капли на основе мирамистина, (Окомистин) ликвидирует грибы и бактерии, поднимает иммунитет. Капли подойдут для лечения наружного отита и насморка.
Аллергический конъюнктивит лечится при устранении источника аллергена. Антигистаминные препараты отлично справляются с симптомами данной болезни.
Лечебный процесс зависит от степени заболевания и возраста ребенка. Чем он младше, тем тщательнее необходимо лечить даже начальную стадию воспаления уха. На первом этапе врач выписывает юному пациенту антисептические капли в нос и обезболивающие средства. Если нет температуры, можно пользоваться, компрессами и делать прогревание. При глубоком воспалительном процессе специалист назначает курс антибиотиков и медицинских манипуляций. Это может быть прокалывание барабанной перепонки, применение всевозможных растворов. В случае тяжелого протекания болезни необходимо стационарное лечение.

Терапия патологии в домашних условиях
С помощью разных рецептов народной медицины можно в домашних условиях вылечить конъюнктивит. Большая их часть подходит детям и взрослым.
- На начальной стадии заболевания малыша можно делать компресс из укропа. Марлю смачиваем в соке из укропа и прикладываем к глазу, где есть воспаления.
- Настойка из лаврового листа. Три, четыре листика измельчаем, заливаем горячей водой и настаиваем 30 минут. Делаем промывание глаза, не меньше 10 раз в день. Это действенное средство, за счет содержания в нем полезных микроэлементов. Но вы должны точно знать, что на данный компонент у ребенка нет аллергии.
- Компресс из настоя ромашки. Это растение отлично размягчит твердый гной. Берем две чайные ложки ромашки, на четверть кипящей воды, накрываем и настаиваем 7 — 10 минут, процеживаем.
- Трава очанка (можно купить на рынке у травников либо в аптеке). Три ложки зелья заливаем кипящей водой, кипятим (около 5 минут), после настаиваем полчаса.
- Крепко заваренный черный чай, комнатной температуры, отлично подойдет для промывания глаз.
- Травяные чаи находят широкое применение в народной медицине. Так из плодов черники завариваем чаек, даем ребенку, для приятного вкуса добавляем мед.
Хорошим подручным средством является зеленка. Она оказывает согревающий эффект и дезинфицирует. При наружном отите пропитываем в зеленке ватную палочку и аккуратно прокручивающимися движениями смазываем пораженный участок. Процедуру рекомендуется проводить перед сном в течение 3-х дней.
Раствор борной кислоты и антибиотик Димексид испытанные многими средства для борьбы с заболеваниями ушей. Смешиваем эти компоненты один к одному, в полученном растворе смачиваем ватные жгутики, отжимаем и аккуратно вставляем в слуховой проход. Турунды вставляют в ухо на один час, около трех раз в день, на протяжении двух недель. Если не наступит улучшение тогда нужно использовать более сильные препараты.

Профилактика
Чтобы избежать конъюнктивита и отита необходимо вовремя диагностировать и приступить к лечению первичного заболевания.
Способы предотвращения конъюнктивита
Прием противовирусных витаминов и лекарств поможет защитить детский организм, не допустит инфекцию на слизистую глаза и заметно повысит иммунитет. Соблюдаем личную гигиену, желательно исключить раздражающие факторы (яркое освещение, влияние на глаза химических веществ), своевременно лечим заболевание глаз и другие болезни.
Вовремя лечим насморк и носоглотку, закаливаем детский организм, обязательны физические нагрузки, профилактические прививки не будут лишними.
С помощью соблюдения таких простых мер вы сможете уберечь своих малышей от большинства болезней.
Уход за ребенком и рекомендации по лечению
Заниматься самолечением, столкнувшись с вышеперечисленными заболеваниями, не стоит. Если посетить врача в ближайшее время не получается, окажите первую помощь малышу. При вирусном конъюнктивите закапайте глаза Альбуцидом, возраст ребенка не имеет значение.
Антигистаминные препараты — в случае аллергического вида. Если специалист поставил, диагноз бактериальный конюктивит промываем настоями трав, либо Фурацилином. Вдруг обнаружите аллергию? Тогда промывания отменяются. При поражении одного глаза, процедуры делаем с двумя, чтобы избежать распространения инфекции. С этой целью не пользуйтесь одним ватным диском. Капли для глаз применяйте по назначению врача. Если они с дезинфицирующим эффектом, на первых этапах заболевания капайте каждые три часа.


Отит — воспаление уха в соответствии с анатомическим принципом локализации бывает наружным, средним и внутренним. Офтальмологические симптомы описаны при заболеваниях среднего и внутреннего уха.
Средний отит — воспаление евстахиевой трубы и барабанной полости имеет острое или хроническое течение и бывает катаральным или гнойным. Редко развивается первично, а чаще как осложнение воспалительного процесса верхних дыхательных путей или инфекционного заболевания: скарлатины, тифа, кори и др.
Симптомы острого среднего отита: шум, ощущение заложенности и боль в ухе, иррадиирующая в темя, висок, зубы, повышение температуры тела, воспалительные изменения барабанной перепонки, а в случае ее прободения появляются гнойные выделения. Возможны осложнения — переход инфекции на сосцевидный отросток (мастоидит), внутреннее ухо (лабиринтит), внутрь черепа (внутричерепные осложнения), что проявляется различными описанными ниже офтальмологическими признаками.
Острый отит, особенно вскоре после начала заболевания у детей или реже после операции на ухе, может осложняться параличом лицевого нерва, проявляющимся зиянием глазной щели, невозможностью ее смыкания, слезотечением и последующим развитием нейтрофического кератита — keratitis е lagophthalmo. Если лагофтальм возникает спустя 2—3 недели после начала острого отита или в случаях его хронического течения, это показатель костного осложнения и необходимости операции на сосцевидном отростке или радикальной (И. И. Розенфельд).
Важным диагностическим признаком заболевания среднего уха является миоз на глазу соответственной стороны. Он же сохраняется после радикальной операции.
Особенно заметна анизокория после инсталляции раствора кокаина в оба глаза (кокаиновая проба) вследствие меньшего расширения зрачка на стороне поражения. В. И. Григорьева предлагает инсталляцию кокаина вместе с адреналином производить 2—3 раза с интервалом в 5 минут. При этом яснее выявляется анизокория. Объясняется анизокория воспалением или повреждением медиальной стенки барабанной полости, куда доходит часть симпатических волокон, расширяющих зрачок. Кокаиновая проба может способствовать диагностике наиболее сложных заболеваний среднего уха (Schroder). Marchesani и Koch у 13 из 19 больных с односторонней катарактой обнаружили миоз и заболевание среднего уха соответственной стороны. В виду исключения другой этиологии катаракт авторы связали их возникновение с повреждением, общей для уха и глаза, симпатической иннервации.
Острый или хронический гнойный средний отит может быть причиной метастатической офтальмии, для профилактики которой в таком состоянии больного противопоказаны внутриглазные операции.
Редкое наблюдение — вторичное вовлечение орбиты у больного средним отитом — описал И. С. Гешелин. Осложнилось заболевание вначале тромбозом поперечного и кавернозного синусов, а затем тромбозом орбитальных вен и застойным соском.
Мастоидит — воспаление ячеек сосцевидного отростка, костных перегородок между ними, а иногда и кортикальных слоев — возникает обычно как осложнение острого гнойного среднего отита, чаще на 3—5-й неделе болезни. При этом у больного возникает боль самостоятельная или при давлении на отросток, припухание и пастозность кожи в этой области, головная боль и ухудшение слуха от основного процесса и гноетечение из уха, которое может осложниться прорывом гноя на наружную поверхность сосцевидного отростка.
Распространение гнойного процесса на пещеристую часть пирамидки височной кости — петрозит чаще возникает при остром гнойном среднем отите, но может быть и при хроническом. При этом может возникнуть синдром Градениго. Он наблюдается на фоне обильного гноетечения из уха или трепанационной раны сосцевидного отростка из-за длительного гнойного процесса в пирамидке височной кости, особенно в ее верхней поверхности.
Дальнейшее распространение базального пахименингита или коллатерального отека может привести к вовлечению в процесс отводящего нерва другой стороны, и тогда возникает сходящееся паралитическое косоглазие обоих глаз и усиливается диплопия. Возможно присоединение поражения глазодвигательного нерва, тогда наступает птоз и отсутствует подвижность глаза — офтальмоплегия. В редких случаях страдает симпатическое сплетение сонной артерии, и тогда развивается синдром Ногпега: умеренный птоз, миоз, энофтальм на стороне поражения. Еще реже вовлекается лицевой, блоковый и другие нервы. В особо тяжелых случаях возможны внутричерепные осложнения (экстрадуральный абсцесс, гнойный менингит).
В. Темпля описывает свое наблюдение, когда паралич VI нерва у больного с отогенным серозным менингитом был на стороне, противоположной локализации ушного процесса, и одновременно отмечался двусторонний папиллит. Он же сообщает о симптоме Градениго без паралича VI нерва и, наконец, указывает, что сильная боль в глазу и орбите у больных средним отитом — грозный симптом и одно из показаний к неотложной операции на ухе, во избежание тяжелых осложнений.
Отогенная гидроцефалия (симптомокомплекс Simmonds) — осложнение среднего отита с повышением ликворного давления и нередко при общем хорошем самочувствии больного. Это осложнение рассматривают, как аллергическую реакцию, проявляющуюся повышением образования в сплетении хориоидеи ликвора и нарушением его резорбции.
Чаще болеют дети (Pfalz, KHnger, Hotz, 1961, по Schroder), с длительностью отита на протяжении 1—2 недель, со следующими симптомами: рвота церебрального происхождения без менингеальных симптомов, повышенное ликворное давление при нормальном составе жидкости, иногда двусторонний застойный сосок, сходящееся паралитическое косоглазие и диплопия вследствие пареза или паралича VI нерва. При застойном соске обнаруживают расширение размеров слепого пятна, иногда центральную скотому или биназальное сужение границ поля зрения. Во время обратного развития процесса сначала восстанавливается подвижность глаз, позже регрессирует застойный сосок (от недель до месяца).
И. М. Камьянов сообщает о развитии риногенной гидроцефалии у больных синуситами, в подавляющем большинстве страдающих хроническим одно- или двусторонним гайморитом. У ряда больных головная боль носила мигренозный характер, чему предшествовало мелькание в глазах и снижение остроты зрения.
Cameron указывает на возможность этого синдрома как проявление носоглоточного сепсиса и называет его токсической гидроцефалией. Для дифференциальной диагностики с внутричерепной опухолью следует учесть предшествующее заболевание уха или носоглотки и сохранение на многие месяцы застойного соска без нарушения зрительной функции.
Лабиринтит — воспаление внутреннего уха в виде разлитого или органического поражения периферических отделов звукового или вестибулярного анализаторов, заложенных во внутреннем ухе. Он может быть тимпаногенным, когда возникает как осложнение острого гнойного среднего отита или (реже) обострения хронического; менингогенным, развивающимся у больных менингитом при нормальном состоянии среднего уха, и является основным источником глухонемоты или гематогенным, как осложнение инфекционных заболеваний, за исключением менингита.
Вследствие анатомических связей вестибулярного аппарата с передними рогами спинного мозга, ядрами глазодвигательных нервов, подкорковыми образованиями стволовой части мозга, мозжечком и корой головного мозга, у больных лабиринтитом появляется дезориентация в пространстве, головокружение, нарушение статического и динамического равновесия, нистагм.
Нистагм — непроизвольные колебательные движения глаз у больных лабиринтитом — ответная реакция подкорковых и корковых отделов вестибулярного анализатора в связи с нарушением функции одного из лабиринтов (Н. М. Розенфельд). Лабиринтный нистагм состоит из 2 неодинаковых компонентов — быстрого и медленного.
Быстрый компонент имеет корковое происхождение, а медленный — лабиринтное. По быстрой фазе определяется направление нистагма. Он усиливается при отведении глаз в сторону быстрого компонента и ослабляется или совсем исчезает при повороте глаз в направлении медленного. Нистагм бывает ритмичным, крупно- или среднеразмашистым, обычно горизонтальным или ротаторно-горизонтальным, в отличие от вертикального или диагонального—стволового.
При гнойном лабиринтите в начале заболевания нистагм имеет направление в сторону больного уха, а затем — в сторону здорового, что является следствием выключения функции больного лабиринта и полной глухоты. У части больных возникает парез лицевого нерва и лагофтальм. У больных гнойным лабиринтитом спонтанный нистагм постепенно ослабевает и вскоре исчезает, но в случаях осложнения абсцессом мозжечка вновь усиливается. Изменение направления нистагма со стороны здорового уха на больное также указывает на вовлечение мозжечка. У больных лабиринтитом, в отличие от абсцессов мозга или опухолей височной доли и слухового нерва, сопровождающихся нистагмом, не бывает застойных сосков.
Содружественный нистагм — одинаковое направление нистагма обоих глаз имеет большое значение в диагностике ушных заболеваний. Так, если у больного, страдающего гнойным выделением из уха, в бессознательном состоянии возникает такой нистагм,— это показатель мозговых осложнений лабиринтита. В случае поражения gyrus angularis (задняя часть нижней области теменной доли) у больного появляется отклонение глаз в сторону поражения и птоз на здоровой стороне. К тому же паралич III нерва у больных отитом является признаком очень тяжелого внутричерепного осложнения.
В. Темпля пишет, что ни один глазной симптом не представляет такой важности и не исследуется отиатрами так часто, как нистагм при заболеваниях уха. Часто показаниями к операции вскрытия сосцевидного отростка или радикальной операции на ухе служит наличие и динамика нистагма.
Болезнь Меньера — приступы головокружения, шум в ушах, перемежающаяся тугоухость — связывают с поражением кортиева органа.
У больных глаукомой часто отмечается тугоухость, более соответствующая нетипичным кохлеарным нарушениям, называемым Меньероподобным синдромом. Schroder пишет, что некоторые авторы рассматривают глаукому и тугоухость как проявление возрастных изменений, однако с помощью церебральных слуховых тестов Maspetiol показал связь синдрома Меньера с нарушением церебральной регуляции, в частности диэнцефалона.
В свете этих данных, придавая значение диэнцефальной патологии в патогенезе глаукомы, можно признать влияние этой общей причины в возникновении глаукомы и синдрома Меньера.
А. Клименко понижение слуха по типу поражения звуковоспринимающего аппарата у больных глаукомой наблюдал в 2,7 раза чаще, чем в контрольной группе. Он же отмечал, что звуковые раздражения слухового анализатора вызывают повышение внутриглазного давления. Автор отметил у больных глаукомой угнетение функции вестибулярного аппарата и асимметрию в возбудимости лабиринтов.
В личном опыте у больных диэнцефальной глаукомой, особенно у страдающих шейным остеохондрозом, очень часты жалобы на тугоухость, головокружение и шум в ушах. О сочетании тугоухости и глаукомы у больных шейным остеохондрозом упоминает и Schroder.
Читайте также:


