Острое воспаление в результате инфекционной неопластической природы
Цель: Усвоение патофизиологии воспаления
Проблема: нарушение адекватного развития воспаления как основа для формирования синдрома системных воспалительных реакций (ССВР) и полиорганной недостаточности (СПОН). Лихорадка как системный ответ организма в ответ на повреждение.
1. Воспаление, определение, этиология.
2. Альтерация, понятие. Первичная и вторичная альтерация при воспалении.
3. Изменения обмена веществ в очаге воспаления. Физико-химические изменения в очаге воспаления, их патогенез, последствия.
4. Медиаторы воспаления, виды, происхождение, роль в развитии воспаления.
5. Стадии изменения кровотока в очаге воспаления, их патогенез.
6. Экссудация, определение, механизм развития. Виды экссудатов. Состав и свойства гнойного экссудата
7. Эмиграция лейкоцитов, определение, стадии и их патогенез. Фагоцитоз, стадии. Недостаточность фагоцитоза и ее значение при воспалении.
8. Пролиферация, ее механизмы. Стимуляторы и ингибиторы пролиферации.
9. Местные и общие признаки воспаления и их патогенез.
10. Хроническое воспаление, этиология, патогенез, отличия от острого воспаления.
11. Значение воспаления для организма.
12. Общие принципы профилактики и лечения воспалительного процесса.
13. Лихорадка, определение, причины возникновения
14. Механизм развития лихорадки
15. Стадии лихорадки
16. Биологическое значение для организма
ВОСПАЛЕНИЕ –(греч. phlogosis, лат. inflamatio) - типовой патологический процесс, включающий альтерацию, экссудацию, пролиферацию.
Причины воспаления – флогогены:
Экзогенные (биологические, механические, физические, химические, социальные)
Эндогенные (кровоизлияния, продукты тканевого распада, токсические метаболиты, отложения солей, иммунные комплексы, активные радикалы)
2. Сосудистые изменения преимущественно в микроциркуляторном русле с явлениями экссудации и эмиграции лейкоцитов (экссудация)
Альтерация – повреждение-нарушение структуры и функции клеток, межклеточного вещества, нервных окончаний, сосудов.
Первичная альтерация – возникает под действием флогогенного фактора (причины)
Вторичная альтерация – является следствием первичной альтерации и связана с изменением обмена веществ, физико-химическими изменениями, действием медиаторов воспаления.
Нарушение обмена веществ в очаге воспаления
Обмен веществ изменяется количественно и качественно:
· распад углеводов, белков, жиров (повреждение мембран лизосом ® выход и активация лизосомальных гидролаз)
· окисление веществ не доходит до конечных продуктов - СО2
и Н2О (вследствие повреждения мембран митохондрий) ® ¯ дыхательного коэффициента (ДК = выделенный СО2/поглощенный О2)
Физико-химические изменения в очаге воспаления
· Гипер H + иония → ацидоз (вследствие увеличения недоокисленных продуктов обмена)
· Гипер К + иония вследствие выхода калия из поврежденных клеток
· Гиперосмия вследствие увеличения диссоциации солей ( Na+, Cl-) и выхода внутриклеточных ионов из поврежденных клеток
· Гиперонкия вследствие увеличения количества полипептидов и аминокислот, повышения дисперсности белковых молекул и выхода белков из сосудов в очаг воспаления
Медиаторы воспаления делятся на клеточные и гуморальные
Медиаторы клеточного происхождения
· гистамин (из тучных клеток, базофилов, тромбоцитов)
· серотонин (из тромбоцитов)
· лизосомальные ферменты (из нейтрофилов, макрофагов)
· простагландины (из лейкоцитов эндотелиальных клеток, тромбоцитов)
· лейкотриены (из лейкоцитов)
· факторы, активирующие тромбоциты (из лейкоцитов, эндотелиоцитов)
· активные радикалы кислорода (из лейкоцитов)
· оксид азота (из макрофагов)
· цитокины ИЛ-1, ИЛ-6, ФНО
Медиаторы гуморального происхождения
· Белки системы комплемента
· С3а, С5а, С3в, комплекс С5в-С9
· Кинины (брадикинин, каллидин)
· Факторы свертывающей системы крови и фибринолиза
Медиаторы воспаления вызывают вторичную альтерацию, формируют сосудистые реакции, регулируют пролиферацию, играют важную роль в патогенезе местных и общих признаков воспаления.
Стадии изменения кровотока в очаге воспаления и их патогенез.
1.Кратковременное сужение сосудов – ишемия
2. Артериальная гиперемия
3. Венозная гиперемия.
Экссудация - выход белоксодержащей жидкой части крови и форменных элементов в очаг воспаления. Патогенез экссудации:
· повышение проницаемости сосудов
· повышение гидростатического давления в капиллярах и венулах
· повышение осмотического и онкотического давления в очаге воспаления
Вышедшая в очаг воспаления жидкость называется экссудатом
Эмиграция лейкоцитов – выход лейкоцитов в очаг воспаления
1. Краевое стояние лейкоцитов у внутренней стенки сосудов и роллинг (качение)
2. Выход лейкоцитов через стенку сосуда
3. Движение лейкоцитов в очаге воспаления
Фагоцитоз – процесс поглощения и разрушения микроорганизмов. Стадии фагоцитоза: приближение, прилипание, погружение, переваривание.
Недостаточность фагоцитоза ®генерализация инфекции
· Наследственная (дефекты адгезии лейкоцитов (ДАЛ-1, ДАЛ-2), дефекты хемотаксиса, дефекты бактерицидной системы фагоцитов)
· Приобретенная (при сахарном диабете, интоксикации солями тяжелых металлов, лучевой болезни, белковом голодании, при длительном лечении стероидными гормонами, в старческом возрасте)
Пролиферация (от лат. рroliferatio – размножение) – размножение клеточных элементов соединительной ткани. Ведущая роль в пролиферации принадлежит макрофагам.
Местные признаки острого воспаления (ЦЕЛЬСА-ГАЛЕНА):
Краснота - rubor вследствие развития артериальной гиперемии
Припухлость - tumor вследствие экссудации и воспалительного инфильтрата
Жар - calor вследствие увеличения притока теплой артериальной крови и повышения интенсивности обмена веществ
Боль - dolor вследствие раздражения нервных окончаний брадикинином, К + , Н + ; механического сдавления экссудатом
Нарушение функции - functio laesa вследствие боли, повреждения клеток
Общие признаки воспаления: лихорадка, сонливость, потеря аппетита, боли в мышцах – миалгия, боли в суставах – артралгия, синтез в печени белков острой фазы (С – реактивный белок, сывороточный амилоид А, фибриноген, церуллоплазмин, гаптоглобин, антиферменты - антитрипсин), нейтрофильный лейкоцитоз со сдвигом влево, активация клеток иммунной системы, – результат действия цитокинов – интерлейкинов (ИЛ-1, ИЛ-6); ФНО
· характеризуется большой длительностью и слабой выраженностью
· начинается с увеличения количества активированных макрофагов
· основными клетками являются макрофаги и лимфоциты.
· одновременной присутствие деструкции тканей и выраженной пролиферации
Положительное значение воспаления:
• локализация и отграничение очага воспаления от здоровых тканей
• Фиксация на месте патогенного фактора и его уничтожение
• Удаление продуктов распада и восстановление целостности тканей
Отрицательное значение воспаления:
• Составляет основу болезней (опасны для жизни энцефалит, менингит, абсцесс мозга, миокардит)
Этиотропная терапия воспаления
• Воздействие на причинный фактор:
ü Бактериостатические и бактерицидные препараты
ü Иссечение поврежденных тканей
• Повышение резистентности организма
Патогенетическая терапия воспаления
• Препараты, стабилизирующие мембраны (уменьшение выделения медиаторов, уменьшение вторичной альтерации и сосудистых реакций)
• Антиоксиданты (уменьшение вторичной альтерации)
• Антимедиаторные препараты (уменьшение вторичной альтерации)
• Препараты, улучшающие микроциркуляцию
ЛИХОРАДКА
Лихорадка (febris, pyrexia) – повышение температуры тела в результате изменения деятельности центра терморегуляции под действием пирогенных веществ
Виды
| Инфекционная лихорадка | Неинфекционная лихорадка | |
| бактерии, вирусы, грибки, простейшие, гельминты | Причины | асептическое воспаление, ожоги, травмы, кровоизлияния инфаркты, аллергические реакции, опухоли ¯ |
| экзопирогены | Продукты первичной и вторичной альтерации тканей |
Активация мононуклеарных фагоцитов, гранулоцитов
синтез эндопирогенов: интерлейкинов (ИЛ-1, ИЛ-6, ИЛ-8), ФНО (фактора некроза опухолей)
синтез ПГЕ (простагландинов) в эндотелии капилляров мозга
цАМФ в термочувствительных нейронах переднего гипоталамуса
чувствительности холодочувствительных нейронов,
¯чувствительности теплочувствительных нейронов
смещение установочной точки температурного гомеостаза на более высокий
-сужение периферических сосудов - сократительный термогенез
-¯ потоотделение - несократительный термогенез
[youtube.player]Морфология экссудативного воспаления
Цель занятия: изучить биологическую сущность воспаления и понятие о нем, как общепатологическом процессе. Уделить внимание историческим аспектам развития учения о воспалении; вклад отечественных и зарубежных учёных в изучении воспалительного процесса. Изучить клинические признаки, местные и системные симптомы воспаления. Обратить внимание на особенности этиологии и патогенеза в развитии острого воспаления. Разобрать стадии воспаления. Выявить роль плазменных и клеточных медиаторов воспаления. Рассмотреть стадии процесса экссудации. Уделить внимание современной классификации воспаления. Разобрать виды экссудативного воспаления. Изучить клинико-морфологические проявления различных видов экссудативного воспаления.
В результате изучения темы студенты должны
Знать:
- термины, используемые в изучаемом разделе патологии;
- этиологические факторы и патогенетические механизмы, лежащие в основе развития острого воспаления;
- основные морфологические изменения в органах и тканях при различных видах воспаления;
- клинические проявления, осложнения, прогноз и причины смерти.
Уметь:
- диагностировать на макро- и микроскопическом уровнях изменения в органах и тканях при различных видах острого воспаления;
- выявлять и определять клетки, участвующие в процессе воспаления;
Быть ознакомлены:
- с основными новыми научными достижениями в изучении тканевых изменений на ультраструктурном, молекулярном уровнях при развитии воспалительного процесса.
Воспаление – комплексная сосудисто-мезенхимальная реакция на повреждение, вызванное действием различных агентов.
Альтерация – инициальная фаза воспаления, которая вызывает комплекс местных биохимических процессов, способствующих привлечению в очаг повреждения клеток – продуцентов медиаторов воспаления. Альтерация представлена дистрофией и некрозом.
Экссудация – выход жидкой части крови и форменных элементов за пределы сосудистого русла в результате взаимодействия медиаторов воспаления.
В стадии экссудации выделяют ряд стадий:
1. Реакция микроциркуляторного русла с нарушением реологических свойств крови.
2. Повышение проницаемости микроциркуляторного русла.
3. Выход жидкости и плазменных белков
4. Эмиграция клеток. Первыми на поле воспаления выходят полиморфно-ядерные лейкоциты. Стадии лейкодиапидеза:
а) маргинация (краевое стояние)
б) адгезии (прилипание) при помощи, экспрессируемых на поверхности клеток.
6. Образование экссудата и воспалительного инфильтрата.
Пролиферация –завершающая фаза воспаления, направленная на восстановление повреждённой ткани.
1. По течению выделяют острое, подострое и хроническое воспаление.
2. По преобладания фазы воспаления воспаление может быть экссудативным и продуктивным (пролиферативным).
Экссудативное воспаление характеризуется наличием в тканях и полостях тела экссудата – воспалительной жидкости, содержащей белки и форменные элементы крови. Характер экссудата определяет название формы острого экссудативного воспаления. Причины его развития – вирусы (герпес, ветряная оспа), термические, лучевые или химические ожоги, образование эндогенных токсинов. Экссудативное воспаление может быть серозным, фибринозным, гнойным, геморрагическим, катаральным, гнилостным, смешанным.
Серозное воспаление.Серозный экссудат содержит до 2% белка и незначительное количество клеток. Развивается на коже и серозных оболочках при системных заболеваниях, аутоинтоксикации, вирусных поражениях (герпес), термических и механических повреждениях.
Фибринозное воспаление. Характерно образование экссудата, содержащего большое количество фибриногена, который выпадает в тканях в виде свёртков фибрина.
Этиологические факторы: дифтерийная коринебактерия, кокковая флора, микобактерия туберкулёза, вирусы, возбудители дизентерии, аллергические, экзогенные и эндогенные токсические факторы. Фибринозное воспаление чаще бывает на слизистых или серозных оболочках. В зависимости от глубины некроза и толщины фибринозной плёнки выделяют крупозное и дифтеритическое фибринозное воспаление.
Крупозное воспаление развивается на слизистых или серозных оболочках, покрытых однослойным эпителием, расположенным на тонкой плотной соединительнотканной основе. В этих условиях некроз не может быть глубоким, поэтому возникает тонкая фибринозная плёнка, её легко снять. Крупозное воспаление бывает на слизистых оболочках трахеи и бронхов, серозных оболочках (фибринозный плеврит, перикардит, перитонит), при фибринозном альвеолите, крупозной пневмонии.
Дифтеритическое воспаление развивается на многослойном плоском неороговевающем эпителии, переходном или однослойном эпителии с рыхлой широкой соединительнотканной основой органа, что способствует развитию глубокого некроза и формированию толстой, трудно снимаемой фибринозной плёнки, после её удаления остаются глубокие язвы. Дифтеритическое воспаление бывает в ротоглотке, на слизистых оболочках пищевода, матки, влагалища, желудка, кишечника, мочевого пузыря, в ранах кожи и слизистых оболочек.
Исход. Крупозное воспаление как правило, заканчивается реституцией повреждённых тканей. Дифтеритическое воспаление протекает с образованием язв и последующей субституцией, при глубоких язвах в исходе возможны рубцы. На серозных оболочках часто возникают спайки, шварты, нередко фибринозное воспаление оболочек полостей тела вызывает их облитерацию.
тела вызывает их облитерацию.
Гнойное воспаление. Для гнойного воспаления характерно образование гнойного экссудата. Это сливкообразная масса, состоящая из клеток и детрита тканей очага воспаления, микроорганизмов, форменных элементов крови. Количество последних – до 30%, в основном, жизнеспособные и погибшие ПЯЛ. Гнойный экссудат содержит протеолитические ферменты, поэтому для гнойного воспаления характерен лизис тканей. Причина гнойного воспаления – гноеродные (пиогенные) стафилококки, стрептококки, гонококки, брюшнотифозная палочка. Основные формы гнойного воспаления: абсцесс, флегмона, эмпиема.
Абсцесс – отграниченное гнойное воспаление с образованием полости, заполненной гнойным экссудатом. Вокруг полости абсцесса разрастается грануляционная ткань (пиогенная мембрана). При хроническом течении абсцесса грануляционная ткань созревает, и в пиогенной мембране возникают два слоя: внутренний, обращённый в полость, состоящий из грануляций, фибрина, детрита, и наружный – из зрелой соединительной ткани. Исходабсцесса – обычно спонтанное опорожнение и выход гноя на поверхность тела, в полые органы или полости. После прорыва абсцесса происходит рубцевание его полости. Изредка бывает инкапсуляция абсцесса и при этом сгущение гноя.
Флегмона –гнойное диффузное воспаление с пропитыванием и расслаиванием тканей гнойным экссудатом. Флегмона обычно возникает в подкожно-жировой клетчатке, межмышечных прослойках, стенке аппендикса, мозговых оболочках. Флегмону жировой клетчатки называют целлюлитом.
Флегмона бывает двух видов: мягкая, если преобладает лизис некротизированных тканей; твёрдая, когда в воспалённой ткани возникает коагуляционный некроз и постепенное отторжение тканей. Обычно флегмону удаляют хирургическим путём с последующим рубцеванием операционной раны. При неблагоприятном исходе возможна генерализация инфекции с развитием сепсиса.
Эмпиема –гнойное воспаление полостей тела или полых органов. При длительном течении гнойного воспаления происходит облитерация полых органов.
Геморрагическое воспаление характеризуется очень высокой проницаемостью микроциркуляторных сосудов, диапедез эритроцитов. Оно характерно для многих вирусных инфекций, особенно тяжёлых форм гриппа, чумы, сибирской язвы, натуральной оспы. Геморрагическое воспаление обычно ухудшает течение болезни, исход зависит от её этиологии.
Гнилостное воспаление чаще возникает в ранах с обширным размозжением тканей и связано с развитием анаэробной инфекции. Характеризуется массивными полями некроза.
Катаральное воспаление развивается на слизистых оболочках. Характерна примесь слизи к любому экссудату. Причины катарального воспаления – различные инфекции, аллергические раздражители, термические и химические факторы. При аллергических ринитах возможна примесь слизи к серозному экссудату. Нередко наблюдают гнойный катар слизистой оболочки трахеи и бронхов. В исходе хронического катарального воспаления возможны атрофические или гипертрофические изменения слизистой оболочки, но чаще всего наступает полное выздоровление.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Септическими называются воспаления, при которых основным раздражителем являются возбудители инфекции или их токсины. Их можно назвать также микробными, или инфекционными. Наблюдаются такие воспаления при нарушении естественных защитных барьеров организма (открытых механических повреждениях и метастазах), а также специфических инфекциях (бруцеллез, туберкулез, сап и др.)
В результате нарушения защитного барьера микроорганизмы проникают в тканевую среду животного, адаптируются (приспосабливаются), проявляют биологическую активность, быстро размножаются и своими ферментами (токсинами) разрушают живые клетки. Это вызывает защитную реакцию организма в виде воспаления. Развивается биологическая борьба между микроорганизмом и макроорганизмом, в результате наступает выздоровление или смерть животного.
По этиологии и клинико-морфологическому проявлению септические воспаления делятся на следующие клинические виды: гнойные, гнилостные, анаэробные, специфические, инфекционные и инвазионные гранулемы. Экссудативные воспаления чаще бывают смешанными: у лошадей — серозно-гнойными, у парнокопытных — фибринозно-гнойными. Гнойное воспаление клинически сразу не проявляется нагноением, ему всегда предшествует у лошадей стадия серозно-фибринозного, а у парнокопытных — фибринозного воспаления.
Общими клиническими признаками всех септических воспалений является наличие местной и общей защитной реакции организма. Местная воспалительная реакция характерна тем, что она носит всегда более диффузный (разлитой) характер по сравнению с асептическими воспалениями. Это значит, что воспалительный отек захватывает не только тот орган или ткани, которые воспалены (повреждены), но и окружающие ткани. Так, при гнойном воспалении сухожилий отмечается припухлость не только сухожилия, но и окружающих тканей; при гнойном воспалении сустава — припухлость не только сустава, но и тканей, окружающих его. В тяжелых случаях припухлость распространяется даже на смежные области тела организма.
Общая реакция организма проявляется лихорадкой, учащением пульса, дыхания, нейтрофильным лейкоцитозом, изменением соотношения белковых фракций крови (альбумины — глобулины) и угнетением общего состояния животных. Также более сильно выражено нарушение функции органа.
Кроме общих клинических признаков каждый вид септического воспаления имеет свои клинико-морфологические особенности, связанные со специфичностью реакции организма на отдельные виды возбудителей инфекции.
При гнойном воспалении образуется гнойный экссудат, который содержит огромную массу мертвых и живых лейкоцитов, микробные тела, микробные и клеточные токсины, ферменты и другие вещества. От массы лейкоцитов зависит цвет экссудата. Он бывает бело-желтый или серый, без запаха или с незначительным приторным запахом.
У крупного рогатого скота за счет кишечной палочки (Е. соli) запах экссудата более неприятный, чем у лошадей. В начальных стадиях воспаления экссудат жидкий, а затем становится более густым. У парнокопытных животных экссудат более густой, чем у лошадей. В инкапсулированных абсцессах экссудат имеет вид творожистой массы. У лошадей гнойное воспаление вызывается главным образом кокковыми формами микробов (стафилококками и стрептококками) и реже — ассоциациями кокковых форм с кишечной палочкой и протеем. У крупного рогатого скота и других парнокопытных животных до 80—90 % гнойных воспалений вызываются ассоциациями кокковых форм с кишечной палочкой, протеем и другими возбудителями.
Согласно нашим исследованиям, у крупного рогатого скота при абсцессах и флегмонах моноинфекциявыделена в 12,7 % случаев, полиинфекция — в 79,4%, стерильными оказались 7,9 %.
При исследовании ран у крупного рогатого скота с давностью ранения 6—24 ч моноинфекцияобнаружена в 15,6 % случаев, полиинфекция — 81,2 % и стерильными были 3,2 %; у свиней моноинфекция обнажена в 12,5% случаев, полиинфекция — в 87,5%, у овец моноинфекция — в 72% случаев. Грамположительная инфекция у крупного рогатого скота выявлена в 33—51 % случаев, грамотрицательная — в 1,7—5,9 %, ассоциации — в 43,2—6 1 % случаев; у свиней —соответственно грамположительная в 34—62 % Грамотрицательная— в 25%, ассоциации — в З5—63% случаев. Это значит, что у лошадей преобладают грамположительные возбудители инфекции, а парнокопытных животных — ассоциации грамположительных с грамотрицательными, что имеет существенное значение при назначении антибиотиков при лечении животных.
Гнилостные воспаления клинически характеризуются образованием жидкого экссудата грязно-серого или бурого цвета с зеленым оттенком и зловонным запахом. Лейкоцитов в экссудате мало, поэтому он жидкий с наличием хлопьев фибрина. Демаркационный вал выражен слабо, а при гнилостном воспалении кости (кариес) может вообще отсутствовать, поэтому наблюдается значительное омертвение тканей, интоксикация организма, метастазы и быстро развивается сепсис (рис. 19 ).
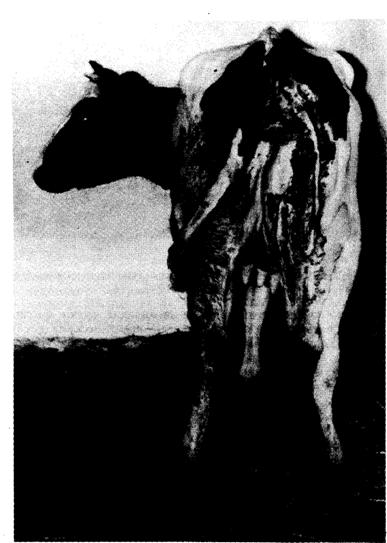
Рис. 19. Гиилостная гангрена (флегмона) в области молочного зеркала и бедра у коровы
Вызывается гнилостное воспаление палочковидными формами микробов (Васt. рiосуаneum, Васt. subtilis, Васt. рroteusvulgaris и др.). Гнилостные бактерии (аэробы и анаэробы) выделяют ферменты, разлагающие белки и придающие экссудату гнилостный запах.
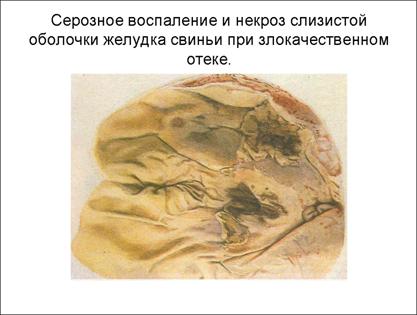
Анаэробное воспаление клинически характеризуется обширными по площади отеками и образованием сукровичного (цвета мясных помоев) или цвета лимфы экссудата, имеющего трупный запах. Экссудат жидкий, с пузырьками газа, лейкоциты в нем отсутствуют. Вызывается воспаление анаэробами из группы клостридий (С1о1str, реrfringens, С1оstr. septicue, С1оistr. оеdematiens, С1оstr. histoliticus и др.). Все они спорообразующие: выделяют сильные токсины, быстро отравляющие организм животного, устойчивы к антисептикам, споровые формы переносят кипячение до 60—90 мин. В природе распространены в почве и навозе. Клинически воспаление протекает в форме флегмоны, гангрены и злокачественного отека. Смертность достигает 90 % (рис. 20).
Специфические воспаления вызываются возбудителями туберкулеза, бруцеллеза, сапа, сальмонеллеза и др. Эти возбудители вызывают инфекционные болезни, которые в отдельных случаях клинически проявляются хирургическими симптомами в виде местных воспалительных процессов (бурситы, артриты, тендовагиниты, орхиты, язвы. В начальных стадиях специфические воспаления имеют местные клинические признаки, свойственные асептическому воспалению (экссудат у них серозно-фибринозный или фибринозный). Отличие специфических воспалений в том, что при их наличии отмечается общая реакция организма (повышение температуры, лейкоцитоз). По мере сенсибилизации организма, через 2—З недели, серозно-фибринозное воспаление переходит в гнойное. В стадии гнойного воспаления диагноз устанавливается серологическим исследованием.
Инфекционные гранулемы (актиномикоз, ботриомикоз и др.) относятся к хроническим пролиферативно-инфекционным воспалениям. Вызываются они патогенными грибами. В ветеринарной хирургии наибольшее значение имеют актиномикоз и ботриомикоз. К актиномикозу наиболее восприимчив крупный рогатый скот, у других животных это заболевание встречается редко. Ботриомикозом чаще болеют лошади (послекастрационные осложнения) Вначале происходит образование абсцессов, которые имеют толстую, плотную капсулу, экссудат густой. После вскрытия абсцессов происходит пролиферация фибринозной ткани и образуются гранулемы (актиномикомы и ботриомикомы).
5. Клинико-анатомическое проявление воспалений.
5.1 Альтеративное воспаление
В наиболее характерном виде встречается при поражениях паренхиматозных органов — миокардитах, гепатитах, нефритах, энцефалитах. Причинами чаще всего являются интоксикации разной природы, нарушения трофической функции нервной системы, аутоиммунная патология. Легко воспроизводится в эксперименте путем введения подопытным животным бактериальных токсинов, моделирования аутоиммунной патологии.
В зависимости от течения выделяют острую и хроническую форму.
Характерно преимущественной выраженностью дистрофических процессов (преимущественно зернистая и жировая дистрофии) в очаге поражения, они преобладают над другими явлениями.
Экссудативные явления видны лишь в форме гиперемии и очень слабого выхода за пределы стенки сосуда жидкой части крови.
Пролиферация проявляется также незначительно. Пролиферативные явления можно наблюдать, как правило, лишь в строме органа.
Микроскопические изменения. При остром течении проявляются главным образом дистрофические (углеводная, зернистая и гидротическая дистрофии, жировая декомпозиция, слизистая дистрофия эпителия слизистых оболочек) и некротические процессы, слущивание покровного эпителия. Сосудистая реакция выражена слабо в виде воспалительной гиперемии и отека, иногда кровоизлияний диапедезного типа. Отмечается пролиферация молодых соединительнотканных клеток. При хроническом течении отмечают атрофические процессы в паренхиматозных клетках, замещение паренхимы соединительной тканью.
Значение и исход. Значение определяется степенью повреждения воспаленного органа и его функциональной значимостью. При альтеративном воспалении в нервной ткани и миокарде прогноз обычно бывает неблагоприятным. Исход воспаления зависит от степени поражения и вида поврежденного органа. Если не наступает гибель, то мертвая ткань замещается соединительной с исходом в склероз.
5.2 Экссудативное воспаление.
Экссудативное воспаление (рис. 21).
Классическим острым воспалением издавна считают экссудативное.
При нем в воспалительном очаге имеется выраженный выпот экссудата.
Выделяют следующие его виды: 1) Серозный; 2) Фибринозный; 3) Гнойный; 4) Гнилостный; 5) Геморрагический (как форма серозного, фибринозного или гнойного воспаления характеризуется примесью эритроцитов).
Кроме того, при развитии воспаления слизистых оболочек, когда к экссудату примешивается слизь, говорят о катаральном воспалении, которое обычно сочетается с экссудативным воспалением других видов (серозно-катаральное, гнойно-катаральное). Оно может быть любого вида, кроме фибринозного.
Наблюдается также комбинация указанных видов экссудативного воспаления (смешанное воспаление).
Серозное воспаление (рис. 22, 23) характеризуется мутноватым экссудатом, содержащим небольшое количество клеточных элементов, единичные полиморфноядерные лейкоциты, слущенные эпителиальные клетки и до 2—2,5% белка. Соотношение альбуминов и глобулинов в экссудате колеблется от 0,55:1 до 2,7:1, концентрация солей — от 0,3 до 0,7%, рH экссудата 7—7,1.
Причиной серозного воспаления обычно являются яды или токсины, а также физические или химические факторы. Классическим примером серозного воспаления можно считать пузырь на коже при ожоге. При этой форме воспаления оно, вероятно, происходит не столь активно, как при других, вследствие чего так слабо выражена клеточная инфильтрация.
Серозное воспаление развивается в слизистых и серозных оболочках, интерстициальной ткани, коже, капсулах клубочков почек, перисинусоидальных пространствах печени.
|
Серозный экссудат, очевидно, способствует смыванию (вымыванию) с поврежденной поверхности микробов и их токсинов. Такая защитная реакция особенно целесообразна при воспалении слизистых оболочек, когда к экссудату примешивается слизь (серозный катар). Вместе с тем серозный экссудат в мозговых оболочках может сдавливать мозг, влияя на его функцию. Серозное пропитывание альвеолярных септ легких является одной из причин развития синдрома острой дыхательной недостаточности.
В зависимости от локализации экссудата серозное воспаление делится на: серозно-воспалительный отек, серозно-воспалительную водянку, буллезную форму.
Серозно-воспалительный отек –скопление экссудата в толще ткани между тканевыми элементами в рыхлой соединительной ткани, то есть экссудат накапливается в подкожной клетчатке, межмышечной соединительной ткани, строме. Макроскопически это проявляется опуханием, утолщением стромы органа. Орган становится тестоватой консистенции. При остром процессе наблюдается гиперемия. Поверхность разреза студневидная, с обильным выделением водянистого экссудата. По ходу сосудов наблюдаются кровоизлияния.
· Воспаление кожи при ожоге, отморожении 1 степени.
· Изменение в окружающей ткани подчелюстной и околоушной области у свиней при сибирской язве.
· Воспаление при начальной стадии ангины.
При хроническом течении гиперемия затухает, появляется меньше кровоизлияний, много меньше формируется экссудата, создаются благоприятные условия для разроста соединительной ткани.
Серозно-воспалительная водянка – скопление серозного экссудата в естественных замкнутых полостях (грудной, брюшной, перикардиальной, плевральной, суставных). При этом в этих полостях кроме обильного скопления серозного экссудата наблюдается изменение серозных оболочек. Они набухшие, тусклые, гиперемированные, с кровоизлияниями.
Буллезная форма. Характеризуется скоплением серозного экссудата под какой-либо оболочкой с образованием волдыря. Этиология: ожоги, отморожения 1 степени, действие химических, биологических факторов, биологических агентов. При ящуре, оспе, герпесе. Самой простой формой буллезного воспаления является мозоль.
Исход серозного воспаления обычно благоприятный: экссудат рассасывается, и процесс заканчивается путем реституции. Иногда после серозного воспаления паренхиматозных органов в них развивается диффузный склероз.
Фибринозное воспаление характеризуется образованием экссудата, содержащего большое количество фибриногена, который выпадает в тканях в виде свертков фибрина. Этиологическим фактором воспаления этого вида могут быть дифтерийная коринебактерия, пневмококки, фридлендеровская палочка, диплококки Френкеля, стрептококки, стафилококки, микобактерия туберкулеза, некоторые вирусы, возбудители дизентерии, экзогенные и эндогенные токсические факторы. Фибринозное воспаление чаще возникает на слизистых или серозных оболочках. Экссудации предшествуют некроз тканей и агрегация тромбоцитов в очаге повреждения. Фибринозный экссудат пропитывает мертвые ткани, образуя светло-серую пленку, толщина которой определяется глубиной некроза. Последняя в значительной степени зависит от структуры эпителиальных покровов и особенностей подлежащей соединительной ткани.
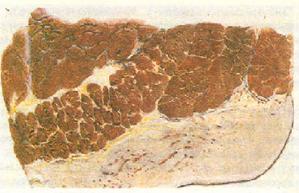
При однослойном эпителиальном покрове слизистой оболочки органа или серозной оболочки и плотной тонкой соединительнотканной основе развивается тонкая легко снимающаяся фибринозная пленка. Такое фибринозное воспаление называется крупозным (рис. 24).
Крупозный трахеит (рис. 24).
Оно встречается на слизистых оболочках трахеи и бронхов, серозных оболочках, характеризуя фибринозные плеврит, перикардит, перитонит, а также в виде фибринозного альвеолита, захватывающего долю легкого, развивается при крупозной пневмонии.
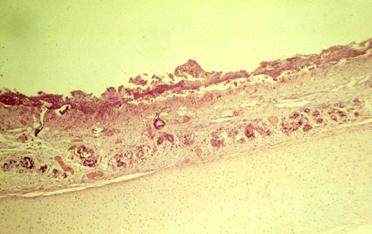
Многослойный плоский неороговевающий эпителий или рыхлая широкая соединительнотканная основа органа способствуют развитию глубокого некроза и формированию толстой, трудно снимающейся фибринозной пленки, после удаления которой остаются глубокие язвы. Такое фибринозное воспаление называется дифтеритическим (рис. 25, 26). Оно развивается в зеве, на слизистых оболочках матки и влагалища, кишечника и желудка, мочевого пузыря, в ранах кожи и слизистых оболочек.
Рис. 25 Фибринозный перикардит.Рис. 26. Фибринозное воспаление плевры и легких козы
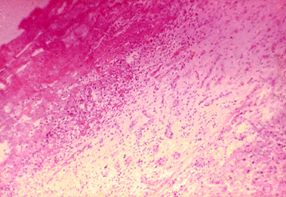
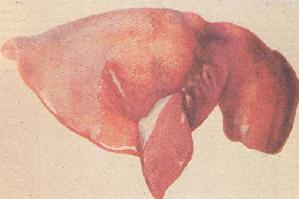
Исходом фибринозною воспаления слизистых оболочек являются расплавление фибринозных пленок с помощью гидролаз полиморфноядерных лейкоцитов и образование язв. Слизистая оболочка в области поверхностных язв обычно регенерирует путем реституции, при глубоких язвах могут образовываться рубцы. На серозных оболочках фибринозный экссудат чаще подвергается организации, в результате чего образуются спайки, шварты, нередко фибринозное воспаление полости тела заканчивается их облитерацией.
Гнойное воспаление (рис. 28, 29, 30)— форма воспаления, при которой наиболее хорошо выражены все особенности этого процесса. Гнойный экссудат представляет собой сливкообразную массу, состоящую из детрита, клеток, микробов. Количество форменных элементов в нем колеблется от 17 до 29%, причем подавляющее большинство из них составляют жизнеспособные и погибшие гранулоциты. Кроме того, в экссудате встречаются лимфоциты и макрофаги.
Гной – экссудат с массами лейкоцитов (рис. 27).
Гной имеет специфический запах и синевато—зеленоватую окраску с различными оттенками. Содержание белка в гнойном экссудате 3—7% и более, причем в нем обычно преобладают глобулины. Количество жира в экссудатё достигает 7% сухого остатка, рН гноя 5,6—6,9.
[youtube.player]Читайте также:


