Острая и хроническая раневая инфекция
Еще с детства мы узнаем о том, что такое рана. Маленькие детки сбивают коленки до крови, взрослые могут легко пораниться острыми предметами, люди военных профессий могут получить пулевое ранение. У одних заживает все легко и просто, а у других может начать развиваться инфекция раневая. Что это за инфекция, каковы причины и ее симптомы, как проводится диагностика и в чем состоит особенность лечения, рассмотрим далее.
Описание раневой инфекции
Прежде всего, несколько слов о том, что такое рана. Это нарушение целостности кожного покрова тела в результате внешнего насилия. Раны могут быть:
- Поверхностными.
- Глубокими.
- Проникающими.
Если случайно появилась на теле рана любого происхождения, кроме тех, что получены в результате хирургического вмешательства, она уже первично загрязнена микробами. Операционные раны считаются асептичными потому, что наносятся на тело стерильными инструментами, в стерильных условиях. Если не соблюдаются правила асептики и антисептики, или на рану не была наложена своевременно стерильная повязка, возможно занесение вторичной инфекции.
На то, насколько случайная рана заражена микробами, влияет несколько факторов:
- Условия, в которых рана получена.
- Характер орудия, которым она нанесена.
Инфекция раневая - это результат развития патогенной микрофлоры в полости раны, то есть происходит осложнение раневого процесса. При случайных ранах инфицирование происходит в результате первичного загрязнения, этому способствует несвоевременное наложение стерильной повязки или неправильная обработка раны. Что касается хирургических ран, инфицирование здесь, как правило, вторичное, из–за ослабленного состояния организма больного, или внутрибольничное инфицирование.
Возбудители раневой инфекции
Самый распространенный возбудитель инфекции раневой - стафилококк.
Гораздо реже встречаются:
Виды раневой инфекции
В зависимости от того, какие микробы попадают в рану и как развивается процесс, раневая инфекция бывает следующих видов:
- Гнойная раневая инфекция. Возбудителями ее являются стафилококки, кишечная палочка, стрептококки и многие другие. Микробы такого вида находятся в воздухе, в гное, на предметах. При попадании в организм и при условии наличия там благоприятной среды может развиться острое гнойное заболевание. Заражение раневой поверхности такими бактериями приведет не только к нагноению, но и будет способствовать распространению инфекции дальше.
- Анаэробная раневая инфекция. Возбудителями являются микробы столбняка, гангрены, злокачественного отека, бациллы. Место нахождения таких возбудителей - это, прежде всего, земля, особенно удобренная навозом. Поэтому частички почвы в ране являются самыми опасными, так как возможно развитие анаэробной инфекции.
- Специфическая инфекция. Возбудителями становятся палочка Леффера и гемолитический стрептококк. Такая инфекция может быть занесена со слизью, слюной, из воздуха, из тканей, соприкасающихся с раной, при разговоре, воздушно-капельным путем.
- Эндогенная инфекция. Микробы, находящиеся в самом организме пациента, могут попасть в рану при оперативном вмешательстве или после него. Распространяется инфекция по кровеносным сосудам. Хирургические раневые инфекции можно предотвратить. Необходимо правильно обработать кожные покровы антисептическими растворами, а также руки и инструмент перед оперативным вмешательством.
Классификация раневой инфекции
Помимо того, какой возбудитель спровоцировал раневую инфекцию, выделяют еще и несколько ее форм. Инфекция раневая может быть общей формы и местной. Первая является наиболее тяжелой. Развивается сепсис, он может быть как с метастазами, так и без. Опасность летального исхода очень велика. А к местным формам относят:
- Инфицирование раны. Имеется четкая граница между живой и поврежденной тканью. Причина - низкая сопротивляемость инфекциям.
- Абсцесс околораневый. Имеет капсулу, которая соединена с раной и отделяется от здоровых тканей.
- Флегмона. Инфекция выходит за пределы раны и имеет свойства распространяться.
- Гнойный затек. Развивается как следствие плохого дренажа. Гной собирается и распространяется в тканях.
- Свищи. Поверхность раны уже затянута, а внутри остался инфекционный очаг.
- Тромбофлебит. Инфекция распространяется на тромб, как осложнение далее переходит на вены.
Стоит знать: чтобы инфекция появилась и смогла развиваться, необходима благоприятная среда и много других факторов. Об этом поговорим далее.
Причины раневой инфекции
Существует несколько факторов, которые могут поспособствовать развитию инфекционного процесса в ране:
- Нарушение и несоблюдение норм асептической обработки раны.
- Нестерильный перевязочный материал.
- Отсутствие оттока из раны.
- Особенность хирургического вмешательства на полых органах, например толстом кишечнике.
- Наличие хронических инфекций в организме (тонзиллит, пиелонефрит, больные зубы).
- Степень загрязнения раны.
- Количество поврежденных тканей.
- Иммунный статус организма.
- Наличие инородных тел в ране, сгустков крови, некротических тканей.
- Большая глубина повреждения.
- Плохое кровоснабжение поврежденных тканей.
- Наличие таких заболеваний, как сахарный диабет, цирроз, лейкемия, ожирение, злокачественные образования.
Инфекция раневая начинает активизироваться в том случае, если количество микробов в ране начинает превышать критический уровень - это 100 тысяч микроорганизмов на 1 мм ткани. Это показатель для здорового человека, если же человек болен, то уровень критический может быть гораздо ниже.
Каковы симптомы раневой инфекции?
Как распознать, что инфекция раневая имеет место? Вот несколько симптомов ее проявления:
- Повышение температуры тела.
- Покраснение участка кожи вокруг раны.
- При пальпации вокруг раны возникает ощущение боли.
- Отек.

Наличие таких признаков и симптомов всегда говорит о том, что анаэробная раневая инфекция имеется. Развиться она может на 3-7 день после получения раны. Для того чтобы назначить эффективное лечение, необходимо провести диагностику.
Диагностика раневой инфекции
Конечно же, даже визуально видно по внешнему виду, выделениям, запаху, что инфекция раневая прогрессирует. Но для того чтобы назначить эффективное лечение, необходимо установить, какие бактерии вызвали инфекционный процесс. Для этого необходимо взять мазок из раны. При этом надо придерживаться нескольких правил:
- Материал необходимо брать из глубоких участков раны в достаточном количестве.
- Его берут до того, как начинают применять антибиотики.
- В лабораторию материал необходимо доставить в течение 2 часов.
После проведения исследований и выявления бактерий назначают лечение. Об этом далее.
Как лечат раневую инфекцию
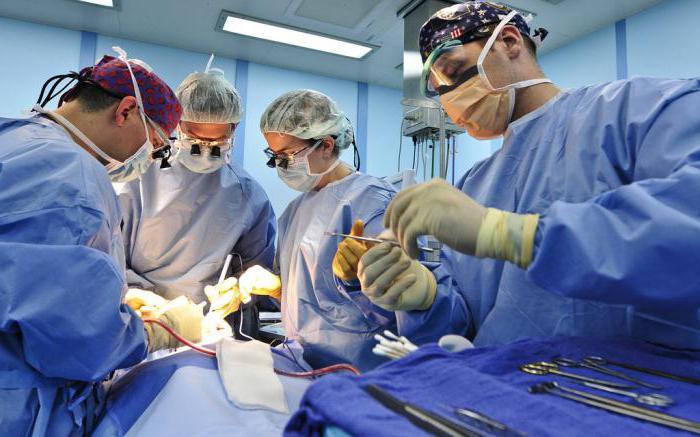
Очень важно не оставлять без терапии раневые инфекции. Лечение таких патологий состоит в хирургическом вмешательстве и в назначении эффективных противомикробных препаратов. Возможно также назначение обезболивающих лекарственных средств.
Хирургическое вмешательство - это:
- Широкое вскрытие инфицированной раны.
- Тщательное промывание и санация раневой полости.
- Иссечение мертвых тканей.
- Дренаж гнойных участков.
Далее требуется регулярная обработка раны антисептиками.
Антибиотики назначает врач с учетом специфики заболеваний, чувствительности к установленным бактериям, взаимодействия их с другими препаратами, а также влияния лекарства на организм пациента.
Применять антисептики для промывания ран также необходимо с особой осторожностью, так как раствор всасывается и при непереносимости может вызвать осложнения. Они не должны вызывать болевых ощущений. Необходимо следить за реакцией организма на длительное использование антисептиков. В некоторых случаях замедляется процесс заживления.
Будьте внимательны: самолечение может усугубить состояние вашего здоровья!
Для лучшего заживания раны рекомендуется укреплять и стимулировать иммунитет и защищать пораженный участок от случайных повреждений.
Профилактические мероприятия
Профилактика раневой инфекции заключается в следующем:
- Повышение активности иммунитета, защитных функций организма.
- Соблюдение осторожности с целью исключения получения травм.
- Незамедлительная обработка раны антисептиком и наложение стерильной повязки.

Столбняк - осложнение раневого процесса
Возбудителем столбняка является анаэробная спороносная палочка. Она легко проникает через любые кожные повреждения и поврежденную слизистую. Опасность состоит в том, что поражает она нервную систему.
В нашей стране положено делать профилактические прививки против столбняка. Если даже пациент перенес это заболевание, иммунитет к нему не вырабатывается - периодически необходима вакцинация.
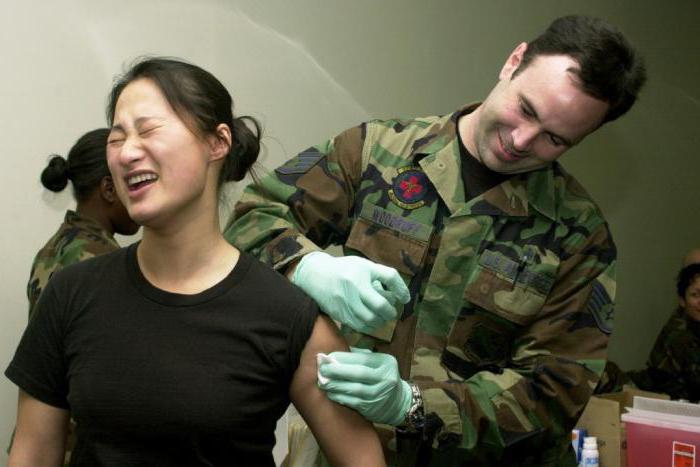
Для профилактики столбняка пациентам с большими повреждениями тканей вводят противостолбнячный иммуноглобулин или сыворотку.
Профилактическая прививка от столбняка дает гарантию того, что при повреждении кожных покровов человек не заболеет столбняком.
Берегите себя, укрепляйте иммунитет и не получайте раны. И раневая инфекция никогда вас не потревожит.
Под хирургической понимают инфекцию, вызывающую острые и хронические воспалительные заболевания, требующие оперативного лечения.
По клиническому течению выделяют острую гнойную, анаэробную, гнилостную, специфическую (рожистое воспаление, столбняк) и хроническую (туберкулез, актиномикоз) инфекцию.
Различают также острую очаговую и общую гнойную инфекцию, фазу инфильтрации, нагноения, ремиссии, выздоровления.
Возбудителями острой гнойной инфекции являются бактерии, вызывающие нагноение в ране (стафилококки, стрептококки, кишечная палочка, пневмококки и др.), анаэробы (клостридии, септический вибрион и др.).
Проникновению микробов в рану способствуют: повреждение кожи и слизистой, кровоизлияние, некроз тканей, инфицирование ее.
В фазе инфильтрации воспалительная реакция обусловлена расширением сосудов, повышением их проницаемости, выходом в межклеточное пространство лейкоцитов, эритроцитов, проникновением инфекции, образованием грануляционного вала.
Переход местной воспалительной реакции в общую зависит от состояния иммунитета, кровообращения, уровня инфицирования, вирулентности микробной флоры, величины раны, ее локализации и т. д.. При преобладании агрессивных факторов над защитными, в условиях хорошей питательной среды гноеродные микробы быстро размножаются. Выделяемый ими фибринолизин разрушает грануляционный вал, что приводит к переходу местной воспалительной реакции в общую.
Общая реакция проявляется выраженной потливостью, бледностью с желтушным оттенком. Слабостью, ознобом, головной болью, одышкой, сердцебиением, тахикардией, гипотонией, анемией. Нейтрофильным лейкоцитозом со сдвигом влево, лимфоцитопенией, повышением СОЭ.
С началом расплавления тканей, вскрытием гнойника, выделением гноя из раны наружу состояние больного улучшается, воспалительная реакция затухает, начинается грануляция с последующим заживлением раны. При вскрытии гнойника в кровеносное русло развивается сепсис.
Профилактика острой хирургической инфекции заключается в: поддержании должного санитарно-гигиенического режима на предприятиях, в быту; предотвращении и своевременном лечении микротравм; активном наблюдении и лечении хронической инфекции; заболеваний, сопровождающихся гнойными осложнениями, (сахарный диабет, болезнь Иценко-Кушинга, Аддисона и др.); соблюдении требований асептики и антисептики.
Абсцесс – это скопление гноя в тканях и органах, ограниченное пиогенной оболочкой, образовавшейся при воспалении или некрозе.
Пути проникновения гнойной инфекции: повреждение кожи, слизистой, (заусеницы, царапины). Попадание инородных тел (занозы, элементы одежды и т.д.). Перенос с током крови, лимфы из гнойного очага, нагноившейся гематомы, места инъекции.
При абсцессе подкожной клетчатки на первом этапе наблюдается гиперемия, отек. Уплотнение, боль, истончение, размягчение, флюктуация, заканчивающиеся вскрытием.
Клинически абсцесс сопровождается болезненной припухлостью шарообразной формы, местным повышением температуры, лихорадкой,
При глубоко расположенных абсцессах на первый план выступают боль, нарушение функции конечности.
При абсцессе внутренних органов доминирует клиника основного заболевания, общей реакции гнойного процесса.
Флегмона - острое гнойное воспалительное заболевание соединительной ткани с быстро распространяющимся некрозом окружающих тканей, не имеющее четких границ, грануляционного вала, флюктуации.
Гидроаденит – острое гнойное воспаление потовых желез, чаще в подмышечной ямке. Проявляется плотными болезненными инфильтратами, уплотнением сине-багрового цвета в виде сосковидных образований.
Карбункул – это множественное острое гнойное воспаление с некрозом волосяных мешочков, сальных желез, распространяющееся на кожу, подкожную клетчатку, иногда на подлежащие ткани.
Карбункул локализуется на задней поверхности, спины, лице (губы, щёки), пояснице, ягодицах, Чаще бывает одиночным. Особую опасность представляют карбункулы лица вследствие возможности проникновения инфекции внутрь черепа.
Клиника начинается с небольшого, быстро увеличивающегося узелка, болезненного инфильтрата багрово-красного цвета с множественными гнойными очагами (пробками) на его поверхности, выраженного отека и гиперемией вокруг него. Больных беспокоят сильные боли рвущего характера, озноб, выраженная слабость, головная боль, рвота, сердцебиение, одышка.
Объективно: состояние тяжелое, бледность кожных покровов, одышка, тахикардия, гипотония. Часто наблюдаются осложнения – лимфаденит, лимфангоит, тромбофлебит.
Оказание помощи - при появлении первых признаков заболевания обратиться к врачу.
Панариций – острое и подострое гнойное воспаление пальцев, в большинстве своем возникающее на тыльной стороне ладони. Чаще остальных заболеваний этой группы вызывает значительную временную нетрудоспособность, нарушение функции пальцев, инвалидность.
Обычно панариций появляется после мелких травм (ссадин, трещин, царапин, порезов, заусениц, проколов, заноз, потертостей, уколов и т.д.), полученных во время работы без рукавиц.
Различают легкие (поверхностные) – кожный, подкожный, подногтевой и тяжелые (глубокие) формы панариция– сухожильный, суставный, костный.
Воспаление околоногтевого ложа (паронихия) в большинстве своем развивается в результате проникновения инфекции через заусеницы.
Нередко одна форма панариция переходит в другую – кожная в подкожную, подкожная в сухожильную и т.д. Возможно развитие пандактилита – воспаления всех тканей пальцев.
Гнойный процесс 1 и 4 пальцев может распространяться на ладонь, предплечье, причиной чему является общее сухожильное влагалище.
Клиника определяется формой заболевания. Общими признаками являются боли в пальцах, подчас очень острые, пульсирующие, лишающие больного сна. Гиперемия, припухлость, отек, ограничение подвижности, повышение температуры тела вплоть до высоких цифр Выраженность их зависит от степени тяжести, течения заболевания.
Оказание помощи: удаление заусениц, заноз. Обработка раны салициловой мазью, спиртовым раствором йода, спиртом, наложение спиртовой влажно-высыхающей повязки, бактерицидного пластыря, теплые ванночки с раствором марганцовокислого калия в течение 15 – 20 минут, промывание 2% раствором перекиси водорода и т.д. При повышении температуры, появлении нагноения (белая точка в центре воспаления) следует обратиться к врачу.
Пиодермия – поверхностное гнойное воспаление рогового слоя кожи, развивающееся вследствие нарушения целостности, инфицирования, потертостей, участков раздражения кожи, нарушения санитарно-гигиенических требований, проявляющееся гнойничковой сыпью.
Флебит – воспаление вен, тромбофлебит – воспаление тромбированных вен. Может быть самостоятельным заболеванием или осложнением гнойного воспаления кожи. Протекает остро или хронически.
Флебит проявляется болью, гиперемией, отеком по ходу вен, нарушением функции конечности. Тромбофлебит дополнительно к тому сопровождается уплотнением в зоне воспаления.
Оказание помощи - обращение к врачу.
Фурункул – гнойное воспаление сальных желез и волосяных мешочков часто распространяющееся на подкожно-жировую клетчатку.
Предрасполагающие факторы; нарушение санитарно-гигиенических правил ухода за кожей. Ссадины, расчесы. Заболевания, резко ослабляющие защитные силы организма (авитаминоз, истощение, переохлаждение, сахарный диабет и др.).
Особенно опасны фурункулы лица (губы, нос, глазницы). Причиной тому является богато разветвленная венозная и лимфатическая сеть, сообщающаяся с сосудами мозговой оболочки.
Заболевание начинается с появления округлого болезненного уплотнения красновато-синюшного цвета, превращающегося через 5-7 дней в гнойник с некротизированным волосяным мешочком (стержнем) в центре его. Сопровождается выраженной болью, высокой температурой, симптомами интоксикации.
Первая доврачебная помощь и профилактические меры подобны таковым при панариции. При появлении стержня следует обратиться к врачу, так как выдавливание его приводит к распространению инфекции на окружающие ткани, особенно при фурункулах лица. В тяжелых случаях больные подлежат госпитализации. В целях профилактики рекомендуется диспансерное наблюдение, лечение заболеваний, предрасполагающих к фурункулезу (сахарный диабет, болезнь Иценко-Кунинга), прием поливитаминов, пивных дрожей, УФО, инсоляции.
Лимфаденит – воспаление лимфатических узлов. Появляется вследствие проникновения инфекции, токсинов по лимфатическим путям. Сопровождается их увеличением, уплотнением, болезненностью, в тяжелых случаях - размягчением, нагноением.
Лимфангоит - воспалительное заболевание лимфатических сосудов, развивающееся у больных с гнойным воспалением кожи, подкожной клетчатки вследствие распространения инфекции по лимфатическим сосудам. Проявляется жжением, зудом, отеком, красными полосами, идущими от очага воспаления к лимфатическим узлам.
Первая доврачебная помощь - санация первичного очага, антибактерипальная терапия, повязки с мазью Вишневского, димексидом, Иммобилизация.
Сепсис – тяжелое генерализованное гнойное заболевание, вызванное поступлением полиинфекции (стафилококки, синегнойная, кишечная палочка и др.), токсинов в кровеносное русло.
Различают первичный сепсис, когда источник не выявляется и вторичный - при наличии гнойного очага. Клинически в течении его выделяют стадию септицемии и септикотоксемии. По течению он бывает молниеносным, острым, подострым и хроническим.
Клинически сепсис характеризуется тяжелым общим состоянием, бледностью кожных покровов с желтушным оттенком, высокой температурой тела (до 40 градусов и выше), резкими перепадами температуры в вечерние и утренние часы, потрясающими ознобами проливными потами, бредом, галлюцинациями, потерей сознания, выраженной одышкой, тахикардией, гипотонией. При прогрессировании заболевания появляются мелкоточечные кровоизлияния, заостренные черты лица, истощение, нейтрофилез со сдвигом лейкоцитарной формулы, влево токсической зернистостью нейтрофилов.
Лечение - стационарное.
Столбняк – острое инфекционное специфическое заболевание, вызванное столбнячной палочкой, попадающей в организм при загрязнении раны землей, пылью, во время сельскохозяйственных работ, при транспортных авариях, огнестрельных ранениях. Возникает на 4-10 сутки после инфицирования.
Клиника. Первоначально появляется высокая (40–42градуса) температура, непроизвольное подергивание мышц в области раны, боли в эпигастрии, мышцах живота, затруднение при глотании; сокращение мимической мускулатуры, спазм жевательных мышц (тризм), приводящий к невозможности открыть рот. Вслед за тем, при малейшем раздражении, возникают мучительные судороги всех групп мышц, в том числе и дыхательных, удушье.
Не нашли то, что искали? Воспользуйтесь поиском:
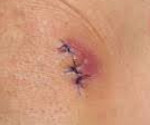
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Читайте также:


