Осложнения сальмонеллеза инфекционно токсический шок
Мы часто не придаем особого значения таким симптомам, как расстройство желудка, тошнота или рвота, считая их обыденным явлением. Но совершенно напрасно. Ведь это могут быть первые звоночки такого смертельно опасного заболевания, как сальмонеллёз. По статистике только в США эта кишечная инфекция уносит 500 человеческих жизней ежегодно. Что уж говорить о менее развитых странах? Так чем опасен сальмонеллёз?
Прежде всего, страшны тяжелейшие осложнения сальмонеллёза. По статистике, их рискуют получить 5% от всех заболевших. И совсем страшная цифра – 0,5% из них погибают. В группе риска — маленькие дети до 1 года, старики и люди, страдающие от различных хронических заболеваний. Инфекция может дать осложнение практически на любой внутренний орган.
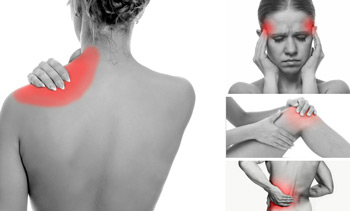
- Суставы. 15% переболевших сальмонеллёзом жалуются впоследствии на появление болей и отечности. К ним добавляется раздражение глаз и болезненное мочеиспускание. Так проявляет себя реактивный артрит, известный еще как синдром Рейтера. К сожалению, это заболевание практически не лечится, врачи только могут провести поддерживающую терапию, направленную на устранение болезненных симптомов.
- Сердечно-сосудистая система. Токсины делают стенки сосудов и вен менее эластичными, нарушается нормальное функционирование кровеносной системы. Это может привести к развитию острой сердечной недостаточности. Если вы заметили, что человек побледнел, у него похолодели конечности, исчез пульс, и резко упало давление – немедленно вызывайте неотложку!
- Почки и мочевыводящие пути. Из-за сильной интоксикации страдают функции почек – нарушается механизм образования и выведения мочи. Возникает почечная недостаточность, которая вызывает дисбаланс в работе всего организма в целом.
- Пищеварительная система страдает в первую очередь, так как именно кишечник является первоначальным очагом заболевания. Печальные последствия болезни — колит, гастрит, холецистит и панкреатит.
- Половая сфера также чувствительно реагирует на сальмонеллу. Воспаление предстательной железы, шейки матки – это только немногие заболевания, которые способна вызвать эта опасная бактерия.
Опаснейшие состояния, вызванные сальмонеллёзом
Особого внимания требуют те осложнения, которые могут быть смертельными.
Все мы знаем, что тело человека на 60% состоит из воды. Вода участвует в пищеварении, увлажняет лёгкие (без чего мы не смогли бы дышать), выводит вредные вещества из организма. Без воды человек не проживет и двух недель. А теперь представьте, что произойдёт, если из-за частой рвоты и поноса, вызванных инфекцией, организм потеряет очень много жидкости. Если её вовремя не восполнить, произойдёт серьёзный сбой в работе всех органов, нарушится переваривание пищи и транспортировка жизненно необходимых веществ.
Важно помнить, что потеря 20-25% жидкости в организме человека является смертельной!
Особенно остро реагируют на обезвоживание дети. Поэтому, если вы заметили тревожные признаки (сухость во рту, впалые глаза, тахикардия, уменьшение выделения мочи) – немедленно принимайте меры!

Такое опасное состояние развивается, когда защитная функция организма не срабатывает, и бактерии сальмонеллы из кишечника проникают в кровь. Происходит распространение токсинов по всему телу. Это чревато тяжелейшими гнойными воспалениями внутренних органов или сепсисом. Таков механизм возникновения менингита (воспаления оболочек головного и спинного мозга), остеомиелита (гнойного процесса в костях и костном мозге) и эндокардита (воспаления внутренней оболочки сердца).
Смертельно опасным осложнением сальмонеллёза у взрослых и детей является инфекционно-токсический шок. На фоне сильнейшей интоксикации развивается недостаточность всех органов, что чаще всего приводит к смерти. Возникают осложнения такого плана, как правило, после тяжелых форм сальмонеллёза (тифоподобной и септической).
Трудно предугадать, по какому сценарию будет развиваться сальмонеллёз. Эта инфекция многолика. Всё зависит от количества попавших в организм бактерий и их агрессивности. Но все симптомы, даже на начальной стадии заболевания, весьма сложны и болезненны. Особенно медики выделяют следующие формы течения заболевания:
- Гастроинтестинальная форма. Чаще всего болезнь развивается именно по этому пути. Симптомы проявляются очень быстро — в течение 48 часов с момента проникновения бактерии в кишечник человека. Начало заболевания легко спутать с ОРВИ: та же слабость, разбитость, озноб, головная боль, головокружение, болезненный живот. Но чуть позже присоединяется высокая температура, тошнота, рвота и жидкий частый (до 10 раз в сутки) зеленоватого оттенка стул с неприятным запахом. Если правильно и вовремя начать лечить заболевание, то оно полностью исчезнет через 2 недели.
- Тифоподобная форма. Начинается так же как гастроинтестинальная. Если ослабленный организм не может противостоять непрошенным бактериям, то они начинают в избытке размножаться сначала в кишечнике, потом попадают в кровь, а с потоком крови – во все органы. Особенно страдают печень, желчный пузырь и селезенка. Как следствие, у больного развивается состояние, симптоматически напоминающее брюшной тиф: острая интоксикация, вздутие и болезненность живота, язык покрывается налетом серо-коричневого цвета, Даже могут быть галлюцинации, бред и помутнение сознания. Типичная отличительная черта – появление розеол – розовых округлых пятен на груди и спине. Лечение таких больных может длиться несколько месяцев.
- Септическая форма. Это самая опасная, но, к счастью, самая редкая форма сальмонеллёза. Бактерии сальмонеллы, находясь в крови, вызывают гнойные воспаления органов, желтуху и изнуряющую лихорадку. Практически не поддается лечению.
Сальмонеллёз приносит человеку самые неприятные последствия, на преодоление которых уйдет немало времени:
- Дисбактериоз – нарушение микрофлоры кишечника. Потеря аппетита, дискомфорт в желудке и кишечнике, периодические боли, тошнота, расстройства стула, слизь в кале – это только несколько симптомов из огромного списка. Известно, что 80% ранее заражённых детей испытывают эти неприятные последствия сальмонеллёза
- Аллергия. Чаще всего характеризуется непереносимостью мяса курицы, яиц, шоколада и цитрусовых.
- Дерматит. Проявляется в различных высыпаниях, шелушении кожи и экземе.
- Гиповитаминоз. На дефицит витаминов и микроэлементов реагирует кожа (становится сухой и теряет эластичность), волосы (выпадают, у младших детей возможно даже очаговое облысение), ногти (становятся ломкими).
- Снижение иммунитета. Организм перестаёт сопротивляться различным бактериям и вирусам. Отсюда – частые простудные и вирусные заболевания.
Профилактика
Нехитрые правила помогут вам избежать опасного заболевания.
Источник заражения сальмонеллёзом — мясо птицы, яйца и молоко. Приобретать их нужно только в магазине, при условии наличия
Сертификата качества. Внимательно контролируйте срок годности и условия хранения продуктов.
Возбудитель заболевания — бактерия сальмонелла – очень живучая. Её не убивает охлаждение. Погибает она при температуре выше 70 0 С и то не сразу. Поэтому продукты обязательно нужно подвергать тепловой обработке. Яйца нужно варить минимум 5 минут, молоко – обязательно кипятить, мясо употреблять только хорошо проваренным или прожаренным.
Необходимо следить за тем, чтобы сырые продукты не контактировали с уже приготовленными. Тщательно обрабатывать кухонные ножи и разделочные доски. Желательно, чтобы для мяса был отдельный нож и доска.
Почаще мойте руки с мылом. Удивительно, но это известное всем с детства правило – очень эффективно в профилактике сальмонеллёза.
Выполняйте эти нехитрые правила, и вы убережёте себя и близких от большой неприятности под названием сальмонеллёз.
[youtube.player]
Инфекционно-токсический шок (ИТШ) развивается на фоне различных болезней как тяжёлое осложнение воспалительного процесса и представляет прямую угрозу жизни человека. Тревожный сигнал — резкое ухудшение состояния пациента.
Для того чтобы быстро принять решение, необходимо владеть информацией и иметь ответы на вопросы заранее, до возникновения критического состояния. Поэтому давайте узнаем, что такое инфекционно-токсический шок, в чём причины его появления, каковы симптомы, а также о мерах первой помощи, принципах лечения и возможных последствиях.
Что такое инфекционно-токсический шок
Это экстренное состояние, вызванное воздействием на организм человека болезнетворных микроорганизмов и продуктов их жизнедеятельности.
Слово шок переводится с французского и английского языка одинаково — потрясение, удар. Историки медицины считают, что термин появился при переводе с французского на английский книги хирурга Анри Франсуа Ледрана, состоящего консультантом при армии Людовика XV. Безвестный переводчик применил такой термин для описания состояния пациентов после огнестрельной травмы.
В рассуждениях о патогенезе шока всегда упоминаются пусковые механизмы. При геморрагическом шоке — это острая кровопотеря, при кардиогенном — снижение сократительной функции миокарда.
Патогенез
Инфекционно-токсического шок любой этиологии запускает генерализованную реакцию организма. В ответ на выделение токсинов бактериями иммунная система включает защитные механизмы.
Учёные называют этот процесс — медиаторная буря. В кровоток выбрасываются в больших количествах гормоны и биологически активные вещества. Они влияют на кровеносные сосуды, проницаемость их стенки. Но реакция выходит за пределы одного органа или системы. В этом главная опасность инфекционно-токсического шока.
Ухудшается кровоснабжение головного мозга, сердца, лёгких, печени, почек, желудочно-кишечного тракта. Процесс называется гипоперфузией и является ведущим симптом инфекционно-токсического шока. В результате попытки организма защитить себя, приводят к развитию порочного круга.
Причины
Инфекционные заболевания вызывают патогенные микроорганизмы — возбудители. Чаще всего инфекционно-токсический шок развивается под воздействием бактерий. В 2/3 случаев это грамотрицательные микробы. Оставшаяся треть заболеваний приходится на влияние грамположительной флоры.
Инфекционно-токсический шок бактериального происхождения развивается как осложнение следующих заболеваний:
- кишечных инфекций (сальмонеллёза);
- перитонита;
- брюшного тифа;
- менингококцемии — генерализованной формы менингококковой инфекции;
- лептоспироза;
- дифтерии;
- туберкулёза.
Инфекционно-токсический шок вирусного происхождение развивается при гриппе. А вот при сепсисе или пневмонии возбудитель может относиться к одной из трёх категорий — бактериям, вирусам, грибам.
Стадии
Существует несколько подходов классификации инфекционно-токсического шока. Вне зависимости от этиологического фактора (причин) в его течении возможны следующие стадии развития.
Классификация инфекционно-токсического шока по стадиям R. M. Hardaway (1963)
| Стадия обратимого шока | Стадия необратимого шока | ||
| Фазы обратимого шока | Сознание отсутствует. Дыхание грубо нарушено. Пульс на периферической артерии не определяется. Симптомы ДВС-синдрома. | ||
| Раннего | Позднего | Устойчивого | |
| Не всегда диагностируется.
Пациент жалуется на озноб, боли в мышцах, жажду. Наблюдается беспокойство, двигательное возбуждение, неадекватная оценка тяжести собственного состояния. При осмотре кожа бледная, реже розовая, тёплая на ощупь, может быть слегка влажная. Артериальное давление (АД) не снижается или даже незначительно повышается. Пульс частый. Дыхание учащено. Диурез (выделение мочи) снижен. | Человек становится вялым, безразличным, лежит с закрытыми глазами, не хочет вступать в контакт.
Наблюдается постепенное снижение АД и повышение частоты пульса (тахикардия). Температура тела снижается до субфебрильной или нормальной. На коже может появиться сыпь. | Сознание угнетается вплоть до комы. Кожный покров синюшный. Дыхание поверхностное частотой более 30 вдохов в минуту, неритмичное.
Тахикардия нарастает, АД снижено (могут возникнуть затруднения при его определении). Температура тела ниже нормальных значений. Признаки ДВС-синдрома (блокада микроциркуляции тканей с последующими нарушениями свёртывания крови). Клиническая классификация степеней шока В. И. Покровского с соавторами (1976) и В. Г. Чайцева (1982) характеризует инфекционно-токсический шок при менингококковой инфекции. Основным критерием тяжести является индекс Альговера. Это соотношение между частотой пульса и систолическим артериальным давлением. Он отражает степень нарушения микроциркуляции в органах, в соответствии с глубиной шока.
Шоковый индекс используется в совокупности с клиническими признаками. Не всегда симптомы выражены настолько ярко, чтобы можно было отличить одну фазу от другой. При наблюдении за пациентом важно замечать динамику его состояния. Понятие сепсиса в последние годы получило новую трактовку. В основе критического состояния лежит синдром системной воспалительной реакции (ССВР) — ответ со стороны организма на действие агрессивных факторов, таких как оперативное вмешательство, травмы, инфекционный процесс. Сепсис — это синдром системной воспалительной реакции на внедрение в организм патогенных микроорганизмов. Поэтому часть авторов проводят аналогию между инфекционно-токсическим и септическим шоком, который получил в МКБ-10 код A 41,9. Первые признакиИнфекционно-токсический шок развивается на фоне продолжающейся болезни. Однако, существуют молниеносные формы, при которых симптомы проявляются в короткий срок. Таким примером является менингококковая инфекция, осложнённая шоком. У пациента появляются следующие первые признаки развития инфекционно-токсического шока:
Признаки могут проявляться в различной степени. Это зависит от возраста пациента, его исходного состояния, основного заболевания, проводимого лечения. Например, первые признаки шока при лептоспирозе может спровоцировать антибактериальная терапия — бактерицидное действие препаратов вызывает массивное попадание токсинов в кровь. СимптомыОсобенности течения инфекционно-токсического шока при различных заболеваниях связаны с проявлением ведущих синдромов (комплекса характерных симптомов).
Первая помощьАлгоритм первой помощи при инфекционно-токсическом шоке, который развился в молниеносной форме (за несколько часов) включает: ДиагностикаСвоевременно поставить диагноз инфекционно-токсический шок можно на основе данных клинических, лабораторных, аппаратных методов. Диагностические критерии инфекционно-токсического шока: Дифференциальная диагностика проводится для уточнения диагноза при сходных симптомах и синдромах. В случае инфекционно-токсического шока она заключается в выявлении возбудителя основного заболевания, опираясь на клиническую картину и данные бактериальных посевов мокроты, кала, крови, мазка из зева и носа. Для эффективного лечения определяют чувствительность возбудителя к различным препаратам. Лабораторная диагностика при инфекционно-токсическом шоке включает:
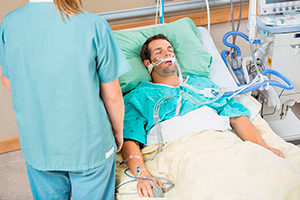
Данные клинических и лабораторных исследований дополняют ЭКГ, рентгенологические методы, компьютерная томография, УЗИ органов. ЛечениеИнтенсивная терапия инфекционно-токсического шока проводится в условиях отделения реанимации. Она включает круглосуточный мониторинг данных о состоянии пациента, коррекцию лечения, на основе лабораторных анализов, аппаратных исследований, уход за кожными покровами, контроль диуреза. В основе лечения и реабилитации инфекционно-токсического шока лежат следующие клинические рекомендации.
Уход за пациентами при инфекционно-токсическом шоке одно из важных условий выздоровления. Это мероприятия по уходу за кожей, ротовой полостью, профилактике пролежней, туалету мочеполовой области. Интенсивная терапия инфекционно-токсического шока невозможна без нутритивной поддержки. Этот термин обозначает комбинацию методов питания.
Нутритивная поддержка обеспечивает суточные потребности пациента, дефицит жидкости, микро и макроэлементов. Лучший способ восстановить функции желудочно-кишечного тракта, избежать осложнений в виде кровотечений — это энтеральное питание. Инфекционно-токсический шок у детейНаиболее тяжёлые формы ИТШ возникают у пациентов раннего возраста. По интенсивности симптомов заболевания распределились в следующей последовательности:
Инфекционно-токсический шок у детей отличается рядом особенностей.
Лечение инфекционно-токсического шока у детей проходит в условиях специализированного отделения. В реанимации для новорождённых пациентов выхаживают в специальных аппаратах — инкубаторах, которые можно при необходимости превратить в место для реанимации. Инфекционно-токсический шок у беременныхЧастой причиной сепсиса в акушерстве является инфицирование при родах или в послеродовом периоде. В группе риска находятся женщины с родовыми травмами, длительным безводным промежутком, затяжными родами. В послеродовом периоде источником первичной инфекции могут стать маститы, абсцессы промежности. При неэффективности консервативной терапии прибегают к оперативной санации гнойного очага. ПоследствияВ основе патогенеза инфекционно-токсического шока лежит развитие полиорганной недостаточности. Интенсивная терапия включает сильнодействующие препараты, имеющие побочные действия. Поэтому даже на фоне эффективного лечения, возможны следующие последствия:
На фоне нарастающей сердечной и сосудистой недостаточности может наступить остановка кровообращения. Избежать необратимых последствий поможет своевременное обращение к медицинским специалистам. Инфекционно-токсический шок — это осложнение заболеваний, вызванных микроорганизмами. Присутствие их токсинов в крови активирует защитные механизмы иммунной системы. Но реакция выходит за пределы одного органа или системы, поэтому развивается состояние, угрожающее жизни человека. Интенсивная терапия инфекционно-токсического шока возможна только в условиях специализированного отделения. То, насколько быстро пострадавший попадёт в стационар, повлияет не только на дальнейший прогноз заболевания, но и на сохранение жизни. [youtube.player]Сальмонеллез (Salmonellosis) — острая кишечная зоонозная инфекция, вызываемая многочисленными бактериями из рода сальмонелл, характеризующаяся преимущественным поражением желудочно-кишечного тракта и протекающая чаще всего в виде гастроинтестинальных, реже — генерализованных форм При желудочяно-кишечной форме инфекции могут возникнуть осложнения в связи с изменением вязкости и кислотно-щелочного баланса крови, а также уменьшением объема крови из-за обезвоживания организма, плюс влияние попавших в кровоток токсинов сальмонелл: сосудистый коллапс, гиповолемический шок, острая сердечная и почечная недостаточность. В результате циркуляции вместе с кровью самих бактерий возникают очаги гнойного воспаления в разных органах: абсцессы головного мозга, печени, почки, селезенки, гнойный артрит, остеомиелит, эндокардит, перитонит, аппендицит, пневмонии, токсико-инфекционный шок Инфекционно-токсический шок (ИТШ) при инфекционных заболеваниях развивается в результате массивного поступления в кровь микробных токсинов и сопровождается расстройством микроциркуляции и ДВС, тяжелыми метаболическими расстройствами и полиорганной недостаточностью Лабораторная диагностика сальмонеллеза. Лечение и профилактика.Сальмонеллез (Salmonellosis) — острая кишечная зоонозная инфекция, вызываемая многочисленными бактериями из рода сальмонелл, характеризующаяся преимущественным поражением желудочно-кишечного тракта и протекающая чаще всего в виде гастроинтестинальных, реже — генерализованных форм Применяют бактериологические и серологические методы исследования. Бактериологическому исследованию подвергают рвотные массы, промывные воды желудка, испражнения, дуоденальное содержимое, кровь, мочу, в редких случаях гной из воспалительных очагов и цереброспинальную жидкость. Материал у больного следует брать по возможности в более ранние сроки и до ндчала лечения. При серологических исследованиях (7—8-й день болезни) применяют реакции агглютинации (РА) и чаще непрямой гемагглютинации (РНГА). РА считается положительной при разведении сыворотки не менее чем 1:200. Особенно важное диагностическое значение имеет нарастание титра антител в динамике заболевания. РНГА более чувствительна и дает положительные результаты с 5-го дня болезни. За диагностический принимают титр антител в РНГА 1:200. При групповых заболеваниях сальмонеллезом используют методы экспресс-диагностики: МФА РНГА с антительными диагностикумами и др. Лечение. В настоящее время неизвестны достаточно эффективные химиотерапевтические препараты (в том числе антибиотики) для лечения гастроинтестинальной формы сальмонеллезной инфекции. Главными направлениями патогенетической терапии сальмонеллеза являются следующие: 1)дезинтоксикация: 2) нормализация водно-электролитного обмена; 3) борьба с гипоксемией, гипоксией, метаболическим ацидозом; 4) поддержание на физиологическом уровне гемодинамики, а также функций сердечно-сосудистой системы и почек. Всем больным с гастроинтестинальной формой сальмонеллеза в первые часы болезни показано промывание желудка. Для быстрейшего купирования диареи используют препараты кальция (кальция глюконат, лактат, глицерофосфат) в качестве активатора фосфодиэстеразы — фермента, препятствующего образованию цАМФ. Доза кальция глюконата (лактата, глицерофосфата) — до 5 г в сутки — принимается за один прием. Из других средств, купирующих секреторную диарею, применяют нестероидные противовоспалительные средства, например индометацин до 50 мг 3 раза в течение 12 ч. При средней тяжести течения гастроинтестинальной формы сальмонеллеза, но без выраженных нарушений гемодинамики и редкой рвоте, также проводится пероральная регидратация. Однако при нарастании обезвоживания, выраженных нарушениях гемодинамики, частой (неукротимой) рвоте полиионные растворы вводят внутривенно. При возникновении инфекционно-токсического шока вводят коллоидные растворы (гемодез, реополиглюкин) и глюкокортикостероиды. Поливитамины, ме-тилурацил, калия оротат, повышают резистентность организма к инфекции, способствуют регенерации тканей, стимулируют выработку иммунитета. Антибактериальная терапия, включающая антибиотики, сульфаниламидные и другие химиопрепараты, малоэффективна. При генерализованной форме наряду с патогенетической терапией показано этиотропное лечение, включающее антибиотики. Применяют сочетания антибиотиков группы аминогликозидов (гентамицина сульфат, сизомицина сульфат, амикацина сульфат, тобрамицин и др.) и хинолонов (ципрофлоксацин, офлоксацин и т. п.), цефалоспорины. При возможности проводят хирургическую санацию очагов. В комплексном лечении больных сальмонеллезом применяется также поливалентный сальмонеллезный бактериофаг. Профилактика.Профилактика сальмонеллеза включает ве-теринарно-санитарные, санитарно-гигиенические и противоэпидемические мероприятия. Ветеринарно-санитарные мероприятия направлены на предупреждение распространения сальмонеллеза среди домашних млекопитающих и птиц, а также на организацию санитарного режима на мясокомбинатах и молочных предприятиях. Цель санитарно-гигиенических мероприятий — предупреждение обсеменения сальмонеллами пищевых продуктов при их обработке, транспортировке и продаже. Противоэпидемические мероприятия направлены на предупреждение распространения заболевания в коллективе. В очагах заболевания проводится текущая и заключительная дезинфекция. Больных госпитализируют по клиническим и эпидемиологическим показаниям. [youtube.player]Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
| |