Мутная моча у ребенка после кишечной инфекции у

Какой бывает осадок в моче у ребенка
Даже без специального лабораторного исследования урины можно определить тип осадка в моче. Но достоверную информацию предоставит лишь микроскопия урины – ее квалифицированное исследование под микроскопом с возможным добавлением специальных реагентов.

Осадок в моче у ребенка не всегда является признаком патологии
Осадок в моче у ребенка бывает:
- кристаллическим;
- органическим;
- хлопьевидным.
Визуальное определение вида включений позволяет со значительной вероятностью определить причины появления примесей без проведения микроскопического исследования. Но окончательная постановка диагноза требует не только лабораторных исследований, но и дополнительных диагностических процедур – УЗИ, рентгенологического обследования и т. д.
Почему в урине появляются примеси
Кратковременное появление в моче осадка, который быстро исчезает, можно относить к нормальному состоянию, особенно если накануне ребенок поел жирной или белковой пищи. Но чаще причиной образования примесей является заболевание или патология почек либо мочевыводящих путей.
Причины появления кристаллического осадка
Появление кристаллического осадка возможно при избыточном содержании солей и минеральных соединений. Такое состояние наблюдается в случае повышенной концентрации мочи, вызванной недостатком жидкости в организме.
В подобной моче соли не растворяются в полной мере, и в ней происходит образование мелких кристаллов. Наличие кристаллических примесей может свидетельствовать об избыточном поступлении в организм минеральных соединений или нарушении работы почечного фильтра. В длительной перспективе состояние грозит образованием солевых камней в почках, которые могут проходить вниз по мочевыделительным путям и застревать в них.
Также опасность кроется в механическом воздействии кристаллов солей на нежные покровы мочевыделительного тракта. Раздражение или повреждение покровов может вызывать серьезные воспалительные процессы или травмы.
Розовый цвет урины с примесями кристаллов свидетельствует о повреждении солями внутренних покровов мочевыделительного тракта или почечной системы, что является поводом к скорейшему обращению за помощью к доктору.
Обычно кристаллические примеси после отстаивания никуда не исчезают, а оседают на дне емкости с уриной. В любом случае наличие подобных включений является поводом для обращения к врачу-педиатру, нефрологу или врачу общей практики.
Почему в урине появляется органический осадок
Органические примеси в урине могут быть:
- зернистыми;
- в виде облака;
- сгустков небольших размеров с различным окрашиванием.
Появление подобных включений свидетельствует о развитии органической патологии органов мочевыделительной системы или наличии тяжелого системного заболевания.
Мутная моча нередко свидетельствует о болезнях почек
В исключительных случаях может присутствовать белый осадок. Его наличие может свидетельствовать о нарушении работы почек, вызванной обильным поступлением жирной пищи.
Основной причиной появления органических примесей в урине является отторжение с последующим выведением из организма током мочи клеток внутренних покровов органов мочевыделительной системы. В том случае если примеси имеют коричневый цвет, необходимо заподозрить воспалительное заболевание органов мочевыделительной системы или их травму, которая сопровождается кровотечением.
Причины появления хлопьевидных примесей
Так называемые хлопья в урине появляются из-за развития тяжелого воспалительного процесса в мочевыделительном тракте или других органов. Вторым фактором образования включений являются инфекции мочевыделительной системы.
Появление белых примесей возможно при выделении белка и белковых соединений. В таком случае говорят о протеинурии. Нередко она свидетельствует о патологических процессах в почках, вызванных воздействием внешних факторов, влияющих на процессы обмена веществ.
В ряде ситуаций появление белкового осадка говорит об интоксикации организма, например, солями тяжелых металлов.
У младенцев появление белого осадка не всегда свидетельствует о патологии. Если примеси были отмечены после введения в рацион ребенка белковых продуктов – это норма. Связано состояние с усвоением нового типа продуктов питания. В том случае, когда младенец ведет себя активно, имеет хороший аппетит, играет, как и раньше – нет поводов для беспокойства. Но если ребенок начинает вести себя подозрительно – это сигнал насторожиться. В этой ситуации необходимо обратиться за помощью к доктору.
Физиологические факторы появления примесей в урине
Появление осадка в моче может быть вызвано не только патологическими факторами, но и быть проявлением нормы. Примеси в урине могут появляться из-за таких физиологических явлений:
- после контакта с кислородом окружающей среды;
- воздействия низких температур;
- ввиду биологических особенностей детского организма;
- после выраженных физических нагрузок.
При контакте с кислородом окружающей среды наблюдается реакция окисления с последующим образованием кристаллических примесей. При воздействии низких температур также происходит образование кристаллов и их группирование с последующим оседанием.
Биологические особенности организма новорожденного ребенка позволяют считать появление осадка в урине физиологическим явлением. Связано это со слаборазвитыми процессами регуляции жидкостного баланса. Именно поэтому у детей раннего возраста появление примесей после длительного сна не может однозначно расцениваться как признак патологического процесса или заболевания.
Если в урине новорожденного или младенца постоянно присутствуют посторонние примеси – это может быть признаком патологии.
Физические нагрузки значительно активируют работу почек. Из-за процессов распада мышечной ткани и наличия в крови продуктов обмена веществ, например, молочной кислоты, почки могут не справляться со своей основной функцией. Это проявляется образованием в урине разнообразных включений. Обычно состояние нормализуется после полноценного отдыха.
Как действовать
Если появление примесей связано с физиологическими причинами – поводов для беспокойства нет. В том случае, когда осадок наблюдается в течение длительного времени или есть подозрение на заболевание мочевыделительной системы, необходимо в кратчайшие сроки обратится к доктору.
Появление осадка в моче ребенка не всегда является признаком патологии или заболевания. В ряде случаев это вполне физиологический процесс. Но, при наличии малейших сомнений касательно здоровья, настоятельно рекомендуется обратиться к врачу. Подтвердить или опровергнуть наличие патологического процесса в организме можно с помощью микроскопии.

Мутная моча у ребенка не всегда свидетельствует о развитии воспаления, возникновении патологических процессов. Иногда изменение оттенка возникает как реакция на съеденные продукты. Родителям нужно обязательно показать ребенка терапевту при обнаружении в моче ребенка других проявлений – хлопьев, осадка, неприятного запаха. Рассмотрим все естественные причины и возможные заболевания, при которых моча становится мутной. У ребенка мутная моча? Что это может быть, рассмотрим ниже.
Причины мутной мочи у ребенка
На цвет выделений влияют продукты питания, принимаемые накануне лекарственные препараты. Родители, которые следят за здоровьем своего малыша, заметят подобные изменения сразу. Если оттенок и состояние выделяемой мочи у ребенка изменились один раз, и до этого малыш ел, например, свеклу, поводов для беспокойства нет.
Детская моча должна быть светлая с оттенками желтого, прозрачная, без посторонних примесей.
Детская моча изменяет цвет в зависимости от активности. Ребенок может мочиться мутноватой мочой после сна. Если больше не наблюдается никаких патологических симптомов, на это не следует обращать внимание. Мутная моча бывает и у абсолютно здоровых малышей с утра. Одним из факторов мутности мочи может быть обезвоживание организма, нехватка питья. Детскому организму требуется вода из расчета 50 мл на килограмм веса.
Это естественные причины помутнения мочи у ребенка.
Однако непривычный цвет часто сигнализирует о серьезных проблемах со здоровьем. При этом в моче обнаруживается белок, превышение нормы лейкоцитов, эритроцитов.
Основные факторы, почему наблюдается мутная моча у ребенка:
- пиелонефрит;
- обезвоживание;
- длительный прием медикаментов, особенно антибиотиков;
- диабет;
- переизбыток витаминов;
- цистит;
- желтуха паренхимальная (моча мутная и темная);
- избыточное содержание солей.
Изменения прозрачности мочи у детей при некоторых распространенных заболеваний:
| Состояние мочи (прозрачность) | Патология |
|---|---|
| светлая моча, красного оттенка | травма мочевого пузыря, гломерулонефрит |
| мутная, темная моча | тяжелые ожоги, обезвоживание |
| мелкий песок в моче у ребенка | камни в мочевыделительных органах |
| мутная моча с примесями гноя, хлопьями | пиелонефрит |
| зеленоватая моча | гепатит |
Ребенка нужно непременно показать врачу и сдать дополнительные анализы при появлении таких симптомов:
- жжение;
- болезненные ощущения в животе;
- лихорадка;
- мутность не проходит длительное время.
Мутная моча у грудничка

Мутность мочи у младенцев является нормой в первые дни жизни. Моча может даже иметь кирпичный цвет, вызванный выделением уратов после потребления молозива. Это временное явление, пока мочевыделительная система адаптируется к новым условиям. В первые месяцы моча у грудного ребенка прозрачная, чистая, без запаха. Особенно, если малыш находится на грудном вскармливании.
Бесцветность выделений сохраняется до первого прикорма. После под влиянием потребляемых продуктов выделения могут принимать оттенки от пшеничного до янтарного.
Осадок в моче у ребенка
Вместе с помутнением мочи может проявиться осадок. По форме и происхождению он бывает органическим, кристаллическим и хлопьевидным. Немного мутная моча с осевшими кристаллами показывает увеличение солевой концентрации. Такое состояние может вызвать развитие мочекаменной болезни, камней и песка в почках. Органические клетки оседают при наличии инфекций мочеполовой системы. Часто это отслоившиеся клетки эпителия. Мутный осадок с белыми хлопьями у ребенка требует дополнительного анализа суточных выделений для выявления патологии.
Появление мутности, сопровождаемое осадком может свидетельствовать о сахарном диабете. Признаком этого будет сладковатый запах мочи, который нельзя не заметить. Необходима консультация врача, который назначит медикаментозное лечение с инъекциями инсулина, откорректирует питание.
Заболевания печени у ребенка
Иногда причиной изменения цвета мочи у ребенка, мутности становится механическая желтуха. Вследствие распада гемоглобина выделения приобретают пивной оттенок. Желто-зеленый цвет урины означает наличие печеночных колик. При гепатите у ребенка моча выделяется очень темной (почти коричневой) из-за выведения излишков желчи.
Патологии мочеполовой системы ребенка
О развитии воспаления в мочевыводящих путях свидетельствует изменившийся цвет выделений, помутнение, появление песка, хлопьев, крови, слизи. Часто причиной воспалений становятся простуды, перенесенные инфекционные заболевания.
Основным показателем заболеваний почек является моча с осадком, одновременно в анализе мочи ребенка обнаруживается вымываемый из организма белок. Из этой группы болезней почек у детей чаще встречается пиелонефрит. Возможны гломерулонефриты, когда клетки иммунной системы негативно воздействуют на почки, вызывая разрушение органа.
Мочеиспускание хлопьями сопровождает воспаления мочевого пузыря и мочеточника. Часто это цистит у девочек. Инфекция может развиваться при врожденных патологиях. Застой или обратный ток мочи является основным фактором, вызывающим развитие патогенной микрофлоры, соответственно помутнение и изменение цвета.
Бактерии, вирусы
Воспалительные процессы, сопровождающие повышением температуры, могут вызвать мутность мочи, окрашивание мочи в темные цвета. Тяжелые инфекционные поражения сопровождаются болезненными ощущениями, резью, наличием в выделениях хлопьев, гноя. Моча приобретает резкий неприятный запах.
Диагностика ребенка при обнаружении мутной мочи
Обнаруженная у ребенка мутная моча, особенно с примесями или осадком – повод для незамедлительного обращения к педиатру. Для диагностирования патологии потребуется провести общий осмотр ребенка, собрать анамнез, узнать режим питания, питья, наличие других симптомов, указывающих на возможное воспалительное, инфекционное заболевание.
Самый информативное исследование для определения обменных процессов, состояния мочеполовой системы – общий анализ мочи. Анализируется количество мочи, ее состав, цвет, наличие примесей. Для анализа нужна утренняя порция мочи ребенка. После проведенного обследования специалист может назначить дополнительные анализы мочи для уточнения диагноза:
- проба по Зимницкому, анализ мочи по Нечипоренко;
- бакпосев мочи для обнаружения инфекционных возбудителей;
- УЗИ почек, мочевого пузыря;
- урография.
Как предотвратить появление мутной мочи у ребенка и как лечить
Когда помутнение мочи можно напрямую связать с питанием, достаточно откорректировать рацион ребенка. Если добавляются боли при мочеиспускании, высокая температура, озноб, вялость, осадок, хлопья в моче, следует обратиться за консультацией к специалисту.
Терапевтические меры направлены на лечение основного недуга. Комплексное воздействие включает прием медикаментов, нормализацию образа жизни, правильное питание, профилактику обострений. При воспалении назначаются противовоспалительные препараты, при инфекциях – антибиотики.
Правильный рацион важен для снятия нагрузки на почки. Строго исключить следует полуфабрикаты, консерванты, сладкую газировку, продукты с красителями. Повысить иммунитет помогут назначенные доктором витаминные комплексы, рекомендованные для определенного возраста. Важно обеспечить необходимый режим питья, употреблять достаточное количество жидкости.

Предупредить помутнение мочи, проблемы с почками и органами мочевыделения помогут такие профилактические мероприятия:
- потребление воды в достаточном для определенного возраста количестве;
- правильное питание (умеренное потребление мяса, кислых фруктов, щавеля, молочных продуктов, соли);
- тщательная гигиена наружных половых органов;
- важно своевременно опорожнять мочевой пузырь;
- закаливание, мероприятия для повышения иммунитета, одновременно нужно избегать простудных заболеваний.
К негативным факторам, вызывающим воспалительные процессы мочеполовой системы относится купание в водоемах с грязной водой, переохлаждение, тяжелые физические нагрузки, синтетическая одежда, прием антибиотиков без контроля врача. Своевременно начатое лечение поможет не запустить заболевание, избежать дальнейших рецидивов.

Научный сотрудник Лаборатории профилактики нарушений репродуктивного здоровья работников НИИ Медицины труда им. Н.Ф. Измерова.
Каждый родитель, как бы он не следил за состоянием здоровья своего ребенка, хоть раз в жизни сталкивался с проблемой – помутнение мочи. Мутная моча у ребенка не всегда может означать какие-нибудь заболевания или отклонения в организме малыша.
Нормальная работа детского организма
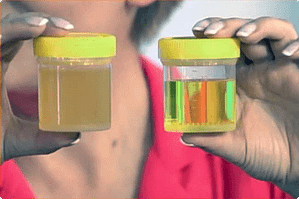
При первом же проявлении следует незамедлительно привести ребенка к педиатру для выяснения причин. Когда урина изменяется с возрастом— это нормальный процесс. У грудных детей она более светлая, без лишних примесей, а у более взрослых детей оттенок мочи становится слегка ярким и желтоватым. Если мутная моча наблюдается не слишком часто, то родителям не стоит разводить панику, так как это вполне нормально. Нормальным является и мутная моча у ребенка после сна, так как за ночь в организме малыша нарушается водный баланс, что и отражается в виде помутнений.
У здорового человека урина должна быть в виде прозрачной консистенцией. Для детей здоровый цвет от светловатого до насыщенно-оранжевого оттенка. Жидкость не должна обладать резким и неприятным запахом, без хлопьев и видимых примесей. Крайне опасны кровяные или гнойные скопления. Мутная моча с осадком, гноем, кровью, запахом у ребенка должно стать серьёзным поводом для похода к врачу, так как можно будет выявить болезни на ранних стадиях.
Причины мутной мочи у детей

Матери часто встречаются с такой проблемой, как раз в первые дни и месяцы после рождения своего ребенка. Когда младенец находится на грудном вскармливании, его моча бесцветная и не имеет лишних запахов и видимого осадка. Начинает мутнеть она в основном из-за лекарств, которые применяются при лечении малыша в первых годах его жизни.
Существуют так же и другие причины:
- введение прикорма;
- дегидратация организма;
- продукты, имеющие насыщенный цвет.
При нехватке суточной нормы воды, урина приобретает темноватый оттенок. Когда малыш взрослеет, он полностью отказывается от вскармливания грудью. Соки, содержащиеся в овощах и фруктах, а так же молочные продукты способны изменить цвет мочи.
В более негативных случаях помутнение урины означает нарушение в работе органов или воспалительных процессах в организме ребенка. При первых проявлениях необходимо обязательно обратиться в ближайшую поликлинику к детскому врачу, особенно если в моче обнаружились хлопья или осадок. После сдачи необходимых анализов, педиатр незамедлительно назначит лечение.
Причины изменения цвета мочи у подростков
За подростками сложнее следить, чем за грудными детьми. У них другой образ жизни, они более активны, непослушны, и соответственно причины изменения цвета мочи могут немного отличаться:
- Пренебрежение гигиеной. Моча может быть другого цвета просто из-за того, что ребенок был грязным или грязной была тара для сбора. Перед сбором рекомендуют сначала спустить пару капель в горшок/унитаз, после чего начать сбор в тару. Ни в коем случае нельзя оставлять долго отстаивать тару и тем более давать ей контактировать с воздухом, в противном случае будет мутная моча с осадком у ребенка.
- Питание. Как уже известно, еда изменяет цвет. Подростки слабо следят за своим рационом, что сказывается на оттенке урины. Если в употребляемой пище большое количество белков и жиров, моча становится значительно мутнее. Большое содержание красителей в пище тоже меняет цвет.
- Обезвоживание (дегидратация). Длительное нахождение на солнце, малое употребление жидкости, повышенная температура тела могут стать причиной помутнения. В таких случаях просто назначают пить больше воды.
- Применение лекарственных препаратов. Многие медикаменты красят мочу в разные оттенки: Рифампицин окрашивает урину в оранжевый цвет, а Нитрофурантоин в более желтый.
- Вирусы, инфекции. Простудные заболевания, ротовирусные инфекции, отравления – всё является причиной изменений. В более тяжелых случаях – это диабет, нарушение в работе мочеполовой системе и печени.
- Врождённые болезни. Некоторые дети страдают врождённым дефектом строения почек, из-за этого урина застаивается в мочевом пузыре, тем самым вызывая возникновение бактерий и переизбытка числа лейкоцитов, вызывающих цистит и уретрит. При врождённой мочекаменной болезни у ребенка в моче образуется переизбыток солей, что так же влияет на изменение её цвета.
Опасные причины
Не нужно забывать и о более опасных причинах, которые нужно незамедлительно устранить, пока это не переросло в серьёзную болезнь. Темно-желтая моча проявляется при гидронефрозе. Белый осадок с хлопьями, сопровождающийся резким запахом, становится причиной заболеваний почек и мочевыделительных путей. В случае возникновения камней в почках, моча красится в красный оттенок. Желто-зеленый окрас диагностирует развитие желтухи, а очень тёмный цвет свидетельствует о гепатите. Наличие кровяных или гнойных выделений, указывает на цистит, пиелонефрит, уретрит.
Есть и множество других заболеваний:
- сахарный диабет;
- воспаление желудочно-кишечного тракта;
- воспаление мочевого пузыря;
- нарушенное кровообращение;
- нарушение работы надпочечников;
- нарушенная работа печени.
Как с этим бороться
Нужно помнить, что не всегда изменение цвета или оттенка мочи может стать причиной или следствием заболеваний. Прежде чем бить тревогу, родителям нужно ответить для себя на три вопроса:
- Сколько ребенок пьёт жидкости в день? В случае потребления малого количества воды, моча становится концентрированной, и соответственно поменяет свой цвет.
- Чем питается ребенок? При частом употреблении мясной пищи в моче будут обнаруживаться такие вещества, как ураты, если часто употреблять рыбу, то фосфаты. В таком случае моча изменяется не из-за какой-либо болезни, для восстановления достаточно просто пить много жидкости, цвет мочи сразу же придёт в норму.
- Имеется ли в семье мочекаменная болезнь? В этом случае, при многократном обнаружении солей, проводят дополнительные исследования, и некоторое время наблюдают ребенка. Следует помнить, что мочекаменная болезнь передаётся в виде предрасположенности. То есть МКБ может развиться при каких-то определённых обстоятельствах. А передаётся эта предрасположенность по материнской линии.
Диагностика
В случае, когда цвет не приходит в свою норму в течение долгого времени, а ребенок жалуется на боли, то первым делом следует показать его детскому врачу и сдать мочу на общий анализ. При необходимости врач может направить на УЗИ, а также на дополнительное обследование у нефролога или уролога. Это обследование даст более точные результаты и покажет, насколько серьезна болезнь или же наоборот, опровергнет её. Но если ребенок ни на что не жалуется и признаки воспалительных процессов отсутствуют, то для восстановления цвета врач составит нормальную диету и поможет скорректировать режим дня. В случае частого или несдержанного мочеиспускания, особенно не следует медлить с походом в больницу. Опорожнение мочевого пузыря всегда должно происходить при первом же позыве.
Даже в том случае, когда малыш активен и чувствует себя отлично, не жалуясь ни на что – это не повод для спокойствия. Особенно если в этот период наблюдается такие симптомы, как: кровь, гной, хлопья или слизь в моче. Чем раньше обнаруживаются заболевания, тем легче их лечить и избежать серьёзных проблем.
Профилактика

Без профилактических мероприятий никак не обойтись. Ведь если заранее побеспокоиться о здоровье малыша, то не нужно будет бояться болезней. Вот некоторые профилактические меры, которые следует выполнять:
- употреблять больше жидкости;
- употреблять меньше продуктов, содержащих много калия, фосфора и особенно красителей;
- есть меньше соли;
- не купаться в грязных водоёмах;
- стараться не допускать переохлаждения организма;
- при мочеиспускании полностью опорожнять мочевой пузырь;
- соблюдать гигиену;
- вовремя обращаться к врачам.
Можно подвести итог, что мутная моча не всегда свидетельствует о каких-либо болезнях. У грудничков это обычная реакция на прикорм или лекарственные препараты, используемые для их лечения. Более взрослые дети могут столкнуться с такой проблемой просто из-за неправильного питания или образа жизни. Но нужно насторожиться, если к мутности прибавляется резкий запах или наличие хлопьев, крови, слизи. Это может стать симптомами или следствием различных болезней. И единственным правильным решением в такой ситуации, без сомнения является поход в клинику к детскому врачу на обследование, который выяснит, почему у ребенка мутная моча.
Инфекции мочевыводящих путей (ИМП) у детей – это воспалительное состояние вызванное присутствием бактерий (за вычетом вирусов или грибков) в мочевыводящих путях. Частым симптомом такого недуга может служить мутная моча.
Наиболее распространенный путь заражения: мочевыводящий канал, мочевой пузырь, мочеточники и почки. Но у новорожденных и младенцев существует риск заражения через продукты крови. 85% ИМП у детей вызывают кишечные палочки, бактерии, населяющие желудочно-кишечный тракт. Более предрасположены к ИМП девочки. Рецидивы недуга могут говорить о наличие дефектов в уретре или мочевом пузыре, а также на дисфункцию.
Мутная моча у ребенка: причины

Моча ребенка должна быть прозрачной, светло - соломенной окраски. Иногда, в результате потребления определенных продуктов питания или приема лекарства, она изменяет оттенок. Моча может иметь темный оттенок, быть с оттенком крови или мутной. Если такое состояние сохраняется в течение, по крайней мере, 2-х дней, Вы должны показать ребенка врачу.
Почему у ребенка мутная моча? - такой вопрос часто задают себе родители. Ответ прост - это признак инфекции мочевыводящих путей:
- Моча изменяет цвет и приобретает специфический неприятный запах из-за наличия бактерий, солей, жиров, красных и белых кровяных телец, слизи. Прозрачная моча темно – коричневого цвета, является признаком дисфункции печени, острого гепатита или цирроза печени.
- Моча может изменить цвет от употребления свеклы, ягод или других пищевых продуктов яркой окраски, приобрести окраску от розового до светло – коричневого цвета. Но данный цвет может указывать нагемолитическую анемию, травмы почечных путей. Это может быть определенная реакция на лекарства, порфирия, или расстройство мочевыводящих путей, вызывающее кровотечение (цистит, увеличенная простата, опухоль мочевого пузыряилипочек, туберкулез, камни в мочевом пузыре, инфекции почек).
- От принятиявитаминов и некоторых лекарственных препаратов цвет бывает от темно – желтого до оранжевого. Иногда моча может иметь зеленоватый или синий цвет. Это обусловлено употреблением искусственно окрашенных продуктов, а также наличием билирубина, инфекции мочевых путей, итакже принятием лекарств, содержащие синий метилен.
- Иногда причинами мутной мочи может быть слишком долгое держание ее в мочевом пузыре.
Посещение к врачу с ребенком требуется, если:
- оттенок мочи является нехарактерным, и Вы не можете определить причину, в моче есть кровь;
- моча прозрачная и темно-коричневая, ребенок вялый и имеет желтый цвет кожи и желтые белки глаз, кал бледный;
- если у ребенка мутная моча с осадком;
- моча розовая, красная или буроватого оттенка, но не из-за потребления определенных продуктов или лекарственных препаратов.
Инфекция мочевыводящих путей у детей
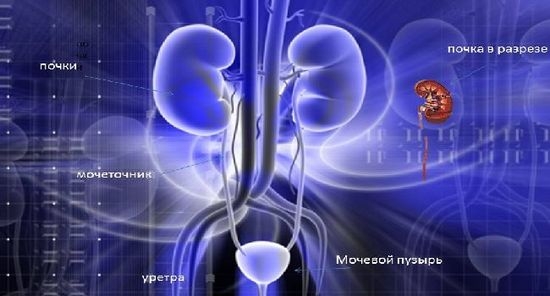
Мочевыводящие пути являются органом, который отвечает за производство и удаление мочи из организма. Мочевой тракт включает в себя почки, мочевой пузырь и мочеточники. Когда в мочевыводящие пути проникают бактерии, они могут привести к инфекции. У детей, как правило, они очень быстро проходят после начала терапии. Непринятие надлежащих мер, однако, может привести к необратимому повреждению. Это может вызвать нарушение почечной функции, или даже потере ее работоспособности. Инфекции могут вызвать серьезное заболевание, известное как сепсис тела.
В случае с маленькими детьми и младенцами, определить наличие инфекций нелегко. Малыши не могут сказать, чувствуют ли они боль или жжение при мочеиспускании.
В этой ситуации родители должны быть бдительными и не стоит недооценивать следующие симптомы:
- лихорадка неизвестной причины (не вызванная гриппом или другой болезнью);
- неприятный запах мочи;
- боли в животе и болезненность;
- отсутствие аппетита;
- диарея;
- рвота и раздражительность у ребенка.
Если мутная моча у ребенка 3 лет, то у него часто возникает:
- боль или жжение при мочеиспускании;
- учащение дефекации;
- потеря контроля за мочеиспусканием;
- моча необычного цвета;
- моча пахнет аммиаком;
- лихорадки;
- озноб;
- боли в спине или боли в нижней части живота.
Для диагностики необходимо изучить поведение ребенка и определить тревожные симптомы. Для этого необходимо исследовать мочу ребенка. В ожидании результатов, что занимает, обычно 1-2 дней, но еще до получения результатов врач назначает препараты, как правило, чтобы бороться с инфекцией.
Чем и как лечить недуг?
- Инфекции мочевыводящих путей лечатся антибиотиками. Родители должны придерживаться инструкций врача и не прерывать лечение, когда малыш будет чувствовать себя немного лучше.
- Длина антибиотикотерапии зависит от болезни, возраста пациентаи типа препарата.
- Во время лечения больной должен отдыхать и потреблять много жидкости. В процессе лечения должно быть частое мочеиспускание.
- Если в течение2-х дней, состояние не улучшится, следует обратиться кврачу. Возможно, придется изменить препарат.
Диагноз ИМП ставиться по результатам обследования ребенка и результатов дополнительных анализов: общего анализа, посева мочи и морфологии периферической крови (высокое количество лейкоцитов в крови, измененное число белых кровяных телец), повышенное СОЭ и повышение уровня С-реактивного белка (СРБ) в крови. У детей, особенно с ИМП и высоким количеством лейкоцитов, необходимо выполнить УЗИ брюшной полости.
Другие исследования мочевыводящих путей, позволяющие определить состояние и функции мочевого пузыря (микционная цистография) и почек (сцинтиграфия) должен назначить врач, педиатр-нефролог.
Читайте также:
Родители должны внимательно следить за состоянием здоровья ребенка, в том числе и за цветом его мочи. Изменение этой жидкости по цвету или консистенции может говорить о серьезном заболевании. Это повод незамедлительно обратиться к лечащему врачу.
Читайте другие интересные рубрики
Читайте также:


