Двс-синдром при инфекционных заболеваниях у детей
Презентация была опубликована 2 года назад пользователемАлексей 23232
Презентация на тему: " ДВС – Синдром в инфекционных болезнях. ДВС синдром - это неспецифический патологический процесс, связанный с поступлением в кровоток активаторов свертывания." — Транскрипт:
1 ДВС – Синдром в инфекционных болезнях
2 ДВС синдром - это неспецифический патологический процесс, связанный с поступлением в кровоток активаторов свертывания крови и агрегации тромбоцитов, что приводит к активизации, потреблению и последующему истощению факторов свертывающей, противосвертывающей, фибринолитической и других систем гемостаза.
4 ЭТИОЛОГИЯ: Грамотрицательный эндотоксический шок : *Менингококцемия; *Сепсис, обусловленный Escherichia coli. Тяжелые септицемии, вызванные грамположительными микробами: стафилококковый сепсис *Гемолитическая стрептококковая инфекция; *Пневмококковая септицемия Вирусные инфекции: *Грипп А *Ветряная оспа *Гемморрагическая лихорадка
5 ПО ТЕЧЕНИЮ: острым подострым хроническим рецидивирующим с периодами обострения и стихания.
6 ПАТОГЕНЕЗ: СЕПСИС Повреждение эндотелия Массивное разрушение ткани Высвобождение тканевого фактора Агрегация тромбоцитов Распространенный тромбоз микроциркуляторного русла Активация плазмы Потребление фактора свертывания и тромбоцитов Окклюзия сосудов Ишемическое повреждение ткани Микроангиопатическая гемолитическая анемия Фибринолиз Протеолиз фактора свертывания Продукты расщепления фибрина Ингибиция тромбина, агрегация тромбоцитов и полимеризация фибрина КРОВОТЕЧЕНИЕ
7 СТАДИЯ I –ГИПЕРКОГУЛЯЦИИ Патофизиология: Гиперкоагуляция и внутрисосудистая агре-гация клеток, активация других плазменных фер-ментных систем (например, кинин-кининогениновой или системы комплемента) с развитием свертывания крови и формированием блокады микроциркуля-торных путей в органах. Морфология: эта стадия характеризуется множественными микро тромбами различного строения. Клиника: картина I стадии проявляется развитием шока (при замедленном течении или умеренной тромбо-пластинемии часто не диагностируется).
8 СТАДИЯ II - нарастающая коагулопатия потребления Патофизиология: Уменьшение числа тромбо-цитов вследствие их агрегации, снижение содержания фибриногена, использованного на образование фибрина, расход других плазменных факторов системы регуляции агрегатного состояния крови. Эта стадия возникает на высоте гиперкоагуляции и прогрессирует до выраженной гипокоагуляции. Клинически: проявляется кровотечениями и/или геморрагическим диатезом.
9 СТАДИЯ III - активация фибринолиза Патофизиология: обеспечивает полноценное восстановление проходимости сосудов микро- циркуляторного русла путем лизиса микро тромбов. Однако нередко она принимает генерализованный характер, в результате чего не только лизируются микро сгустки фибрина, но и повреж-даются циркулирующие в крови факторы свертывания и фибриноген.
10 СТАДИЯ IV - восстановительная Для нее характерны: дистрофические и некротические изменения в тканях: кортикальный некроз почек, геморрагический некроз надпочечников, некроз гипофи-за, очаговый панкреонекроз, язвенный энтероколит.
11 . При остром ДВС-синдроме первая кратковременная фаза часто просматривается, для ее выявления следует обращать внимание : *легкое тромбирование пунктируемых вен и игл при заборе крови на анализы *очень быстрое свертывание крови в пробирках (несмотря на смешивание ее с цитратом) * появление немотивированных тромбозов и признаков органной недостаточности (например, снижение диуреза вследствие нарушения микроциркуляции в почках как ранний признак развивающейся почечной недостаточности) . III стадия ДВС-синдрома является критической, именно она часто заканчивается летально даже при интенсивной корригирующей систему гемостаза терапии
12 ОСЛОЖНЕНИЯ: блокада микроциркуляции в органах, приводит к нарушению их функций (наиболее частыми органами- мишенями при этом являются легкие и(или) почки из-за особенностей микроциркуляции в них) в виде острой легочной недостаточности гемо коагуляционный шок является наиболее тяжелым осложнением ДВС-синдрома и ассоциирован с неблагоприятным прогнозом;геморрагический синдром - характеризуется кровоизлияниями в кожу и слизистые, носовыми, маточными, желудочно-кишечными кровотечениями, реже – почечными и легочными кровотечениями;постгеморрагическая анемия (почти всегда усугубляется присоединением гемолитического компонента, если только ДВС-синдром не развивается при заболеваниях, характерной чертой которых является внутрисосудистый гемолиз);
13 ДИАГНОСТИКА Диагностика должна основываться на проведении следующих мероприятий: критическом анализе клиники; тщательном исследовании системы гемостаза на предмет выяснения формы и стадии синдрома; оценке реакции гемостаза на проводимую терапию противотромботическими препаратами. К лабораторным проявлениям ДВС-синдрома относятся:тромбоцитопения;фрагментация эритроцитов (шизоцитоз ) из-за их повреждения нитями фибрина; удлинение ПВ (протромбиновое время; служит показателем состояния внешнего механизма свертывания), АЧТВ (активированное частичное тромбопластиновое время; отражает активность внутреннего механизма свертывания и уровень фактора XII, фактора XI, фактора IX, фактора VIII, высокомолекулярного кининогена и прекалликреина) и тромбинового времени; снижение уровня фибриногена в результате потребления факторов свертывания;
14 ПРИНЦИПЫ ТЕРАПИИ ДВС-СИНДРОМА Комплексность;Патогенетичность; Дифференцированность в зависимости от стадии процесса.
15 ЛИКВИДАЦИЯ ПРИЧИНЫ *антибиотики (широкого спектра действия с подключением направленных иммуноглобулинов) *цитостатиков; *активная противошоковая терапия *нормализация ОЦК;
16 Инфузионно-трансфузионная терапия ДВС-синдрома *Высокая эффективность лечения достигается ранним подключением струйных трансфузий свежезамороженной плазмы (до 800–1600 мл/сут в 2–4 приема). *Перед каждой трансфузией свежезамороженной плазмы внутривенно вводят 5 000– ЕД гепарина для того, чтобы активизировать антитромбин III, вводимый с плазмой. Это также предупреждает свертывание плазмы циркулирующим тромбином.
17 В III стадии ДВС-синдрома и при выраженном протеолизе в тканях Показаны плазмаферез и струйные трансфузии свежезамороженной плазмы (под прикрытием малых доз гепарина – ЕД на вливание) с повторным внутривенным введением больших доз контрикала (до – ЕД и более) или других анти протеаз. Важным звеном комплексной терапии ДВС- синдрома является применение дезагрегантов и препаратов, улучшающих микроциркуляцию крови в органах (курантил, дипиридамол в сочетании с тренталом; допамин – при почечной недостаточности a -адреноблокаторы – сермион, тиклопедин, дефибротид и др.). Важный компонент терапии – раннее подключении искусственной вентиляции легких.
Что такое ДВС-синдром?
ДВС-синдром (диссеминированное внутрисосудистое свёртывание, коагулопатия потребления, тромбогеморрагический синдром) — представляет собой расстройство, которое влияет на каскад свертывания крови.
Расстройство возникает, когда система свертывания крови в организме работает неправильным образом. ДВС-синдром может возникать в краткосрочной или долгосрочной перспективе и является конечным осложнением различных патологий, таких как рак и некоторых инфекционных заболеваний.
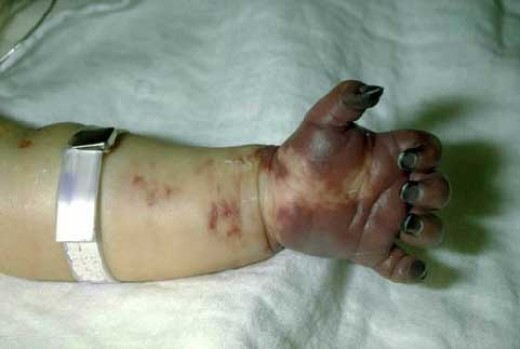
Кровяной сгусток (тромб) образуются по всему телу, а не локализуются только на месте травмы. В конце концов, все факторы свертывания крови исчерпываются и недоступны для использования при необходимости на реальных участках травмы. На изображении ниже у ребенка возникло сильное кровотечение, что привело к гангрене в пораженной конечности.
Статистика диссеминированной внутрисосудистой свёртываемости
ДВС-синдром может возникать у 30-50% пациентов с сепсисом, у 7-10% пациентов со злокачественным заболеванием и примерно у 1% всех госпитализированных пациентов. ДВС-синдром встречается во всех возрастах и во всех расах, особой половой предрасположенности отмечено не было, т. е. болеют как женщины, так и мужчины.
Диссеминированное внутрисосудистое свёртывание часто имеет подострую тромботическую картину у онкобольных пациентов и связана с высоким уровнем смертности, когда она резко перерастает в геморрагическую форму.
Аденокарциномы и лейкемии являются наиболее распространенными онкологическими заболеваниями, которые приводят к синдрому диссеминированной внутрисосудистой свёртываемости.
Причины и факторы риска ДВС-синдрома
К развитию ДВС-синдрома могут привести несколько болезненных состояний (см. таблицы 1 и 2 ниже), как правило, одним из следующих двух путей:
- Системный воспалительный ответ, приводящий к активации сети цитокинов и последующей активации коагуляции (например, при сепсисе или серьезной травме).
- Выпуск или воздействие прокоагулянтного материала в кровоток (например, при раке, повреждении головного мозга или акушерских случаях).
В некоторых ситуациях (например, серьезная травма или тяжелый некротический панкреатит) могут присутствовать оба пути.
Таблица 1. Причины острой (геморрагической) диссеминированной внутрисосудистой свёртываемости.
| Тип | Причина |
| Инфекционный |
|
| Злокачественность |
|
| Акушерский |
|
| Травма |
|
| Переливание |
|
| Другое |
|
| * Некоторые не классифицируют это как ДВС-синдром; скорее это заболевание печени с пониженным синтезом фактора свертывания крови и сниженным клиренсом активирующих продуктов свертывания. | |
Таблица 2. Причины хронической диссеминированной внутрисосудистой свёртываемости.
| Тип | Причина |
| Злокачественные |
|
| Акушерский |
|
| Гематологический |
|
| Сосудистый |
|
| Сердечно-сосудистый |
|
| Воспалительный |
|
| Локализованный ДВС-синдром |
|
Факторами, участвующими в развитии ДВС у пациентов с инфекциями, могут быть специфические компоненты клеточной мембраны микроорганизма (липополисахарид или эндотоксин) или бактериальные экзотоксины (например, стафилококковый альфа-токсин). Эти компоненты вызывают генерализованный воспалительный ответ, характеризующийся системным появлением провоспалительных цитокинов.
Прогрессирование диссеминированного внутрисосудистого свертывания
Десеминированная внутрисосудистая свертываемость начинается с избыточной активности системы свертываемости крови и чрезмерного тромбообразования в вашем организме. Чрезмерное тромбообразование обычно стимулируется веществами, которые попадают в кровь, с возможными причинами, перечисленными выше.
Поскольку факторы свертывания крови и тромбоциты расходуются, остаётся меньше факторов свертывания крови, доступных для использования в реальных местах кровотечения, вследствие этого возникает сильное кровотечение.
Результаты этого процесса (т.е. аномальные небольшие тромбообразования (микротромбы) и/или кровотечения) обнаруживаются во многих органах и тканях. Существенные изменения могут произойти в некоторых органах вашего организма, таких как почки, легкие, мозг, надпочечники или плацента.
Осложнения ДВС-синдрома следующие:
- острая почечная недостаточность (ОПН);
- изменение психического статуса;
- дыхательная дисфункция;
- печеночная дисфункция;
- опасный для жизни тромбоз и кровоизлияние (у пациентов с ДВС средней и высокой степени тяжести);
- тампонада сердца (происходит скопление жидкости между листками перикарда);
- гемоторакс (скопление крови в плевральной полости);
- внутрицеребральная гематома;
- гангрена и потеря конечностей;
- шок;
- смерть.
Признаки и симптомы ДВС-синдрома
Симптомы диссеминированного внутрисосудистого свертывания (ДВС-синдром) часто являются симптомами основного заболевания, которым было вызвано состояние (см. раздел причины). Такие заболевания могут включать в себя следующее:
- сепсис или тяжелая инфекция (с любым микроорганизмом);
- травма (например, политравма, нейротравма или жировая эмболия);
- разрушение органов (например, тяжелый панкреатит);
- злокачественные новообразования. Солидные опухоли и миелопролиферативные/лимфопролиферативные злокачественные новообразования;
- акушерские бедствия (например, эмболия околоплодными водами; отслойка плаценты);
- сосудистые аномалии — синдром Касабаха-Мерритта и крупные сосудистые аневризмы;
- тяжелая печеночная недостаточность;
- тяжелые токсические или иммунологические реакции — укусы змей, рекреация на препараты, переливание крови и отторжение трансплантата.
В дополнение к симптомам, связанным с основным заболеванием, обычно наблюдается кровопотеря в результате кровотечений в таких областях, как десна и желудочно-кишечный тракт (см. таблицу 3 ниже). Острое проявление ДВС-синдрома часто проявляется как петехии и экхимозы (кровоизлияния в кожу или слизистую).
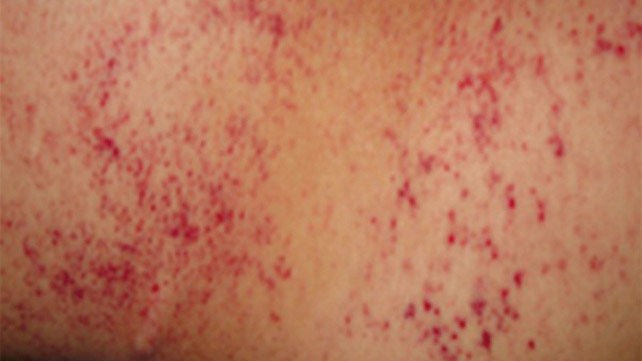
В послеоперационном ДВС кровотечения могут происходить вблизи хирургических участков, дренажей и трахеостомий, а также в полостях сердца.
Таблица 3. Основные особенности признаков диссеминированной внутрисосудистой свертываемости (исследования 118 пациентов).
| Характеристики | Пострадавшие пациенты,% |
| Кровотечение | 64% |
| Почечная дисфункция | 25% |
| Печеночная дисфункция | 19% |
| Дыхательная дисфункция | 16% |
| Шок | 14% |
| Дисфункция центральной нервной системы | 2% |
Ищите на теле симптомы и признаки тромбоза в крупных сосудах (например, тромбоз глубоких вен [ТГВ]) и микрососудистого тромбоза (как при почечной недостаточности).
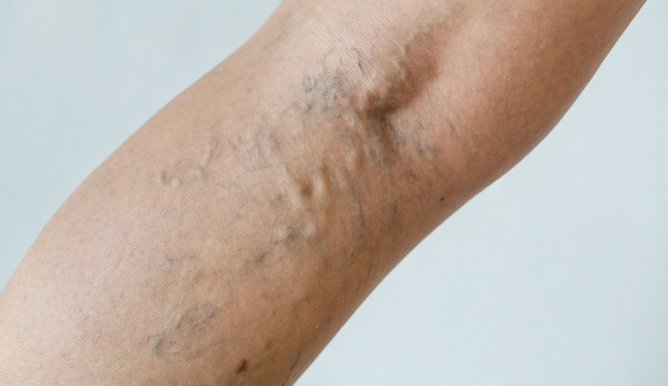
Пациенты с поражением легких могут иметь одышку, кровохарканье и кашель. Коморбидная болезнь печени, а также быстрое производство гемолитического билирубина могут привести к желтухе (желтоватый цвет кожи). Неврологические изменения (например, кома, нарушенный психический статус и парестезии) также возможны.
У пациентов с так называемым хроническим или подострым ДВС, основным проявлением которого является тромбоз (см. фото выше) из-за избыточного образования тромбина (фактор свёртывания II), могут присутствовать признаки венозной тромбоэмболии.
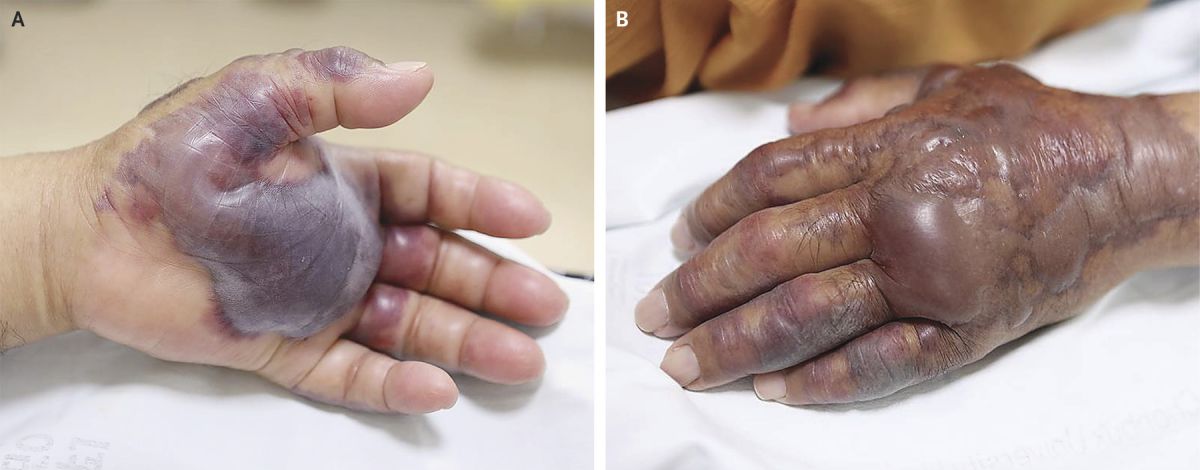
Признаки со стороны кровообращения следующие:
- спонтанные и опасные для жизни кровоизлияния;
- подострые кровотечения;
- диффузный или локализованныйтромбоз;
- кровотечение в серозные полости.
Признаки со стороны центральной нервной системы включают следующее:
- неспецифическое измененное сознание или ступор;
- преходящий очаговый неврологический дефицит
Сердечно-сосудистые признаки включают в себя следующее:
Симптомы со стороны желудочно-кишечного тракта:
Мочеполовые признаки включают следующее:
- азотемия и почечная недостаточность;
- ацидоз;
- гематурия (кровь в моче);
- олигурия (замедляется образование мочи);
- метроррагия (нарушения менструального цикла);
- маточное кровотечение
- петехии (крошечные, размером менее 2-3 мм, кровоизлияния на коже);
- желтуха (дисфункция печени или гемолиз);
- тромбоцитопеническая пурпура;
- геморрагические буллы (фото A и B выше);
- акральный цианоз;
- некроз кожи нижних конечностей;
- локализованный инфаркт и гангрена;
- глубокие подкожные гематомы;
- тромбоз.
Диагностика диссеминированной внутрисосудистой свертываемости
Врач может решить назначить некоторые анализы крови, чтобы определить причину и степень выраженности диссеминированного внутрисосудистого свертывания.
- общий анализ крови (ОАК) для определения количества тромбоцитов;
- протромбиновое время (ПТВ) для измеряет время свертывания плазмы (жидкой части крови);
- анализ уровня фибриногена в плазме для оценки количества фибриногена, белка, необходимого для свертывания крови;
- анализ продуктов деградации фибриногена/фибрина (ПДФ);
- и проч. анализы.
Как лечится диссеминированное внутрисосудистое свертывание?
Если вы страдаете от диссеминированного внутрисосудистого свертывания крови, первым шагом врача, по возможности, является устранение первопричины вашего заболевания. Например, если инфекция является основной причиной, вам могут быть назначены соответствующие антибиотики.
Вам также может быть назначено поддерживающая терапия (потребление жидкости), и мониторинг мочи с помощью мочевого катетера.
Следующим шагом является замена отсутствующих компонентов крови. Если ваш уровень тромбоцитов низкий необходимо переливания тромбоцитов. Если факторы свертывания плазмы снижаются, они могут быть заменены свежезамороженной плазмой. Если уровень фибриногена низкий, врач может рассмотреть возможность переливания криопреципитата, который является веществом, богатым фибриногеном.
Врачи при лечении могут рассмотреть возможность применения гепариновой терапии, что является спорным вопросом. Гепарин помогает остановить свертывание крови, останавливая ферменты, которые усиливают свертывание крови. Однако у некоторых пациентов кровотечение может усилиться.
Таким образом, гепариновая терапия, вероятно, лучше всего подойдет пациентам с признаками ишемии (недостаточного кровоснабжения) и цианозом.
Хирургическое вмешательство ограничивается лечением определенных основных причин, спровоцировавших ДВС-синдром, например. удаление рака (злокачественного образования).
Прогноз ДВС-синдрома
Прогноз пациентов с ДВС-синдромом зависит от тяжести свертываемости и основного состояния, которое привело к ДВС-синдрому. Присвоить цифровые показатели заболеваемости и смертности, характерные для ДВС, весьма сложно. Ниже приводятся примеры показателей смертности от болезней, осложненных диссеминированной внутрисосудистой свертываемости:
- Идиопатическая тромбоцитопеническая пурпура, связанная с ДВС, имеет смертность 18%;
- Септический аборт с клостридиальной инфекцией и шоком, связанный с тяжелым ДВС-синдромом, имеет смертность 50%;
- В условиях серьезной травмы наличие ДВС приблизительно удваивает уровень смертности.
Ретроспективное одноцентровое корейское исследование женщин с первичным послеродовым кровотечением, которые обратились в отделение неотложной помощи, показало, что 57 (22,4%) из 255 пациенток имели открытую ДВС. У 96,5% пациентов с ДВС наблюдались серьезные осложнения (см. раздел осложнений выше).
Гистологические исследования у пациентов с ДВС-синдромом свидетельствуют о наличии ишемии и некроза вследствие отложения фибрина в мелких и средних сосудах различных органов. Наличие этих внутрисосудистых тромбов, по-видимому, явно и конкретно связано с клинической дисфункцией органа.
Специфическими тромботическими осложнениями, которые иногда наблюдаются в рамках ДВС-синдрома, являются акральный цианоз, геморрагические инфаркты кожи и ишемия конечностей.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
ДВС-синдром - одна из самых распространённых причин геморрагического синдрома и кровотечений и наблюдается у 8-15% больных новорождённых.
В развитии различных патологических состояний ДВС-синдрома играет существенную роль. Это неспецифическая общебиологическая реакция организма возникает в ответ на проникновение в кровоток тромбопластических субстанций, активирующих гемостаз; она сопровождается резкими нарушениями в микроциркуляторном русле. Кровотечения при ДВС-синдроме отличаются упорным характером.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины ДВС-синдрома у ребенка
Причины развития ДВС-синдрома у детей следующие:
- тяжёлые вирусные и бактериальные (особенно вызванные грамотрицательной и смешанной микрофлорой) инфекции;
- гипотермия;
- гипоксия/асфиксия;
- ацидоз;
- шок, острая гипотензия;
- травмы и деструктивные поражения органов (тяжёлый гемолиз, лейколиз, массивная травма, ожоги, деструкция паренхиматозных органов, некроз).
В подавляющем большинстве случаев стартовый механизм ДВС-синдрома у новорождённых - сердечно-сосудистый коллапс или шок, с последующей активацией и повреждением сосудистого эндотелия, что приводит к повышению сосудистой экспрессии, выделению в кровь тканевого фактора, повышенных количеств интерлейкинов 1, 6 и 8, фактора активации тромбоцитов и фактора некроза опухолей.

[7], [8], [9], [10]
Патогенез
Вызванная этиологическими факторами избыточная активация свёртывающей системы крови приводит к образованию распространённых тромбов мелких сосудов и, как следствие, к развитию микроциркуляторной блокады паренхиматозных органов, их ишемии, истощению запасов плазменных факторов свёртывания и тромбоцитов. Чрезмерная активация свёртывания индуцирует фибринолиз, усугубляя кровоточивость. При истощении факторов свёртывания, дефиците тромбоцитов и развитии вторичной депрессии фибринолиза могут возникнуть профузные кровотечения и полная несвёртываемость крови. Таким образом, можно выделить следующие звенья патогенеза ДВС-синдрома у детей:

[11], [12], [13], [14], [15], [16], [17]
Симптомы ДВС-синдрома у ребенка
Клинически выделяют три фазы развития ДВС-синдрома у детей.
- Первая - фаза гиперкоагуляции. В клинической картине доминируют симптомы основного заболевания, с присоединением признаков нарушения микроциркуляции: мраморность кожных покровов, дистальный цианоз, пятна стаза, гипотермия, умеренное увеличение размеров печени, селезёнки, тахикардия, снижение АД, тахипноэ, уменьшение диуреза.
- Вторая - фаза коагулопатии и тромбоцитопатии потребления. Возникают петехии и кровотечения из мест инъекций, бледность кожных покровов и слизистых оболочек, страдают функции жизненно важных органов в виде острой лёгочноциркуляторной и острой почечной недостаточности, отёка мозга, поражений миокарда. Одновременно возникают кровоизлияния, в том числе кровоизлияния в мозг; лёгочные и желудочно-кишечные кровотечения.
- Фаза восстановления. Если вторая фаза не приводит к летальному исходу, ДВС-синдром переходит в третью фазу - восстановления. Данная фаза сопровождается прекращением кровоточивости и постепенным восстановлением функций поражённых органов.
ДВС-синдром у детей - серьёзное осложнение тяжёлых заболеваний, приводящее к летальному исходу в 30-50% случаев.

[18], [19]
ДВС-синдром – расстройство гемостаза, связанное с гиперстимуляцией и дефицитом резервов свертывающей системы крови, приводящее к развитию тромботических, микроциркуляторных и геморрагических нарушений. При ДВС-синдроме наблюдается петехиально-гематомная сыпь, повышенная кровоточивость, дисфункция органов, а в острых случаях – развитие шока, гипотонии, сильных кровотечений, ОДН и ОПН. Диагноз устанавливают по характерным признакам и лабораторным тестам системы гемостаза. Лечение ДВС-синдрома направлено на коррекцию гемодинамики и нарушений свертывающей системы (антиагреганты, антикоагулянты, ангиопротекторы, гемотрансфузии, плазмаферез и др.).
Общие сведения
ДВС-синдром (диссеминированное внутрисосудистое свертывание, тромбогеморрагический синдром) – геморрагический диатез, характеризующийся чрезмерным ускорением внутрисосудистой коагуляции, образованием рыхлых сгустков крови в микроциркуляторной сети с развитием гипоксических и дистрофически-некротических измерений в органах. ДВС-синдром представляет опасность для жизни пациента из-за риска возникновения обширных, плохо купируемых кровотечений и острой дисфункции органов (главным образом, легких, почек, надпочечников, печени, селезенки), имеющих обширную микроциркуляторную сеть.
ДВС-синдром можно рассматривать, как неадекватную защитную реакцию, направленную на ликвидацию кровотечения при повреждении кровеносных сосудов и изоляцию организма от пораженных тканей. Встречаемость ДВС-синдрома в различных отраслях практической медицины (гематологии, реаниматологии, хирургии, акушерстве и гинекологии, травматологии и др.) достаточно велика.
Причины ДВС-синдрома
ДВС-синдром развивается на фоне заболеваний, протекающих с повреждением тканей, эндотелия сосудов и клеток крови, сопровождаемых микрогемодинамическими нарушениями и сдвигом гемостаза в сторону гиперкоагуляции. Основной причиной ДВС-синдрома выступают септические осложнения бактериальных и вирусных инфекций, шок любой природы. ДВС-синдром часто сопутствует акушерской патологии - тяжелому гестозу, предлежанию и преждевременной отслойке плаценты, внутриутробной гибели плода, эмболии амниотической жидкостью, ручному отделению последа, атоническим маточным кровотечениям, а также операции кесарево сечение.
Развитие тромбогеморрагического синдрома могут инициировать метастазирующие злокачественные опухоли (рак легкого, рак желудка), обширные травмы, ожоги, серьезные хирургические вмешательства. Нередко ДВС-синдром сопровождает трансфузию крови и ее компонентов, трансплантацию тканей и органов, протезирование сосудов и клапанов сердца, применение искусственного кровообращения.
Способствовать возникновению ДВС-синдрома могут сердечно-сосудистые заболевания, протекающие с гиперфибриногенемией, увеличением вязкости и снижением текучести крови, механическим препятствием кровотоку атеросклеротической бляшкой. К ДВС-синдрому могут приводить прием медикаментов (ОК, ристомицина, диуретиков), острые отравления (например, ядом змеи) и острые аллергические реакции.
Патогенез ДВС-синдрома
Несостоятельность гемостаза при ДВС-синдроме возникает за счет гиперстимуляции свертывающей и быстрого истощения антикоагулянтной и фибринолитической систем гемостаза.
Развитие ДВС-синдрома обуславливается различными факторами, которые появляются в кровяном русле и напрямую активируют процесс свертывания, либо осуществляют это через медиаторы, воздействующие на эндотелий. В качестве активаторов ДВС-синдрома могут выступать токсины, ферменты бактерий, околоплодные воды, иммунные комплексы, стрессовые катехоламины, фосфолипиды, снижение сердечного выброса и кровотока, ацидоз, гиповолемия и др.
Развитие ДВС-синдрома происходит с последовательной сменой 4-х стадий.
I - начальная стадия гиперкоагуляции и внутрисосудистой агрегации клеток. Обусловлена выбросом в кровь тканевого тромбопластина или веществ, обладающих тромбопластиноподобным действием и запускающих внутренний и внешний пути свертывания. Может продолжаться от нескольких минут и часов (при острой форме) до нескольких дней и месяцев (при хронической).
II - стадия прогрессирующей коагулопатии потребления. Характеризуется дефицитом фибриногена, кровяных пластинок и плазменных факторов вследствие их избыточного расхода на тромбообразование и недостаточного возмещения.
III - критическая стадия вторичного фибринолиза и выраженной гипокоагуляции. Отмечается разбалансировка гемостатического процесса (афибриногенемия, накопление патологических продуктов, разрушение эритроцитов) с замедлением свертывания крови (вплоть до полной неспособности к свертыванию).
IV - стадия восстановления. Наблюдаются либо остаточные очаговые дистрофические и некротические изменения в тканях тех или иных органов и выздоровление, либо осложнения в виде острой органной недостаточности.
Классификация ДВС-синдрома
По выраженности и скорости развития ДВС-синдром может быть острым (в т.ч., молниеносным), подострым, хроническим и рецидивирующим. Острая форма тромбогеморрагического синдрома возникает при массивном выбросе в кровь тромбопластина и ему подобных факторов (при акушерской патологии, обширных операциях, травмах, ожогах, синдроме длительного сдавления тканей). Характеризуется ускоренной сменой стадий ДВС-синдрома, отсутствием нормального защитного антикоагуляционного механизма. Подострая и хроническая формы ДВС-синдрома связаны с обширным изменением поверхности эндотелия сосудов (например, вследствие атеросклеротических отложений), выступающим в роли активирующей субстанции.
ДВС-синдром может проявляться локально (ограниченно, в одном органе) и генерализованно (с поражением нескольких органов или всего организма). По компенсаторному потенциалу организма можно выделить компенсированный, субкомпенсированный и декомпенсированный ДВС-синдром. Компенсированная форма протекает бессимптомно, микросгустки лизируются за счет усиления фибринолиза, факторы свертывания восполняются из резервов и путем биосинтеза. Субкомпенсированная форма проявляется в виде гемосиндрома средней степени тяжести; декомпенсированная - характеризуется каскадными реакциями реактивного фибринолиза, несостоятельностью коагуляционных процессов, несворачиваемостью крови.
ДВС-синдром может протекать с одинаковой активностью прокоагулянтного и сосудисто-тромбоцитарного звеньев гемостаза (смешанный патогенез) или с преобладанием активности одного из них.
Симптомы ДВС-синдрома
Клинические проявления ДВС-синдрома определяются темпом развития и распространенностью поражения, стадией процесса, состоянием компенсаторных механизмов, наслоением симптомов заболевания-индуктора. В основе ДВС-синдрома лежит комплекс тромбогеморрагических реакций и дисфункции органов.
При острой манифестной форме быстро (за несколько часов) развивается генерализованный ДВС-синдром, для которого характерно шоковое состояние с гипотонией, потерей сознания, признаками отека легких и острой дыхательной недостаточности. Гемосиндром выражается нарастающей кровоточивостью, массивными и профузными кровотечениями (легочными, маточными, носовыми, желудочно-кишечными). Характерно развитие очагов ишемической дистрофии миокарда, панкреонекроза, эрозивно-язвенного гастроэнтерита. Молниеносная форма ДВС-синдрома свойственна эмболии околоплодными водами, когда коагулопатия стремительно (в течение нескольких минут) переходит в критическую стадию, сопровождаясь кардиопульмонарным и геморрагическим шоком. Летальность матери и ребенка при этой форме ДВС-синдрома приближается к 80%.
ДВС-синдром сопровождается астеническим синдромом, плохим заживлением ран, присоединением гнойной инфекции, развитием келоидных рубцов. К осложнениям ДВС-синдрома относятся гемокоагуляционный шок, острая дыхательная недостаточность, ОПН, некроз печени, язвенная болезнь желудка, инфаркт кишечника, панкреонекроз, ишемический инсульт, острая постгеморрагическая анемия.
Диагностика ДВС-синдрома
Для установления ДВС-синдрома необходимы тщательный сбор анамнеза с поиском этиологического фактора, анализ клинической картины и данных лабораторных исследований (общего анализа крови и мочи, мазка крови, коагулограммы, паракоагуляционных проб, ИФА). Важно оценить характер кровоточивости, уточнить стадию коагулопатии, отражающую глубину нарушений.
Для ДВС-синдрома характерна петехиально-гематомная кровоточивость, геморрагии сразу из нескольких мест. При малосимптомном течении гиперкоагуляция выявляется только лабораторными методами. К обязательным скрининговым тестам относятся определение количества тромбоцитов, фибриногена, АПТВ, протромбинового и тромбинового времени, времени свертывания по Ли-Уайту. Исследование маркеров внутрисосудистого свертывания - РФМК и ПДФ, D-димера методом ИФА и паракоагуляционных проб помогает подтвердить ДВС-синдром.
Лечение ДВС-синдрома
Успех лечения ДВС-синдрома возможен при его ранней диагностике. Активные лечебные мероприятия требуются при выраженной симптоматике в виде кровотечений и органной недостаточности. Больных с ДВС-синдромом следует госпитализировать в ОРИТ и при необходимости проводить ИВЛ, активную противошоковую терапию. При малосимптомном ДВС-синдроме основным представляется лечение фоновой патологии, коррекция параметров гемодинамики и функциональных нарушений органов.
Острый ДВС-синдром требует срочного устранения его первопричины, например, экстренного родоразрешения, гистерэктомии - при акушерской патологии или антибиотикотерапии – при септических осложнениях. Для ликвидации гиперкоагуляции показано введение антикоагулянтов (гепарина), дезагрегантов (дипиридамола, пентоксифиллина), фибринолитиков. Больные должны находиться под постоянным динамическим контролем показателей гемостаза.
В качестве заместительной терапии при ДВС-синдроме применяются трансинфузии свежезамороженной плазмы, тромбоцитарной или эритроцитарной массы (при падении уровня тромбоцитов или Hb); криопреципитата (при сердечной недостаточности), физраствора. При кровотечениях, угрожающих жизни, возможно назначение антифибринолитических средств (аминокапроновой к-ты, ингибиторов протеаз). При кожных геморрагиях и ранах накладываются повязки с этамзилатом, гемостатическая губка.
По показаниям применяют кортикостероиды, оксигенотерапию, плазмаферез. Для восстановления микроциркуляции и нарушенных функций органов назначают ангиопротекторы, ноотропные препараты, посиндромную терапию. В случае ОПН проводят гемодиализ, гемодиафильтрацию. При хроническом ДВС-синдроме целесообразно использование дезагрегантов, вазодилататоров, в послеоперационном периоде - гепаринотерапии.
Прогноз и профилактика ДВС-синдрома
Прогноз ДВС-синдрома - вариативный, зависит от основного, этиологически значимого заболевания, тяжести нарушений гемостаза и своевременности начатого лечения. При остром ДВС-синдроме не исключен летальный исход в результате некупируемой большой кровопотери, развития шока, ОПН, острой дыхательной недостаточности, внутренних кровоизлияний. Предупреждение ДВС-синдрома заключается в выявлении пациентов группы риска (особенно, среди беременных и лиц пожилого возраста), лечении фонового заболевания.
Читайте также:


