Меры по предупреждению развития раневой инфекции
Поступила 01.04.2008 г.
А.Н. КАРАЛИН, В.А. ТЕРЕНТЬЕВ, Л.Г. МУРЗАЕВА
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ РАНЕВОЙ ИНФЕКЦИИ
НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ
Чувашский государственный университет им. И.Н. Ульянова, Чебоксары
Для профилактики раневой инфекции на этапах медицинской эвакуации (ЭМЭ) большое значение имеют как медицинские, так и организационные мероприятия. Рассмотрены основные принципы профилактики и лечения раневой инфекции на различных ЭМЭ в зависимости от сроков поступления раненого, а также профилактика местной и общей инфекции.
Medical as well as organizational measurements are essential in oder to prevent wound infection at the stage of medical evacuation(SME).these are the main prevention and treatment principles with the reference to SME depending on the terms the wounded was evacuated ,and also prevention of local and general infection
Любая огнестрельная рана является первично инфицированной. Это связано с тем, что в момент ранения с ранящим снарядом в рану заносятся микроорганизмы, находящиеся на одежде, коже. При несвоевременном оказании помощи в рану могут поступать микроорганизмы из окружающей среды. Такое микробное загрязнение называется вторичным инфицированием. И в первом, и во втором случаях этот путь микробной контаминации раны называется экзогенным, или инвазивным (микробная инвазия).
Более опасной является инвазия госпитальной флоры, устойчивой даже к современным бактериальным средствам. Она проникает через верхние дыхательные пути – в процессе ИВЛ и санационных мероприятий, через мочевые пути в процессе катетеризации, а также через кожный покров в ходе выполнения многочисленных инвазивных лечебных и диагностических манипуляций. Инфекционный процесс, вызванный госпитальной микрофлорой, получил название госпитальной или нозокомиальной инфекции.
Кроме того, у больных с огнестрельными ранениями на фоне развития травматической болезни возможны и другие пути попадания микроорганизмов в рану. Это так называемый эндогенный путь. Как указывает Е.К. Гуманенко [1], первым этиологическим фактором возникновения таких осложнений выступает эндогенная микрофлора. Причем могут развиваться не только местные, но и висцеральные и генерализованные инфекционные осложнения. Источником эндогенной инфекции является кишечная микрофлора, проникающая в систему кровообращения, так как при травматической болезни и нарушении микроциркуляции, в частности кишечника, стенка кишечных капилляров становится проницаемой для микроорганизмов: энтеробактерий, протея, кишечной палочки и других. Поступая в кровь, эти условно патогенные микроорганизмы попадают в поврежденные ткани, где обретают новую среду обитания. И если новая среда благоприятствует их существованию и развитию, то формируется новый метастатический патологический очаг раневой инфекции. Очень важным фактором его формирования является не только поступление эндогенной микробной флоры в зону раны (так называемая генерализованная транслокация (по Е.К. Гуманенко), но и состояние раны (объем первичного и вторичного некроза, степень нарушения кровообращения) и эффективность первичной хирургической обработки (удаление некротических тканей, восстановление кровообращения).
Местная и общая раневая инфекция – распространенное осложнение огнестрельных ранений. Качественная профилактика и лечение ее возможны только при четком и последовательном выполнении на каждом этапе алгоритма поставленных задач (таблица).
Алгоритм профилактики и лечения инфекционных осложнений огнестрельных ранений
Профилактика
и лечение
- Обеспечение ППИ, АИ-1.
- Профилактические прививки противостолбнячные.
- Быстрый и щадящий вынос из очага
- Соблюдение асептики и антисептики.
- Асептические повязки.
- Введение антибиотиков широкого спектра действия.
- Транспортная иммобилизация.
- Профилактика и лечение травматического и геморрагического шока
- Ранняя и полноценная ПХО.
- Исключение первичного хирургического шва
- Активная и пассивная профилактика столбняка.
- Пассивная профилактика анаэробной инфекции
- Местная аэрация тканей (внутрикожное, подкожное введение кислорода и озона).
- Внутривенное озонирование.
- ГБО.
- Кислородная ингаляция
Профилактика раневой инфекции на этапе первой медицинской помощи (на поле боя)
Здесь нет никакой этиологической дифференциации в способе профилактики. Осуществляются, главным образом, организационные и медицинские мероприятия.
Организационные: быстрый и щадящий вынос раненого с поля боя.
Медицинские: асептическая повязка на рану, прием пероральных антибиотиков из АИ – 1, транспортная иммобилизация.
Профилактика раневой инфекции на этапе доврачебной помощи (МПБ)
На данном этапе появляются элементы дифференцированного подхода к этиологической профилактике раневой инфекции. В обязательном порядке должна учитываться угроза развития не только местной, но и общей раневой инфекции (столбняк, газовая гангрена). На данном этапе нужно проводить следующие виды профилактики: организационные и медицинские.
Организационные: быстрая и щадящая эвакуация на следующий этап. Дифференциация профилактических мер должна включать мероприятия, направленные на предупреждение столбняка и газовой гангрены.
Медицинские: дополнительные асептические повязки; транспортная иммобилизация табельными средствами; в/м введения антибиотиков широкого спектра действия. Дополнительные меры профилактики должны включать мероприятия, направленные на предупреждение столбняка и газовой гангрены: тщательная оценка правильности и времени наложения жгута, обязательная ингаляция кислорода, особенно у раненых группы риска развития анаэробной инфекции.
Профилактика раневой инфекции на этапе первой врачебной помощи (МПП)
На этом этапе подключается специфический вид профилактики.
Организационные: проведение эвакотранспортной сортировки раненых, относящихся к группе особого риска.
Медицинские: обкалывание раны антибиотиками пролонгированного типа и широкого спектра действия, подбинтовывание повязок, табельная транспортная иммобилизация. Контроль жгута (правильность, время), смена жгута, замена его на другие виды временной остановки кровотечения (более щадящие, менее травматичные), противошоковая терапия.
Специфическая: ингаляция кислорода, местная аэрация тканей вокруг раны, в/в введение озонированных растворов, введение специфических сывороток (противостолбнячной и противогангренозной).
Профилактика и лечение раневой инфекции
на этапе квалифицированной помощи (ОМедБ)
Организационные мероприятия – тщательная внутрипунктовая сортировка раненых (ведение группы первой и второй очереди); эвакуационно-транспортная сортировка: эвакуация раненых в первую очередь с ранениями крупных магистральных сосудов в ГБФ.
Медицинская профилактика: антибиотикотерапия, соблюдение принципов асептики – антисептики, послеоперационная лечебная иммобилизация, окончательное выведение раненого из шока.
На данном этапе на первый план выходит специфический вид профилактики раневой инфекции. Это, прежде всего, ранняя первичная хирургическая обработка раны. Устранение компартмент–синдрома. Обязательны местная и общая аэрация и озонирование. Исключение раннего первичного хирургического шва. Введение специфических сывороток. Помимо профилактических мер на данном этапе необходимо лечение раневой инфекции. Это касается главным образом газовой гангрены (молниеносная форма). Для этого на данном этапе имеется анаэробная палатка, в которой проводятся специфические лечебные мероприятия: хирургические (лампасные разрезы, ампутация), введение лечебных доз противогангренозной сыворотки, местная аэрация тканей в зоне развития инфекции, внутривенное введение озонированных растворов.
Профилактика и лечение раневой инфекции в ГБФ
На госпитальном этапе эвакуации профилактика раневой инфекции должна включать прежде всего специфические методы: первичную и вторичную хирургическую обработку ран, восстановление сосудистого кровотока. Общая и местная аэрация тканей, стабилизация костных отломков, ампутации по вторичным показаниям. Введение сывороток. Большое внимание должно уделяться медицинским видам профилактики, направленным на борьбу с инвазивной госпитальной или нозокомиальной инфекцией: обязательное соблюдение правил асептики и антисептики, использование одноразового инструментария (шприцы, инструменты, интубационные трубки, катетер и маски для ингаляций и т.д.), т.к. многоразовый является носителем госпитальной микрофлоры. Активное лечение в каждом периоде травматической болезни.
Наиболее тяжелую группу представляют ранения, осложненные анаэробной инфекцией. В зависимости от ЭМЭ частота этого осложнения составляет от 0,08 до 15 % раненых. Профилактические меры, направленные на предупреждение данного грозного и тяжелого осложнения, делятся на неспецифические (организационные и медицинские) и специфические. Эти меры должны быть соблюдены на всех этапах оказания медицинской помощи. На первом месте стоит правильная, своевременная и эффективная эвакуация на этапы МПП и ОМедБ. При оказании первой медицинской, доврачебной и первой врачебной помощи необходимо всегда помнить о том, что: 1) наложенный жгут – это огромная опасность, если он наложен неправильно, не по показаниям, просрочено время; 2) ранение крупных магистральных сосудов – это показание к эвакуации в первую очередь.
Специфическая профилактика – это, прежде всего, проведение ранней первичной хирургической обработки с широкой фасциотомией, наложение сосудистого шва в первые 6 часов с момента ранения, тщательное дренирование раны (проточные дренажи), аэрирование раны, категорическое исключение показаний для наложения первичного хирургического шва.
В случаях, когда раненые поступают с клинической картиной анаэробной инфекции, необходимо помимо традиционного хирургического вмешательства (лампасные разрезы, некрэктомия) использовать ГБО и озонированные растворы.
Под нашим наблюдением находилось 20 человек с газовой гангреной после ранения. Они поступили на различных сроках. Причины в основном связаны с нарушением вышеуказанных принципов оказания помощи пострадавшим. После проведения вторичной хирургической обработки раны (лампасные разрезы, иссечение нежизнеспособных тканей), назначения лечебных доз противогангренозной сыворотки были использованы методика гипербарической оксигенации (2 раза в день), в/в введение озонированных растворов, местная аэрация тканей (Каралин А.Н., Терентьев В.А., Азизова Р.Х. Способ лечения ран: Пат. №2219932 от 27.12.03), дезинтоксикационная терапия.
Результатом нашей тактики лечения больных газовой гангреной стали их выздоровление и отсутствие ампутации.
Заключение. На всех этапах оказания медицинской помощи нужно помнить о том, что: любое огнестрельное ранение представляет угрозу развития анаэробной инфекции, в частности газовой гангрены.
Из раненых выделяется группа риска, в которой вероятность развития этого осложнения велика: слепые ранения, ранения нижних конечностей, с массивным повреждением тканей. Кроме того, должна быть выделена группа больных особого риска, в которой частота развития газовой гангрены выше во много раз. Это ранение конечностей, сопровождающееся повреждением магистральных сосудов, компартмент-синдромом, с наложением жгута, шоком (травматическим, геморрагическим, плевропульмональным).
Согласно такому распределению больных устанавливается очередность их эвакуации и срочность оказания квалифицированной хирургической помощи. Раненые группы особого риска должны эвакуироваться в те же сроки, что и раненые с внутренними кровотечениями. Квалифицированная хирургическая помощь им должна оказываться как группе раненых, нуждающихся в ней по жизненным показаниям: после выведения из шока, в перевязочной. В случаях повреждения магистральных сосудов – лучше на этапе специализированной помощи.
Профилактика газовой гангрены должна быть комплексной, т.е. включать организационные мероприятия, медицинскую помощь на этапах эвакуации и своевременное качественное хирургическое вмешательство.
Специфическая профилактика анаэробной инфекции должна делиться на патогенетическую и саногенетическую. Патогенетическая – прямое воздействие на анаэробную инфекцию (введение противогангренозной сыворотки), тщательная хирургическая обработка раны, исключение первичного хирургического шва.
Саногенетическая – повышение защитной функции организма и, в частности, общей и местной, путем аэрации тканей.
Специфическая патогенетическая профилактика – введение противогангренозной сыворотки в объеме 1 профилактической дозы. Несмотря на мнение, что таковая мера не является эффективной профилактической защитой от развития газовой гангрены, ее следует использовать. Но при этом четко придерживаться организационных и медицинских мероприятий, в которых главными являются ранняя первичная хирургическая обработка огнестрельной раны и полное исключение первичного шва.
Рекомендованные в хирургии мирного времени виды швов – первичный, первично-отсроченный, провизорный в военно-полевой хирургии нередко во много раз увеличивают угрозу развития раневой инфекции. Это относится, главными образом, к первичным швам. Показания к наложению при огнестрельных ранениях очень субъективны и нередко вводят в заблуждение хирурга. Результатом является, как правило, раневая инфекция.
С учетом высокого риска развития раневой инфекции, в частности газовой гангрены, при огнестрельных ранениях следует запретить применение первичного хирургического шва после хирургической обработки раны.
В военно-полевой хирургии, чтобы исключить сомнения в отношении применения первичного хирургического шва при огнестрельных ранениях, оставить только 3 вида швов: первично-отсроченный (через 3-4 дня после ПХО) и вторичный – ранний (через 2 недели после ПХО) и поздний (через 3-4 недели после ПХО).
Причина увеличения возможности развития газовой гангрены при шоке травматического характера связана с особенностями его патогенеза. Как известно, травматический и геморрагический шок сопровождается снижением ОЦК, что ведет к циркуляторной гипоксии. Кроме того, резко нарушается микроциркуляция тканей, идет централизация кровообращения. Все это ведет к резкому уменьшению поступления кислорода к периферическим тканям (конечностям). На этом фоне создаются благоприятные условия для активизации анаэробной инфекции при огнестрельных ранениях в группе риска и особенно в группе особого риска. То же самое происходит и при ранениях, осложненных плевропульмональным шоком. При этом степень гипоксии еще более выражена, так как помимо циркуляторной гипоксии развивается и дыхательная. Поэтому эта группа раненых должна относится к 3 группе (особого риска) и подлежит эвакуации в первую очередь.
В целях медицинской профилактики развития анаэробной инфекции на ЭМЭ рекомендуется применение у раненых 2 и 3 групп местной и общей аэрации (в/в озонированный раствор, обкалывание мягких тканей кислородом или озоном).
Лечение газовой гангрены должно в обязательном порядке включать местную и общую аэрацию тканей путем использования предложенной методики внутривенного введения кислорода и озона, а также ГБО, что значительно улучшает результат лечения и полностью устраняет угрозу ампутации конечности.
Выводы. Эффективная профилактика и лечение раневой инфекции на этапах медицинской эвакуации возможны только при четком и последовательном выполнении на каждом этапе алгоритма поставленных задач.
1.Должны быть выделены неспецифические (медицинские и организационные) и специфические виды профилактики и лечения.
2.Необходимо всех раненых, с учетом риска развития раневой инфекции, разделить на 3 группы (1 – все огнестрельные ранения, 2 – группа риска, 3 – особого риска).
3.В целях профилактики развития раневой инфекции исключить из практики военно-полевой хирургии первичный хирургический шов. Оставить только первично-отсроченный и вторично-отсроченный (ранний и поздний).
СПИСОК ЛИТЕРАТУРЫ
- Гуманенко Е.К. Военно-полевая хирургия. СПб.: Фолиант, 2005. 190 с.
- Каралин А.Н., Терентьев В.А., Азизова Р.Х. Способ лечения ран: Патент на изобретение 2219932 РФ.
Первичное микробное загрязнение раны реализуется в момент ранения. От нео нужно отличать вторичное микробное загрязнение, которое происходит при неаккуратном обращнеии с раной, отсутствии повязки или наличии нестерильной повязки.
Что же происходит с микробами, попавшими в рану. Большая часть их погибает за счет фагоцитоза, а часть их приспосабливается. Через 1-2 недели в ране преобладает кокковая флора, так называемая микрофлора раны - эта та ассоциация микробов, которая осталась в ране спустя некоторое время после ранения вследствие естественного отбора.
Микробное загрязнением раны это еще не есть раневаия инфекция. Нагноение раны - это физиологическая мера организма, направленная на заживление раны; при нагноении раны микробы питаются мертвыми ткаями, утилизируют их, вызывают развитие грануляций. Грануляции имеют мало форменных элементов, но ипмеют много сосудов, по которым прибывают фибробласты, которые затем становятся фиброцитами, составляющими основу рубцовой ткани.
От нагноения раны нужно отличать инфекци раны - результат взаимодействия микро - и макроорганизма, вызывающее воспаление и признаки общей реакции организма в виде болей, лихорадки, слабости, тошноты и соответствующей реакции крови. До сих пор эти термины часто смешиваются, а их необходимо различать.
Что же сопровождается инфекцию раны? Прежде всего, это гнйоно-резорбтивная лихорадка, характеризующаяся вечерними подъемами температуры тела и другми общими явлениями. Еще более грозное осложнение раневой инфекции это сепсис. Развивается в результате подавления ретикулоэндотелиальной системы. Лихорадка приобретает ремитирующий характер, в общем анализе крови наблюдается анемия, появление юных форм лейкоцито. Рзавивается раневое истощение так назыаемая потерия гноя - это потерия больших количеств белка ( 120 г гноя = 10 белка), могут появляться гнойные метастазы. Реактивность падает насктоль, что хирург вскривает одни очаг, а в это время где-то в другом месте зреет другой очаг. Поэтому сейчас сепсис делят на две формы:
1. Сепсис без метастазов.
2. Сепсис с гнойными метастазами.
Местные формы инфекции.
· Инфекция раны. Развивается в стенках раневого канала, отделена от живых тканей демаркационной линией. Процесс сугубо местный так как разваивается в тканях с пониженной сопротивляемостью. На этой стадии микробы являются “помощниками”, очищающими рану от мертвых тканей;
· Раневая флегмона - развивается при выходе инфекции за пределы раны, когда процесс переходит на живые и здоровые ткани, прилежащие к очагу повреждения;
· Образование гнойных затеков - пассивное распространение гноя за пределы раны когда отток гноя недостаточно организован хирургами, или рана после первичной хирургической обработки была зашита наглухо.
Важной является профилактика раневой инфекции, которая должная совершаться на поле боя ( обработка краев раны, наложение асептической повязки, остановка кровотечения, даже с помощью жгута, транспортная иммобилизация). Но главная профилактика это проведение рациональной первичной хирургической обработки раны.
Существует военно-полевая хирургическая доктрина, которая гласит:
1. Все открытие огнестрельные повреждения микробно загрязненные и потенциально инфицированы.
2. Профилактикой является возможно ранняя первичная хирургическая обработка раны.
Первичная хирургическая обработка раны - это хирургическое вмешательство, направленное на предупреждение развития раневой инфекции и на восстановление разрушенных тканей.
Помощь на этапах медицинской эвакуации.
МПБ - иммобилизация (шины Дитерихса, шины Крамера).
МПП - введение антибиотиков, у слабых раненых - переливание О(1) группы крови. В случае полного разможжения конечности проводится транспортная ампутация. Заполняется первичная медицинская карточка.
ОМедБ - операция первичной хирургической обработки раны по показаниям. Помещение раненых с анаэробной инфекцией в анаэробную палатку. При развитии гнойной инфекции раны выолпняется вторичная хирургическая обработка раны - операция , направленная на ликвидацию развившейся раневой инфекции ( часто стафилококковая).
Однако после ранения нередко развивается анаэробная инфекция. Микроорганизмы вызыывающие ее размножаются без доступа кислорода и сами образуют газы (газовая инфекция). Ранее называлась “бронзовая кожа”, самопроизвольная эмфизема, газовый нарыв и т.д.). микроорганизмы вызыающие анаэробное поражение открыты в 1894 году ( Вейнберг). В 1916 году (Себин) открыта Clostridium histoliticum.
· Clostridium histoliticus ( при гнойно-гнилостных поражениях).
Вообще же гноя при анаэробных инфекция не наблюдается, а выделяется водянистая жидкость. Замечено , что возбудители анаэробной инфекции могут обнаруживаться в 90% свежих случайных ран, инфекция развивается всего лишь у 1-2% лиц. То есть понятие анаэробной инфекции чисто клиническое.
Эти микробы выделяют экзотоксины, вызывающие сильную интоксикацию, эйфорию, бессоницу и пр. Развитию анаэробной инфекции способствует значительное разрушение тканей, особенно мягких; оказалось , что при огнестрельных переломах анаэробная инфекция развивается в 5 раз чаще. Также способствует наложение жгутов, массовео поступление раненных , осенне-зимний период, кровопотеря переутомление, наличие шока, загрязнение раны почвой. Летальность при анаэробной инфекции 15-50%.
Классификация.
1. По скорости распространения: быстрораспространяющаяся, медленнораспространяющаяся.
2. По клиническим пряовлениям: эмфизематозные формы, гнилостно-гнойные формы, отечные формы.
3. По глубине распространения: эпифасциальные, субфасциальные.
Инкубационный период короче, чем при гнойной инфекции, может встречаться молниеносные формы. Начальные симптомы: боли в ране, нарастание отека ( симптом лигатуры Мельникова) конечности, конечность приобретает синюшную окраску, температура кожи понижается, частота пульса намного опережает температуру тела, изменения психики - эйфория, бессоница.
Кардиальные симптомы - появление подкожной эмфиземы ( покожная крепитация), желтушность кожи, мышцы в ране приобретают коричнево-красный цвет и не кровоточат.
Бактериологическое исследование не имеет решающего значения, главное - клиника.
Профилактика - своевременная и радикальная первичная хирургическая обработка раны.
Лечение.
1. Хирургическое. Главное - рассечение раны, нанесение лампасных разрезов, а при субфасциальной форме с фасциотомией; цель - освободить мышцы от сдавления. Тампонада раны, может проводится любыми антисептиками. Гипсовая повязка не накладывается.
2. 150 тыс антитоксических единиц сыворотки противоклостридиальной. Вводится капельно, на физиологическом растворе, в соотношении 1 к 5.
| | | следующая лекция ==> | |
| Лечение. Выделение анаэробов в лаборатории | | | Лекция №10: Закрытые травмы головного и спинного мозга |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Простейшим способом, предотвращающим дополнительное инфицирование раны и развитие раневой инфекции является своевременно и правильно наложенная повязка, качественная транспортная иммобилизация при тяжелых повреждениях, предупреждение переохлаждения раненого, своевременной транспортировки в зимнее время.
Важным профилактическим мероприятием против раневой инфекции являются проводимые личному составу прививки. При ранениях, ожогах и отморожениях следует возможно быстрее ввести профилактически столбнячный анатоксин. Для предупреждения гнойной инфекции и газовой гангрены применяют антибиотики.
Надежным способом профилактики раневой инфекции является своевременная хирургическая обработка раны с удалением попавших в рану инородных тел и омертвевших тканей. Чем скорее будет эвакуирован с поля боя раненый Эффективность хирургической обработки ран в немалой степени зависит от того, насколько своевременно и качественно была оказана первая помощь на поле боя и как быстро пострадавший доставлен на этапы медицинской эвакуации.
Виды заживления ран. Небольшие неинфицированные раны могут зажить без нагноения. При этом края раны соединяются и образуется рубец. Такое заживление ран, называемое первичным натяжением, возможно, когда края раны плотно прилегают друг к другу.
При первичном натяжении заживление раны начинается с первых суток путем размножения соединительнотканных клеток и может закончиться в течение 6-8 дней образованием тонкого рубца.
В инфицированной ране, края которой не прилегают друг к другу, полость раны в процессе отторжения и гнойного расплавления омертвевших тканей постепенно заполняется соединительной тканью. Такая ткань, состоящая из молодых соединительнотканных клеток, образующих отдельные гранулы, называется грануляционной. В норме грануляции сочные, зернистые, не кровоточат, отделяют незначительное количество раневого содержимого. Из глубины раны эту ткань замещает рубцовая ткань. С краев кожной раны растет кожный эпителиальный покров. Кожный эпителий, разрастаясь, покрывает грануляции, клетки которых образуют волокнистую соединительную ткань, что приводит к образованию рубца. Таким образом протекает процесс заживления раны вторичным натяжением. Оно продолжается гораздо дольше.
В случае поверхностных повреждений из свернувшейся и засохшей крови и лимфы образуется темно-коричневая корочка-струп. Под ним происходит восстановление поврежденной кожи. Такой вид заживления называют заживлением под струпом. Струп предохраняет рану от вредных воздействий, благодаря своему строению отсасывает раневое содержимое. Струп не следует преждевременно снимать, покрывать мазями, дубящими веществами.
Грануляционная ткань очень легко ранима, поэтому даже незначительная механическая или химическая травма (протирание марлей, наложение повязки с гипертоническим раствором натрия хлорида и т. п.) повреждает эту ткань и открывает ворота для раневой инфекции.
Антисептика и асептика
Было установлено, что в предохранении ран от заражения микробами и в борьбе с раневой инфекцией важное значение имеют антисептика и асептика.
Антисептика - комплекс лечебно-профилактических мероприятий, направленных на уничтожение микробов в ране, другом патологическом образовании или в организме в целом с помощью различных механических, физических, биологических, химических методов и средств. В зависимости от способа применения этих средств различают местную и общую антисептику. В качестве антисептических средств применяют антибиотики, йодную настойку, спирт, перекись водорода, хлорамин и др.
Асептика-это система мероприятий, направленных на предупреждение внедрения возбудителя инфекции в рану, ткани, органы полости тела раненого (больного) при хирургических операциях, перевязках и других лечебно-диагностических процедурах.
Для соблюдения асептики необходимо, чтобы соприкасающиеся с тканями организма предметы не содержали на себе микробов. Такие материалы и предметы называются стерильными. Полное уничтожение микроорганизмов на медицинских инструментах, в перевязочном материале и других предметах называется стерилизацией.
Надежным способом стерилизации медицинского имущества является применение высокой температуры (горячий сухой воздух, кипящая вода, водяной пар под давлением, пламя). Для обеззараживания кожных покровов в окружности раны, некоторых хирургических инструментов (портящихся от воздействия высокой температуры) и других объектов используются антисептические средства. Кроме того, в целях антисептики применяются ультрафиолетовое облучение, ионизирующее излучение, ультразвук и т. д. Кипячение применимо лишь при невозможности использовать другие способы антисептики.
Простейшим способом, предотвращающим дополнительное инфицирование раны и развитие раневой инфекции является своевременно и правильно наложенная повязка, качественная транспортная иммобилизация при тяжелых повреждениях, предупреждение переохлаждения раненого, своевременной транспортировки в зимнее время.
Важным профилактическим мероприятием против раневой инфекции являются проводимые личному составу прививки. При ранениях, ожогах и отморожениях следует возможно быстрее ввести профилактически столбнячный анатоксин. Для предупреждения гнойной инфекции и газовой гангрены применяют антибиотики.
Надежным способом профилактики раневой инфекции является своевременная хирургическая обработка раны с удалением попавших в рану инородных тел и омертвевших тканей. Чем скорее будет эвакуирован с поля боя раненый Эффективность хирургической обработки ран в немалой степени зависит от того, насколько своевременно и качественно была оказана первая помощь на поле боя и как быстро пострадавший доставлен на этапы медицинской эвакуации.
Виды заживления ран. Небольшие неинфицированные раны могут зажить без нагноения. При этом края раны соединяются и образуется рубец. Такое заживление ран, называемое первичным натяжением, возможно, когда края раны плотно прилегают друг к другу.
При первичном натяжении заживление раны начинается с первых суток путем размножения соединительнотканных клеток и может закончиться в течение 6-8 дней образованием тонкого рубца.
В инфицированной ране, края которой не прилегают друг к другу, полость раны в процессе отторжения и гнойного расплавления омертвевших тканей постепенно заполняется соединительной тканью. Такая ткань, состоящая из молодых соединительнотканных клеток, образующих отдельные гранулы, называется грануляционной. В норме грануляции сочные, зернистые, не кровоточат, отделяют незначительное количество раневого содержимого. Из глубины раны эту ткань замещает рубцовая ткань. С краев кожной раны растет кожный эпителиальный покров. Кожный эпителий, разрастаясь, покрывает грануляции, клетки которых образуют волокнистую соединительную ткань, что приводит к образованию рубца. Таким образом протекает процесс заживления раны вторичным натяжением. Оно продолжается гораздо дольше.
В случае поверхностных повреждений из свернувшейся и засохшей крови и лимфы образуется темно-коричневая корочка-струп. Под ним происходит восстановление поврежденной кожи. Такой вид заживления называют заживлением под струпом. Струп предохраняет рану от вредных воздействий, благодаря своему строению отсасывает раневое содержимое. Струп не следует преждевременно снимать, покрывать мазями, дубящими веществами.
Грануляционная ткань очень легко ранима, поэтому даже незначительная механическая или химическая травма (протирание марлей, наложение повязки с гипертоническим раствором натрия хлорида и т. п.) повреждает эту ткань и открывает ворота для раневой инфекции
Причины и признаки состояний, требующих проведения неотложных реанимационных мероприятий
Неотложными состояниями называются патологические изменения в организме, вызывающие быстрое ухудшение состояния пострадавшего и, при отсутствии немедленной медицинской помощи, несущие в себе угрозу для жизни пострадавшего или больного.
К неотложным состояний, требующих проведения реанимационных мероприятий относятся:
- нарушения дыхания (утопление, асфиксия вследствие попадания инородных тел);
- кровотечения из магистральных сосудов;
- аллергические состояния (анафилактический шок);
- электротравма, поражение молнией;
- тепловой и солнечный удар.
Во всех перечисленных случаях пострадавший может быть без сознания, поэтому следует четко усвоить алгоритм оказания первой помощи при неотложных состояниях.
1 этап - устранение действия (причины) поражающего фактора (извлечение утопленного из воды, удаление инородного тела из дыхательных путей, остановка кровотечения, устранение действия аллергена, предотвращение воздействия электрического тока).
2 этап - оценка состояния пострадавшего и, при необходимости, начало реанимационных мероприятий.
3 этап - после стабилизации состояния пострадавшего - поддержание жизнедеятельности, продолжение терапии и госпитализация пострадавшего.
Правила и техника непрямого массажа сердца и искусственного дыания.Для поддержания кровообращения необходимо проводить непрямой массаж сердца (рис. 8).

Рис. 8. Непрямой массаж сердца
Для этого больного следует уложить на спину на твердой поверхности (земля, пол, каталка, щит, специальная подкладка на койке).
Оказывающий помощь находится с любой стороны от него и кладет кисть ладонной поверхностью на нижнюю треть грудины на 2–3 поперечника пальца выше основания мечевидного отростка так, чтобы поперечная ось кисти соответствовала продольной оси грудины. Ладонь второй руки накладывают на тыл первой, чтобы усилить давление. Надавливание на грудину производят ладонной поверхностью кисти, причем пальцы ее не должны касаться поверхности груди.
Давление на грудину осуществляют толчком строго вертикально выпрямленными в локтевых суставах руками, главным образом, за счет тяжести тела оказывающего помощь. При этом делают толчки (60–80 в минуту) с таким усилием (30–40 кг), чтобы у взрослого грудина смещалась в сторону позвоночника на 4–5 см, после чего быстро прекращают давление, не отрывая рук от грудины. При нажатии на грудину сердце сдавливается между ней и позвоночником, а кровь из его камер поступает в сосуды большого и малого круга кровообращения. В период прекращения надавливания кровь пассивно заполняет камеры сердца. В последнее время считают, что в поддержании кровообращения при закрытом массаже сердца основное значение имеет не непосредственное сжатие сердца, а колебания внутригрудного давления.
Во избежание переломов ребер нельзя смещать руки с грудины и надавливать на ребра. Смещение рук при массаже ниже или выше рекомендуемой точки может привести к переломам грудины.
Успех реанимации в. немалой степени зависит не только от раннего ее начала, но и от строгой координированности действий лиц, оказывающих помощь.
Если на месте происшествия оказывается один, кто может обеспечить помощь, то он проводит реанимационные мероприятия, чередуя 2 вдоха с 15 толчками массажа сердца.
В случаях, когда оказывающих помощь 2 и более человек, один из них берет роль старшего и координирует действия остальных (рис.9). При этом один обеспечивает проходимость дыхательных путей и ИВЛ, а также контролирует эффективность массажа сердца. Второй осуществляет массаж сердца, делая 5 толчков массажа на одно вдувание воздуха. При этом следует обеспечить согласованность: толчок при массаже сердца производится сразу же после окончания очередного вдувания воздуха при ИВЛ, а вдувание начинается сразу после окончания 5-го нажатия на грудину при массаже сердца.
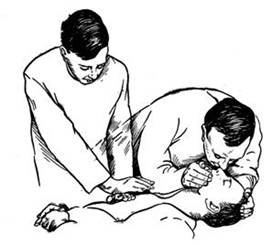
Рис. 9. Искусственное дыхание и непрямой массаж сердца
Об эффективности массажа сердца и ИВЛ в процессе реанимации свидетельствуют следующие признаки:
· отчетливая пульсация магистральных артерий (сонная, подвздошная);
· сужение зрачков и восстановление глазных рефлексов;
· нормализация окраски кожных покровов;
· восстановление самостоятельного дыхания;
· восстановление сознания при своевременно начатой реанимации.
При необходимости массаж сердца и ИВЛ продолжают непрерывно во время транспортировки больного в лечебное учреждение.
Начав реанимацию, нужно обязательно остановить наружное кровотечение, если оно возникает, любым доступным методом (жгут, пальцевое прижатие сосуда, давящая повязка). Во время реанимации для увеличения притока венозной крови к сердцу и улучшения мозгового кровотока, особенно при кровопотере, целесообразно приподнять ноги или вообще придать больному положение с опущенным головным концом.
Четких и ранних критериев перехода клинической смерти в биологическую нет. Абсолютно достоверными признаками наступления биологической смерти являются: окоченение мышц и трупные пятна, однако они появляются поздно. В сомнительных случаях можно ориентироваться на 30-минутный от начала проведения период безуспешной реанимации.
Читайте также:


