Лимфаденопатия при системной красной волчанке
Увеличение лимфатических узлов, обычно лишь умеренной степени, часто наблюдается при системной красной волчанке.
Эта реакция естественна при болезни, характеризующейся избыточным образованием антител и увеличением числа плазматических клеток.
Уже Kaposi (1872) описывал у 29-летней женщины увеличение лимфатических узлов, причем шейные узлы были величиной до кулака. В отдельных случаях были обнаружены или плотные, безболезненные, двусторонние увеличенные паховые лимфатические узлы, или шейный аденит с припуханием затылочных лимфатических узлов.
При тщательном исследовании увеличение лимфатических узлов, особенно значительное в периоды выраженной активности процесса у больных, не подвергавшихся гормональной терапии определялось у 78 % из них. Необходимо подчеркнуть, что по наблюдениям последних лет полиадения является одним из ранних признаков системной красной волчанки. Так, у ряда больных, обследованных в начале болезни, поражение суставов, как правило, сопровождалось генерализованной или регионарной аденопатией.
Г.А. Раевская отмечала лимфаденопатию у 15 из 17 больных, А.В. Иванова — у 30 из 37. В больших сводках частота увеличения лимфатических узлов составляет обычно 30-70 %. Так, Harvey системное увеличение лимфатических узлов отмечал у ⅓ больных; регионарно поражались чаще шейные и подмышечные. По Armz-Cruz и др. (1958), лимфатические узлы увеличены почти у половины больных. Fox (1943) полиадению находил у 66,7% из 280 больных.
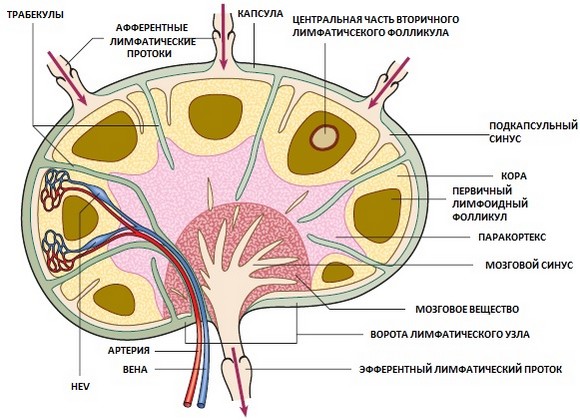
Строение лимфатического узла
Особенное внимание стоит обратить на кубитальные узлы, подкрыльцовые, шейные, паховые и др. Редко обнаруживается увеличение подбородочных, затылочных лимфатических узлов, лимфатических узлов брюшной полости. Как правило, лимфатические узлы не обращают на себя внимания самих больных, они мягкой или эластической консистенции, подвижные, шаровидной или овальной формы (например, кубитальные), увеличение обычно двустороннее, без явлений периаденита, не сопровождается воспалительными явлениями, лимфатические узлы не чувствительны или слабо чувствительны при ощупывании, не размягчаются, не дают свищей (как, впрочем, и в других случаях системной лимфаденопатии). Под влиянием стероидной терапии увеличенные лимфатические узлы могут быстро сократиться, что обычно сопровождается и тенденцией к нормализации белковой формулы сыворотки крови. При обратном развитии увеличенных лимфатических узлов не остается и фиброзных образований.
В ряде случаев, однако, увеличение лимфатических узлов, особенно шейных, может быть чрезмерным. Узлы могут долго оставаться гиперплазированными и прорываться в дальнейшем наружу с отторжением некротической массы.
Тареев Е.М. и его коллеги наблюдали больную 14 лет с зудящей эритемой на лице, выраженными трофическими расстройствами, артральгиями, не правильной лихорадкой, рецидивирующей пневмонией, полисерозитом (плеврит, перикардит, асцит), поражением почек, увеличением печени, селезенки и лимфатических узлов до величины грецкого ореха. Предполагали туберкулез, лимфогранулематоз, затем системную красную волчанку.
При гистологическом исследовании шейного лимфатического узла обнаружена гиперплазия лимфаденоидной ткани. В дальнейшем наблюдалось периодическое обострение шейного лимфаденита. Больная умерла при нарастающих явлениях кахексии, трофических расстройств.
На вскрытии диагноз системной красной волчанки был подтвержден. Помимо поражения кожи, обнаружен распространенный лимфаденит, гиперплазия селезенки и периспленит, жировая дистрофия печени, мышцы сердца, нефрит с нефротическим компонентом, сливная правосторонняя пневмония, истощение, пролежни.
При микроскопическом исследовании лимфатических узлов выявлена картина неспецифического воспаления аллергического характера, в шейном лимфатическом узле — неспецифическая гиперплазия, участки некроза, васкулиты.
В отдельных случаях системной красной волчанки лимфаденопатия (аденомегалия) наряду с увеличением печени и селезенки также приводила к ошибочному диагнозу лимфогранулематоза (Armaz-Cruz и др., 1958), что более обычно для ревматоидного артрита.
Появление полиадении, особенно увеличение шейных и кубитальных лимфатических узлов, у больных дискоидной красной волчанкой часто предвещает генерализацию болезни.
В то же время следует иметь в виду, что увеличение лимфатических узлов, особенно шейных, может быть у больных системной красной волчанкой, как и больных ревматоидным артритом, за счет туберкулезного казеоза. Например, среди больных Тареева Е.М. в ранних наблюдениях у 6 был туберкулез лимфатических узлов.

Пальпация лимфатических узлов
Таким образом, лимфаденопатия — один из весьма частых и сравнительно ранних признаков системной красной волчанки, с определенным морфологическим субстратом. В последнее время, в связи с широким распространением стероидно-резохиновой терапии, лимфаденопатия наблюдается, несомненно, реже, а лимфаденомегалия только в запущенных, долго не леченных случаях.
Из общих признаков ранними при системной красной волчанке обычно являются лихорадка (или субфебрилитет), недомогание, необъяснимая усталость; несколько позже появляются трофические расстройства, исхудание и кахексия.
В норме у взрослых паховые узлы могут пальпироваться, а их размеры достигают обычно 1,5—2 см. В других участках тела меньший размер лимфатических узлов обусловлен перенесенной инфекцией: они могут соответствовать норме. Необходимость в обследовании больного с увеличением лимфатических узлов возникает в тех случаях, когда у него обнаруживают новые узлы (один или более) диаметром 1 см и более и врачу неизвестно, связано ли их появление с ранее установленной причиной. Однако это не вполне устойчивый критерий, и при определенных условиях вновь появляющиеся множественные или единичные узлы не могут гарантировать соответствующий результат обследования. К основным факторам, определяющим диагностическую ценность факта увеличения лимфатических узлов, относятся: 1) возраст больного; 2) физикальные характеристики лимфатического узла; 3) локализация узла; 4) клинический фон, ассоциированный с лимфаденопатией. Обычно лимфаденопатия отражает процесс заболевания скорее у взрослых, чем у детей, так как последние реагируют на минимальные стимулы лимфоидной гиперплазией. У больных в возрасте до 30 лет лимфаденопатия доброкачественна примерно в 80% случаев, у больных в возрасте старше 50 лет она доброкачественна лишь в 40% случаев.
Клинические характеристики периферических лимфатических узлов играют особую роль. При лимфоме они обычно подвижны, плотные, спаяны один с другим и безболезненны. Узлы, вовлекаемые в процесс при метастазировании карциномы, обычно плотные и фиксируются к прилежащей ткани. При острых инфекциях пальпируемые узлы болезненны, расположены асимметрично, спаяны, при этом возможно развитие эритематоза кожных покровов.
Не менее важны и клинические проявления, ассоциированные с лимфаденопатией. Так, известен случай, когда у студента младшего курса колледжа лихорадочное состояние сопровождалось увеличением лимфатических узлов, что расценили как синдром инфекционного мононуклеоза. У гомосексуалистов, больных гемофилией, а также при длительном внутривенном введении лекарственных средств системная лимфаденопатия рассматривается как синдром приобретенного иммунодефицита (СПИД, AIDS), или AIDS-подобный синдром.
Локализация увеличенных лимфатических узлов может оказаться важным критерием при диагностике заболеваний. Задние шейные узлы часто увеличиваются при инфекции волосистой части кожи головы, токсоплазмозе и краснухе, в то время как увеличение передних (околоушные) предполагает инфекцию век и конъюнктивальной оболочки. При лимфоме в процесс могут вовлекаться все группы шейных узлов, в том числе задние околоушные и затылочные. Нагноение увеличенных шейных узлов происходит при микобактериальном лимфадените (скрофула, или туберкулезный шейный лимфаденит). Одностороннее увеличение шейных или нижнечелюстных лимфатических узлов предполагает лимфому или опухоль нелимфоидной природы в области головы и шеи. Надключичные и расположенные в области лестничной мышцы лимфатические узлы обычно увеличиваются в связи с метастазированием опухоли, локализованной в грудной полости или в желудочно-кишечном тракте .или в связи с лимфомой. Узел Вирхова представляет собой увеличенный слева надключичный лимфатический узел, инфильтрированный клетками метастазирующей опухоли, как правило, происходящей из желудочно-кишечного тракта. Одностороннее увеличение эпитрохлеарного узла обусловлено инфекцией кисти руки, двустороннее его увеличение связано с саркоидозом, туляремией или вторичным сифилисом.
Односторонняя аксиллярная аденопатия (увеличение подмышечных лимфатических узлов) может встретиться при грудной карциноме, лимфоме, инфекции рук, болезни от кошачьих царапин и бруцеллезе.
Двустороннее увеличение паховых узлов может свидетельствовать о венерическом заболевании, однако паховая лимфогранулема (lymphogranuloma venereum) и сифилис сопровождаются односторонней паховой аденопатией. Прогрессивное увеличение пахового лимфатического узла, без явных признаков инфекции предполагает злокачественную опухоль. Вовлечение в процесс бедренного лимфатического узла свидетельствует о пастереллезе и лимфоме.
К симптомам, вызывающим подозрение на расширение лимфатических узлов корня лёгкого или в области средостения, относятся кашель или затрудненное дыхание, обусловленные сдавлением дыхательных путей, рецидивирующее сдавление нерва гортани, что сопровождается охриплостью голоса, паралич диафрагмы, дисфагия со сдавлением пищевода, припухлость шеи, лица или области плеча в результате сдавления верхней полой или надключичной вены. Двусторонняя аденопатия средостения наиболее типична для лимфомы, особенно для узлового склероза по типу болезни Ходжкина. Односторонняя прикорневая аденопатия указывает на высокую вероятность развития метастазирующей карциномы (обычно легкого), в то время как двусторонняя чаще бывает доброкачественной и связана с саркоидозом, туберкулезом и системной грибковой инфекцией. Бессимптомная двусторонняя прикорневая аденопатия или связанная с узловатой эритемой или увеитом почти всегда обусловлена саркоидозом. Связь двусторонней прикорневой аденопатии с передней медиастинальной массой, плевральным выпотом или легочной массой предполагает новообразование.
Увеличенные забрюшинные и внутрибрюшинные лимфатические узлы обычно не бывают связанными с воспалением, но часто обусловлены лимфомой или другой опухолью. Туберкулез может быть причиной брыжеечного лимфаденита с обширным нагноением, а иногда и обызвествлением лимфатических узлов.
Некоторые заболевания, ассоциированные с увеличением лимфатических узлов, перечислены в табл. 55-1. Их подразделяют на шесть основных категорий: инфекции, болезни иммунной системы, злокачественные опухоли, эндокринные заболевания, болезни накопления липидов и смешанные.
Клинические проявления инфекций весьма разнообразны, поэтому их рассматривают в соответствии с типом инфекционного агента. К наиболее известным вирусным инфекциям, ассоциирующимся с системной лимфаденопатией, относят инфекционный мононуклеоз, вызываемый вирусом Эпстайна — Барр. Ряд других вирусных заболеваний, включая вирусный гепатит, цитомегаловирусную инфекцию, краснуху и грипп, может сопровождаться клиническими синдромами, сходными с обусловленными инфицированием вирусом Эпстайна — Барр. Было установлено, что СПИД вызывает ретоовирус человека, Т-клеточный лимфотропный вирус человека типа III (HTLV III), называемый также вирусом, ассоциированным с лимфаденопатией (LAV). При синдроме HTLV III/LAV-ассоциированной лимфаденопатии в процесс вовлекаются группы шейных, подмышечных и затылочных узлов.
Хронические бактериальные и грибковые инфекции могут вызвать значительное увеличение лимфатических узлов без признаков местного воспаления. Болезнь от кошачьих царапин представляет собой региональный лимфаденит, развившийся примерно через 2 нед после повреждения. Вовлекаемые в процесс лимфатические узлы. обеспечивают дренаж лимфы через участок травмы, что приводит к аденопатии верхней конечности, как правило, в 50% случаев. Первичные грибковые инфекции легких (кокцидиомидомикоз, гистоплазмоз) могут быть причиной прикорневой аденопатии. Острые и хронические заболевания, обусловленные микобактериями, паразитами и спирохетой, при которых возможна иммунная реакция клеточного или гуморального типа, проявляются системным или регионарным увеличением лимфатических узлов. Фактически любое заболевание с иммунной клеточной активацией (системная красная волчанка, ревматоидный артрит, сывороточная болезнь, реакция на лекарственные средства, такие как дифенилгидантоин, ангиоиммунобластная лимфаденопатия) может быть связано с регионарной или системной аденопатией. Увеличение лимфатического узла при опухоли может быть вызвано его вовлечением в опухолевый рост, лимфоидной гиперплазией в ответ на опухоль или тем и другим. Генерализованная лимфоидная гиперплазия может встречаться при гипертиреозе. У больных с болезнью накопления липидов, например с болезнью Гоше или Нимана — Пика, также могут увеличиться лимфатические узлы, особенно внутрибрюшные, что обусловлено скоплением в них нагруженных липидами макрофагов.
Известен ряд заболеваний неясной этиологии, связанных с лимфаденопатией, которая бывает основным проявлением многих из них. При саркоидозе чаще всего увеличиваются лимфатические узлы, особенно в шейной, паховой и плечевой областях. Несмотря на то что гигантская гиперплазия фолликулов отмечается в лимфатических узлах вне грудной области, в 70% случаев в процесс вовлекаются медиастинальные и прикорневые узлы. При синусном гистиоцитозе массивное увеличение шейных узлов, часто связанное с генерализованной лимфаденопатией, сопровождается лихорадкой и лейкоцитозом. У больных с эксфолиативным дерматитом или другими кожными синдромами отмечают увеличение поверхностных лимфатических узлов (так называемый дерматопатический лимфаденит), обычно регрессирующих при разрешении дерматита. Лимфатические узлы вовлекаются в процесс примерно в 30% случаев первичного и вторичного амилоидоза, значительно реже амилоидная лимфаденопатия выступает в качестве главного признака. Механизм увеличения лимфатических узлов при амилоидозе состоит в скоплении внеклеточной массы амилоидных фибрилл, сдавливающих и нарушающих архитектуру узла.
Таблица 55-1. Заболевания, сопровождающиеся увеличением лимфатических узлов
| Болезни | Клинические формы заболеваний |
| Инфекции | Вирусные инфекции [инфекционный гепатит, инфекционный мононуклеоз (цитомегаловирус, Эпстайна—Барр вирус), СПИД, краснуха, ветряная оспа — опоясывающий лишай, оспа] |
| Бактериальные инфекции (стрептококковые, стафилококковые, бруцеллез, туляремия, листериоз, пастереллез, гемофилии, болезнь от кошачьих царапин) | |
| Грибковые инфекции (кокцидиоидомикоз, гистоплазмоз) | |
| Хламидиоз (трахома) | |
| Инфекции, вызванные микобактериями (туберкулез, лепра) | |
| Паразитарные инфекции (трипаносомоз, микрофилариоз, токсоплазмоз) | |
| Инфекции, вызванные спирохетой [сифилис, фрамбезия, эндемический (тропический) сифилис, лептоспироз] | |
| Болезни иммунной системы | Ревматоидный артрит |
| Системная красная волчанка | |
| Дерматомиозит | |
| Сывороточная болезнь | |
| Реакция на лекарственные средства (дифенилгидантоин, гидралазин, аллопуринол) | |
| Ангиоиммунобластная лимфаденопатия | |
| Злокачественные новообразования | Болезни крови (ходжкинская лимфома, острый и хронический, Т- и В-, миелоидный и моноцитарный лейкоз, лимфома, злокачественный гистиоцитоз) |
| Метастазы опухоли в лимфатический узел (меланома, саркома Капоши, нейробластома, семинома, опухоль легкого, молочной железы, предстательной, почек, головы и шеи, желудочно-кишечного тракта) | |
| Эндокринные болезни | Гипертиреоз |
| Болезни накопления липи-дов | Синдромы Гоше и Нимана—Пика |
| Комбинированные состоя | Гигантская гиперплазия фолликулов лимфатическо |
| ния, болезни неясной | Го узла |
| Этиологии | Синусный гистиоцитоз |
| Дерматопатический лимфаденит | |
| Саркоидоз | |
| Амилоидоз | |
| Кожно-слизистый синдром ., | |
| Лимфоматоидный гранулематоз | |
| Многоочаговый, обусловленный островковыми клетками (Лангерганса; эозинофильный) гранулематоз |
Лимфоматоидный гранулематоз характеризуется ангиоцентрическими и ангиовазивными полиморфными клеточными инфильтратами, состоящими из атипичных лимфоцитов и макрофагов, в разных органах (легкие, кожа, ЦНС). Болезнь проявляется как воспалительным гранулематозным, так и лимфопролиферативным процессом с прогрессирующим развитием лимфомы почти в 50% случаев. Лимфаденопатия в стадии предлимфомы встречается в 40% случаев, при этом в процесс вовлекаются основные внутригрудные узлы, в то время как периферическая аденопатия встречается значительно реже (в 10% случаев).
Ангиоиммунобластная лимфаденопатия сопровождается лихорадкой, генерализованной лимфаденопатией, гепатоспленомегалиеи, поликлональной гиперgглобулинемией, а также гемолитической анемией, положительной при пробе Кумбса. Ее не считают злокачественным заболеванием, несмотря на то что у 35% больных она трансформируется в В-клеточную лимфому.
Заболевания, характеризующиеся доброкачественной и злокачественной пролиферацией тканевых макрофагов (гистиоциты) или специализированными клетками, производными клеток костного мозга, называемыми клетками Лангерганса, получили название гистиоцитозов, или гистиоцитоза X. В последнее время этими терминами обозначают ряд заболеваний, в том числе одно- и многоочаговую эозинофильную гранулему, синдром Хенда-Шюллера — Крисчена, болезнь Леттерера — Сиве и опухоль, представленную недифференцированными гистиоцитами. Относительно недавно стали считать, что идентификация клетки Лангерганса в качестве преобладающей в эозинофильной гранулеме указывает на ускоренное обратное развитие этих синдромов.
Классическая триада синдрома Хенда-Шюллера—Крисчена (экзофтальм, несахарный диабет, деструкция костей черепа) встречается у 25 /о больных с многоочаговой эозинофильной гранулемой, но может встречаться и при злокачественной лимфоме и саркоме. Болезнь Леттерера — Сиве, острый клинический синдром неясной этиологии у детей, проявляется гепатоспленомегалиеи, лимфаденопатией, геморрагическим диатезом, анемией (как правило, несемейной), генерализованной гиперплазией тканевых макрофагов в разных органах. В настоящее время существует мнение, что болезнь Леттерера — Сиве представляет собой необычную форму злокачественной лимфомы и отличается от эозинофильной гранулемы.
Гистологически было выявлено, что гранулематоз, обусловленный клетками Лангерганса, представлен скоплениями зрелых эозинофилов и собственно клетками Лангерганса. Последние относятся к клеткам костного мозга и в норме распределены среди эпидермальных клеток кожи и реже в В-клеточнои зоне лимфатического узла, а также мозгового слоя вилочковой железы. Клетки Лангерганса содержат особые цитоплазматические гранулы (гранулы Бирбека), АТФ и a-нафтилацетатэкстразу. Поверхностными маркерами служат антигены II класса главного комплекса гистосовместимости (la-подобные) и Т6-антиген, экспрессируемый также на незрелые тимоциты кортикального слоя вилочковой железы.
Одноочаговый эозинофильный гранулематоз— доброкачественное заболевание детей и подростков, преимущественно мальчиков. Иногда заболевают лица в возрасте 60—70 лет. В этом случае появляется солитарный остеолитический очаг в области бедра, черепа, позвонков, ребер, иногда костей малого таза. Поскольку соответствующие лабораторные аномалии при этом практически не встречаются, диагноз одноочагового, обусловленного клетками Лангерганса, гранулематоза устанавливают на основании данных биопсии участка лизиса костной ткани. Методом выбора при лечении служит иссечение или выскабливание пораженной ткани. В редких случаях, когда рана расположена в недоступной области, например в области шейных позвонков, назначают облучение в умеренных дозах (300—600 рад). После первичного сканирования и радиографического исследования костей с целью определения стадии заболевания необходимо обследование с 6-месячными интервалами в течение 3 лет. Если в течение 12 мес после установления диагноза дополнительных нарушений не регистрируют, то дальнейшее развитие процесса маловероятно.
Многоочаговый, обусловленный клетками Лангерганса (эозинофильный) гранулематоз обычно встречается в детском возрасте. Он характеризуется множественными поражениями костей, включая и не вполне типичные, расположенные в области стоп и кистей.
Преходящие или постоянные проявления несахарного диабета, обусловленного гранулематозным процессом в гипоталамусе, отмечаются у 1/3 больных, у 20% развивается гепатомегалия, у 30% — спленомегалия и у половины происходит очаговое или генерализованное увеличение лимфатических узлов. В процесс могут вовлекаться кожа, женские половые органы, десны, легкие, вилочковая железа. Диагностическую ценность имеет биопсия, поскольку лабораторные методы исследования редко помогают установить диагноз. Несмотря на то что заболевание в целом доброкачественное, наиболее эффективным лечением служат небольшие или умеренные дозы метотрексата, преднизолона или, винбластина, что, как правило, сопровождается регрессией процесса.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Исследуем причины и методы лечения системной красной волчанки, трудного диагностируемого аутоиммунного заболевания, симптомы которого возникают внезапно и могут привести к инвалидности и даже смерти в течение десяти лет.
Что такое системная красная волчанка
Системная красная волчанка – это сложное хроническое воспалительное заболевание аутоиммунного характера, которое влияет на соединительную ткань. Поэтому оно атакует различные органы и ткани, имеет системный характер.

Воспалительная реакция, которую приносит заболевание, влияет на функции пораженных органов и тканей, и если болезнь не контролировать, то она может привести к их уничтожению.
Обычно, заболевание развивается медленно, но может также возникнуть очень внезапно и развиваться как форма острой инфекции. Системная красная волчанка, как уже упоминалось, является хронической болезнью, от которой не существует лечения.
Её развитие является непредсказуемым и протекает с чередованием ремиссий и обострений. Современные методы лечения, хотя и не гарантируют полного излечения, дают возможность контролировать заболевания и позволяют больному вести почти обычную жизнь.
Наиболее подверженных риску развития заболевания представители этнических групп африканских стран Карибского бассейна.
Причины волчанки: известны только факторы риска
Все причины, которые ведут к развитию системной красной волчанки, – неизвестны. Предполагается, что не существует одной конкретной причины, а к заболеванию приводит комплексное влияние различных причин.
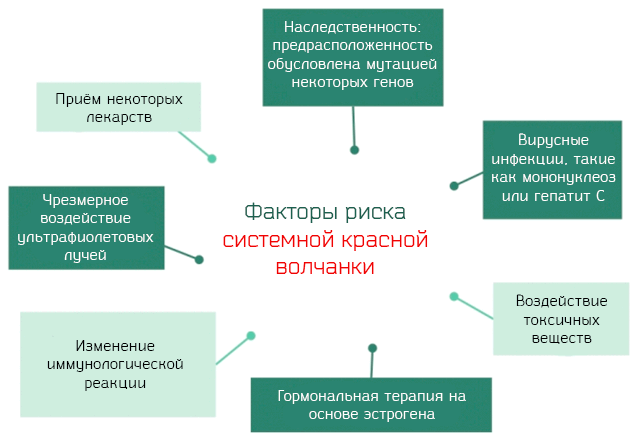
Однако, известны факторы, предрасполагающие к заболеванию:
Конечно, обладание генами, которые предрасполагают к развитию системной красной волчанки, ещё не гарантирует развитие заболевания. Существуют некоторые условия, которые действуют как спусковой крючок. Эти условия относятся к числу факторов риска развития системной красной волчанки.
Опасности окружающей среды. Таких факторов много, но все связаны со взаимодействием человека и окружающей среды.
Наиболее распространенными являются:
- Вирусные инфекции. Мононуклеоз, парвовирус B19, ответственный за кожную эритему, гепатита C и другие, могут вызвать системную красную волчанку у генетически предрасположенных лиц.
- Воздействие ультрафиолетовых лучей. Где ультрафиолетовые лучи – это электромагнитные волны, не воспринимаемые человеческим глазом, с длиной волны меньше, чем фиолетовый свет, и с более высокой энергией.
- Лекарства. Существует множество препаратов, как правило, используемых при хронических заболеваниях, которые могут вызвать системную красную волчанку. В эту категорию можно отнести около 40 препаратов, но наиболее распространенными являются: изониазид, используется для лечения туберкулеза, идралазин для борьбы с гипертонией, хинидиназин, используемый для лечения аритмических заболеваний сердца и др.
- Воздействие токсичных химических веществ. Наиболее распространенными являются трихлорэтилен и пыли кремнезема.
Гормональные факторы. Многие соображения заставляют нас думать, что женские гормоны и, в частности, эстроген играют важную роль в развитии болезни. Системная красная волчанка – это типичная для женщин болезнь, которая, обычно, появляется в годы полового развития. Исследования, проведенные на животных, показали, что лечение с помощью эстрогена вызывает или ухудшает симптомы волчанки, в то время как лечение мужскими гормонами улучшает клиническую картину.
Нарушения в иммунологических механизмах. Иммунная система, в нормальных условиях, не атакует и защищает клетки организма. Это регулируется с помощью механизма, который известен под названием иммунологической толерантности в отношении аутологичных антигенов. Процесс, который регулирует всё это, чрезвычайно сложный, но, упростив его, можно сказать, что в процессе развития иммунной системы, под влиянием лимфоцитов, могут появиться аутоиммунные реакции.
Симптомы и признаки волчанки
Трудно описать общую клиническую картину системной красной волчанки. Причин тому много: сложность заболевания, его развитие, характеризующееся чередованиями периодов длительного покоя и рецедивов, большое количество поражаемых органов и тканей, изменчивость от человека к человеку, индивидуальный прогресс патологии.
Всё это делает системную красную волчанку единственной болезнью, для которой вряд найдётся два полностью идентичных случая. Конечно, это значительно усложняет диагностику заболевания.
Волчанка сопровождается появлением очень расплывчатых и неспецифических симптомов, связанных с возникновением воспалительного процесса, который очень похож на проявление сезонного гриппа:
После начальной стадии и повреждения органов и тканей развивается более специфическая клиническая картина, которая зависит от областей тела, пострадавших от воспалительного процесса, поэтому могут возникнуть наборы симптомов и признаков, показанных ниже.
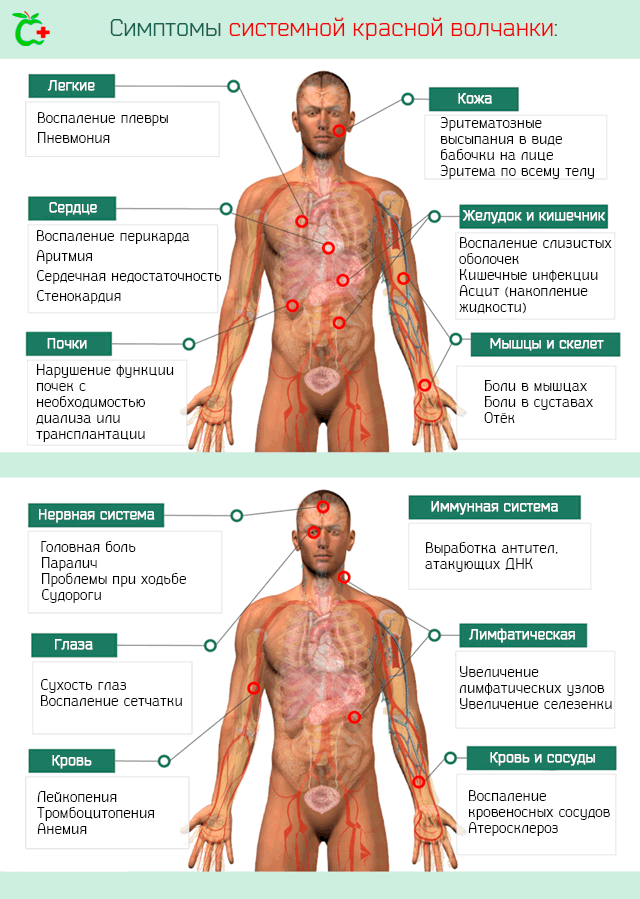
Также страдают слизистые оболочки рта и носа, где могут развиться очень болезненные поражения, которые плохо поддаются лечению.
Иммунная система. Болезнь определяет следующие иммунологических расстройств:
- Положительность на антитела, направленные против ядерных антигенов или против внутренних белков ядра, которые включают в себя ДНК.
- Положительность на антитела против ДНК.
- Положительность на антифосфолипидные антитела. Это категория аутоантител, направленных против белков, которые связывают фосфолипиды. Предполагается, что эти антитела способны даже в условиях тромбоцитопении вмешиваться в процессы свертывания крови и вызывать образование тромба.
Лимфатическая система. Симптомы, которыми характеризуется системная красная волчанка, когда поражает лимфатическую систему, это:
- Лимфаденопатия. То есть увеличение лимфатических узлов.
- Спленомегалия. Увеличенная селезенка.
Почки. Нарушения в работе почечной системы иногда называют волчаночный нефрит. Она может пройти несколько стадий – от легкой до тяжелой. Волчаночный нефрит требует скорейшего лечения, поскольку может привести к потере функции почек с необходимостью диализа и трансплантации.
Сердце. Вовлечение сердечной мышцы может привести к развитию различных заболеваний и их симптомов. Наиболее частыми являются: воспаление перикарда (мембрана, которая окружает сердце), воспаление миокарда, серьезная аритмия, нарушения в работе клапанов, сердечная недостаточность, стенокардия.
Кровь и кровеносные сосуды. Наиболее ощутимым следствием воспаления кровеносных сосудов является затвердение артерий и преждевременное развитие атеросклероза (образования бляшек на стенках сосудов, что сужает просвет и препятствует нормальному току крови). Этому сопутствует стенокардия, а в тяжелых случаях инфаркта миокарда.
Тяжелая системная красная волчанка влияет на концентрацию клеток крови. В частности, большой может иметь:
- Лейкопению – снижение концентрации лейкоцитов, вызванное, в основном, уменьшением лимфоцитов.
- Тромбоцитопению – снижение концентрации тромбоцитов. В связи с этим возникают проблемы со свертыванием крови, что может привести к серьезным внутренним кровотечением. В некоторых случаях, а именно у тех пациентов, у которых из-за болезни появляются антитела к фосфолипидам, ситуация диаметрально противоположная, то есть высокий уровень тромбоцитов, что ведёт к риску развития флебита, эмболии, инсульта и др.
- Анемия. То есть низкая концентрация гемоглобина в результате снижения количества циркулирующих в крови эритроцитов.
Легкие. Системная красная волчанка может вызвать воспаление плевры и легких, а затем плеврит и пневмонию с соответствующей симптоматикой. Также возможно скопление жидкости на уровне плевры.
Желудочно-кишечный тракт. Больной может иметь желудочно-кишечные боли из-за воспаления слизистых оболочек, которые покрывают внутренние стенки, кишечные инфекции. В тяжелых случаях воспалительный процесс может привести к перфорации кишечника. Также возможны скопления жидкости в брюшной полости (асцит).
Центральная нервная система. Заболевание может вызвать как неврологическую, так и психиатрическую симптоматику. Очевидно, что неврологическая симптоматика является наиболее грозной и, в определенных ситуациях, может поставить под серьезную угрозу саму жизнь пациента. Основным неврологическим симптомом является головная боль, но могут возникнуть паралич, трудности при ходьбе, судороги и эпилептические припадки, накопление жидкости во внутричерепной полости и увеличение давления, и др. Психиатрические симптомы включают расстройства личности, расстройства настроения, тревожность, психоз.
Глаза. Наиболее распространенным симптомом является сухость глаз. Также могут возникнуть воспаления и нарушения функции сетчатки, но эти случаи редки.
Диагностика аутоиммунного заболевания
Из-за сложности заболевания и неспецифичности симптомов диагностировать системную красную волчанку очень трудно. Первое предположение в отношении диагноза формулируется, как правило, врачом общей практики, окончательное подтверждение дают иммунолог и ревматолог. Именно ревматолог затем осуществляет контроль за пациентом. Также, учитывая большое количество повреждаемых органов, может потребоваться помощь кардиолога, невролога, нефролога, гематолога и так далее.
Сразу скажу, что ни один тест не может, сам по себе, подтвердить наличие системной красной волчанки. Заболевание диагностируется путём объединения результатов нескольких исследований, а именно:
- Анамнестическая история пациента.
- Оценка клинической картины и, следовательно, симптомов, испытываемых пациентом.
- Результаты некоторых лабораторных тестов и клинических исследований.
В частности, могут быть предписаны следующие лабораторные испытания и клинические исследования:
Анализ мочи. Используется для выявления белка в моче, чтобы получить полную картину функционирования почек.
Рентген грудной клетки для исследования на наличие воспаления легких или плевры.
Эходоплерография сердца. Чтобы убедиться в правильной работе сердца и его клапанов.
Терапия системной красной волчанки
Лечение системной красной волчанки зависит от степени выраженности симптомов и конкретных пораженных органов, и, таким образом, доза и вид препарата является предметом постоянного изменения.
В любом случае, обычно используют следующие лекарства:
- Все нестероидные противовоспалительные препараты. Служат для того, чтобы снять воспаление и боль, снизить жар. Тем не менее, они имеют побочные эффекты, если принимать их в течение длительного времени и в высоких дозах.
- Кортикостероиды. Имеют большую эффективность в качестве противовоспалительных средств, но побочные эффекты очень серьёзные: увеличение веса, гипертония, сахарный диабет и потеря костной массы.
- Иммунодепрессанты. Препараты, которые подавляют иммунный ответ и используются при строгих формах системной красной волчанки, которая затрагивает жизненно важные органы, такие как почки, сердце, центральная нервная система. Они эффективны, но имеют много опасных побочных эффектов: увеличение риска развития инфекций, повреждение печени, бесплодие и увеличения вероятности развития рака.
Риски и осложнения волчанки
Осложнения от системной красной волчанки связаны с теми нарушениями, к которым приводит повреждение затронутых заболеванием органов.
Также к осложнением следует добавить дополнительные проблемы, вызванные побочными эффектами терапии. Например, если патология затрагивает почки, в долгосрочной перспективе может развиваться почечная недостаточность и необходимость диализа. Кроме того, нефрологическую волчанку следует держать строго под контролем, и поэтому есть необходимость в иммуносупрессивной терапии.
Системная красная волчанка является хроническим заболеванием, от которого не существует никакого лечения. Прогноз зависит от от того, какие органы и в какой степени повреждены.
Конечно, хуже, когда вовлечены жизненно важные органы, такие как сердце, мозг и почки. К счастью, в большинстве случаев, симптоматика заболевания довольно сдержанная, и современные методы лечения могут справиться с заболеванием, что позволяет пациенту вести почти нормальный образ жизни.
В любом случае, если ребенок выживает после родов, симптомы системной красной волчанки сохранятся не более 2 месяцев, пока в крови младенца будут присутствовать антитела матери.
Читайте также:


