Лечение онихомикозов и микозов стоп
Каковы клинические признаки наиболее распространенных микозов кожи и ногтей? Каковы подходы к их лечению? Грибковые инфекции кожи, волос и ногтей относят к группе поверхностных микозов. В то же время поражения
 |
Грибковые инфекции кожи, волос и ногтей относят к группе поверхностных микозов. В то же время поражения кожи могут наблюдаться и при подкожных, и при глубоких микозах, что происходит намного реже. Около половины из 400 с лишним возбудителей микозов вызывают инфекции кожи.
Современные классификации выделяют различные поверхностные микозы в зависимости от локализации поражения либо от вида (группы) возбудителя.
Микозы стоп (Tinea pedis) распространены повсеместно и встречаются чаще, чем любые другие микозы кожи. По разным данным, ими страдает до 1/5 всего населения. Главным возбудителем микоза стоп является T. rubrum, гораздо реже микоз стоп вызывают T. mentagrophytes var.interdigitale, еще реже — другие дерматофиты. Микозы стоп, обусловленные T. rubrum и T. Mentagrophytes, имеют особенности эпидемиологии и клинической картины. В то же время возможны варианты микоза стоп, типичные для одного возбудителя, но вызванные другим.
Заражение микозом стоп, обусловленным T. mentagrophytes (эпидермофития стоп), чаще происходит в местах общественного пользования — спортивных залах, банях, саунах, бассейнах. При эпидермофитии стоп обычно наблюдается межпальцевая форма Tinea pedis. В 3-й, 4-й, иногда в 1-й межпальцевой складке появляется трещина, по краям окаймленная белыми полосками мацерированного эпидермиса, на фоне окружающей эритемы. Эти явления могут сопровождаться неприятным запахом (особенно при присоединении вторичной бактериальной инфекции) и, как правило, болезненны. В ряде случаев поражается окружающая кожа и ногти ближайших пальцев стопы (I и V). T. mentagrophytes является сильным сенсибилизатором и иногда вызывает везикулезную форму микоза стоп. В этом случае на пальцах, в межпальцевых складках, на своде и боковых поверхностях стопы образуются мелкие пузырьки. В редких случаях они сливаются, образуя пузыри (буллезная форма).
В лечении микоза стоп используют как местные, так и системные противогрибковые средства. Местная терапия наиболее эффективна при стертой и межпальцевой формах микоза стоп. Современные антимикотики для местного применения включают кремы (например, ламизил, экзодерил, низорал), аэрозоли (ламизил, дактарин), мази (например, различные препараты клотримазола). Если эти средства недоступны, используют местные антисептики (жидкость Кастеллани, фукорцин и пр.). Продолжительность лечения составляет от двух недель при использовании современных препаратов до четырех — при использовании традиционных средств. При хронической сквамозно-гиперкератотической форме микоза стоп, вовлечении кистей или гладкой кожи, поражении ногтей местная терапия зачастую обречена на неудачу. В этих случаях назначают системные препараты — тербинафин (ламизил, экзифин) — по 250 мг в сутки в течение не менее двух недель, итраконазол (орунгал) — по 200 мг два раза в день в течение одной недели. При поражении ногтей сроки терапии продлеваются. Системная терапия показана и при островоспалительных явлениях, везикуло-буллезных формах инфекции. Наружно в этих случаях используют примочки, растворы антисептиков, аэрозоли, а также комбинированные средства, сочетающие в себе кортикостероидные гормоны и антимикотики (тридерм, лоринден С, кандид Б, микозолон). Показана десенсибилизирующая терапия.
Онихомикозы поражают около 1/10 всего населения и распространены повсеместно. Заболеваемость повышается с возрастом (до 30% после 65 лет), что связано прежде всего с патологией сосудов, ожирением, остеоартропатиями стопы, а также с сахарным диабетом. Основным провоцирующим фактором являются повреждения ногтей и кожи стопы, чаще всего при ношении тесной обуви. Онихомикозы на стопах встречаются в три–семь раз чаще, чем на кистях. Основной возбудитель онихомикозов — T. rubrum. Однако до 1/4 инфекций ногтей может быть вызвано плесневыми и дрожжевыми грибами, устойчивыми к ряду противогрибковых средств.
Выделяют три основные клинические формы онихомикоза: дистально-латеральную, проксимальную и поверхностную, в зависимости от места внедрения возбудителя. Наиболее часто встречается дистальная форма. При этом элементы гриба проникают в ноготь с пораженной кожи в области нарушенного соединения дистального (свободного) конца ногтя и кожи. Инфекция распространяется к корню ногтя, причем для ее продвижения необходимо превосходство скорости роста гриба над скоростью естественного роста ногтя в обратном направлении. Рост ногтя замедляется с возрастом (до 50% после 65-70 лет), в связи с чем онихомикозы и преобладают у пожилых людей. Клинические проявления дистальной формы — утрата прозрачности ногтевой пластинки (онихолизис), проявляющаяся как беловатые или желтые пятна в толще ногтя и подногтевой гиперкератоз, при котором ноготь выглядит утолщенным. При редкой проксимальной форме грибы проникают через проксимальный валик ногтя. Белые или желтые пятна появляются в толще ногтя у его корня. При поверхностной форме онихомикоз представлен пятнами на поверхности ногтевой пластинки. Каждая из форм онихомикоза со временем может привести к поражению всех отделов ногтя, разрушению ногтевой пластинки и утрате функции ногтя. Подобные варианты онихомикоза относят к так называемой тотальной дистрофической форме.
Кандидоз ногтей обычно сопровождается паронихией — воспалением околоногтевого валика. В результате периодических обострений паронихии возникают дистрофические изменения ногтя, проявляющиеся поперечными бороздами на ногтевой пластинке.
Основным средством подтверждения диагноза является микроскопия патологического материала (фрагменты ногтевой пластинки и выскобленный из-под нее материал) и его посев с выделением культуры. Последнее удается далеко не всегда и доступно не всем отечественным лабораториям.
В лечении онихомикозов также используют местную и системную терапию или их сочетание — комбинированную терапию. Местная терапия применима в основном только при поверхностной форме, начальных явлениях дистальной формы или поражениях единичных ногтей. В прочих случаях более эффективна системная терапия. Современные местные средства для лечения онихомикозов включают противогрибковые лаки для ногтей, в частности препарат лоцерил с удобной схемой применения (один раз в неделю). Местная терапия ведется до клинико-микологического излечения. Системная терапия включает препараты тербинафина (ламизил, экзифин в таблетках), итраконазол (орунгал в капсулах) и флуконазол (дифлюкан в капсулах). Препараты тербинафина эффективны при онихомикозе, вызванном дерматофитами T. rubrum и T. mentagrophytes, дифлюкан — дерматофитами и дрожжевыми грибами Candida, а орунгал — при онихомикозе любой этиологии. Ламизил или экзифин назначают по 250 мг в сутки в течение 6 недель и более при онихомикозе кистей и от 12 недель — при онихомикозе стоп. Орунгал назначают в режиме пульс-терапии по 200 мг два раза в сутки в течение одной недели с трехнедельным интервалом, а затем повторяют этот цикл один раз при онихомикозе кистей и не менее двух раз при онихомикозе стоп. Продолжительность лечения любым препаратом зависит от клинической формы онихомикоза, распространенности поражения, степени подногтевого гиперкератоза, пораженного ногтя и возраста больного. Для расчета продолжительности в настоящее время используется специальный индекс КИОТОС [Сергеев А. Ю., 1999]. Комбинированная терапия может быть назначена в тех случаях, когда только системной терапии недостаточно или она имеет большую продолжительность. Эффективной и удобной схемой комбинированной терапии является сочетание препарата дифлюкан (по 150 мг один раз в неделю) с одновременным или последующим назначением лака лоцерил, также один раз в неделю, до клинического излечения.
Микозы гладкой кожи (Tinea corporis s. circinata) встречаются реже, чем микозы стоп или онихомикозы. Как правило, в России они вызываются T. rubrum (руброфития гладкой кожи) или Microsporum canis (микроспория гладкой кожи). Встречаются также зоонозные микозы гладкой кожи, вызванные более редкими видами дерматофитов. Микозы крупных складок (Tinea cruris) вызываются обычно T. rubrum и Epidermophyton floccosum, встречается также кандидоз крупных складок.
Очаги микоза гладкой кожи имеют характерные особенности — кольцевидный эксцентрический рост и фестончатые очертания. За счет того, что в инфицированной коже постепенно сменяются фазы внедрения гриба в новые участки, воспалительной реакции и ее разрешения, рост очагов от центра к периферии выглядит как расширяющееся кольцо. Кольцо образовано валиком эритемы и инфильтрации, в центре его отмечается шелушение. При слиянии нескольких кольцевидных очагов образуется один большой очаг с полициклическими фестончатыми очертаниями. Для руброфитии как правило, поражающей взрослых, характерны распространенные очаги с умеренными явлениями эритемы, при этом у больного можно обнаружить и микоз стоп или кистей, онихомикоз. Для микроспории, как правило поражающей детей, заражающихся от домашних животных, характерны небольшие монетовидные очаги на закрытых участках кожи, нередко — очаги микроспории волосистой части головы.
В некоторых случаях врачи, не распознав микоз гладкой кожи, назначают на очаг эритемы и инфильтрации кортикостероидные мази. При этом воспалительные явления стихают, и микоз принимает стертую форму (так называемый Tinea incognito).
Микозы крупных складок, обусловленные дерматофитами (Tinea cruris), также сохраняют характерные черты: периферический валик, разрешение в центре и полициклические очертания. Наиболее типичная локализация — паховые складки и внутренняя сторона бедра.
Для кандидоза в этой локализации характерны трещины, эрозии и участки мацерированной кожи в глубине складки, сливающиеся эрозии, папулы и пустулы, составляющие очаг поражения, и аналогичные элементы-отсевы по краям очага. Все высыпания в паховой области, как правило, сопровождаются зудом.
В лечении микозов гладкой кожи и складок используют те же принципы, что и в лечении микозов стоп. На изолированные очаги назначают местные противогрибковые средства, при распространенных очагах назначают системные препараты по аналогичным схемам, а при сочетании с поражениями ногтей или волос назначают системную терапию по схемам, принятым для этих локализаций. Лечение местными препаратами ведется до клинико-микологического излечения, после чего добавляется еще одна неделя.
Разноцветный (отрубевидный) лишай вызывает гриб Pityrosporum orbiculare (син. Malassezia furfur). Заболевание распространено в жарких странах, а в нашем климате поражает до 5-10% населения. Разноцветный лишай развивается чаще у лиц с повышенной потливостью, характерны обострения в жаркое время года.
Элементы разноцветного лишая располагаются на коже груди, верхней части спины, плечах. В этой области появляются мелкие пятна сначала розового, а затем желтого или кофейного, светло-коричневого цвета. На фоне загорелой кожи пятна выглядят более светлыми. Пятна склонны к слиянию с образованием крупных очагов, но могут существовать изолированно. Воспалительные явления отсутствуют, имеется незначительное отрубевидное шелушение.
В диагностике разноцветного лишая используется йодная проба Бальзера: пятна смазывают настойкой йода, после чего они приобретают темно-коричневую окраску. Под лампой Вуда очаги разноцветного лишая дают желтое свечение.
Лечение разноцветного лишая обычно проводится местными антимикотиками: кремами (низорал, ламизил), аэрозолями (ламизил, дактарин). Эти средства используют два раза в день в течение двух недель. Удобной формой является противогрибковый шампунь низорал. Его используют один раз в день в течение 5-7 дней. При распространенных поражениях и частых рецидивах разноцветного лишая назначают системные антимикотики: низорал или орунгал по 200 мг в сутки в течение одной недели.
1. Родионов А. Н. Грибковые заболевания кожи. СПб: Питер, 1998.
2. Рукавишникова В. М. Микозы стоп. М.: МСД, 1999.
3. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы: грибковые инфекции ногтей. М.: Гэотар-медицина, 1998.
4. Сергеев А. Ю., Сергеев Ю. В. Кандидоз: природа инфекции, механизмы агрессии и защиты, диагностика и лечение. М.: Триада-Х, 2000.
5. Степанова Ж. В. Грибковые заболевания. М.: Крон-Пресс, 1996.
Микозы стоп – собирательный термин, которым обозначают заболевания, вызванные патогенными и условно-патогенными грибами. При микозах стоп поражаются преимущественно кожа и ногти. Как правило, это хронические заболевания с волнообразным течением: периоды обострения приходятся в основном на теплое время года, и сменяются ремиссией – в холодное.
По данным европейских исследователей от этого заболевания страдают 10-20% жителей земного шара. Среди различных групп населения заболеваемость неодинакова и зависит от места проживания (страны, климата, типа местности: городская или сельская), возраста, профессии, пола и некоторых других факторов. Грибковые заболевания ногтей на ногах чаще встречаются в странах с умеренным и холодным климатом, и (вне зависимости от погодных условий) в городах, где люди носят плотную и тесную обувь. В странах с тропическим и субтропическим климатом чаще встречаются инфекции, вызванные плесневыми грибами. Микозы стоп почти никогда не поражают детей (менее 2%). Заболеваемость увеличивается с возрастом и чаще наблюдается у пожилых людей (до 60%). Гораздо чаще, чем у остальных, микозы стоп можно встретить у шахтеров, технического персонала атомных электростанций, рабочих металлургических заводов, военнослужащих и спортсменов. У людей этих профессий соединяются воедино множество факторов способствующих развитию микоза - мацерация стоп из-за ограниченного испарения пота, регулярное пользование общественными душевыми, физические перегрузки и т.д. Онихомикоз на руках, вызываемый дрожжевыми грибами, в три раза чаще встречается у женщин, в частности у поваров, кондитеров, прачек, рабочих консервных фабрик, которым приходится подолгу держать руки в воде или работать с сахарами.
Грибковая инфекция не передается непосредственно от человека к человеку. Источник следует искать в семье больного (общая обувь, белье, предметы личной гигиены и т.д.) или в местах общего пользования (душевых, банях, бассейнах, спортзалах). Возбудители плесневых онихомикозов находятся во внешней среде (почва, окружающие нас предметы). Наследственная восприимчивость к грибковым инфекциям кожи и ногтей остается спорным вопросом.
Местом первичной локализации патогенного гриба при микозе стоп служат, за редким исключением, межпальцевые складки. Затем, при прогрессировании микотического процесса, поражение выходит за их пределы. Различают следующие клинические формы микоза стоп: стёртая или сквамозная, сквамозно - кератотическая или гиперкератотическая, интертригинозная (опреловидная), дисгидротическая, острая, поражение ногтей (онихомикоз).
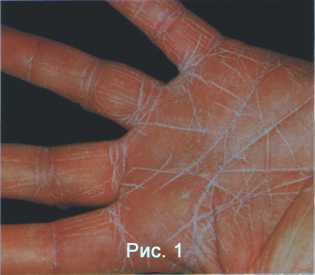
Стертая или сквамозная форма (Рис. 1) почти всегда встречается в начальной стадии микоза. Клинически отмечается незначительное шелушение в межпальцевых складках (нередко только в одной) и на коже подошв, включая их боковые поверхности, иногда с наличием мелкие поверхностные трещины. Признаки воспаления обычно отсутствуют. Больной либо не испытывает никаких ощущений, либо его может беспокоить легкий зуд (в 5% случаев).
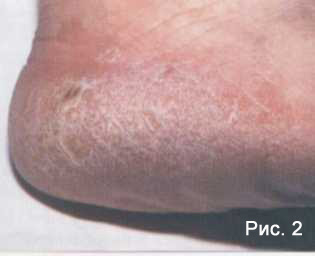
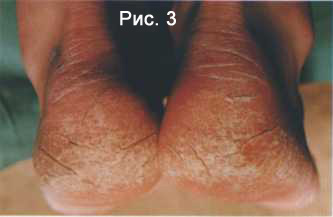
Сквамозно-кератотическая (Рис.2) или гиперкератотическая форма (Рис.3) характеризуется значительным утолщением рогового слоя кожи стоп. Появляются глубокие болезненные трещины. Чаще всего это происходит на участках, испытывающих давление (переднебоковые поверхности подошв, пятки). На начальных этапах сквамозно-кератотической формы микоза стоп кожа воспаляется, краснеет. В дальнейшем краснота маскируется гиперкератозом и шелушением.
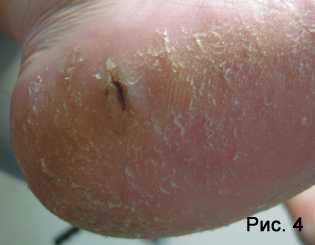
Потоотделение в очагах микоза практически отсутствует. При грибковой инфекции обычно усиливаются проявления климактерической кератодермии (гиперкератоз, развивающийся в климактерическом периоде у женщин чаще по краям пяток; обычно сочетается с глубокими трещинами, затрудняющими движение) (Рис. 4) .
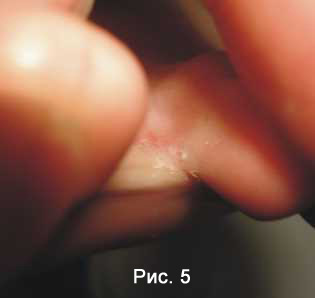
Интертригинозная (опреловидная) форма клинически сходна с банальной опрелостью (этим объясняется ее название). Поражаются межпальцевые складки, чаще между 3 и 4, 4 и 5 пальцами (Рис. 5) .
Кожа складок становится красной и отечной, присоединяется мацерация, а нередко эрозии и трещины. Больные отмечают зуд, жжение, болезненность.
Дисгидротическая форма может возникнуть первично или сформироваться при прогрессировании сквамозной и интертригинозной форм. Характеризуется появлением многочисленных пузырьков с толстой покрышкой и мутным содержимым, склонных к слиянию, обычно на неизмененной коже. Высыпания могут захватывать обширные участки подошв, межпальцевые складки и кожу пальцев. При вскрытии пузырей образуются влажные эрозии розово-красного цвета. При нарастании воспалительных явлений присоединяется гиперемия и отечность кожи. Больных беспокоит зуд, иногда мучительный.
Острая форма встречается крайне редко, начинается со стремительного прогрессирования интертригинозной или дисгидротической формы. На коже стоп и голеней появляется гиперемия и отек, могут обнаруживаться лимфангиты и лимфадениты, множественные аллергические высыпания, отмечается повышение температуры, ухудшение общего состояния.
Интертригинозный и дисгидротический микоз стоп часто сопровождают аллергические высыпания (микиды), которые могут располагаться вблизи очагов микоза или занимать обширные участки кожного покрова. Микозы стоп – одна из основных причин экзематозных реакций и перехода контактного дерматита в аллергический, аллергического – в экзему. Грибковая инфекция способствует снижению иммунитета, осложняет течение многих хронических заболеваний (бронхиальной астмы, сахарного диабета, варикозного расширения вен и т.д.), повышает чувствительность к производственным и бытовым химическим веществам, провоцируя аллергические реакции.
Общепринято считать, что микотическое поражение ногтей вторично: вначале поражаются межпальцевые складки и подошва, а затем ногти. Впрочем, возможно развитие изолированного онихомикоза, когда возбудитель проникает в ногтевую пластину из-под дистального, латерального, проксимального краев или непосредственно через дорсальную поверхность (при маникюре, педикюре, травме и т.д.). Например, возбудитель втирается в ногтевую пластину или заносится под неё инфицированной фрезой или инструментом.
В российской микологии различают три типа онихомикоза: нормотрофический, гипертрофический и онихолитический или атрофический.
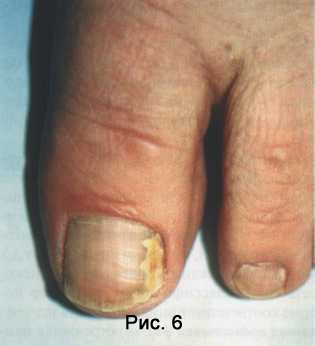
При нормотрофическом типе изменяется лишь окраска ногтей: появляются пятна и полосы, цвет которых варьирует от белого до охряно-желтого. Постепенно весь ноготь меняет окраску, сохраняя блеск и неизмененную толщину (Рис. 6) .
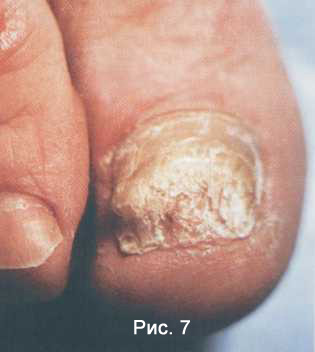
При гипертрофическом типе к измененному цвету присоединяется нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза. Частично он разрушается, особенно с боков. Нередко больные испытывают боль при ходьбе (Рис. 7) .
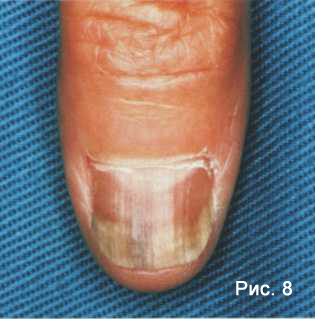
Для онихолитического типа характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа. Обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями. Проксимальная часть долгое время остается без существенных изменений (Рис. 8) .
В зарубежной микологии принята классификация, отражающая локализацию микотического процесса в ногте. Различают следующие формы онихомикоза: дистальная, латеральная, проксимальная, тотальная и отдельно выделяют белый поверхностный онихомикоз.
Наиболее часто встречается дистально-латеральная форма. Происходит отслоение ногтевой пластины (онихолиз) у свободного и боковых краев ногтя, пластина теряет прозрачность, становится белесой или желтой, край ногтя – неровным, иногда крошится, истончается. Может развиваться подногтевой гиперкератоз, при этом ноготь выглядит утолщенным.
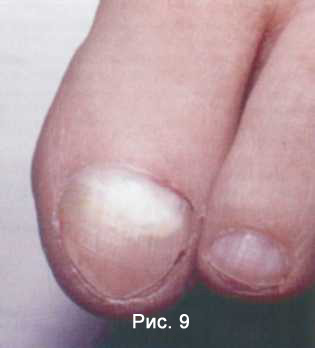
Проксимальная форма начинается с поражения проксимального валика, а затем матрикса и ложа ногтя. При тяжелом поражении матрикса ногтевая пластинка может отпадать (Рис. 9) .
Тотальная форма онихомикоза развивается из дистальной, реже – из проксимальной формы.
Поверхностная белая форма – при ней поражается только дорсальная поверхность ногтевой пластины. Все начинается с образования опалово-белых пятен и полосок на поверхности ногтя, появляющихся у заднего валика ногтя и распространяющихся затем на весь ноготь. В том, что поражение поверхностное, можно убедиться, поскоблив ноготь. Пластинка становится шероховатой, рыхлой. Подобный онихомикоз типичен для ВИЧ-инфицированных больных.
При лечении онихомикозов не последнее место занимает наружная терапия, которая позволяет значительно ускорить выздоровление и уменьшить курс системных антимикотиков.
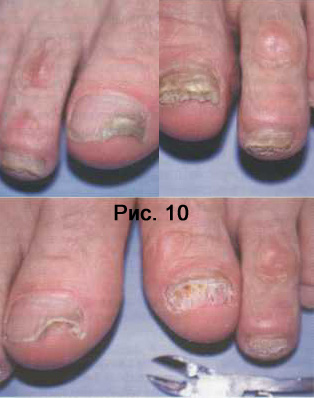
Местное лечение всегда проводится в два этапа: сначала удаляют пораженные части ногтя, а затем наносят противогрибковые препараты. Удаляют пораженные пластины с помощью кератолитических пластырей, маникюрных кусачек, пилок и даже – хирургическим способом, но это методы прошлого века. Сегодня любой мастер аппаратного педикюра удалит пораженную ногтевую пластину специальными фрезами за 10 минут без крови и боли (Рис. 10) .
Онихомикозы составляют до 40% всех онихопатий, а поражение ногтей при разных заболеваниях часто похожи. Это объясняется тем, что характер любого из них обусловлен повреждением одной из трех частей ногтя – матрикса, ногтевого ложа или ногтевых валиков. Эти части дают стандартный, типовой ответ на повреждения, вызванные любым фактором. Поэтому после работы с измененными ногтевыми пластинами инструменты обязательно надо стерилизовать - одной дезинфекции будет недостаточно.
Онихомикоз стоп — это довольно распространенное заболевание, связанное с грибковым поражением ногтевых пластинок, затрагивающим кожный покров. Онихомикозом страдает примерно каждый третий житель Земли. Недуг поражает людей на всех континентах, независимо от их уровня жизни и климатических условий. В группу риска входят лица с ослабленной иммунной системой и отягощенные вредными привычками.
Причины возникновения онихомикоза стоп

В подавляющем большинстве инфекция поражает нижние конечности. Это обосновано тем, что ноги имеют более плотный контакт с агрессивной средой при хождении босиком. При этом риск механических повреждений ногтей и кожного покрова особенно велик. Что касается той части населения, которая предпочитает носить обувь, то влажная и теплая среда в туфлях, сапогах и ботинках способствует активному размножению болезнетворных организмов. Разрушение роговой ткани нижних конечностей вызывают грибки Кандида, дерматофиты и плесневые. Не редкостью является смешанная инфекция на ногах пациентов.
Предпосылки возникновения онихомикоза стоп могут быть такими:
- Механическое повреждение ногтевой матрицы. Такое случается при ушибах, травмах и ранениях. Зачастую онихомикозом заражаются посетители салонов красоты во время педикюра, когда им повреждают валик ногтя. Инфекция напрямую попадает в мягкую ткань под ногтем и закрепляется в ней. Впоследствии начинается разрушение пластин.
- Нарушение кровообращения в нижних конечностях. Эта патология встречается у пациентов, страдающих варикозным расширением вен, тромбофлебитом и эндокринными заболеваниями. Недостаточное снабжение питательными веществами приводит к нарушению структуры тканей и их перерождению.
- Проблемы с иммунной системой, которая полностью или частично утрачивает способность бороться с болезнетворными микроорганизмами. Жертвами онихомикоза становятся ВИЧ-инфицированные, лица, злоупотребляющие алкоголем, курением и наркотиками. В зону риска попадают больные, проходящие курс реабилитации после тяжелой патологии или пересадки органа.
- Хронические кожные заболевания, вызвавшие вторичное инфицирование ногтевых пластин на пальцах ног. Иногда болезнетворные грибы попадают на роговую ткань при микозе мягких тканей стоп.
- Расстройства центральной нервной системы. Различные заболевания в этой области ухудшают трофику мягких тканей. Это приводит к снижению ее функциональности и уязвимости патогенными грибками.
- Химический ожог или обморожение. Данные явления вызывают обширный или частичный некроз мягких тканей. Они являются отличной питательной средой для болезнетворных микроорганизмов.
Признаки заболевания не проявляются сразу после заражения человека болезнетворными грибами. Довольно часто вирус может находиться в дремлющем состоянии годами, дожидаясь благоприятного момента для активизации и размножения.
Классификация онихомикоза стоп
Классификация этого заболевания охватывает такие аспекты, как варианты инфицирования и клинические признаки его проявления. Кроме того, разраничение включает и способы лечения болезни.
Подразделяется онихомикоз на такие категории:
- Дистальный подногтевой. Является наиболее распространенным типом поражения ногтей грибком Trichophyton rubrum. Возбудитель недуга попадает в роговую ткань через кожу стоп. Разрушение ногтя начинается с краев, постепенно продвигаясь к матриксу. Патология сопровождается образованием гиперкератоза с последующим отставанием части ногтя от ложа.
- Поверхностный онихомикоз. Заболевание провоцируется попаданием на ногти вируса Trichophyton mentagrophytes или плесневого гриба Aspergillus. Как правило, в процесс разрушения ногтей вовлекаются мизинцы на ногах. Предпосылкой для патологии является длительное нахождение стопы во влажной среде. Инфекция поражает только поверхность ногтей, лишая их гладкости и блеска. Под роговую пластину грибки не проникают.
- Проксимальный онихомикоз. Заболевание возникает вследствие нарушения целостности ногтевого валика или из мягкой ткани, как осложнение микоза. Недуг начинается с матрикса, распространяясь к краям ногтя. Пластина меняет цвет, становясь желтой или белой. Некроз тканей вызывает отслоение и отделение ногтя от ложа.
- Дистрофический онихомикоз. Является наиболее губительным для ногтей, так как происходит полное разрушение и отделение роговой ткани. Возникает при поражении дрожжевыми и плесневыми грибами. Характеризуется вовлечением в процесс всей поверхности ногтя. Заканчивается полным его уничтожением.
Довольно часто врачи диагностируют смешанные типы заболевания, когда на разных пальцах стопы развиваются различные формы инфекции. Как правило, за медицинской помощью люди обращаются тогда, когда болезнь зашла слишком далеко, чтобы ее излечить в короткие сроки. Чтобы этого не допустить, необходимо знать основные признаки онихомикоза.
Симптомы онихомикоза стоп
Как правило, болезнь начинается с мизинца или с большого пальца ноги. Реже (в случае механического, термического или химического поражения) симптомы проявляются в месте повреждения и проникновения инфекции. В большинстве случаев патологические процессы затрагивают только роговую ткань. Валики ногтей остаются нетронутыми, сохраняя целостность и функциональность.
В зависимости от того, как протекает заболевание, онихомикоз проявляется такими симптомами:
- Гипертрофическая форма. Признаком заболевания является постепенное утолщение ногтевой пластины. Происходит это из-за образования подногтевого гиперкератоза. Некоторое время поверхность роговой ткани остается гладкой и блестящей. Постепенно она тускнеет, покрывается буграми и отстает от ногтевого ложа и крошится по краям. Со временем ноготь уменьшается, приобретая неправильную форму с зазубренными краями.
- Нормотрофическая форма. На начальных этапах заболевания под ногтевой пластиной образуются точки желтого и белого цветов. Они постепенно увеличиваются в размерах, сливаясь в сплошные пятна. При этом гиперкератоз ярко не выражен. Пластина не меняет своей формы, оставаясь гладкой и блестящей. Этот вид онихомикоза протекает практически безболезненно для больного.
- Атрофическая форма. Является наиболее разрушительной для ногтей. Пластина постепенно истончается, становится гибкой и ломкой. Происходит ее расслоение и образование пустот. Постепенно ноготь отходит от ложа, трескается, разламывается и отваливается от пальца.
Как правило, все формы заболевания не сопровождаются болевым синдромом. В редких случаях человек может ощущать незначительное жжение в районе очага заболевания и слабую пульсацию. Как правило, кожа больного пальца имеет слегка повышенную температуру.
Диагностика грибковой инфекции

Правильное определение типа и стадии грибкового заболевания напрямую влияет на успех лечения и его продолжительность. Немаловажное значение имеет и выяснение причин, которые спровоцировали возникновение и развитие онихомикоза. Как правило, успешное лечение возможно только в том случае, если устранены предпосылки, способствующие появлению этого недуга.
- Проведение опроса и телесного осмотра пациента. Во время этого процесса выясняются причины болезни и ориентировочный срок ее начала. Определяется форма и стадия заболевания, степень поражения ногтей и мягких тканей.
- Забор крови, кала и мочи на анализ. Результаты исследований показывают общее состояние организма и наличие воспалительных процессов.
- Консультацию у профильных специалистов. Вполне возможно, что пациенту будет рекомендовано лечение зубов, органов пищеварения, дыхания или сердечно-сосудистой системы.
- Микологическое исследование клеток, изъятых из пораженной области роговой ткани и кожи. Это позволяет определить вид инфекции, повредившей ноготь.
- Гистологическое исследование. Проводится при возникновении подозрения на наличие новообразования в ногтевом ложе.
На основе проведенных исследований определяется окончательный диагноз. На него влияет оценка состояния роговой и мягкой ткани, стопы.
Лечение онихомикоза на ногах

Лечение онихомикоза представляет собой весьма сложную проблему, которую сообща решают больные и дерматологи. Патология осложняет жизнь пациентов как с косметической точки зрения, так и по вопросам комфорта. В некоторых случаях деформация ногтевой пластины достигает таких размеров, что люди испытывают затруднения с ношением обуви. Онихомикоз уродует пальцы, что вынуждает больных избегать посещений общественных пляжей и бассейнов общего пользования.
Терапия заболевания проводится путем воздействия на него снаружи, изнутри и комплексно. Выбор метода лечения зависит от формы недуга и стадии его развития.
Применение наружных препаратов осуществляется в тех случаях, когда в процесс разрушения роговой ткани вовлечено не более трети ее площади. При этом обращается внимание на интенсивность и объем образования подногтевого гиперкератоза. Воздействие на пораженный болезнью участок проводится путем нанесения на него мазей или жидкостей. Предварительно осуществляется обрезание омертвевшей роговой ткани и стачивание краев маникюрной пилкой. Непосредственно перед применением лекарства пораженная область обрабатывается спиртом и просушивается.
Наружное лечение является достаточно длительной процедурой, которая может длиться месяцы и годы. Дерматологи редко дают оптимистичный прогноз при терапии наружными средствами даже на начальных стадиях заболевания. Определенную надежду на исцеление дает использование современных препаратов, которые оказывают на грибок избирательное воздействие. Лекарства остаются и накапливаются в роговой ткани, не попадая в кровеносную систему. Несомненным плюсом препаратов группы азолов является широкий спектр действия, которое распространяется на все виды грибов.
Более действенным считается лечение антибиотиками. Поскольку грибы могут проникать по кровеносной системе в самые разные части тела, то медикаменты гарантированно уничтожают инфекцию во всем организме. Избирательное действие препаратов позволяет снизить их негативное влияние на внутренние органы и избежать нежелательных побочных эффектов. Выбор лекарств осуществляется после изучения результатов анализов и тестирования пациентов на аллергическую реакцию.
Операция по удалению больного ногтя проводится в крайних случаях, когда меняется направление его роста.
Читайте также:


