Кровь у беременных на половые инфекции
Особую опасность представляет выявление ЗППП при беременности, так как большинство из них ставит под угрозу не только здоровье плода, но и саму возможность выносить ребенка.
Женщина может иметь хронические инфекции на момент зачатия или заразиться непосредственно во время беременности. Основным способом передачи ЗППП считаются половые контакты. Однако некоторые из них могут предаваться бытовым путем.
Для благоприятного исхода беременности и рождения здорового малыша необходимо проводить диагностику и лечение ЗППП на этапе планирования. Это позволит свести к минимуму возможные осложнения даже при наличии у женщины или ее партнера половых инфекций.
Методы диагностики
Многие ЗППП протекают без симптомов, поэтому женщина на момент зачатия может и не подозревать о наличии у себя каких-либо инфекций, которые впоследствии негативно скажутся в период вынашивания ребенка.
В связи с этим обоим партнерам в обязательном порядке необходимо пройти диагностику на этапе планирования. Если беременность оказалась незапланированной, то обследование нужно пройти сразу после того, как будет произведено определение срока беременности.
Это позволит вовремя выявить инфекцию и при ее наличии сразу начать лечение, что минимизирует возможные риски для матери и ребенка.
К применяемым в медицинской практике методам диагностики относятся:
- анализ мазка методом ПЦР;
- иммуноферментный анализ (ИФА);
- мазок на флору (бактериоскопия);
- бактериологический посев на флору.
Диагностика наиболее опасных ЗППП планово проводится при постановке на учет и в 30 недель беременности. Воспаление половых органов, сыпь, различные патологические выделения, боли в животе, боли в спине при беременности являются показаниями для внеплановой сдачи анализов на ЗППП.
Если при беременности температура 37 о С и выше, то это также может быть симптомом наличия половой инфекции в организме. Нельзя оставлять без внимания такие признаки, как тошнота и рвота при беременности.
Они могут быть следствием не только обычного токсикоза, но и вирусного гепатита. Особенно в случаях, когда эти симптомы не прекращаются на протяжении длительного времени.
Лечение
Болезнь ЗППП наиболее безопасно лечить в период планирования беременности, так как в это время можно принимать любые медицинские препараты, не опасаясь их негативного влияния на плод.

Лечение должен назначить врач!
Если же заражение случилось во время беременности, то препараты для лечения нужно подбирать с особой осторожностью.
Одни лекарственные средства разрешены к применению только в определенном триместре, другие являются безопасными на протяжении всего срока беременности, а некоторые вообще запрещены из-за большого количества побочных реакций и высокой степени риска для плода (эмбриотоксичность, тератогенность).
Назначение тех или иных препаратов является задачей лечащего врача, ни в коем случае нельзя заниматься самолечением.
В настоящее время инфекция ЗППП лечится комплексно с применением следующих групп медицинских препаратов:
- антибиотики – применяются для лечения заболеваний, возбудителями которых являются бактерии (хламидии, бледная трепонема, гонококки, уреаплазмы);
- противовирусные препараты – используются для лечения ВИЧ, гепатит, герпеса, цитомегаловирусной инфекции, папилломы и др.;
- противогрибковые препараты – в основном применяются для лечения кандидоза;
- иммуномодулирующие препараты – способствуют повышению иммунитета;
- витамины.
Такие заболевания, как герпес, гепатит, ВИЧ, к сожалению, на данный момент не поддаются полному излечению. Принимаемые терапевтические меры направлены преимущественно на борьбу с обострениями этих инфекций и профилактику их рецидивов.
Влияние ЗППП на течение беременности и ее исход
Очень часто наличие у кого-либо из партнеров ЗППП приводит к проблемам с зачатием ребенка или бесплодию. На протяжении длительного времени у женщины не наступает долгожданная беременность.
Это заставляет ее обратиться к врачу и пройти полное обследование. По результатам анализов обнаруживается наличие в организме инфекции. Если беременность все-таки наступила, то последствия ЗППП могут оказаться достаточно серьезными. К наиболее часто встречающимся осложнениям относятся:
- выкидыши на различных сроках беременности;
- заражение плода;
- преждевременные роды
- врожденные пороки и аномалии развития различных органов и систем у плода;
- мертворождение;
- замершая беременность;
- патологии плаценты.
Передача инфекции ребенку от матери может произойти интранатально при проникновении возбудителя заболевания через плацентарный барьер, в родовом процессе или в период лактации.

Установлено, что инфицирование гонококками, генитальным герпесом, хламидиями и вирусом гепатита в большинстве случаев происходит при прохождении ребенка через родовые пути.
В связи с этим для предотвращения заражения младенца женщине проводят кесарево сечение. Ребенка, родившегося у пациентки с выявленными при беременности ЗППП, необходимо обследовать на наличие этих инфекций.
При своевременном и адекватном лечении инфекций, передающихся половым путем, они могут никак не отразиться на здоровье и развитии будущего ребенка. Ниже будет рассмотрено влияние некоторых из ЗППП на течение беременности и ее исход.
Первичное заражение цитомегаловирусом (ЦМВ) в период беременности, а также обострение хронической формы этой инфекции представляет большую угрозу для плода.
Инфицирование в первом триместре беременности приводит к патологиям развития головного мозга у плода (анэнцефалия, гидроцефалия), что относится к показаниям для прерывания беременности.
Если заражение плода случилось в третьем триместре, то симптомы инфекции у ребенка обычно отсутствуют, но в его крови обнаруживаются антитела к ЦМВ. В дальнейшем при прогрессировании заболевания у него могут наблюдаться патологии со стороны нервной системы.
Наличие антител к ЦМВ у женщины при планировании или во время беременности говорит о том, что ранее ею уже была перенесена эта инфекция. В таком случае прогноз для успешного исхода беременности благоприятный. Пациентке для профилактики обострений ЦМВ назначают прием витаминных комплексов и препаратов, повышающих иммунитет.
Хламидиоз при беременности часто протекает бессимптомно. В этом заключается его основная опасность. Выявить заболевание становится возможным только при плановом осмотре и диагностике, что затягивает начало лечения.
К осложнениям хламидиоза относятся угроза преждевременных родов, замершая беременность, многоводие, развитие патологий плаценты и плодных оболочек, мертворождение, поражение внутренних органов плода.
У новорожденного, инфицированного хламидиями, присутствует вероятность развития конъюнктивита или пневмонии. Хламидиоз хорошо поддается лечению, поэтому при своевременной диагностике и терапии беременность на фоне хламидийной инфекции заканчивается благополучно.
Герпес во время беременности представляет опасность только в случае первичного инфицирования. Если женщина болела генитальным герпесом еще до зачатия, то риск заражения ребенка становится минимальным, так как в ее организме уже выработан иммунитет к этому вирусу, который передается ребенку.
При первичном инфицировании в первом или втором триместре в редких случаях возможны преждевременные роды, задержка внутриутробного развития, водянка головного мозга у ребенка. При заражении в третьем триместре риск развития осложнений у плода и новорожденного становится наиболее высоким.
Если инфицирование ребенка случилось во время родов, то у него развивается неонатальный герпес, который чаще всего проявляется в виде характерной сыпи вокруг глаз и рта, но возможно поражение мозга и других органов.
При наличии сифилиса у беременной женщины есть вероятность внутриутробного заражения плода (врожденный сифилис). Первичное заражение сифилисом при отсутствии своевременного лечения приводит к выкидышу, мертворождению или смерти ребенка вскоре после родов.

При отсутствии серьезных поражений плода ребенок рождается с маленьким весом и ростом, сморщенной кожей, возможно присутствие сыпи на кожных покровах. Наблюдаются характерные для заболевания деформации костной системы, которые могут проявиться сразу или спустя некоторое время после рождения.
Микоплазмы и уреаплазмы иногда присутствуют в составе нормальной микрофлоры влагалища. Их относят к условно-патогенным микроорганизмам. При беременности иммунитет у женщины значительно снижен, что может приводить к развитию воспалительных процессов, обусловленных увеличением количества этих микробов.
Уреаплазмоз и микоплазмоз не оказывают тератогенного действия на плод. Однако часто эти инфекции становятся причиной преждевременных родов или выкидышей, многоводия и плацентарной недостаточности, приводящей к гипоксии плода.
При беременности случаи заражения плода отмечаются крайне редко. Инфицирование в большинстве случаев происходит во время родов, что приводит к развитию у новорожденного пневмонии и других осложнений.
Трихомониаз не приводит к появлению пороков в развитии плода, так как его возбудители не способны проходить сквозь плацентарный барьер. Инфицирование ребенка может произойти во время родового процесса.
Заражение беременной женщины трихомониазом увеличивает риск преждевременных родов и недостаточность массы тела новорожденного. Опасность трихомонад заключается и в том, что они могут способствовать развитию таких инфекций, как хламидиоз, гонорея и др.
Гонорея представляет опасность для будущей матери и ее ребенка только на ранних сроках беременности. Она может стать причиной выкидыша или неразвивающейся беременности.
После четвертого месяца беременности гонококки уже не могут проникнуть к плоду благодаря плодным оболочкам. Часто на фоне гонореи наблюдается плацентарная недостаточность.
Заражение ребенка во время родов приводит к возникновению так называемого гонококкового конъюнктивита. У женщин в послеродовой период возможно воспаление матки и ее придатков.

Примерно у половины пациенток в период беременности отмечается обострение вагинального кандидоза, что обусловлено изменением гормонального фона и общим снижением иммунитета.
Для его лечения в настоящее время разработано очень много противогрибковых препаратов. При отсутствии терапии инфекции ребенок может заразиться от своей матери в результате прохождения по родовым путям.
Это будет способствовать развитию у него молочницы, характерным симптомом которой у детей является образование белого налета в ротовой полости.
Профилактика
ЗППП и беременность – не самое лучшее сочетание для рождения здорового ребенка.
Первичное инфицирование или обострение перенесенных ранее половых инфекций в период беременности, особенно на ранних сроках, представляют наибольшую опасность для плода, поэтому очень важно соблюдать меры для их профилактики.
Чтобы свести к минимуму вероятность развития ЗППП для будущей матери и ее ребенка необходимо:
- При планировании беременности пройти диагностику на инфекции, передающиеся половым путем, обоим половым партнерам.
- При выявлении инфекции у кого-либо из партнеров пройти совместное лечение.
- Во время беременности при половых контактах использовать презерватив как наиболее надежное средство защиты.
- Избегать случайных сексуальных связей с малоизвестными партнерами.
- Регулярно сдавать анализы на ИППП в период вынашивания ребенка для своевременного выявления и лечения инфекции.
Для снижения общего уровня заболеваемости инфекциями, передающимися половым путем, важно проводить своевременное информирование подростков об их возможных последствиях и методах профилактики. Во многих случаях незапланированная ранняя беременность часто сопровождается ЗППП.
В период подготовки к зачатию необходимо уделить особое внимание своему здоровью, выяснить все слабые места и устранить неполадки. Так, должны быть выявлены и пролечены все инфекции, передаваемые половым путем, которые могут обостриться во время беременности и принести ущерб здоровью беременной женщины и ребенка.
Многие женщины даже не предполагают, что в их организме надежно обосновался возбудитель какой-либо инфекции, передаваемой половым путем (ИППП). Половые инфекции часто протекают почти бессимптомно, однако они могут оказать сильное влияние на плод и течение беременности. Вот почему гинекологи призывают будущих мам пройти обследование еще до зачатия малыша.
Вирус простого герпеса (ВПГ) бывает двух типов. ВПГ 1-го типа преимущественно вызывает поражение слизистой рта и губ, ВПГ 2-го типа – поражение половых органов. Последний занимает второе место после краснухи по тератогенности (способности к формированию пороков развития у плода). К счастью, это относится только к заражению герпесом при беременности (особенно опасно инфицирование в первом триместре). Если инфицирование произошло до зачатия, то антитела к возбудителю, которые циркулируют в крови мамы, через плаценту попадают в организм плода и защищают его от инфекции в случае обострения процесса, поэтому в таких случаях вирус от мамы к малышу передается редко. Обострения герпеса при беременности хоть и не оказывают фатального воздействия на плод, все-таки могут нарушить работу плаценты. Поэтому до беременности надо успеть провести лечение, снижающее вероятность обострений.

При обострении хламидиоза при беременности на ранних сроках возможен выкидыш или остановка развития плода (замершая беременность). На более поздних сроках беременности возникает поражение плаценты и оболочек плода, а также поражение внутренних органов малыша. Новорожденный в 40–50% случаев может заразиться хламидиями во время родов при прохождении через родовые пути мамы.
Воспаление, вызванное гонореей при беременности в первом триместре, может привести к выкидышу или неразвивающейся беременности. При заражении во второй половине беременности возникает фетоплацентарная недостаточность (состояние, при котором плацента не справляется со своей работой, и малышу не хватает кислорода и питательных веществ). Может произойти внутриутробное заражение плода и плодного пузыря – хориоамнионит. При хориоамнионите чаще наблюдаются преждевременные роды.
Во время родов мама, болеющая гонореей, может заразить ребенка, а после рождения малыша у таких женщин может возникнуть воспаление матки – эндометрит.

Уреаплазмоз и микоплазмоз способны активизироваться при беременности, становясь причиной выкидышей, преждевременных родов (до 37 недель), многоводия и фетоплацентарной недостаточности. Если ребенок инфицируется во время родов, то после рождения у него могут развиться различные осложнения, включая воспаление легких. В некоторых случаях после родов эти инфекции становятся причиной эндометрита у мамы.

При бактериальном вагинозе высокая концентрация микроорганизмов во влагалище может приводить к проникновению этих бактерий в верхние отделы половых органов. У таких женщин во время беременности в два раза чаще наблюдается инфицирование оболочек плаценты, развивается хориоамнионит, при этом беременность прерывается или происходят преждевременные роды, дети рождаются ослабленными, с низкой массой тела, врожденным воспалением легких. Кроме того, бактериальный вагиноз увеличивает частоту послеродовых осложнений у мамы.
Беременность способствует обострению кандидоза: при беременности молочница встречается в 2–3 раза чаще. Передача грибка от мамы к новорожденному во время родов происходит более чем в 70% случаев. Инфицирование ребенка чаще всего ограничивается пуповиной, кожными покровами, слизистой рта и легкими, однако у недоношенных деток возможны и очень тяжелые осложнения.
.jpg)

- Многие половые инфекции оказывают тератогенное (вызывающее пороки развития) действие, которое может сказаться на развитии плода в очень ранние сроки беременности, когда женщина еще и не знает о свершившемся зачатии.
- Наличие половой инфекции может приводить к осложнениям беременности (многоводие, плацентарная недостаточность) и невынашиванию (выкидыши, неразвивающаяся беременность, преждевременные роды).
- Будущая мама может передать большинство инфекций при беременности или родов своему ребенку, некоторые половые инфекции могут передаваться с грудным молоком.
Лечить ИППП при беременности довольно сложно, ведь делать это можно не на любом сроке, обычно начинают лечение после 12 или после 22 недель. Но до начала лечения возбудитель уже оказывает влияние на здоровье. Кроме того, беременность позволяет использовать лишь некоторые лекарственные средства в связи с их влиянием на плод. Выбор безопасных препаратов очень невелик, поэтому вылечить ИППП при беременности гораздо сложнее, чем до нее.

Заболевания или инфекции, передающиеся половым путем (ЗППП, ИППП) относят к венерическим заболеваниям инфекционного характера. Патологии передаются во время незащищенного сексуального контакта с зараженным партнером и вызывают воспаление урогенитального тракта и органов малого таза.
ЗППП при беременности особенно опасны, так как есть риск перехода инфекции из влагалища в полость матки, либо непосредственно к плоду по кровотоку. Врачи рекомендуют женщинам ответственно отнестись к планированию беременности и избегать беспорядочных половых связей при гестации, чтобы избежать инфицирования.
Симптомы инфекций и вирусов
Симптомы ИППП у пациентки могут появиться по двум причинам: на фоне первичного инфицирования или при обострении хронической инфекции. Передача инфекции происходит при половом акте. Бытовой путь заражения маловероятен, так как возбудители ЗППП плохо выживают в условиях окружающей среды, а для заражения необходимо большое количество микробов, так как единичных патогенов убивает местный иммунитет.
Обострение болезни происходит из-за физиологических изменений в организме женщины. При определенных сроках, в частности, уже в первом триместре, у пациентки меняется гормональный фон и снижается активность иммунной системы. Это необходимо для нормального развития ребенка и является нормой. Побочным эффектом этого изменения является обострение хронических инфекционных патологий.
Венерические заболевания часто протекают бессимптомно, что очень опасно, так как при беременности они неизбежно обостряются и создают угрозу здоровью и жизни плода.
Проявляются инфекции по-разному, все зависит от возбудителя. Но можно выделить ряд тревожных признаков, с которыми беременной нужно немедленно обратиться к гинекологу и пройти диагностику на ИППП:
- Аномальные выделениях из половых путей — комочки, очень обильные, слишком густые или жидкие, зеленые, желтые, кровяные, с неприятным запахом.
- Зуд и жжение в области влагалища и половых губ.
- Раздражение и покраснение половых органов.
- Рези и боли во время мочеиспускание, частые позывы в туалет.
- Боль внизу живота любого характера.
- Боль и жжение, сухость во время полового акта.
- Любые высыпания на половых органах и в промежности, даже одиночные и бессимптомные.
- Увеличение лимфоузлов в паху, повышенная температура тела.
Выраженность симптомов зависит от формы патологии. Так, в острой стадии признаки выражены ярко, а при хроническом течении могут отсутствовать вовсе, либо маскироваться под дисбактериоз влагалища. Правильно поставить диагноз в последнем случае можно только при помощи анализов на скрытые инфекции.

Симптомы ЗППП сильно отличаются от возбудителя к возбудителю. При одних инфекциях появляются специфические выделения, при других высыпания и зуд. Некоторые патологии протекают без выраженных симптомов. Рассмотрим подробнее каждую инфекцию, передающуюся половым путем.
Генитальный герпес. Это вирусное заболевание, которое провоцирует вирус простого герпеса (ВПГ). Заболевание неизлечимо, если заражение произошло, то вирус обитая в организме пациентки всю ее жизнь, а при ослаблении иммунитета может обостряться, проявляясь специфическими симптомами:
- зуд и жжение в паху;
- покраснение слизистых;
- специфические герпесные высыпания в виде пузырьков с заразной жидкостью.
Генитальный герпес очень опасен, так как есть риск инфицирования плода и развития осложнений. В течение первого триместра лечение осложняется тем, что противовирусные препараты пациентке противопоказаны из-за токсического воздействия на плод.
ВПЧ. Вирус папилломы человека является неизлечимым заболеванием, но может длительное время проходить в скрытой форме. Вызывает мутацию клеток слизистых и кожных покровов и образование папиллом и кондилом, провоцирует рак шейки матки у женщин. При обострении беспокоят наросты на коже, в промежности и во влагалище, которые зудят. Могут появляться обильные слизистые выделения из влагалища, а также кровь после полового акта, связанная с травмированием папиллом.
ВПЧ не вызывает пороки развития, но есть риск инфицирования ребенка в родах, при наличии папиллом в родовых путях. Чтобы избежать инфицирования малыша, женщине предлагают кесарево сечение.
У женщин после 35 лет с ВПЧ риск развития рака шейки матки при беременности возрастает, особенно при наличии предраковых состояний — эрозии, дисплазии. От 1 до 3% случаев рака шейки матки диагностируют у беременных пациенток.
ВИЧ. Провоцирует вирус иммунодефицита, вызывает заболевание под названием СПИД — синдром приобретенного иммунодефицита человека. Заболевание неизлечимое, требует пожизненного лечения. Инфицирование малыша происходит в родах, вирус через плаценту не проникает. Может длительно протекать бессимптомно, специфический признак — увеличение лимфоузлов, повышение температуры без причины.
Гепатит В. Вирусное заболевание, которое провоцирует вирус HBV, передается при половом акте, переливании крови, от матери к ребенку при родах. Симптомы зависят от стадии. Острая форма сопровождается температурой, головной болью, высыпания на коже, все это напоминает грипп. Заболевание провоцирует печеночную недостаточность, что угрожает жизни матери. Постепенно инфекция поражает весь организм, вызывая кровоточивость десен, кожный зуд, снижение веса и тд.
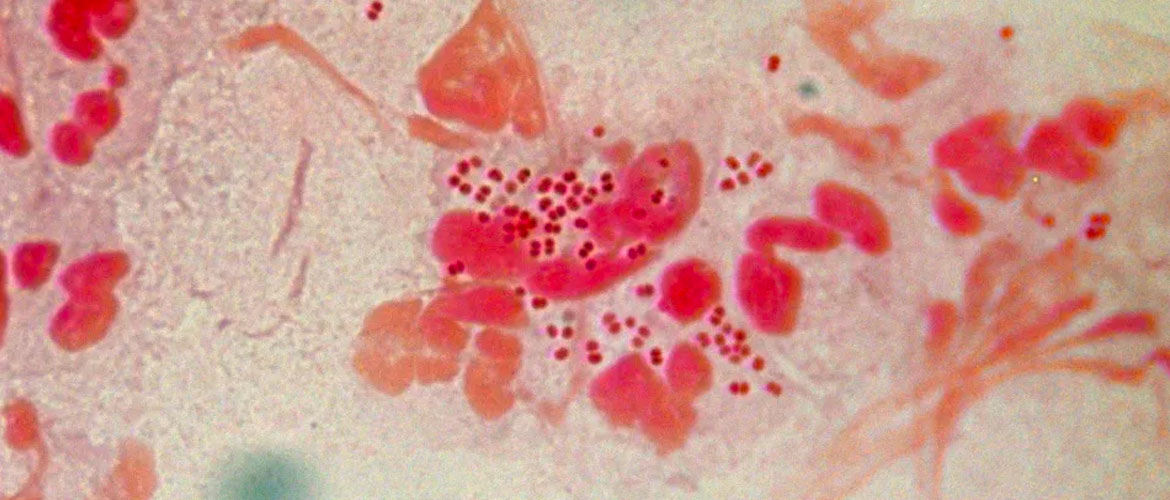
Гонорея или гонококковый кольпит. У женщин болезнь провоцируют гонококки — грамотрицательной бактерии. Триппер проявляется в виде гнойных выделений, пациентку беспокоит зуд во влагалище, боль внизу живота.
При своевременном лечении гонорея плоду не угрожает, так как проникновение через плаценту невозможно. При отсутствии лечения инфекция попадает в матку из влагалища и инфицирует плодную оболочку, что приводит к преждевременным родам.
Сифилис. Инфекционное заболевание, вызванное бледной трепонемой. Проявляется образованием твердого шанкра, безболезненной язвой, которая сама проходит. При отсутствии лечения вызывает серьезные осложнения у матери. Сифилис передается через плаценту к плоду и вызывает тяжелые пороки развития.
Трихомониаз. Провоцирует трихомонада — простейший микроорганизм, паразитирующий на клетках человеческого организма. Поражает слизистые влагалища и уретры, вызывает пенистые зловонные выделения, жжение во влагалище, рези при мочеиспускании, покраснении слизистых. Возможно заражение ребенка в родах.
Хламидиоз. Вызывают хламидии, внутриклеточные паразиты. Болезнь сопровождается выделениями из влагалища слизисто-гнойной консистенции с неприятным запахом. Беспокоит зуд и жжение. Хламидии быстро распространяются на матку и придатки, что опасно для плода и матери.
Микоплазмоз и уреаплазмоз. Провоцируют бактерии из рода микоплазм. Это условно-патогенные микробы, которые обитают на слизистых многих людей, нарушают микрофлору при слабом иммунитете. Микоплазмоз не протекает как моноинфекция, его чаще всего обнаруживают на фоне другой ИППП, с ее специфическими симптомами.
Гарднереллез. Вызывают условно-патогенные бактерии, являются частью микрофлоры влагалища, провоцируют бактериальный вагиноз. Сопровождается серыми выделениями с запахом рыбы. Бактерия передается половым путем, но к ЗППП не относится и при отсутствии дисбактериоза не требует лечения. Пороки плода не вызывает, но способствует развитию воспалительных заболеваний половых органов.
Кандидоз или молочница. Провоцирует условно-патогенный грибок рода Кандида, который населяет влагалище и кишечник в небольших количествах. При ослаблении иммунитета провоцирует воспалительный процесс. Передается при половом акте, в быту, но к ЗППП не относят и не лечат при отсутствии воспалительного процесса. Пороков развития плода не вызывает, но возможно заражение в родах. Тогда новорожденный страдает от кандидоза полости рта, глаз.
Молочница беспокоит каждую беременную. Возникает зуд, жжение во влагалище, покраснение слизистых, а также специфические творожистые выделения с запахом испорченного кефира.
Диагностика ИППП у беременных
Только на первый взгляд все ЗППП проявляются по-разному, но на самом деле признаки могут быть похожи друг на друга. Очень легко спутать безобидный дисбактериоз влагалища с опасным при гестации хламидиозом, так как при обоих заболеваниях могут появляться слизистые и желтоватые выделения. В хронической форме часто отсутствует зуд, специфические проявления. Возможны и микс-инфекции, когда воспаление провоцируют сразу несколько возбудителей.
Невозможно самостоятельно поставить точный диагноз и назначить лечение. Даже опытный гинеколог без анализов на ИППП не может точно сказать, какие возбудители вызвали болезнь.
Поэтому при появлении симптомов болезни беременной рекомендуется сдать анализы, а не заниматься самолечением.В настоящее время назначают следующие анализы:
- Анализ на TORCH-инфекции. Проводят ИФА (иммуноферментный анализ) крови, исследуют антитела к возбудителям герпеса, а также цитомегаловируса, краснухи и токсоплазмоза. Последние к ЗППП не относят, но они опасны для плода, поэтому должны выявляться и лечиться своевременно.
- Анализ на сифилис или RW(реакция Вассермана) или PRP — современный и более точный аналог RW. При положительном результате дополнительно назначают РИФ и ПЦР анализы, так как есть риск ложноположительного результата.
- Анализ крови на ВИЧ. Проводят ИФА и ПЦР (полимеразная цепная реакция).
- Анализы на гепатиты. Исследуют кровь на наличие антител к вирусу.
- Анализы на другие ИППП — ПЦР, бактериологическое и бактериоскопическое исследование мазков из влагалища.
Анализы крови сдаются утром натощак. Перед взятием мазка нельзя подмываться, делать спринцевания, вставлять свечи и мазать крема на половые органы сутки, 3 часа запрещено мочиться. Мазок берет гинеколог при осмотре на гинекологическом кресле.
Лечение ЗППП при беременности
Лечение ИППП у беременных проводится врачом венерологом. Препараты подбираются индивидуально, учитывая срок гестации. Если препарат противопоказан при беременности, то врач оценивает риск. Доктор решает, что опаснее для пациентки и плода, влияние препарата или влияние ЗППП. Назначают следующие группы лекарств:
- От герпеса, ВПЧ, ВИЧ и гепатита назначают специфические противовирусные средства, иммуномодуляторы.
- Сифилис лечат антибиотиками группы пенициллинов.
- Гонорея лечится цефалоспоринами и другими антибиотиками.
- При хламидиозе и трихомонозе назначают противопротозойные препараты вместе с антибиотиками.
- Гарднереллез требует приема противопротозойных средств, а также препаратов для восстановления микрофлоры.
- От молочницы показаны противогрибковые препараты.
Категорически запрещено при беременности заниматься самолечением, схему должен подбирать врач. Дополняют основную терапию вагинальными свечами и мазями, которые воздействуют на возбудителя местно и быстро устраняют зуд и боль.
Возможные осложнения
ЗППП при беременности очень опасны, поэтому обследование проводится несколько раз, в каждом триместре. Последствия болезни приводят к гибели плода, развитию инвалидности у новорожденного и матери. Женщинам рекомендуют встать на учет на ранних сроках и сдать все анализы своевременно. Чем раньше удастся выявить патологию и начать ее лечить, тем больше шансов родить здорового ребенка.

Недостаточно пройти тестирование один раз при постановке на учет. Важно сдавать анализы каждый триместр, а также пройти скрининг на генетические отклонения. Многие ЗППП протекают латентно и проявляются в анализах только спустя 30-60 дней после заражения.
Нельзя исключить и рискованный половой образ жизни мужчины, с которым беременная вступает в сексуальные отношения. Часто женщина инфицируется во 2 или 3 триместре по вине партнера, который совершил супружескую измену.
Мужчинам, в свою очередь, нужно ответственно отнестись к беременности своей женщины и исключить половые связи на стороне, либо предохраняться презервативом и обязательно обследоваться на ЗППП через 2-3 недели после сомнительной связи.
Список осложнений для матери:
- Прерывание беременности и развитие осложнений.
- Замершая беременность вынуждает провести выскабливание, которое вызывает осложнения и бесплодие в будущем.
- Возрастает риск кровотечения в процессе родов.
- Рыхлая слизистая легче рвется в родах, травмируется шейка матки и влагалище.
- На фоне преждевременных родов и выкидыша развивается гормональный сбой.
Самое тяжелое последствие для женщины — рождение мертвого, недоношенного ребенка, либо ребенка инвалида. При гибели новорожденного женщина испытывает сильный стресс, часто перерастающий в глубокую депрессию.
При рождении ребенка с инвалидностью женщина вынуждена вести сложный образ жизни. Все свое время и средства приходится вкладывать в лечение малыша, его развитие, чтобы он смог выжить и адаптироваться к окружающему миру. Этого можно избежать, если своевременно обследоваться на ИППП, вылечить болезнь, и только тогда планировать зачатие.
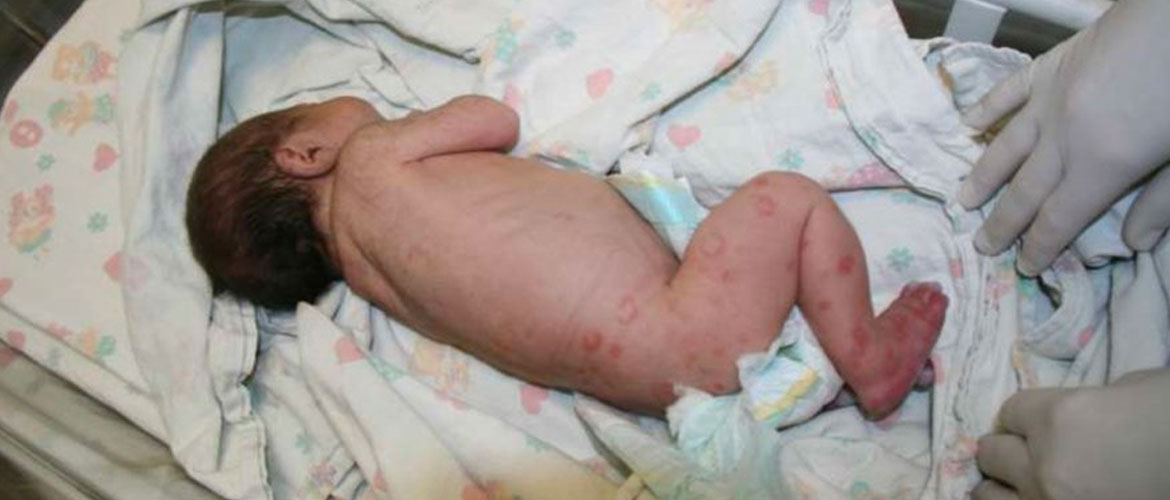
Последствия для ребенка будут зависеть от возбудителя:
- При герпесе осуществляется вертикальная передача инфекции Чтобы избежать заражения ребенка, матери с высыпаниями в паху проводят кесарево сечение. Инфицирование малыша очень опасно, так как сыпь поражает глаза, ротовую полость. Из-за несозревшего иммунитета герпес травмирует нервную систему ребенка.
- Хламидиоз в ранний период гестации провоцирует плацентарную недостаточность и выкидыш, замершую беременность. При заражении на поздних сроках у малыша развивается энцефалопатия, пневмония.
- Гонорея передается вертикальным путем, у новорожденного поражаются глаза, ротовая полость. При беременности гонорея провоцирует выкидыш и преждевременные роды.
- Трихомониаз провоцирует преждевременные роды, становится причиной плохого набора веса плода.
- Микоплазмы в тяжелых случаях приводят к нарушению набора веса плода.
- Сифилис очень опасен для плода. Проникает через плаценту и вызывает тяжелые пороки развития и гибель плода. Если ребенок выживает, он рождается с врожденным сифилисом и поражением нервной системы, уродствами.
Грозные осложнения возникают чаще у тех женщин, которые несвоевременно встают на учет в женскую консультацию и отказывают от обследования.
Профилактика венерических инфекций
Чтобы избежать ЗППП при беременности и родить здорового малыша, необходимо:
- Планировать зачатие, обследоваться до наступления беременности.
- Предохраняться презервативом, избегать беспорядочных половых связей, абортов.
- Вставать на учет в женскую консультацию на ранних сроках и сдавать все анализы.
- Если женщина болела вне беременности, нужно сообщить об этом врачу и дополнительно провериться на скрытые инфекции.
Избежать негативного исхода можно, главное ответственно отнестись к своему положению.
ТОП-5 проверенных клиник венерологии
Источники
Читайте также:


