Коллегии по инфекционной заболеваемости
С целью проведения текущих и перспективных медико-организационных мероприятий по борьбе с инфекционными заболеваниями в стране действует строгая система контроля за инфекционной заболеваемостью.
О каждом случае обнаруженного инфекционного заболевания обязательно должны быть оповещены органы Госсанэпиднадзора. Список обязательных для извещения инфекционных заболеваний определен МЗ РФ. Все подлежащие оповещению инфекционные заболевания можно разделить на следующие группы:
1) карантинные заболевания (чума, холера, натуральная оспа, желтая лихорадка);
2) заболевания, которые регистрируются как важнейшие неэпидемические болезни с одновременной информацией органов Госсанэпиднадзора; информация об этих заболеваниях собирается системой специализированных лечебно-профилактических учреждений (туберкулез, сифилис, гонорея, трахома, грибковые заболевания, лепра);
3) заболевания, о которых лечебно-профилактическое учреждение представляет только суммарную (цифровую) информацию в органы санэпиднадзора и которые по классификации не относятся к классу инфекционных заболеваний (грипп, ОРВИ);
4) заболевания, о каждом случае которых делаются сообщения в местные органы санэпиднадзора с приведением детальных сведений о заболевании (брюшной тиф, паратифы и другие сальмонеллезы, дизентерия, энтериты, детские инфекции, менингиты, энцефалиты, инфекционный гепатит, столбняк, полиомиелит, бешенство, риккетсиозы, малярия, лептоопироз, сепсис у детей 1 -го месяца жизни, геморрагическая лихорадка, орнитоз и др.).
В отношении каждой из этих групп заболеваний существует своя система сбора и обработки данных.
Карантинные болезни — это условное название группы инфекционных болезней, характеризующихся высокой контагиозностью и высокой летальностью, к которым применяются международные карантинные ограничения в соответствии с международными медико-санитарными правилами. В случае выявления карантинных заболеваний применяются меры экстренного противоэпидемического характера, вплоть до создания чрезвычайных противоэпидемических комиссий (ЧПК).
Для учета и контроля движения извещений в лечебно-профилактических учреждениях и органах санэпиднадзора имеются специальные журналы (ф.060/у), в которых ведется запись отправленных и полученных извещений.
Форма извещения и журнал содержат только основную информацию, необходимую для оперативного сигнала; диагноз, сведения о больном, дату возникновения заболевания, сведения о госпитализации и других проведенных в очаге мероприятиях.
О заболеваниях 3 группы органы санэпиднадзора получают информацию из лечебно-профилактических учреждений на основании ф.95 — грипп. Эта форма содержит лишь суммарные сведения о числе зарегистрированных заболеваний ОРВИ и гриппом.
Для анализа инфекционной заболеваемости рассчитывается ряд показателей:
Число выявленных инфекционных
Число выявленных = заболеваний на данной территории • 100000
инфекционных Средняя численность населения
заболеваний данной территории
Аналогично рассчитываются показатели частота заболеваний по отдельным возрастно-половым группам, нозологическим формам. Рассчитываются также:
Частота госпитализации = инфекционных больных • 100%
инфекционных больных Средняя численность населения
Охват инфекционных = инфекционных больных • 100%
больных госпитализацией Число выявленных инфекционных больных
Число выявленных инфекционных больных
Очаговость =___________________________________________• 100%
Число очагов данного заболевания
Кроме того, для целого ряда инфекционных заболеваний целесообразно рассчитать сезонность. В основу разработки сезонности берутся данные о числе заболеваний по месяцам, рассматриваются динамические кривые по абсолютным данным и месячным показателям. Иногда может быть использовано распределение годового числа заболеваний по месяцам (в процентах). Правильнее для изучения сезонности использовать показатели сезонных колебаний, представляющие отношение среднедневных месячных данных к среднегодовым, и изображенные в виде диаграммы полярных координат.
Не нашли то, что искали? Воспользуйтесь поиском:
Провел коллегию руководитель Управления Роспотребнадзора по Республике Адыгея, Главный государственный санитарный врач по Республике Адыгея, Государственный советник Российской Федерации 2 класса Агиров А.Х.
Начальник отдела эпидемиологического надзора Управления Роспотребнадзора по РА Горюхина О.В. проинформировала о состоянии инфекционной заболеваемости в Республике Адыгея, совершенствовании мер профилактики инфекционных заболеваний и результатах исполнения государственной функции Управления Роспотребнадзора по Республике Адыгея по организации учета, регистрации, установлении причины и выявлению условий возникновения и распространения инфекционных заболеваний.
В ходе работы Коллегии было отмечено, что за 1 квартал 2011 года в Республике Адыгея зарегистрировано 28763 случая инфекционных заболеваний по 28 нозологическим формам, что на 62,6% выше аналогичного периода прошлого года.
Рост общей инфекционной заболеваемости обусловлен подъемом заболеваемости острыми респираторными вирусными инфекциями и гриппом с 4 по 7 недели текущего года, ростом заболеваемости ветряной оспой в 2 раза, увеличением числа укусов животными на 26,3%, а также за счет включения в 2011 году в официальную статистическую отчетность внебольничных пневмоний.
В структуре общей инфекционной заболеваемости по - прежнему доминирующее место занимают острые респираторные вирусные инфекции и грипп (95% от числа всех зарегистрированных инфекционных заболеваний). Без учета гриппа и острых респираторных вирусных инфекций за истекший период года зарегистрировано 1503 случая инфекционных заболеваний. Наибольший удельный вес (34%) занимают неуправляемые воздушно-капельные инфекции, такие как ветряная оспа и скарлатина, что в 2,2 раза выше аналогичного периода прошлого года. Заболеваемость в 94% случаев регистрировалась среди детей до 14 лет. В 78% случаев заболеваемость регистрировалась в организованных детских коллективах.
Второе ранговое место (20,5%) занимают острые кишечные инфекции (дизентерия, сальмонеллез, ОКИ с установленным и неустановленным возбудителями), что на 7,8% ниже аналогичного периода прошлого года. Однако актуальность данной группы инфекций сохраняется в течение всего календарного года. Из общего числа заболевших 74% составили дети до 14 лет, из которых 22% - дети, посещающие организованные детские коллективы, в которых регистрировались единичные случаи.
Третье ранговое место (17,8%) занимают социально - обусловленные инфекции, такие как туберкулез, сифилис, гонорея, микроспория, чесотка, пораженность педикулезом.
Заболеваемость острыми респираторными вирусными инфекциями и гриппом в первом квартале 2011 года выросла на 62% в сравнении с аналогичным периодом прошлого года. Рост обусловлен подъемом заболеваемости выше пороговых уровней в период с 4 по 7 недели, в основном за счет заболеваемости среди детей, посещающих средние общеобразовательные учреждения. Всего лабораторно подтверждено 84 случая гриппа, в т.ч. грипп В - 43 случая (51%), грипп A/HlNl-09 свиного происхождения - 37 случаев (44%), сезонный грипп - 4 случая (4,8%). В предэпидсезон 2010-2011 гг специфическая профилактика сезонного гриппа в Республике Адыгея проведена 88277 человекам или 20% от общей численности населения республики. Эффективность иммунизации подтверждена результатами проведенного анализа. Показатели заболеваемости острыми респираторными вирусными инфекциями среди привитых ниже в 7,2 раза (показатель заболеваемости среди привитых - 10,0 на 10 тыс. населения, среди не привитых - 71,9). Заболеваемость гриппом среди привитых не регистрировалась.
В республике остается также нерешенной проблема бродячих собак, нападающих на людей. Так, в 1 квартале 2011 года в республике зарегистрировано 230 укусов животными, что на 26% больше, чем за аналогичный период 2010 года. 24% пострадавших от укусов составляют дети до 14 лет. Наибольшее число укусов зарегистрировано в г. Майкопе и Майкопском районе, где показатели выше среднереспубликанских.
Пресс-служба Управления Роспотребнадзора по Республике Адыгея
Ежегодно инфекционные заболевания уносят сотни тысяч жизней, а многие переболевшие получают неизлечимые осложнения на всю оставшуюся жизнь.
По статистике, именно инфекционные заболевания становятся причиной 26% всех смертей на планете (по данным Всемирной Организации Здравоохранения (ВОЗ) за 2008 год).
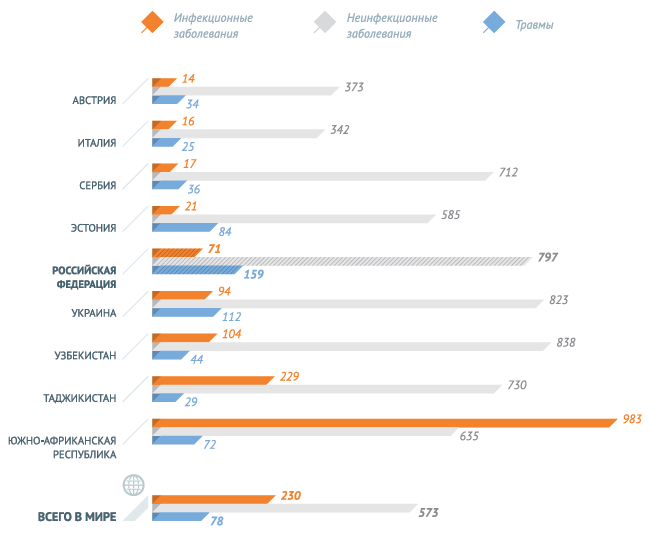
В 2012 году число смертей от инфекционных заболеваний снизилось. Неинфекционные заболевания стали причиной 68% всех случаев смерти, на инфекционные, материнские , неонатальные болезни и расстройства пищевого происхождения (вместе взятые) пришлось 23% смертей в мире, а травмы стали причиной 9% всех случаев летального исхода.
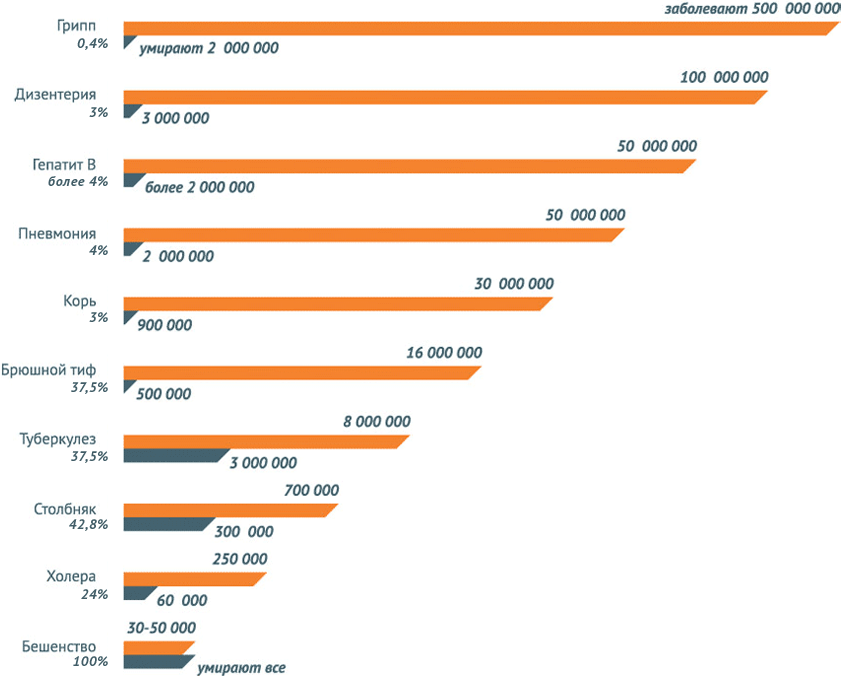

В мире регистрируются тысячи, сотни тысяч и даже миллионы случаев инфекционных заболеваний, которые поражают детей и взрослых не только в слаборазвитых или развивающихся странах, но и в странах с высоким уровнем жизни. Так, дифтерией заболевают 4880 человек в мире. Корь поражает 354820 человек, из них умерло – 139 300 (при охвате прививками 84%).
Паротитом болеют 726 169 человек, коклюш в среднем охватывает 162 047 человек, краснуха – 114449, столбняка зарегистрировано 14272 случаев.
Пальму первенства среди инфекционных заболеваний держит туберкулез – 5 772 224 случаев. В то же время, можно отметить, что благодаря вакцинации с лица планеты постепенно исчезает такая страшная болезнь как полиомиелит – всего в мире зарегистрировано 285 случаев.
И все же такие показатели стали возможными благодаря консолидированным усилиям по борьбе с инфекционными заболеваниями.
Смертность и заболеваемость инфекционными заболеваниями в России
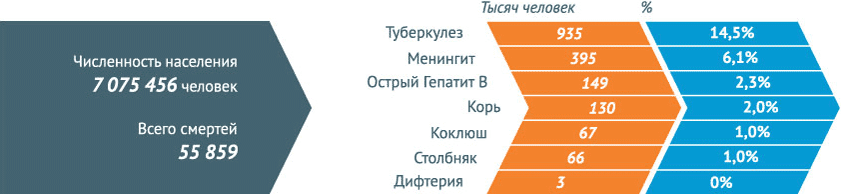
В 2013 г. в Российской Федерации зарегистрированы более 33 млн 225 тыс. инфекционных заболеваний (в 2012 г. – 31 млн 477 тыс.). В 2013 г. в России умерло 1,9 млн человек, от инфекционных болезней – 31 808 (1,7%), зарегистрировано 33 млн 255 тыс. случаев инфекционных болезней, летальный исход составил – 0,096%.
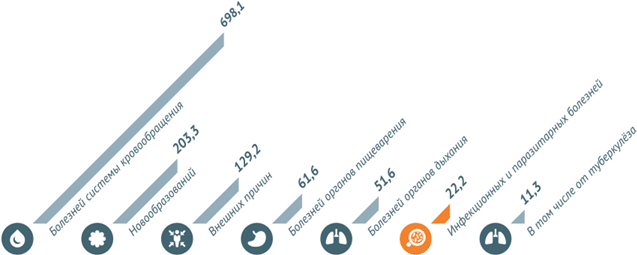
В 2013 году наибольшее число смертей в России было вызвано болезнями системы кровообращения. Некоторые инфекционные и паразитарные болезни погубили в 2013 году 22,2 из 100 тыс. человек.
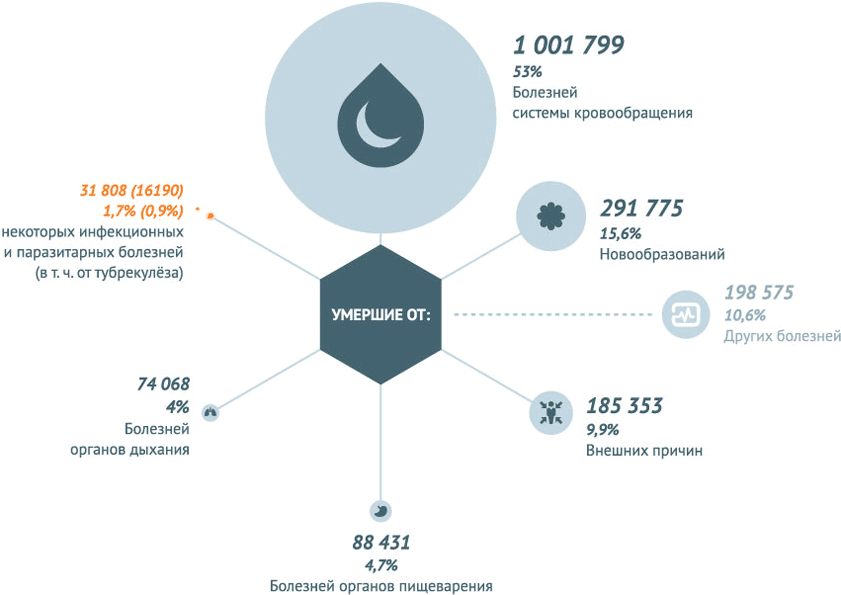
Некоторые инфекционные заболевания в 2013 году стали причиной смерти 31808 человек . Это 1,7% от всех смертей.
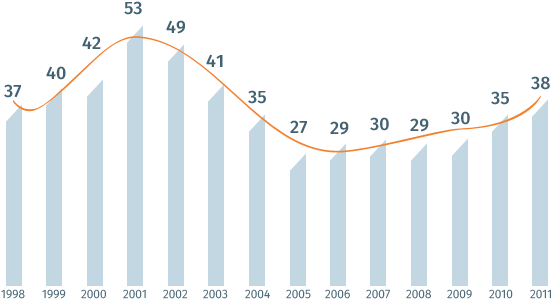
С 1998 года наибольший пик инфекционных заболеваний в России был отмечен в 2001 году – 53 млн, а наименьший – в 2005 году – 27 млн случаев. После 2005 года в нашей стране вновь наметился рост числа инфекционных заболеваний: с 29 млн в 2006 году до 35 млн в 2010-м и 38 млн в 2011 году.
Сегодня в России по целому ряду инфекционных заболеваний наблюдается незначительное снижение числа зарегистрированных случаев.
| Наименование заболевания | Число зарегистрированных случаев (январь-декабрь 2014 г) | Число зарегистрированных случаев (январь-декабрь 2013 г) |
| Острый паралитический полиомиелит | 3 | 5 |
| Острый вирусный гепатит В | 1667 | 1722 |
| Хронический вирусный гепатит В (впервые установленный) | 14693 | 15177 |
| Носительство возбудителя вирусного гепатита В | 20963 | 23876 |
| Дифтерия | 2 | 2 |
| Коклюш | 4223 | 4035 |
| Корь | 4653 | 1637 |
| Краснуха | 50 | 166 |
| Паротит эпидемический | 237 | 264 |
| Менингококковая инфекция | 909 | 1196 |
| Ветряная оспа | 859764 | 720180 |
| Туберкулез (впервые выявленный) активные формы | 70522 | 74182 |
| Грипп | 12257 | 100360 |
| Поствакцинальные осложнения | 192 | 263 |
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ МОСКОВСКОЙ ОБЛАСТИ
ЦЕНТР ГОСУДАРСТВЕННОГО
САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОГО НАДЗОРА В МОСКОВСКОЙ ОБЛАСТИ
СОВМЕСТНОЕ ЗАСЕДАНИЕ КОЛЛЕГИИ И
САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОГО СОВЕТА
РЕШЕНИЕ
ПРОТОКОЛ
31 октября 2003 г.
N 8/2
О СОСТОЯНИИ ЗАБОЛЕВАЕМОСТИ ВНУТРИБОЛЬНИЧНЫМИ
ИНФЕКЦИОННЫМИ БОЛЕЗНЯМИ В МОСКОВСКОЙ ОБЛАСТИ И МЕРАХ
ПО ИХ ПРЕДУПРЕЖДЕНИЮ
Заслушав и обсудив вопрос "О состоянии заболеваемости внутрибольничными инфекционными болезнями в Московской области и мерах по их предупреждению", коллегия Министерства здравоохранения Московской области и санитарно-эпидемиологического совета Центра государственного санитарно-эпидемиологического надзора в Московской области отмечают, что вопрос профилактики внутрибольничных инфекционных заболеваний продолжает оставаться актуальным.
За последние годы в Московской области осуществлен ряд организационных и практических мероприятий, направленных на борьбу с внутрибольничными инфекциями. В большинстве крупных лечебно-профилактических учреждений введены должности госпитальных эпидемиологов и их помощников. Рекомендованы к применению и внедряются в практику работы новые средства, материалы и оборудование для дезинфекции, предстерилизационной очистки и стерилизации. Применяются современные, эффективные средства и методы обработки эндоскопической аппаратуры, стоматологического инструментария, контуров дыхательных и наркозных аппаратов. Применение дезинфектантов нового поколения позволяет не только успешно бороться с больничной микрофлорой, но и улучшать гигиенические показатели внутренней среды лечебно-профилактических учреждений.
Во многих учреждениях созданы и успешно функционируют комиссии по профилактике внутрибольничных заболеваний.
Продолжается работа по дальнейшему совершенствованию способов обеззараживания, временного хранения и утилизации медицинских отходов.
Разработаны и реализуются программы производственного контроля учреждений.
В родовспомогательных учреждениях внедрены современные, прогрессивные формы и методы работы: организация послеродовых палат по принципу "мать-дитя", раннее прикладывание новорожденных к груди, ранняя выписка, патронаж новорожденных и родильниц на дому.
Проводимая в области карантинизация донорской плазмы позволила предотвратить гемотрансфузионные заболевания при ее переливании.
Однако в практической реализации проблемы профилактики внутрибольничных инфекционных заболеваний в Московской области еще есть целый ряд недоработок и недостатков.
Число внутрибольничных инфекций по Московской области уменьшилось с 1762 случаев в 1995 году до 677 случаев в 2002 году и составило 0,05% (Российская Федерация 1,9%) от числа госпитализированных. Настораживают стремительные темпы снижения числа внутрибольничных заболеваний - около 12% в год.
Низкий уровень внутрибольничной заболеваемости в Московской области объясняется значительным недоучетом числа случаев заболеваний. Подтверждением факта недоучета является большая разница в числе зарегистрированных случаев в разных районах области. Так, за восемь месяцев 2003 года в Серпуховском районе зарегистрировано 47 случаев, в Павлово-Посадском - 26, в Коломенском - - 22, в Каширском - 21, а в тринадцати регионах (Волоколамский, Железнодорожный, Зарайский, Лотошинский, Мытищинский, Озерский, Пушкинский, Рузский, Талдомский, Шатурский и города Жуковский, Лобня, Реутов) заболеваемости не зарегистрировано.
В 2003 году в девяти районах области внутрибольничные инфекции регистрировались только в родильных домах (Балашихинский район - 3, Воскресенский - 6, Егорьевский - 1, Истринский - 2, Наро-Фоминский - 4, города: Королев - 11, Дубна - 3).
За 7 лет, начиная с 1975 года, в больничных учреждениях зарегистрировано всего 9 случаев инфекций мочевыводящих путей (по данным мировой статистики доля мочеполовых инфекций в общей структуре внутрибольничных заболеваний составляет от 25% до 40%). За последний год в лечебно-профилактических учреждениях области зарегистрировано всего 75 случаев острых респираторных заболеваний. Острая пневмония как внутрибольничное заболевание в 2003 году вообще не регистрировалась.
Повсеместно не налажено выявление и регистрация инфекций мочевыводящих путей, генитальной сферы, пневмоний и других инфекций дыхательных путей, в то время как в большинстве стран данные виды инфекции занимают доминирующие позиции в структуре внутрибольничных заболеваний.
Практически во всех лечебных учреждениях области не проводится мониторинг возбудителей внутрибольничных инфекций, не акцентируется внимание на необходимости поиска и выделения внутрибольничных штаммов, недостаточно анализируется антибиотикоустойчивость выделенных микроорганизмов.
Основными причинами возникновения и распространения внутрибольничных инфекций являются нарушения санитарно-противоэпидемического режима, а именно: нарушение цикличности заполнения палат, нарушение порядка проведения текущей дезинфекции, предстерилизационной очистки и стерилизации изделий медицинского назначения, использование малоэффективных, в том числе хлорсодержащих средств, аварии инженерных коммуникаций, перебои в снабжении горячей и холодной водой, несвоевременная изоляция больных с инфекционными заболеваниями или подозрениями на них, поздняя передача информации в органы госсанэпиднадзора и, как следствие, задержка в проведении противоэпидемических мероприятий.
Число неудовлетворительных смывов с объектов внешней среды в лечебных учреждениях в среднем по области в 2002 году составило 2%. В то же время в г. Железнодорожный - 3,8%, в г. Ивантеевка - 3,4%, в Озерском районе - 3,9%, в г. Фрязино - 4,9%, в г. Электросталь - 4,2%.
Наибольшее число неудовлетворительных смывов в палатах отмечалось в г. Железнодорожном - 12,2%, г. Фрязино - 15,5%, в Дмитровском районе - 8,9%, в Егорьевском - 9,4%.
В процедурных: Егорьевский район - 5,7%, г. Фрязино - 5,3%, Серебряно-Прудский район - 5,6%.
В перевязочных: Дмитровский район - 7,7%, Орехово-Зуевский район - 3,3%, г. Электросталь - 4,1%.
В буфетных-раздаточных: Пушкинский район - 13,3%, Раменский район - 8,6%, г. Фрязино - 15,6%.
По данным отчетов за 2002 год доля неудовлетворительных проб качества стерилизации изделий медицинского назначения (при среднеобластном показателе - 1,7%) составила: в Волоколамском районе - 6,9%, Каширском - 10,7%, Мытищинском - 7,8%, в г. Ивантеевка - 7%.
Нарушаются требования санитарного законодательства об обязательной камерной обработке постельных принадлежностей после выписки или смерти больного. В 2002 году процент обработки постельных принадлежностей суммарно по всем лечебным учреждениям области составил - 73,3%. В то же время в Шаховском районе этот показатель составил - 30,4%, в Ступинском - 38%, в Павлово-Посадском - 46,6%, в Можайском - 49,6%.
Остается актуальной проблема подготовки сотрудников лечебно-профилактических учреждений по вопросам диагностики внутрибольничных инфекционных заболеваний и проведения мероприятий в случае их возникновения в лечебно-профилактических учреждениях.
Медленно решается вопрос организации работы по утилизации медицинских отходов. Как показали проверки, в значительном числе учреждений не выполняются или не полностью выполняются требования санитарных правил и нормативов СанПиН 2.1.7.728-99 "Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений".
С целью улучшения профилактики возникновения и распространения внутрибольничных инфекционных заболеваний
КОЛЛЕГИЯ И САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЙ СОВЕТ РЕШАЮТ:
1. Заместителям Министра здравоохранения Московской области Берташ С.А., Тамязян Г.В. и I заместителю Главного государственного санитарного врача по Московской области Гавриленко О.Л.:
1.1. Разработать комплексный план мероприятий по профилактике внутрибольничных инфекций в лечебно-профилактических учреждениях Московской области на 2004-2007 годы.
Срок исполнения: до 15 декабря 2003 года.
1.2. Подготовить совместный приказ Министерства здравоохранения Московской области и Центра государственного санитарно-эпидемиологического надзора Московской области "Об усилении мероприятий по профилактике внутрибольничных инфекций в лечебно-профилактических учреждениях Московской области".
Срок исполнения: до 15 декабря 2003 года.
2. Руководителям муниципальных органов управления здравоохранением и руководителям областных лечебно-профилактических учреждений:
2.1. В целях повышения персональной ответственности руководителей подведомственных лечебно-профилактических учреждений провести заслушивание на медицинских советах по вопросам организации работы по профилактике внутрибольничных заболеваний.
Срок исполнения: до 1 марта 2004 года.
2.2. Разработать комплексный план мероприятий по профилактике внутрибольничных инфекций в подведомственных лечебно-профилактических учреждениях на 2004-2007 годы.
Срок исполнения: до 25 декабря 2003 года.
2.3. Обеспечить исполнение приказа Министерства здравоохранения Российской Федерации от 17 сентября 1993 года N 220 "О мерах по развитию и совершенствованию инфекционной службы в Российской Федерации" в части повсеместного введения в штаты лечебно-профилактических учреждений Московской области врачей-эпидемиологов и помощников эпидемиолога.
Срок исполнения: до 1 июля 2004 года.
2.4. Обеспечить полное выявление и учет внутрибольничных инфекций, передачу сведений о них в Центры государственного санитарно-эпидемиологического надзора и вышестоящие органы управления здравоохранением для своевременной организации и проведения противоэпидемических мероприятий.
Срок исполнения: постоянно.
2.5. Организовать обучение сотрудников лечебно-профилактических учреждений по вопросам клиники, диагностики и профилактики внутрибольничных инфекционных заболеваний.
Срок исполнения: постоянно.
3. Главным врачам Центров государственного санитарно-эпидемиологического надзора в городах и районах Московской области:
3.1. Усилить надзор за полнотой выявления внутрибольничных инфекционных заболеваний и своевременной передачей информации в органы государственного санитарно-эпидемиологического надзора.
Срок исполнения: постоянно.
3.2. Совместно со специалистами муниципальных органов управления здравоохранением Московской области провести проверки противоэпидемического режима и состояния работы по профилактике внутрибольничных инфекций в лечебно-профилактических учреждениях с последующим обсуждением результатов проверок.
Срок исполнения: I-II квартал 2004 года.
3.3. Организовать проведение семинаров для работников лечебно-профилактических учреждений по вопросам организации оптимального санитарно-противоэпидемического режима и профилактики внутрибольничных инфекционных заболеваний.
Срок исполнения: постоянно.
4. Контроль за выполнением данного решения оставляем за собой.
Министр здравоохранения
Правительства Московской области
В.Ю.СЕМЕНОВ
Главный государственный
санитарный врач
по Московской области
Э.Б.КОВАЛЕНКО
Читайте также:


