Когда появляются атипичные мононуклеары при инфекционном мононуклеозе
Инфекционный мононуклеоз – заболевание, которое вызывает вирус Эпштейна-Барр (ВЭБ). Он относится к семейству герпесвирусов, имеет две молекулы ДНК и способен пожизненно находиться в организме человека.
Атипичный мононуклеоз: этиология

Клиническая классификация инфекционного мононуклеоза выделяет (по типу заболевания) две формы – типичную и атипичную. Для типичного случая характерно доброкачественное течение, с присущими для данного заболевания проявлениями.
Для атипичной формы характерны лишь некоторые описанные симптомы, преобладают признаки, не часто встречаемые при инфекционном мононуклеозе.
Оба типа имеют один механизм развития заболевания: вирус проникает в лимфатическую ткань миндалин, прикрепляется к лимфоцитам и инфицирует их.
Длительное время в таком состоянии ВЭБ может находиться в миндалинах и слюнных железах, выделяясь во внешнюю среду со слюной. Также он способен распространяться по лимфатической и кровеносной системам в другие органы и ткани человека.
Причины, провоцирующие факторы

Что бы понять причины, определяющие тип Эпштейн-Барр вирусной инфекции, нужно знать поведение вируса в той или иной ситуации.
В клетках, инфицированных вирусом, возможно два варианта размножения ВЭБ:
- гибель лимфоцита при размножении вируса и его выделение в окружающие ткани – характерно для острого и активного процесса;
- нахождение и размножение вируса внутри клетки-хозяина длительный период времени, не приводящее к ее гибели – специфика латентного процесса.
В ядре клетки-хозяина он может встраиваться в геном, вызывая при этом хромосомные нарушения. Активное размножение вируса происходит в результате ослабления иммунитета, активации размножения лимфоцитов (они инфицированы ВЭБ) при острых бактериальных и других вирусных инфекциях, стрессах.
В исследованиях было обнаружено, что вирус имеет набор генов, которые позволяют ему ускользать от иммунной системы человека и менять типичные проявления заболевания на атипичные:
- вирус способен вырабатывает белки, похожие на человеческие – аналоги биологических веществ, изменяющие иммунный ответ;
- в процессе размножения вырабатывает белки, блокирующие работу клеток — киллеров иммунной системы;
- способность мутировать позволяет ВЭБ быть нераспознанным иммунными клетками хозяина после произошедшей мутации;
- способен вызывать вторичный иммунодефицит.
Уникальная приспособленность к выживанию делает ВЭБ практически неуязвимым. Можно приостановить размножение этого микроорганизма, но не уничтожить.
Причины и симптомы мононуклеоза:
Симптомы
Атипичная форма мононуклеоза характеризуется преобладанием или отсутствием, какого либо симптома заболевания: может не быть тонзиллита или лимфаденопатии, а желтуха или высыпания — значительно выражены. Такая клиническая картина присуща другим заболеваниям, нужно избежать постановки ошибочных диагнозов.
К атипичным формам Эпштейн-Барр вирусной инфекции относятся:
- Стертая форма – симптомы выражены незначительно и быстро проходят.
- Висцеральная – тяжелое течение заболевания с поражением всех важных органов и систем.
- Бессимптомная – находка при лабораторной диагностике.
При стертой форме инфекционного мононуклеоза больных беспокоят слабость, общее недомогание, ломота в суставах, могут быть незначительные боли в горле, температура тела, как правило, нормальная или субфебрильная. Может быть только увеличение лимфоузлов.
Стертая атипичная форма встречается чаще всего у детей дошкольного и раннего школьного периода жизни.
Если форма заболевания висцеральная – на первый план выступают жалобы со стороны пораженных органов. Ими могут быть почки, печень, сердечно сосудистая система, селезенка, органы кроветворения, центральная нервная система. Встречается у людей старше 24х лет.

Диагностика, методы исследования
Объем проводимых исследований зависит от течения заболевания. При стертой форме пациента осматривает врач, измеряют температуру тела, артериальное давление, осматривают нос и горло, кожные покровы. Ощупывают лимфоузлы, пальпируют живот.
При необходимости проводят исследование общего анализа крови, мочи. Наблюдают пациента в течение 10 дней, при отсутствии осложнений – дают дальнейшие рекомендации.
Пациенты с висцеральной формой заболевания госпитализируются в стационар. Необходимый объем обследований определяет лечащий врач, руководствуясь рекомендациями МОЗ и принимая во внимание состояние больного. Обязательные анализы при мононуклеозе:
- Общий анализ крови и мочи.
- Исследование уровня С-реактивного белка в крови.
- Исследование уровня глюкозы в крови и моче.
- Определение антител к ВЭБ, цитомегаловирусу, ВИЧ.
- Бактериологическое исследование на палочку дифтерии, посев содержимого мазка из зева на флору и чувствительность к антибиотикам.
- Биохимический анализ крови.
- Определение уровня электролитов в крови.
- Обследование на гепатиты, иерсиниоз, токсоплазмоз.
К дополнительным методам обследования относятся:
Обязательно пациента осматривают инфекционист, невролог, дерматовенеролог, гематолог, отоларинголог, окулист.
Лечение

При стертой форме заболевания лечение заключается в соблюдении режима, диеты, облегчения симптомов – полоскания горла, применение пастилок для рассасывания, витаминов.
Тяжелые висцеральные формы лечат медикаментозно. С этой целью рекомендуют растворы электролитов, интерфероны, иммуностимуляторы, антибиотики, гормоны, жаропонижающие, противогрибковые препараты, пробиотики.
Спектр назначаемых лекарств зависит от пораженного органа и системы, тяжести состояния пациента, возраста, наличия осложнений и т.д.
Как лечить мононуклеоз, рассказывает доктор Комаровский:
Возможные осложнения
При атипичном инфекционном мононуклеозе осложнения могут возникать в случаях развития висцеральной формы заболевания. К ним относятся аутоиммунная анемия, тромбоцитопения, параличи черепных нервов, менингоэнцефалиты, миокардит, гепатит, разрыв селезенки, присоединения бактериологических инфекций.
Профилактика
Избежать заболевания, при уровне инфицирования на планете 80%-90%, сложно. Специфическая профилактика не разработана. Необходимо укреплять иммунитет – здоровый образ жизни, хорошие экологические и социальные условия проживания.
Прогноз
Прогноз для выздоровления благоприятный при стертых формах атипичного инфекционного мононуклеоза. При висцеральных – серьезный. Диспансерное наблюдение проводят в течение года, на этот период рекомендуют избегать инсоляции.
[youtube.player]

Атипичные мононуклеары в крови у ребенка - признак мононуклеоза
Почему появляются атипичные мононуклеары в крови ребенка?
Когда ребенок полностью здоров, вироциты в его анализах присутствовать не будут, за исключением редких случаев. Таким образом, норма данного показателя — единичные в поле зрения.
Причинами, по которым вироциты выявляются в анализе, могут стать следующие вирусы:
вирус простого герпеса.
Если концентрация атипичных мононуклеаров в крови ребенка не достигает 10%, это свидетельствует только о том, что в организме начинает развиваться вирусная инфекция. Когда уровень вироцитов превышает этот показатель, можно с высокой вероятностью предполагать инфекционный мононуклеоз.
Инфекционный мононуклеоз у детей
Заболевание вызывается вирусом Эпштейна-Барра, относящимся к семейству герпесвирусов. Основной мишенью вируса становятся В-лимфоциты.
Источником инфекции является не только больной человек, но и носитель, у которого наличие в организме возбудителя не привело к развитию заболевания. Как и другие вирусные инфекции, мононуклеоз передается воздушно-капельным путем. Инкубационный период может продолжаться несколько от нескольких недель, до нескольких месяцев.
Симптомы
Заболевание не всегда начинается остро. Также может протекать в подострой и хронической форме. Для стадии обострения характерны следующие проявления:
повышение температуры и выраженная интоксикация;
симметричное увеличение шейных лимфоузлов;
Проявления со стороны нервной системы отмечаются при тяжелых формах мононуклеоза, которые не поддаются классическому лечению.
Диагностика
Для выявления заболевания необходимо проведение следующих обследований:
общий анализ крови;
ИФА и ПЦР используются для поиска следов возбудителя в крови пациента. Они являются наиболее информативными. В биохимическом анализе отмечается билирубинемия, а в общем анализе крови может быть увеличено количество вироцитов. Они будут повышены в диапазоне от 10 до 55% в зависимости от тяжести инфекции.
Для выявления осложнений заболевания можно воспользоваться УЗИ, рентгенографией пазух и грудной клетки. Дифференциальный диагноз мононуклеоза проводится со всеми инфекционные заболеваниями, сопровождающимися синдромом сыпи.
Лечение
Терапия мононуклеоза должна быть комплексной и включать в себя ряд препаратов. Основную роль играют противовирусные средства, в частности интерфероны и ацикловир. Оба средства имеют хорошую доказательную базу. При осложнении заболевания необходимо подключение антибактериальных средств. Препаратами выбора в этом случае будут антибиотики из группы фторхинолонов и цефалоспоринов.
При инфекционном мононуклеозе запрещается применять следующие средства:
Важно помнить, что перед началом лечебных мероприятий необходимо в обязательном порядке получить консультацию специалиста.
Осложнения
При данном заболевании осложнения развиваются крайне редко. К ним можно отнести следующие:
обструкция верхних дыхательных путей;
нарушения работы системы кроветворения;
присоединение инфекций бактериальной природы.
Еще одним серьезным осложнением является то, что вирус Эпштейна-Барр является онкогенным. Это значит, что он может становится причиной появления новообразований. В частности, повышается риск развития лимфом.
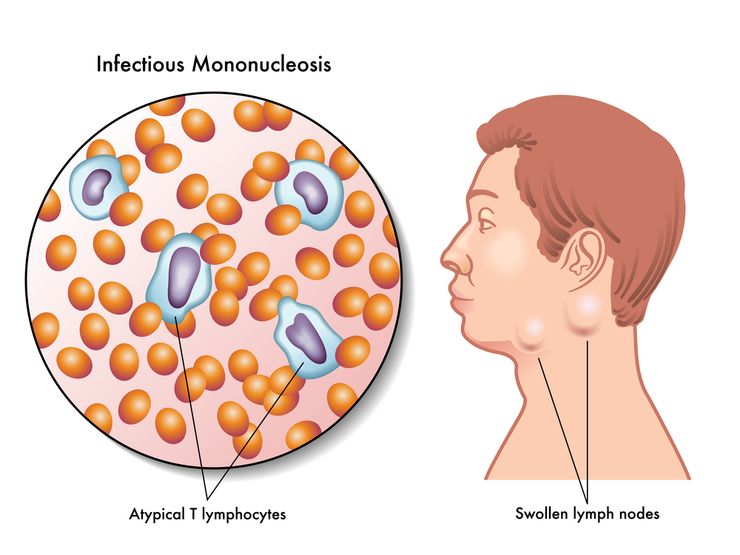
Инфекционный мононуклеоз: норма атипичных клеток
Атипичные мононуклеары в крови у ребенка — показатель, который свидетельствует о наличии в организме инфекционного мононуклеоза или иной вирусной патологии. При данном заболевании может быть достаточно разнообразная клиническая картина, схожая со многими патологиями. Именно поэтому анализ крови на мононуклеары является такой важной процедурой.
[youtube.player]
Атипичные мононуклеары в общем анализе крови (син. вироциты) — видоизмененные одноядерные клетки. При том или ином заболевании их уровень может достигать или превышать 10 %. В некоторых случаях концентрация атипичных мононуклеаров может достигать 50 %.
Практически во всех случаях атипичные мононуклеары в крови у ребенка провоцируются развитием какого-либо патологического процесса, как правило, инфекционного характера. На увеличение количества вироцитов оказывает влияние вакцинация.
При таком нарушении могут возникнуть самые разнообразные признаки: лихорадочное состояние, резкая слабость, тошнота, мышечные и суставные боли, гепатоспленомегалия.
Диагностика, направленная на поиск причинного фактора, включает не только общий анализ крови, но и ряд дополнительных лабораторных тестов и инструментальных процедур.
Тактика терапии полностью зависит от базового заболевания, поэтому может носить не только консервативный характер. В некоторых случаях может потребоваться хирургическое вмешательство.
Этиология
Главной причиной возникновения атипичных мононуклеарных клеток в крови выступает проникновение в человеческий организм патологического агента. Важно помнить, что у совершенно здорового ребенка допустимая норма будет составлять 1 %. Начиная с 15 лет, подобный показатель повышается до 3–7 %.
Повысить количественный показатель вироцитов могут такие патологии:
- инфекционные или вирусные заболевания — наиболее частыми провокаторами считаются мононуклеоз или ветряная оспа;
- ответная реакция человеческого организма на иммунизацию путем вакцинации;
- токсоплазмоз;
- герпесвирусные патологии;
- ВИЧ-инфекция;
- протекание онкологического процесса любой локализации;
- некоторые болезни аутоиммунного происхождения;
- сбои кроветворной системы;
- тяжелое отравление или бесконтрольное применение лекарственных препаратов;
- печеночная недостаточность;
- милиарная форма туберкулеза;
- апластическая анемия;
- группа системных коллагенозов;
- инфекционная форма эндокардита;
- туберкулез;
- воспалительное поражение легких;
- нарушение функционирования почек;
- тяжелые пищевые интоксикации;
- острый или хронический гепатит;
- коклюш;
- паразитарные или глистные инвазии;
- хламидиоз;
- бруцеллез;
- сифилис;
- системная красная волчанка;
- различного вида анемии;
- заражение грибками;
- лейкоз;
- полицитемия;
- гипертиреоз;
- отравление ядовитыми веществами или химикатами, например, фосфором или хлором;
- васкулиты.
Примечательно, что примерно в 80 % случаев атипичные мононуклеары в крови ребенка или взрослого возникают на фоне протекания инфекционного мононуклеоза.
Симптоматика
Как и любые другие изменения в крови, повышение концентрации атипичных мононуклеаров оказывает негативное влияние на самочувствие человека. У детей и взрослых могут возникать такие клинические проявления:
- резкое возрастание температурных показателей;
- повышенное потоотделение;
- упадок сил и слабость;
- мышечные и суставные боли;
- одутловатость лица;
- болезненная бледность кожных покровов;
- увеличение объемов и болезненность шейных лимфатических узлов;
- нарушение процесса носового дыхания;
- осиплость голоса;
- возрастание объемов печени и селезенки (гепатоспленомегалия) — хорошо выявляется во время пальпации.
В случае поражения печени у взрослого или ребенка могут появиться такие признаки:
- желтушность кожи, склер и слизистых оболочек;
- горький привкус во рту;
- сильнейший кожный зуд;
- высыпания по типу крапивницы;
- осветление фекалий и потемнение урины.
Если атипичные мононуклеары в общем анализе крови имеют вторичную природу, что бывает часто, появятся и симптомы болезни-провокатора.
Диагностика
Несмотря на то, что основой диагностирования выступает общий анализ крови, чтобы установить причину измененного количества мононуклеаров, необходимо осуществление широкого спектра дополнительных лабораторно-инструментальных обследований.
При возникновении одного или нескольких признаков стоит обратиться к специалисту из области общей терапии, который проведет:
- ознакомление с историей болезни — в некоторых ситуациях это укажет на базовую болезнь, на фоне которой сформировалось указанное расстройство;
- сбор и анализ жизненного или семейного анализа;
- прощупывание и простукивание передней стенки брюшной полости;
- изучение состояния кожных покровов, слизистых оболочек и склер;
- измерение температурных показателей и частоты сердечного ритма;
- детальный опрос пациента — для cоставления полной клинической картины, что может указать на патологический провоцирующий фактор.
К дополнительным лабораторным исследованиям относятся:
- биохимия крови;
- копрограмма;
- общий анализ урины;
- бактериальный посев крови и фекалий;
- серологические пробы;
- иммунологические и ПЦР-тесты.
Общая инструментальная диагностика:
- ультрасонография органов брюшины;
- рентгенография с применением контрастного вещества;
- ФГДС;
- КТ и МРТ;
- эндоскопическая биопсия.
Лечение
Тактика терапии полностью обуславливается причиной, из-за которой в анализе крови появились атипичные мононуклеары.
Пациентам может быть прописан прием следующих групп медикаментов:
- противогрибковые, противовирусные и антибактериальные вещества;
- противовоспалительные лекарства;
- гепатопротекторы;
- ферменты;
- гормональные средства;
- препараты для купирования клинических проявлений;
- иммуномодуляторы;
- витаминные и минеральные комплексы.
Медикаментозное лечение составляется в индивидуальном порядке.
По конкретным показаниям могут назначить такие терапевтические меры:
- дезинтоксикационная терапия;
- хирургическое вмешательство — при обнаружении новообразований;
- физиотерапия;
- соблюдение щадящего рациона;
- химиотерапия и радиотерапия;
- нетрадиционные методы.
Стоит отметить, что часто лечение проводится комплексно.
Профилактика и прогноз
Не допустить того, чтобы анализ крови на атипичные мононуклеары показал положительный результат, можно только путем выполнения общих профилактических рекомендаций:
- отказ от пагубных пристрастий;
- здоровое и полноценное питание;
- соблюдение правил безопасности при работе с ядовитыми веществами и химикатами;
- постоянное укрепление иммунной системы;
- ведение в меру активного образа жизни;
- прием только тех лекарственных веществ, которые выпишет клиницист;
- регулярное прохождение полного профилактического осмотра в клинике — даст возможность выявить на ранней стадии проблемы, которые могут спровоцировать отклонение.
Прогноз появления атипичных мононуклеаров в общем анализе крови неоднозначный, поскольку зависит от провоцирующего фактора. В любом случае полное отсутствие терапии влечет развитие осложнений болезни-провокатора, которые могут представлять угрозу для жизни.
[youtube.player]
Болезнь Филатова, иначе инфекционный мононуклеоз, относится к контагиозным инфекционным заболеваниям, спровоцированным герпесвирусами человека: 4-ого типа - вирус Эпштейн-Барр (ВЭБ), либо 5-ого типа – цитомегаловирус (ЦМВ). Наиболее частыми пациентами являются дети с пятилетнего возраста до пубертатного периода.
Группу риска среди взрослых составляют люди со слабым иммунитетом и женщины в перинатальный период. Выраженные клинические признаки болезни определяет специфический анализ крови при мононуклеозе у детей, ОКА (общий клинический анализ) и биохимическое исследование крови.
Показания к проведению анализа крови
Герпесовирус Эпштейна-Барр считается главным возбудителем мононуклеоза. Источником заражения является больной человек или носитель вируса. При открытой форме инфицирования заболевание передается воздушно-капельным путем, при скрытой форме – при поцелуях и гемотрансфузии (переливании крови). Выделяют типичное и атипичное течение болезни.
Показанием для назначения ребенку исследований крови является характерная симптоматика:
- ангиноподобное поражение носоглотки (боли при глотании, отек, гиперемия, грязно-серый налет и др.);
- фебрильная (38-39 ℃) и пиретическая (39-40 ℃) температура тела;
- увеличение шейных, поднижнечелюстных, затылочных лимфатических узлов;
- спленомегалия (увеличение селезенки);
- кожные высыпания;
- интоксикационный синдром;
- гепатомегалия (увеличение печени);
- дисания (расстройство сна).
Стадийность патологии определяется, как инкубационный период, фаза проявления острых симптомов, восстановление (реконвалесценция). Атипичный мононуклеоз протекает в латентной форме, со слабо выраженными соматическими симптомами.
Определить заболевание возможно только по результатам лабораторных исследований. Подробная клинико-лабораторная диагностика болезни Филатова необходима для дифференциации инфекции от тонзиллита, ангины, дифтерии, ВИЧ, лимфогранулематоза и др.
Полная диагностика заболевания
Расширенная диагностика при инфекционном мононуклеозе включает:
- визуальный осмотр зева и кожных покровов;
- аускультацию (выслушивание с помощью стетоскопа);
- пальпацию брюшной полости и лимфатических узлов;
- фарингоскопию;
- мазок из зева;
- ОКА крови;
- биохимический анализ крови;
- ИФА (иммуноферментный анализ) крови;
- ИХЛА (иммунохемилюминисцентный анализ);
- моноспот-тест (для острой формы болезни);
- ПЦР (полимеразную цепную реакцию);
- анализ на ВИЧ;
- УЗИ брюшной полости.
Для определения заболевания у ребенка не всегда требуется использование всех методик. К обязательным лабораторным тестам относятся ОКА, биохимия, ИФА (ПЦР, ИХЛА). На первичном приеме, по предъявляемым жалобам назначается общий клинический и биохимический анализ крови.
Если по совокупности результатов исследования и симптоматических проявлений предполагается наличие инфекционного мононуклеоза, пациент направляется на дополнительное обследование.
Гематологические показатели
ОКА проводится по капиллярной крови (из пальца). Общий клинический анализ позволяет выявить нарушения биохимических процессов, характерные для моноцитарной ангины (другое название мононуклеоза). Важное значение в диагностике заболевания имеют показатели лейкограммы, которую составляют белые клетки крови – лейкоциты (в бланке исследования обозначаются WBC).
Они отвечают за защиту организма от бактерий, вирусов, паразитов и аллергенов. Подгруппы лейкоцитов:
- гранулоциты: нейтрофилы - NEU (палочкоядерные и сегментоядерные), эозинофилы – EOS, базофилы – BAS.
- агранулоциты: моноциты – MON и лимфоциты – LYM.
При расшифровке результатов анализа на инфекционный мононуклеоз повышенное внимание уделяется следующим параметрам:
- наличие лейкоцитоза или лейкопении (завышенных или пониженных значений лейкоцитов);
- сдвиг лейкоцитарной формулы (лейкограммы).
- присутствие атипичных мононуклеаров;
- смещение значений моноцитов и лимфоцитов;
- концентрация гемоглобина;
- изменение скорости оседания эритроцитов – красных клеток крови (СОЭ);
- уровень тромбоцитов (кровяных пластинок, отражающих степень свертываемости крови) и эритроцитов.
Маркером болезни Филатова являются атипичные мононуклеары (иначе, вироциты или монолимфоциты) – молодые одноядерные клетки из группы агранулоцитов. В общем анализе здоровой биожидкости (крови) обнаруживается мизерное количество данных клеток, либо они не определяются совсем.

Отклонение от нормы при мононуклеозе
Изменения в составе крови, сопровождающие моноцитарную ангину, обнаруживаются уже в инкубационный период. Острая фаза заболевания характеризуется ярко выраженными отклонениями показателей от нормы.
| Показатели | Норма | Единицы измерения | Отклонения |
| лейкоциты | 4-9 | 10 9 клеток/л | 15-25 |
| лимфоциты | 19,4-37,4 | % | > 50 |
| нейтрофилы (палочкоядерные/сегментоядерные) | 1,0-6,0 / 40,8-65,0 | % | > 6,0/ 12 |
| атипичные мононуклеары | 12 клеток/л | 9 клеток/л | 109-150 |
Общие выводы при оценке полученных результатов:
- незначительный лейкоцитоз;
- ускорение СОЭ (скорости оседания эритроцитов);
- выраженный лимфоцитоз (рост лимфоцитов);
- моноцитоз;
- значительное увеличение атипичных мононуклеаров;
- умеренная эритропения и тромбоцитопения (снижение концентрации красных клеток и тромбоцитов);
- сдвиг лейкограммы влево (увеличение палочкоядерных нейтрофилов, связанное с образованием в крови незрелых клеточных форм, которые в норме не обнаруживаются за пределами костного мозга).
- несущественная гипогемоглобинемия (понижение гемоглобина).
После соответствующего лечения, основные показатели ОКА восстанавливаются в период реконвалесценции. Мононуклеары могут сохраняться в крови от трех недель до 1,5 лет.
Биохимический анализ
Биохимия венозной крови назначается для выявления патологий, связанных с нарушением функциональности отдельных органов и систем. Биохимический анализ крови при мононуклеозе направлен, прежде всего, на оценку тимоловой пробы, билирубина и активности ферментов, отражающих работоспособность печени.
Для прогрессирующей инфекции характерно поражение печеночных макрофагов (купферовских клеток), и нарушение пигментного обмена.
В возрасте высокой вероятности заражения моноцитарной ангиной, показатели изменяются следующим образом:
- Альдолаза. Нормальное содержание в крови составляет 1,47–9,50 ед/л, при моноцитарной ангине увеличивается в 10-12 раз.
- АЛТ (аланинаминотрансфераза). Нормативные границы - от 33 до 39 ед/л, при инфекционном мононуклеозе до 414 ед/л.
- АСТ (аспартатаминотрансфераза). Референсные значения у ребенка – до 31 ед/л, в случае заражения – до 260 ед/л.
- ЩФ (щелочной фосфатаза). Детские нормы – от 130 до 420 ед/л, при инфицировании – увеличивается до предельно допустимых значений.
- Билирубин прямой. Усредненное значение не более 5,0 мкмоль/л (25% общего количества), во время болезни может повышаться до 40 ммоль/л.
- Тимоловая проба. При норме от 0 до 4 ед. S-H, верхняя граница смещается до 6-7 ед. S-H.
Биохимическое исследование при диагностике мононуклеоза менее информативно, чем общий анализ крови. Однако сопоставление результатов двух экспертиз позволяет получить объективную картину, присущую инфекции.
Иммуноферментный анализ
ИФА проводится для обнаружения иммуноглобулинов (Ig), иначе антител к чужеродному для организма антигену (вирусу Эпштейна-Барр). Иммуноглобулины в организме – это белковые соединения иммунной системы, предназначенные для дифференциации проникнувших антигенов.

Специальное исследование происходит в два этапа. Первично, заготовленный антиген (образец вируса) помещается на лабораторную поверхность, где к нему добавляется биологическая жидкость пациента. Иммуноглобулины реагируют на антиген, и определяют его отношение к иммунной системе. Если агент безопасен, антитело отсоединяется.
В случае опасности вируса, иммуноглобулины мобилизуются, стараясь его обезвредить. По активности антител определяется присутствие инфекции. На втором этапе к комплексу добавляется специфический фермент, окрашивающий исследуемые образцы. Изменение цвета измеряется спецанализатором (колориметром). По интенсивности окраски определяется степень инфицирования.
Вирус Эпштейна-Барр имеет четыре антигена:
- ЕА и капсидный VCA – ранние антигены;
- MA – мембранный агент, проявляется при вирусной активности;
- EBNA – поздний ядерный антиген.
В основе ИФА анализируются ранние и поздние агенты. Расшифровка анализа крови в бланке исследования представлена в форме таблицы далее. Результаты ИФА у детей и взрослых отличий не имеют.
| Стадия | Иммуноглобулины | |||
| IgM к VCA | IgG к VCA | к EBNA (сумма) | к ЕА и VCA (сумма) | |
| отсутствие заражения | - | - | - | - |
| острая фаза | ++ | ++++ | - | ++ |
| перенесенная инфекция (до полугода назад) | + | +++ | - | ++ - |
| перенесенная инфекция (более года назад) | - | +++ | + | -/+ |
| хронический мононуклеоз или реактивация | +/- | ++++ | +/- | +++ |
Иммунохемилюминисцентный анализ
Лабораторный прибор фиксирует и вычисляет концентрацию свечения, по которой определяется наличие и степень инфекции. Положительный результат (присутствие вируса) подтверждается при в IgG к EBV более 40 E/мл. Высокий показатель IgМ кVCA фиксируются в первые 20 дней после заражения. Реконвалесценция характеризуется высокими значениями IgG к EBNA.
Полимеразная цепная реакция
С помощью ПЦР в крови обнаруживается вирус и его генетическая структура. Процедура анализа основана на многократном копировании фрагмента РНК (амплификации) в реакторе (амплификаторе). Биологическая жидкость перемещается в реактор, нагревается до расщепления на ДНК и РНК.
После этого, добавляются вещества, определяющие пораженные участки в ДНК и РНК. При дифференциации нужного участка вещество присоединяется к молекуле ДНК, вступает с ней в реакцию, и копия вируса, таким образом, достраивается. В ходе цикличных реакций формируются многочисленные копии генной структуры вируса.
Моноспот-тест
Моноспот, так же, как ИФА и ИХЛА, базируется на реакции антител. Биологическая жидкость смешивается со специальными реактивами. При наличии инфекции происходит агглютинация (склеивание). Тестирование применяется для диагностики острой фазы мононуклеоза. При хронической форме болезни моноспот-тест диагностической информативности не имеет.
Дополнительно
Чтобы получить максимально объективную картину заболевания, сдать анализы крови необходимо несколько раз, и в обязательном порядке – после выздоровления. Достоверные результаты обеспечивает соблюдение правил предварительной подготовки к анализам.
- за 2-3 суток устранить из рациона жирную пищу, жареные блюда, алкогольные напитки;
- прервать прием медикаментов;
- накануне процедуры ограничить спортивные и иные физические нагрузки;
- соблюдать режим голодания 8-12 часов (сдавать кровь на все анализы нужно строго натощак).
- минимум за час до забора крови отказаться от никотина.
Ознакомиться с результатами биохимии и ОКА можно на следующий день. Для выполнения специальных исследований предусмотрен недельный интервал выполнения.
Итоги
Мононуклеоз (моноцитарная ангина, болезнь Филатова) является инфекционным заболеванием, поражающим лимфатические узлы, печень, селезенку. Герпесовирус Эпштейна-Барр передается воздушно-капельным путем, и при поцелуе. Основной процент зараженных пациентов составляют дети от 5 до 13 лет.

Диагностическую ценность при выявлении инфекции представляют:
- Общий клинический анализ. Наблюдается смещение влево лейкоцитарной формулы, появление в биожидкости атипичных мононуклеаров и другие изменения показателей.
- Биохимический анализ крови. В результатах фиксируется увеличение концентрации ферментов: альдолазы, АЛТ, АСТ, ЩФ. В осложненных случаях – повышение значений билирубина.
- Специальные иммунологические исследования (ИФА, ПЦР, ИХЛА, моноспот). Определяют наличие вируса и степень прогрессирования инфекции.
При несвоевременной диагностике и некорректной терапии мононуклеоз у детей провоцирует осложнения, связанные с поражением лимфатической, дыхательной и центральной нервной системы, печени и селезенки (вплоть до разрыва органа).
[youtube.player]Читайте также:


