Кишечные инфекции статистика воз
Инфекционная заболеваемость в Российской Федерации
за январь-апрель 2018 г.
В январе-апреле 2018 года, по сравнению с предшествующим периодом (январь-апрель в 2008-2017 гг.), тенденция к снижению заболеваемости наблюдается для следующих нозологических форм: сальмонеллезных инфекций (кроме брюшного тифа), бактериальной дизентерии (шигеллеза), острых вирусных гепатитов А, В, С, хронических вирусных гепатитов В и С, менингококковой инфекции, в том числе ее генерализованных форм, впервые выявленного бруцеллеза, псевдотуберкулеза, лептоспирозов, активных форм туберкулёза, сифилиса, гонококковой инфекции.
Тенденция к росту заболеваемости отмечена для энтеровирусных инфекций (ЭВИ), коклюша, эпидемического паротита, кори, геморрагической лихорадки с почечным синдромом (ГЛПС), болезни, вызванной вирусом иммунодефицита человека (ВИЧ) и бессимптомного инфекционного статуса, вызванного ВИЧ, внебольничным пневмониям, острым кишечным инфекциям (ОКИ), вызванным возбудителями установленной этиологии.
За истекший период зарегистрировано 6 случаев брюшного тифа (г. Москва – 4 случая, Свердловская и Новосибирская области – по 1 случаю), 16 случаев трихинеллеза, 1 случай сибирской язвы (Республика Дагестан).
Заболеваемость эпидемическим паротитом в период, охватывающий 2008-2016 гг., характеризовалась устойчивой тенденцией к снижению с СМП 0,1 на 100 тыс. населения, однако в 2017 году отмечено ухудшение эпидемиологической ситуации - заболеваемость возросла в 13,3 раза по сравнению со среднемноголетним показателем за 2008-2016 гг. (1,33 на 100 тыс. населения в январе-апреле 2017 года). Высокая заболеваемость зарегистрирована и за истекший период 2018 года (1274 случая, 0,87 на 100 тыс. населения, среди детей до 17 лет – 522 случая, 1,78), хотя по сравнению с показателями прошлого года заболеваемость снизилась на 34,9%. Наиболее высокая заболеваемость зарегистрирована в Республике Дагестан (29,91 на 100 тыс. населения, СМП - 0,06), Чеченской Республике (8,47, СМП – 0,83), причем в обоих субъектах, как в этом году, так и в прошлом, более половины заболевших составляет взрослое население.
В январе-апреле 2018 года зарегистрировано 687 случаев ЭВИ (0,47 на 100 тыс. населения, среди детей до 17 лет – 595 случаев и 2,03), что, по всей видимости, свидетельствует об очередном циклическом подъёме заболеваемости, характерном для эпидемического процесса этой группы инфекций. В январе-апреле 2017 года было выявлено 430 случаев, 0,29 на 100 тыс. населения (среди детей до 17 лет – 378 и 1,32 соответственно).
Наиболее высокая заболеваемость зарегистрирована в Мурманской области (6,05 на 100 тыс. населения, СМП – 1,13), республиках Саха (4,99, СМП – 0,98), Коми (4,69, СМП – 0,19), Кабардино-Балкарской Республике (3,71, СМП - 0), Республике Тыва (2,21, СМП – 0,58), Калининградской (1,94, СМП – 0,1), Пензенской областях (1,93, СМП – 0,48), Ханты-Мансийском автономном округе (1,53, СМП – 1,97).
В январе-апреле 2018 года вновь регистрируется подъем заболеваемости корью. За истекшие четыре месяца зарегистрировано 1149 случаев заболевания, показатель заболеваемости составил 0,78 на 100 тыс. населения. Наиболее высокая заболеваемость зарегистрирована в г. Москва (4,01 на 100 тыс. населения), Московской области (3,36). В Северо-Кавказском федеральном округе наиболее высокая заболеваемость наблюдается в Республике Дагестан (3,27 на 100 тыс. населения), Чеченской Республике (2,92) и приграничных к этим республикам субъектах (Республика Ингушетия - 2,73 на 100 тыс. населения, Северная Осетия-Алания – 1,99, Ставропольский край – 1,93).
В январе-апреле 2018 года вновь отмечается подъем заболеваемости коклюшем - зарегистрирован 3541 случай заболевания (2,41 на 100 тыс. населения), что выше показателя прошлого года в 2,2 раза и находится на уровне заболеваемости в январе-апреле 2016 года (3429 случаев, 2,35 на 100 тыс. населения). Среднемноголетний показатель заболеваемости 2008-2017 гг. составляет 1,17). Наиболее высокая заболеваемость регистрируется в гг. Санкт-Петербург (9,25, СМП – 5,85), Москва (6,5, СМП – 2,87), Мурманской (7,11, СМП – 2,52), Воронежской областях (6,3, СМП – 1,5), Республике Саха (4,58, СМП – 0,94), Иркутской области (4,27, СМП – 0,68), Свердловской области (3,97, СМП – 0,6), Краснодарском крае (3,34, СМП – 0,86).
Заболеваемость острым вирусным гепатитом А в многолетней динамике характеризуется тенденцией к снижению, а также циклическими колебаниями с подъемами заболеваемости в 2009, 2014 и 2017 гг. В январе-апреле 2018 года выявлено 1304 случая (0,89 на 100 тыс. населения), что ниже показателя прошлого года в 3 раза (3864 и 2,64) и отражает очередной циклический спад заболеваемости этой инфекцией. Высокие уровни заболеваемости отмечены в Удмуртской Республике (3,96 на 100 тыс. населения, СМП – 1,33), Пермском крае (2,28, СМП – 2,14), г. Санкт-Петербург (2,23, СМП – 2,82), Оренбургской (2,06, СМП – 1,27), Воронежской областях (2,01, СМП – 1,52), Республике Башкортостан (1,23, СМП – 2,12).
В результате увеличения объёмов и улучшения качества лабораторной диагностики отмечается рост числа выявленных случаев некоторых групп инфекций (например, ОКИ и пищевых токсикоинфекций (ПТ) установленной этиологии, внебольничных пневмоний).
За январь-апрель 2018 г. зарегистрирован 107661 случай ОКИ установленной этиологии (73,4 на 100 тыс. населения) – на уровне показателя прошлого года (73,05). Самые высокие показатели заболеваемости зарегистрированы в Ямало-Ненецком (239,97, СМП – 194,5), Ханты-Мансийском автономных округах (224,7, СМП – 233,31), Вологодской (216,57, СМП – 179,83), Амурской (210,15, СМП – 110,43), Свердловской (208,49, СМП – 161,27), Иркутской (188,56, СМП – 114,67), Тюменской (182,78, СМП – 134,62), Сахалинской (180,17, СМП – 213,1), Калининградской (167,52, СМП – 121,48), Магаданской областях (160,32, СМП – 135,6), Республике Алтай (153,64, СМП – 133,89).
За январь-апрель 2018 г. зарегистрирован 295281 случай внебольничных пневмоний (201,32 на 100 тыс. населения) – на 25,1% выше показателя прошлого года (160,88). Самые высокие показатели заболеваемости зарегистрированы в Ненецком (704,06, СМП – 266,38), Чукотском автономных округах (490,1, СМП – 304,79), Кировской (471,5, СМП – 325,26), Новгородской областях (457,74, СМП – 218,81), Удмуртской Республике (415,95, СМП – 214,79), Брянской (412,46, СМП – 170,95), Архангельской (379,74, СМП – 303,96), Ярославской областях (352,0, СМП – 214,56), Чувашской Республике (341,36, СМП –143,52), Республике Марий Эл (339,43, СМП – 154,57), Приморском крае (330,52, СМП – 260,01), Псковской области (314,46, СМП – 91,6), Республике Карелия (313,77, СМП – 199,46), Тульской (313,25, СМП – 165,73), Тверской областях (302,28, СМП – 193,98).
Характеризуется устойчивой тенденцией к снижению заболеваемость активными формами туберкулёза. В январе-апреле 2018 года выявлено 20819 случаев заболевания (14,19 на 100 тыс. населения), что ниже значений прошлого года на 8,7% (22752 и 15,54).
За истекший период 2018 г. в Российской Федерации зарегистрировано 23 случая впервые выявленной малярии (2017 г. – 24) и 75 случаев лихорадки денге (2017 г. – 76). Не зарегистрировано ни одного случая острого паралитического полиомиелита, ассоциированного с вакциной, дифтерии, краснухи, бешенства.
Ежегодно инфекционные заболевания уносят сотни тысяч жизней, а многие переболевшие получают неизлечимые осложнения на всю оставшуюся жизнь.
По статистике, именно инфекционные заболевания становятся причиной 26% всех смертей на планете (по данным Всемирной Организации Здравоохранения (ВОЗ) за 2008 год).
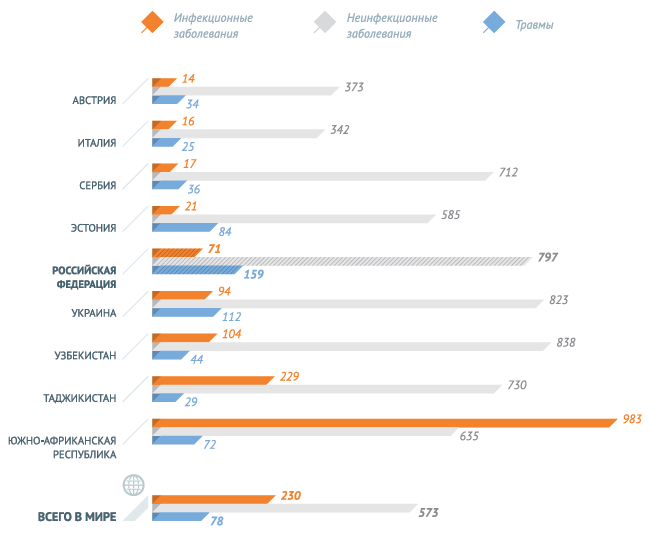
В 2012 году число смертей от инфекционных заболеваний снизилось. Неинфекционные заболевания стали причиной 68% всех случаев смерти, на инфекционные, материнские , неонатальные болезни и расстройства пищевого происхождения (вместе взятые) пришлось 23% смертей в мире, а травмы стали причиной 9% всех случаев летального исхода.
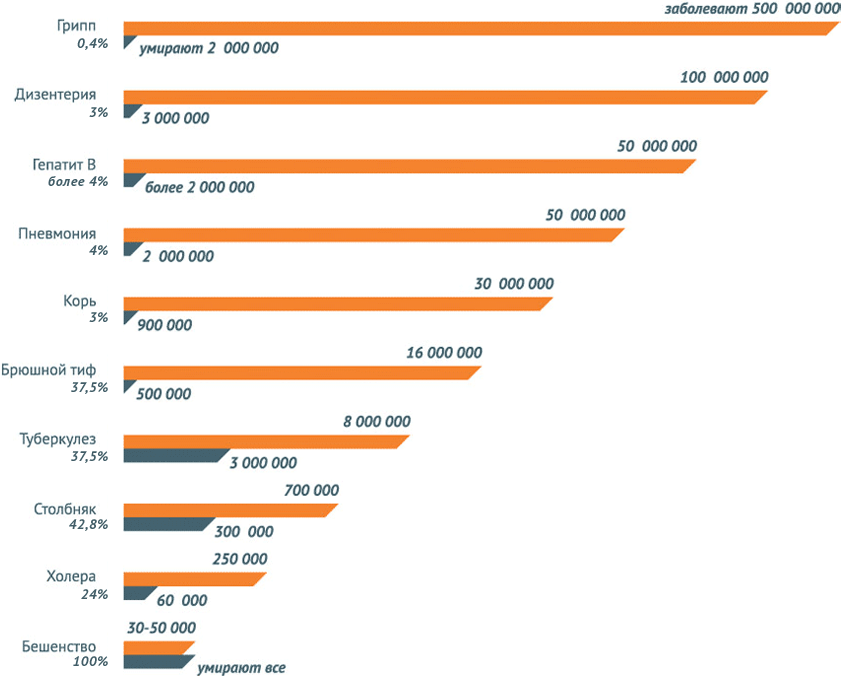

В мире регистрируются тысячи, сотни тысяч и даже миллионы случаев инфекционных заболеваний, которые поражают детей и взрослых не только в слаборазвитых или развивающихся странах, но и в странах с высоким уровнем жизни. Так, дифтерией заболевают 4880 человек в мире. Корь поражает 354820 человек, из них умерло – 139 300 (при охвате прививками 84%).
Паротитом болеют 726 169 человек, коклюш в среднем охватывает 162 047 человек, краснуха – 114449, столбняка зарегистрировано 14272 случаев.
Пальму первенства среди инфекционных заболеваний держит туберкулез – 5 772 224 случаев. В то же время, можно отметить, что благодаря вакцинации с лица планеты постепенно исчезает такая страшная болезнь как полиомиелит – всего в мире зарегистрировано 285 случаев.
И все же такие показатели стали возможными благодаря консолидированным усилиям по борьбе с инфекционными заболеваниями.
Смертность и заболеваемость инфекционными заболеваниями в России
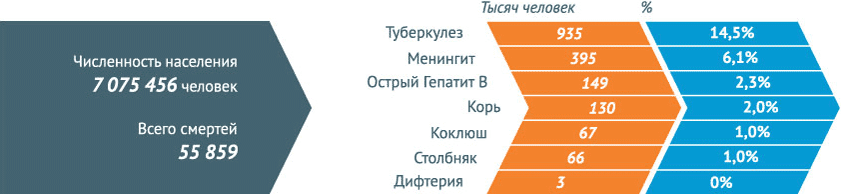
В 2013 г. в Российской Федерации зарегистрированы более 33 млн 225 тыс. инфекционных заболеваний (в 2012 г. – 31 млн 477 тыс.). В 2013 г. в России умерло 1,9 млн человек, от инфекционных болезней – 31 808 (1,7%), зарегистрировано 33 млн 255 тыс. случаев инфекционных болезней, летальный исход составил – 0,096%.
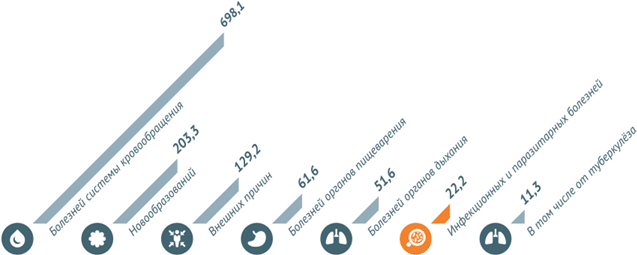
В 2013 году наибольшее число смертей в России было вызвано болезнями системы кровообращения. Некоторые инфекционные и паразитарные болезни погубили в 2013 году 22,2 из 100 тыс. человек.
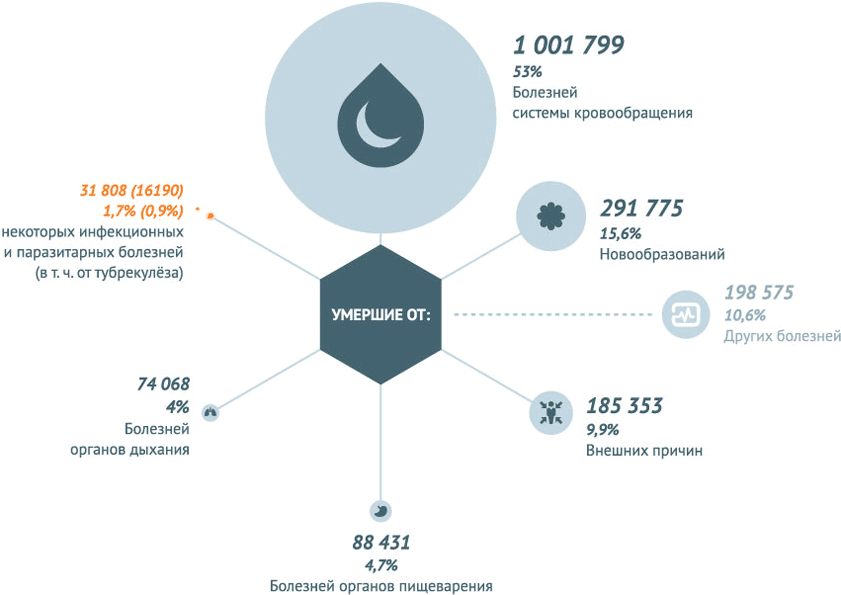
Некоторые инфекционные заболевания в 2013 году стали причиной смерти 31808 человек . Это 1,7% от всех смертей.
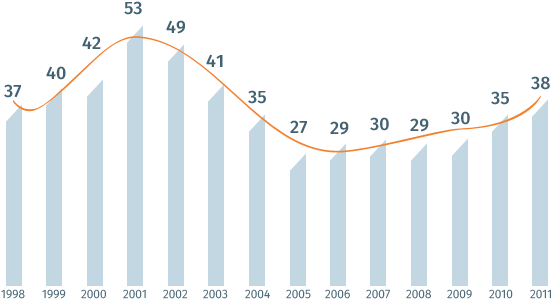
С 1998 года наибольший пик инфекционных заболеваний в России был отмечен в 2001 году – 53 млн, а наименьший – в 2005 году – 27 млн случаев. После 2005 года в нашей стране вновь наметился рост числа инфекционных заболеваний: с 29 млн в 2006 году до 35 млн в 2010-м и 38 млн в 2011 году.
Сегодня в России по целому ряду инфекционных заболеваний наблюдается незначительное снижение числа зарегистрированных случаев.
| Наименование заболевания | Число зарегистрированных случаев (январь-декабрь 2014 г) | Число зарегистрированных случаев (январь-декабрь 2013 г) |
| Острый паралитический полиомиелит | 3 | 5 |
| Острый вирусный гепатит В | 1667 | 1722 |
| Хронический вирусный гепатит В (впервые установленный) | 14693 | 15177 |
| Носительство возбудителя вирусного гепатита В | 20963 | 23876 |
| Дифтерия | 2 | 2 |
| Коклюш | 4223 | 4035 |
| Корь | 4653 | 1637 |
| Краснуха | 50 | 166 |
| Паротит эпидемический | 237 | 264 |
| Менингококковая инфекция | 909 | 1196 |
| Ветряная оспа | 859764 | 720180 |
| Туберкулез (впервые выявленный) активные формы | 70522 | 74182 |
| Грипп | 12257 | 100360 |
| Поствакцинальные осложнения | 192 | 263 |
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
Часто задаваемые вопросы о вспышке инфекции ЭГКП в Германии. ЭГКП — Энтеро — кишечная, Геморрагическая — кровоточащая, Кишечная Палочка
Что такое ЭГКП и ГУС?
ЭГКП – это энтерогеморрагическая кишечная палочка, патогенная для человека разновидность бактерии Escherichia coli, способная вызывать геморрагический колит (кровавую диарею) и, в ряде случаев, гемолитико-уремический синдром (сокращенно – ГУС). ГУС – это жизнеугрожающее осложнение инфекции ЭГКП, характеризующееся поражением почек. Бактерии ЭГКП принадлежат к так называемым шигатоксин-продуцирующим (STEC), или вероцитотоксин-продуцирующим кишечным палочкам (VTEC). В кишечнике животных обнаруживаются и другие представители STEC/VTEC, в том числе не обладающие патогенными свойствами для человека.
2. Кишечная палочка – это самая обычная бактерия, в чем причина тревоги?
Да, кишечная палочка (E. coli) – это широко распространенная бактерия, обнаруживаемая в кишечнике человека и теплокровных животных. Однако данный конкретный штамм, редкий серотип ЭГКП (а именно E. coli О104:Н4), отличается высокой вирулентностью и вызвал множество случаев заболевания и ряд смертельных исходов в Германии. Случаи также зарегистрированы в 11 других странах, причем у всех пациентов прослежена связь с поездкой или проживанием в Германии, кроме одного случая, который еще расследуется. Речь идет о значительно выраженной вспышке ГУС. Болезнь поражает главным образом женщин и в основном людей старше 20 лет, что также необычно. Поскольку источник вспышки до сих пор не найден, трудно прогнозировать, как долго она будет длиться.
3. Представляет ли ситуация уникальный характер?
Серотип ЭГКП О104:Н4, выделенный от пациентов с инфекцией ЭГКП во время вспышки в Германии, носит редкий характер. Этот возбудитель встречался ранее среди людей, но никогда не был причиной вспышки ЭГКП. Такое заключение дал сотрудничающий центр ВОЗ по справочной информации и научным исследованиям эшерихий и клебсиелл – Государственный институт сывороток Дании (Statens Serum Institut). Знание молекулярных/генетических характеристик данного возбудителя имеет большую важность, поскольку это помогает выявлять случаи в других странах, которые могут иметь связь со вспышкой в Германии, а также определить источник вспышки. Продолжаются эпидемиологические и лабораторные расследования, однако источник вспышки все еще неизвестен.
4. Какими чертами можно охарактеризовать вспышку ЭГКП, наблюдаемую в настоящее время в Германии?
В Германии развивается масштабная вспышка инфекции, вызываемой ЭГКП, высокопатогенной бактерией подгруппы STEC. При этом в некоторых случаях в виде тяжелого осложнения развивается ГУС – жизнеугрожающее состояние, характеризуемое острой почечной недостаточностью (уремией), гемолитической анемией и низким содержанием тромбоцитов в крои (тромбоцитопения).
5. Когда была последняя вспышка ЭГКП?
В различных частях мира, включая Европу, ежегодно регистрируются вспышки ЭГКП, иногда с ГУС и даже со смертельными исходами, однако число заболевших намного ниже, чем то, что происходит в настоящее время в Германии. Самая крупная в мире зарегистрированная вспышка произошла в Японии в 1996 г., когда число случаев превысило 10 000.
6. Сколько стран охвачено настоящей вспышкой?
Помимо Германии, сообщения о случаях поступили из 11 следующих стран: Австрия, Дания, Испания, Нидерланды, Норвегия, Соединенное Королевство, США, Франция, Чешская Республика, Швейцария и Швеция. Пациенты, как правило, незадолго до заболевания совершали поездку в северную Германию, в одном случае больной контактировал с гостем из северной Германии, который оказался зараженным инфекцией ЭГКП.
7. Следует ли беспокоиться людям, находящимся за пределами Германии?
Большинство случаев эпидемиологически связано с северной частью Германии, проводится расследование с целью определения точных географических районов, где происходит передача инфекции. В настоящее время нет указаний на подтвержденную местную или вторичную инфекцию в других странах.
1. Как ВОЗ узнала о данной вспышке?
В соответствии с требованиями Международных медико-санитарных правил, все страны должны уведомлять ВОЗ о любом событии в области общественного здравоохранения, имеющем потенциальное международное значение. Первые сведения из Германии поступили в ВОЗ 22 мая 2011 г.
2. Какие меры предпринимаются для того, чтобы ликвидировать вспышку?
Германия и другие пострадавшие страны принимают активные меры по расследованию эпидемиологии и механизмов распространения вспышки. Это включает опросы пациентов об их перемещениях и потребленных пищевых продуктах до заболевания, тщательные микробиологические исследования, анализ пищевых продуктов и обратное прослеживание по пищевой цепи. Задачей всех этих мер является обнаружение источника, в целях сдерживания вспышки и предупреждения дальнейших аналогичных вспышек.
3. Какие действия предпринимает Европейское региональное бюро ВОЗ?
ЕРБ ВОЗ с озабоченностью следит за развитием вспышки инфекции, вызываемой энтерогеморрагической кишечной палочкой (ЭГКП), в Германии, учитывая масштабы и тяжесть вспышки, а также необычно высокую долю взрослых, пораженных гемолитико-уремическим синдромом (ГУС). Бюро работает в тесном сотрудничестве с государствами-членами как внутри, так и за пределами Европейского союза, и с международными партнерами, такими как Европейский центр профилактики и контроля заболеваний, предоставляя техническую экспертизу и поддержку и обеспечивая, чтобы информация по случаям в других странах, предоставлялась германским органам здравоохранения в помощь их расследованиям. В Германии Институт им. Роберта Коха, органы контроля за безопасностью пищевых продуктов, а также региональные и местные органы здравоохранения продолжают расследовать вспышку. ЕРБ ВОЗ предложила поддержку германским органам по мониторингу ситуации и, посредством сети своих сотрудничающих центров, оказывает помощь в проведении лабораторных исследований тем странам, где нет лабораторных возможностей для выявления данного необычного серотипа.
ВОЗ рекомендует странам довести информацию о данной вспышке до сведения соответствующих органов общественного здравоохранения и медицинских работников в целях своевременного распознавания потенциальных случаев инфекции ЭГКП и ГУС, которые могут быть связаны с данной вспышкой. В соответствии с требованиями Международных медико-санитарных правил, страны должны уведомлять ВОЗ о любых событиях в области общественного здравоохранения, имеющих потенциальное международное значение.
4. Какова позиция ВОЗ относительно запрета на импорт свежих фруктов и овощей из пострадавших стран?
ВОЗ не считает необходимым введение каких-либо ограничений в отношении поездок или торговли с Германией или с другими странами, охваченными данной вспышкой. Вместе с тем ВОЗ рекомендует укреплять эпиднадзор. ВОЗ – это ведущее агентство, ответственное за обеспечение своевременного и достоверного обмена информацией между странами в Европе и за ее пределами.
1. Что является источником заражения?
Источник инфекции до сих пор не определен, и проводятся интенсивные расследования для того, чтобы его обнаружить. Наиболее вероятным путем переноса инфекции являются зараженные листья салата, томаты или огурцы. Однако окончательных доказательств еще не получено. Вспышки инфекции, вызываемой кишечной палочкой, обычно имеют пищевое происхождение. Источником распространения возбудителя могут быть и другие пищевые продукты или материалы.
2. Почему расследование занимает так долго времени?
Проводятся комплексные усилия, поскольку бактерии могут передаваться самыми различными путями – через воду, пищу или зараженные материалы. Исследование конкретных источников вовлекает множество различных ведомств, проведение сложных лабораторных тестов, научных исследований и прослеживания, а также требует изолирования бактерий и детального расследования эпидемиологического анамнеза пациентов.
3. Каким образом бактерии передаются человеку?
Бактерии передаются фекально-оральным путем, и наиболее типичным механизмом заражения является употребление контаминированных пищевых продуктов, блюд из сырого или недостаточно термически обработанного мясного фарша, сырого молока и свежих фруктов и овощей. Другие возможные источники инфекции, вызываемой энтерогеморрагической кишечной палочкой (ЭГКП), – это зараженная вода, а также контакт с животными и с больными людьми при несоблюдении надлежащих мер инфекционного контроля.
4. Какова длительность инкубационного периода инфекции ЭГКП?
Инкубационный период обычно длится от 48 до 72 часов, но может колебаться в пределах от 1 до 10 дней.
5. Каковы симптомы инфекции ЭГКП?
Симптомы заболевания включают схваткообразные боли в животе и диарею, нередко с кровью. Также может наблюдаться лихорадка и рвота. Большинство пациентов выздоравливают в течение 10 дней, однако в некоторых случаях (особенно среди детей раннего возраста и пожилых лиц, хотя это правило нарушено в отношении текущей вспышки) инфекция может приводить к жизнеугрожающим состояниям, таким как гемолитико-уремический синдром (ГУС).
6. Почему более часто заболевают женщины?
В Германии, действительно, на женщин приходится 60% случаев ЭГКП и 71% случаев ГУС. Точная причина неизвестна, однако возможно, что женщины в большей мере подвержены воздействию источника заражения. Крайне необычно, что настолько серьезное осложнение, как ГУС, возникает среди женщин молодого и среднего возраста, поскольку типичные группы высокого риска – это дети раннего возраста и пожилые люди. Имеются также случаи среди детей школьного возраста.
Информация для населения
1. Как защититься от заражения?
2. Нужно ли избегать употребления огурцов и других овощей?
3. Что делать при возникновении диареи?
Если вы находитесь или недавно имели контакты с северной Германией и у вас возникли симптомы диареи, необходимо обратиться к лечащему врачу. Следует строго соблюдать правила гигиены рук, особенно если вы находитесь рядом с маленькими детьми или лицами с ослабленным иммунитетом. При возникновении тяжелой или кровавой диареи следует немедленно обратиться за медицинской помощью и сообщить врачу о том, что вы недавно находились в Германии. При диарее не занимайтесь самолечением и не принимайте антибиотики, поскольку это может привести к ухудшению состояния.
Медицинские работники и органы здравоохранения должны быть полностью осведомлены о том, как диагностировать и лечить таких пациентов, и сообщать о всех случаях в национальные органы.
"Стыдный" симптом может сигнализировать о серьезном заболевании
Об авторе: Владимир Николаевич Яшин – врач.
Диарея – нередко следствие пищевого отравления или аллергии на некоторые продукты. Фото Pixabay
По статистике Всемирной организации здравоохранения, диареей регулярно страдает каждый третий житель нашей планеты. Данный симптом возникает в результате усиления перистальтики (сокращения) кишечника и нарушения всасывания воды в его толстом отделе.
Сразу подчеркнем, что симптом этот – своеобразный сигнал SOS, свидетельствующий, например, об острой кишечной инфекции. Речь в данном случае может идти о таком серьезном инфекционном заболевании, вызванном бактериями, как дизентерия.
Другой причиной диареи может быть дисбактериоз – нарушение количественного и качественного состава микрофлоры кишечника, обусловленного, в частности, ослаблением иммунитета, нерациональным питанием, приемом антибактериальных препаратов. При этом численность полезных микроорганизмов (бифидобактерий, лактобактерий), постоянно живущих в кишечнике, уменьшается, а патогенных (стафилококков, стрептококков) – увеличивается. Это и способствует возникновению диареи.
Впрочем, возбудителями диареи могут быть не только патогенные микробы, но и так называемые ротавирусы. Они вызывают воспаление и отек стенки тонкой кишки, что приводит к нарушению выработки и всасывания жидкости, богатой натрием и калием. При этом толстая кишка не страдает и лейкоцитов при лабораторном исследовании не обнаруживается. Диарея сопровождается массивной потерей жидкости, что чревато обезвоживанием организма.
Еще одна причина диареи – хронические желудочно-кишечные заболевания, например энтероколит (воспаление слизистой оболочки тонкого отдела кишечника). Существует также диспепсическая диарея, которая вызывается недостаточным количеством желудочного сока или ферментов, вырабатываемых в желудочно-кишечном тракте. Иногда понос носит неврогенный характер и появляется под влиянием сильного стресса. Кроме того, диарея нередко является следствием пищевого отравления или аллергии на некоторые продукты.
Если диарея носит тяжелый и длительный характер, сопровождается повышением температуры, рвотой, вздутием и болью в животе, нужно незамедлительно обследоваться у врача. Основываясь на результатах лабораторных анализов, он поставит диагноз и назначит соответствующее лечение.
Бывает, что диарея у пациента вызвана каким-нибудь серьезным заболеванием, например инфекционным. В этом случае потребуется срочная госпитализация.
Другое дело – легкие и недлительные поносы. Они мало отражаются на общем состоянии, а их лечение обычно проводится в домашних условиях. Оно заключается в соблюдении щадящей диеты, предусматривающей, в частности, исключение из меню жирных и острых блюд, сырых овощей и фруктов, ограничение углеводов. Оптимальный питательный продукт, способный к тому же остановить диарею, – отварной рис, варить который надо в достаточном количестве соленой воды. Полученный отвар весьма полезен, и его следует давать больному вместе с готовым рисом.
В первые два дня после появления симптомов диареи в меню можно включить также манную кашу и паровой омлет. По мере улучшения состояния пищевой рацион следует разнообразить за счет включения в него овощного супа, отварного мяса или рыбы. Питание должно быть дробным (4–5 раз в день). Голодание при диарее нецелесообразно, так как замедляется восстановление слизистой оболочки кишечника. От еды (в течение 24–36 часов) желательно воздержаться только при пищевом отравлении.
Следует подчеркнуть, что наиболее опасным осложнением при диарее, особенно длительной, является обезвоживание организма. Поэтому наряду с назначенными врачом медикаментами и диетой необходимо восполнять дефицит жидкости. Рекомендуется обильное питье, в частности некрепкий чай без сахара (как черный, так и зеленый), щелочная негазированная минеральная вода, клюквенный морс. К этому следует добавить, что для лечения диареи активно используются отвары из коры дуба, травы зверобоя, корневища змеевика. Закрепляющим эффектом обладает настой из ягод черники.
Что касается профилактики, то она прежде всего заключается в соблюдении элементарных правил личной гигиены. Так, необходимо мыть руки с мылом перед каждым приемом пищи. Есть надо не менее 3–4 раз в день, обязательно исключив из меню продукты с просроченным сроком годности. И конечно, своевременно заняться лечением заболеваний желудочно-кишечного тракта.
Оставлять комментарии могут только авторизованные пользователи.
Читайте также:


