Кишечная инфекция при няк
Что такое неспецифический язвенный колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракин А. А., проктолога со стажем в 9 лет.

Определение болезни. Причины заболевания
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
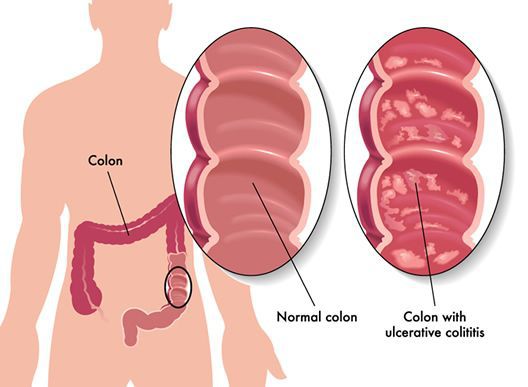
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается. [2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
Симптомы неспецифического язвенного колита
Основными симптомами заболевания являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
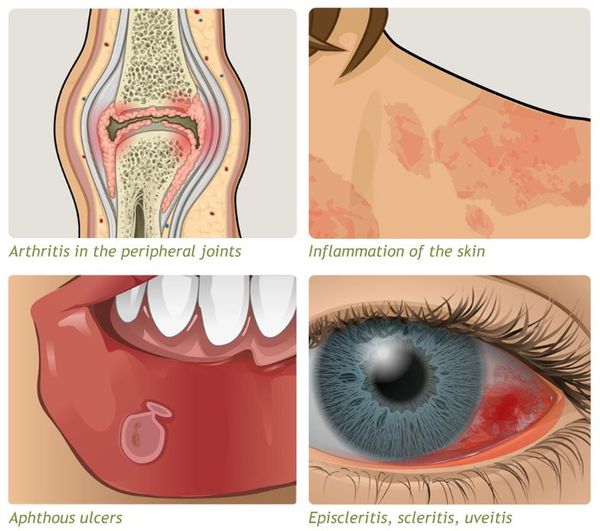
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).
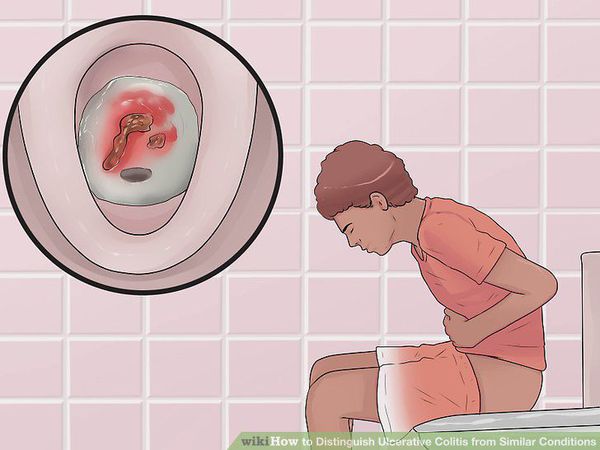
При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
Патогенез неспецифического язвенного колита
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
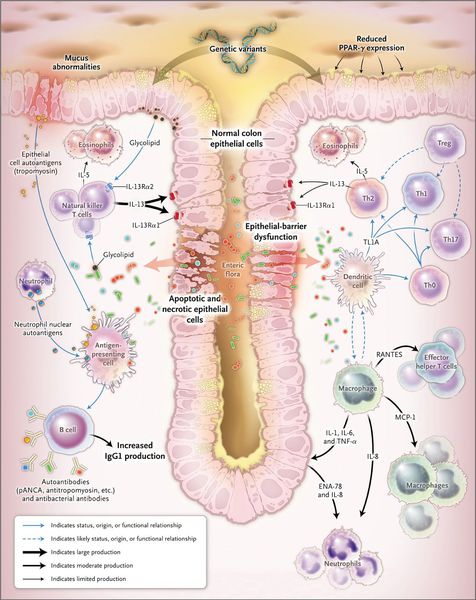
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
Классификация и стадии развития неспецифического язвенного колита
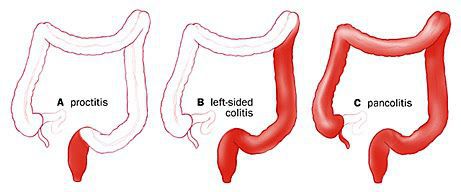
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
По степени тяжести течения: [3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хроническое непрерывное течение (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хроническое рецидивирующее течение (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
Осложнения неспецифического язвенного колита
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
- колоректальный рак.
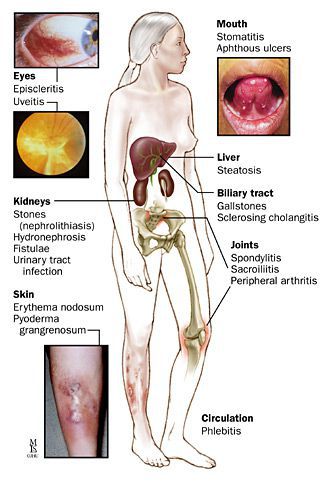
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
Диагностика неспецифического язвенного колита
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
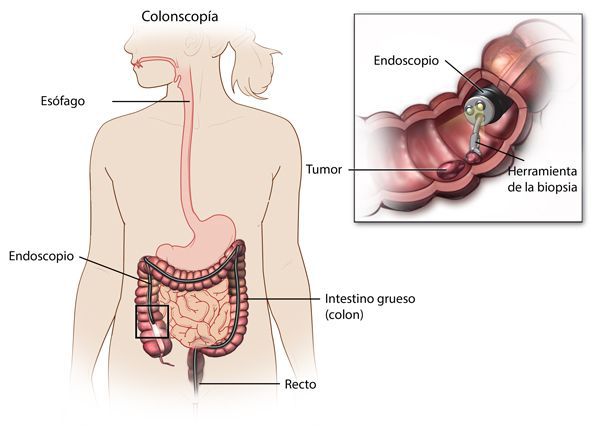
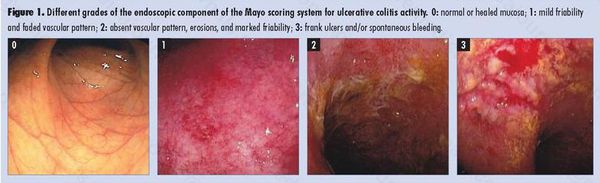
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
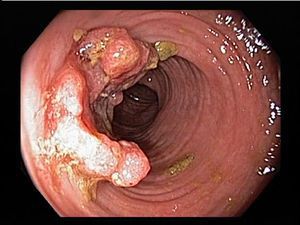
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
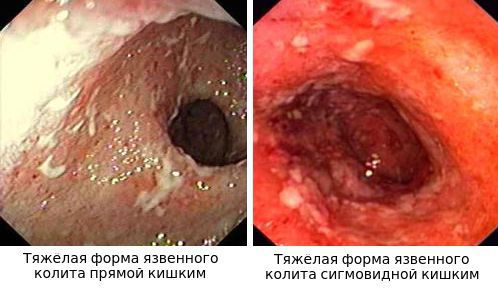
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
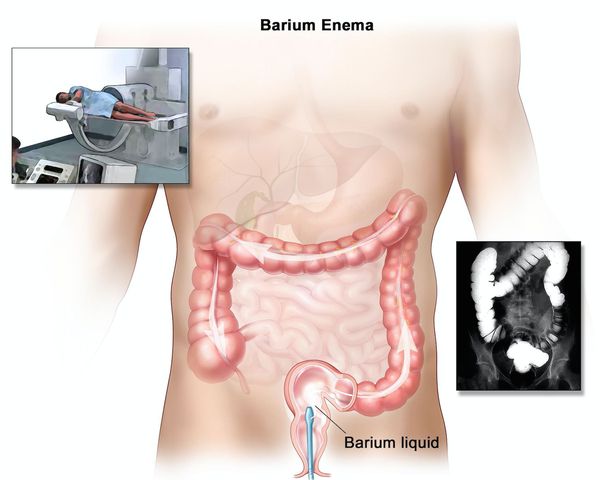
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
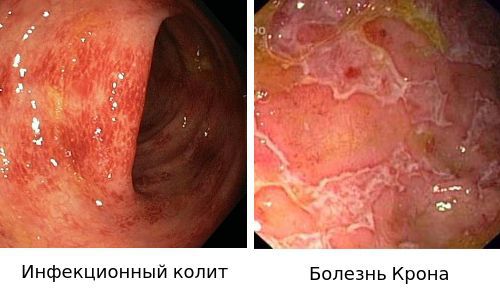
Дифференциальный диагноз:
Лечение неспецифического язвенного колита
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Назначаются диеты № 4, 4Б, 4В по Певзнеру.
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки;
- артериальная гипертензия;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопическое исследование с биопсией.
По статистике хирургическое лечение показано больным в 11-22 % случаев. Единственным способом радикального хирургического лечения язвенного колита является колпроктэктомия, то есть удаление всей толстой кишки. Основными показаниями к хирургическому лечению являются:
- отсутствие эффекта от консервативного лечения;
- развитие осложнений язвенного колита (кровотечение, перфорация, рак, токсическая дилатация толстого кишечника).
Возникают у ослабленных пациентов на фоне тяжёлого течения заболевания:
- эвентрация (выпадение кишечника через дефект в брюшной стенке );
- несостоятельность швов кишечных стом;
- серозный перитонит (воспаление брюшины);
- полисерозит;
- абсцессы брюшной полости;
- пневмония.
Прогноз. Профилактика
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
- Линейный вид
- Комбинированный вид
- Древовидный вид
НЯК или какая-то инфекция ?
Здравствуйте уважаемые форумчане !
Предисловие:
Хочу поделиться своей историей, в которой мне до сих пор всё не понятно. Сколько врачей и обследований я уже прошёл, я до сих пор не понимаю что происходит. Я начал копать сам, читать мед.литературу, статьи, кронпортал и тд. Но всё таки я до сих пор нахожусь в замешательстве.
И так собственно история:
На момент начала мне было всего-то 19 лет, всю жизнь занимаюсь спортом, веду ЗОЖ и в принципе чистюля.
Изначально проблема началась в кишечнике, начались боли в животе, диарея, беготня в туалет по 10 раз в день. Пошел к семейному врачу, сказала пропить курс Ципрофлоксацина с целью уничтожить патогенную флору. Так и сделал, стало лучше, однако после курса а/б (P.S Терапевт не сказала что нужно пить Энтерол во время приема а/б, чтобы не получить дисбактериоз), как следствие он и начался. Пропил курс Энтерола переходя на Линекс, кишечнику стало лучше, однако пока я занимался кишками, вспыхнула Candida в мочевыводящих путях, пропил курс Флуконазола, стало лучше. Вроде бы все успокоилось, но тут вдруг возник цистит с кровью, во время него и повышение температуры и жжение и все симптомы этой дряни. Назначили курс Амоксиклава - помогло, во время этого приема - пробиотики я уже пил. Вроде бы всё успокоилось, но тут кишечник начал вести себя очень странно - кровь, слизь, боли, падение гемоглобина до отметок 67, огромное количество СОЭ и лейкоцитов, начали болеть суставы, они становились буквально связанные цепями, после чего начались отёки - рук, ног. Отвезли в больницу с отёкшими конечностями, начали делать все по стандартным схемам - капельницы с гормонами, антибиотиками, хотя они видели что я был и так отёкший. Мне становилось хуже и хуже, была анемия, гемоглобин был ужасный около 60, сделали переливание крови и тут я получил тромбоз нижних конечностей. Та больница сделала всё только хуже, в итоге я оттуда не вышел а выехал на коляске. После чего начал искать другие места где можно начать адекватное лечение и наконец то выяснить диагноз. Мне сделали компьютер с веществом, УЗИ, Доплера, анализы крови, мочи, кала, рентген, начали обследовать по полной. Толком ничего не выявив сделали кобру (колоноскопию). Поставив диагноз (P.S до сих пор не точный) - Недиференцированный колит ?
Неизвестный илеит ?
По 16 отщипам биопсий сказано что никаких поражений нет, есть какие-то псевдополипы и всё.
В итоге гастроэнтеролог назначил салофальк во время обострения от 3,0г и больше, во время ремиссии 2,0-2,5г. Начал принимать стало лучше, вошёл в стойкую ремиссию, продолжил жить как человек. Но тот самый тромбоз до сих пор меня мучал и давал о себе знать, поэтому гематолог назначил пить Кардиомагнил, в итоге я понимал, что если я буду пить аспирин, я рискую вернуться в исходную точку. Так и произошло, опять боли в животе, опять гематурия, потом ещё кальцинаты в моче. Я отчаился. Увеличил дозу салофалька, заглушил рецидив, отменил аспирин. Все было хорошо 8 месяцев и тут вдруг начались боли в висках, челюсти, лбу, голове. Давление в норме (всю жизнь около 100/70). И тут произошёл выстрел в глаз с обильным кровотечением, на данный момент писав эту историю - у меня левый глаз ничего не видит, залит полностью кровью, отек уже проходит, но до сих пор ничего не вижу (уже 12 день пошёл), переодческие боли в ногах, отёки, возможно сосуды стали очень хрупкие и тромбоз все так же даёт о себе знать. К офтальмологу сходил, он сказал капать капли с Преднизолоном, так и делаю, до сих пор жду заживления. Кишечник тоже сейчас в небольшом рецидиве, пью салофальк в дозе 3,5г в день. Уважаемые форумчане, пожалуйста подскажите что делать в такой ситуации, я очень хочу жить дальше, мне всего-то 20 лет, а происходит такое, на что я совсем не рассчитывал. Будет ли все нормально с глазом ? Офтальмолог сказал что иридоциклит. Хотя во время этой ситуации были красные точки на переносице и текла кровь и из носа, не чувствовал ноздрю. К кому идти ? На какие инфекции провериться ? Что делать ? Помогите. Заранее спасибо !
99% нет никакой инфекции в кишечнике из известных,вызывающих ОКИ.
Почему ее нет ?
Потому что ты живешь в больницах,протравлен антибиотиками,сдал много всяких анализов,ничего нет.
Есть неспецифическое ВЗК.
По поводу аспирина.
Месалазин что ты пьешь,родственник аспирина.
5-амино Салициловая к-та.
Для разжижения крови, другие препараты проси подобрать. Тем более месалазин ее немного разжижает(есть такое мнение у меня,могу ошибаться).
Поговори с врачами. Почему при проблеме в глазу такое не назначили ?
Кишечные инфекции — одно из самых распространенных заболеваний в мире. Распространенность их среди населения чрезвычайно высокая, как в детской возрастной группе, так и у взрослых. Когда мы говорим о кишечной инфекции, то подразумеваем острое кишечное заболевание.
Острые кишечные инфекции (ОКИ) — группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей. Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения. Структура детской заболеваемости и летальности позволяет говорить о третьем месте именно острых кишечных заболеваний.
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого кишечника (включающего 12-типерстную кишку, тощую кишку, подвздошную кишку), толстого кишечника. В слюне ротовой полости присутствует вещество — лизоцим, обладающее бактериостатическим действием. Это первый защитный барьер. Слизистая оболочка желудка имеет железы, вырабатывающие желудочный сок (состоящий из соляной кислоты и пепсина). Соляная кислота является вторым барьером для патогенных микроорганизмов, который могут в нем погибнуть (однако это происходит не всегда). Слизистая тонкого кишечника покрыта многочисленными ворсинками, участвующими в пристеночном пищеварении, выполняющими защитную и транспортную функции. Кроме того, слизистая кишечника содержит секреторный иммуноглобулин — IgA, играющий роль в иммунитете организма человека.
Микрофлора, населяющая кишечник, делится на облигатную (обязательную для присутствия в кишечнике), к которой относятся бифидобактерии, лактобактерии, кишечные палочки, бактероиды, фузобактерии, пептококки. Облигатная флора составляет 95-98% от всех представителей. Функция облигатной флоры — защитная за счет конкурентного присутствия и участие в процессах пищеварения. Другая группа микроорганизмов, населяющих кишечник, называется факультативной (добавочной) флорой, к которой относятся стафилококки, грибы, условно-патогенные микроорганизмы (клебсиеллы, стрептококки, протей, синегнойная палочка, клостридии и другие). Добавочная флора также может участвовать в процессе пищеварения за счет выработки определенных ферментов, однако условно-патогенная при определенном росте может вызвать развитие кишечного синдрома. Вся остальная флора, попадающая извне, называется патогенной и вызывает острую кишечную инфекцию.
Выделяют несколько видов кишечных инфекций в зависимости от этиологии:
- Кишечная инфекция бактериальная: cальмонеллез (Salmonellae enteritidis et spp.), дизентерия (Shigellae sonnae et spp.), иерсиниоз (Iersiniae spp.), эшерихиоз (Esherihiae coli энтероинвазивные штаммы), кампилобактериоз (энтерит, вызванный Campylobacter), острая кишечная инфекция, вызванная синегнойной палочкой (Pseudomonas aeruginosa), клостридиями (Clostridium), клебсиеллами (Klebsiellae), протеем (Proteus spp.), стафилококковое пищевое отравление (Staphilococcus spp.), брюшной тиф (Salmonellae typhi), холера (Vibrio cholerae), ботулизм (отравление ботулотоксином) и прочие;
- ОКИ вирусной этиологии (ротавирусы, вирусы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы, реовирусы);
- Грибковые кишечные инфекции (чаще грибы рода Candida);
- Протозойные кишечные инфекции (лямблиоз, амебиаз).
Источник инфекции — больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции — до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения — алиментарный (то есть через рот). Пути инфицирования — фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях — воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи — пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума).
Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам — дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Факторы, предрасполагающие к развитию кишечной инфекции у детей: дети на искусственном вскармливании, недоношенные дети; нарушение правил введения прикорма без необходимой термической обработки; теплое время года (чаще летний период); разного рода иммунодефициты у детей; патология нервной системы в перинатальном периоде.
Иммунитет после перенесенной инфекции нестойкий, строго типоспецифический.
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше.
Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома (ИТС), который проявляется температурой от субфебрильных цифр (37º и выше) до фебрильной лихорадки (38° и выше). При некоторых инфекциях температуры нет совсем (например, холера), также отсутствие температуры или небольшой кратковременный подъем характерен для пищевого отравления (стафилококкового, например). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции длится до появления второго синдрома от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется боями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации.
Такие синдромы как гастроэнтерит, гастроэнтероколит и энтероколит характерны для сальмонеллеза, энтероколит и колит — для дизентерии, эшерихиозы сопровождаются развитием гастроэнтерита, энтерит — ведущий синдром холеры, синдром гастрита может сопровождать пищевое отравление, однако это может быть и гастроэнтерит, вирусные кишечные инфекции протекают чаще в виде гастроэнтеритов.
- более тяжелое течение острой кишечной инфекции,
- быстрое развитие симптомов обезвоживания,
- более высокая доля вирусного поражения кишечника, нежели во взрослой возрастной группе.
При возникновении острой кишечной инфекции у ребенка быстрее развивается обезвоживание, обессоливание организма, в результате чего и наблюдается высокая летальность; к тому же характерна способность даже условно-патогенных микроорганизмов вызвать тяжелый процесс в кишечнике у малышей.
Дегидратация (обезвоживание) — патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Выделяют 4 степени обезвоженности у взрослых:
— 1 степень (компенсированная) — потеря массы тела до 3% от исходной; 2 степень (переходная) — потеря массы тела 4-6% от исходной; 3 степень (субкомпенсированная) — 7-9% от исходной; 4 степень (декмпенчированная) — более 10% потери массы тела от исходной.
У детей 3 степени: 1 степень (потери массы до 5% от исходной), 2 степень (6-9%), 3 степень (алгид) — более 10% потерь массы тела от исходной.
Помимо снижения веса беспокоит сухость кожи и слизистых, жажда, снижение эластичности кожи, нарушения гемодинамики (учащение пульсы, снижение АД). Жажда бывает невсегда: если имеет место соледефицитный тип обезвоживания (это случается чаще при многократной рвоте), то жажды может и не быть. Если же вододефицитный тип дегидратации, то жажда — основной симптом.
Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления);
Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом;
Пневмония (воспаление легких);
Острая почечная недостаточность.
На этапе постановки предварительного диагноза при острой кишечной инфекции доктору приходится дифференцировать кишечную инфекцию с другими состояниями и заболеваниями, симптомами которых могут также быть и рвота и диарея (жидкий стул). Важную роль играет правильно собранный анамнез болезни (история заболевания), при котором нужно максимально подробно описать симптомы и сроки их появления, выраженность жалоб и их длительность.
Синдром гастроэнтерита может сопровождать отравление грибами, солями тяжелых металлов, ядами рыб и моллюсков. В отличие от инфекционной диареи, при вышеуказанных отравлениях не будет ИТС (инфекционно-токсического синдрома) — ни температуры, ни симптомов интоксикации.
Синдром энтероколита или колита (с кровью в испражнениях) встречается при НЯКе (неспецифическом язвенном колите), новообразованиях кишечника, болезни Крона, дивертикулярной болезни и других. У каждого их этих состояний есть другие специфические симптомы, характеризующие данное заболевание. В частности, при болезни Крона диарея будет хронической, длительной, схваткообразные боли в животе, потеря веса, анемия. При НЯК — длительный субфебрилитет, длительный понос с кровью, потеря массы тела, боли в нижней левой области живота и другие.
Чаще всего практическому врачу острую кишечную инфекцию приходится дифференцировать с отравлением грибами, НЯК, острым аппендицитом, раком прямой кишки, тромбозом брыжеечных сосудов, острой непроходимостью кишечника.
При значительных болях в животе, в особенности у детей, первым шагом должно стать посещение врача хирурга скорой медицинской помощи для исключения хирургической патологии.
Не секрет, что появление частого жидкого стула для большинства людей — не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
- ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
- лица преклонного возраста (старше 65 лет);
- частый жидкий стул более 5 раз в сутки у взрослого;
- многократная рвота;
- высокая лихорадка с диареей и рвотой;
- кровь в стуле;
- схваткообразные боли в животе любой локализации;
- выраженная слабость и жажда;
- наличие хронических сопутствующих болезней.
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
- Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
- Нельзя самостоятельно применять закрепляющие средства (вяжущие) — такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
- Нельзя делать самостоятельно клизмы, особенно с горячей водой.
- Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
- При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Предварительный диагноз выставляется после клинико-эпидемиологического обследования, которое включает в себя контакт с больным, возможные случаи кишечной инфекции среди ближайшего окружения, употребление в пищу недоброкачественных продуктов, продуктов без водной обработки и термической обработки, несоблюдение правил личной гигиены, а также по симптомам заболевания (начало болезни, основные симптомы, характерные для той или иной инфекции).
Уже на данной стадии возможно безошибочное определение диагноза (например, при вспышечном характере болезни и наличии подобных больных в инфекционной клинике, при наличии специфических симптомов — кровь в стуле, ложные позывы на стул, температура при дизентерии, например; обильный водянистый стул без запаха и примесей, без температуры — при холере), в силу чего в некоторых случаях после забора всех материалов для лабораторного исследования назначается специфическое лечение уже на стадии предварительного диагноза.
Опытный доктор при наличии очевидной симптоматики может заподозрить определенную кишечную инфекцию и назначить адекватное лечение.
Окончательный диагноз выставляется после лабораторного подтверждения:
- Бактериологические методы (посев материалов для исследования на специальные среды и выращивание колоний бактерий). Материалами могут быть испражнения, рвотные массы, промывные воды желудка, остатки пищи, пробы воды. Предварительный высев и результат может быть выдан на 2е-3и сутки.
- Серологические методы (обнаружение специфических антител в крови) ИФА, РНГА — берутся обязательно парные сыворотки крови с интервалом в 10-14 дней.
- ПЦР диагностика в биологических жидкостях (например, L-формы сальмонелл). Результат выдается в тот же день.
Инструментальные методы диагностики: ректороманоскопия, колоноскопия, иригоскопия.
Регидратационная терапия (восполнение потерь жидкости и дезинтоксикация организма). Проводится при любой острой кишечной инфекции в 2 этапа: 1) ликвидация симптомов обезвоживания на настоящий момент, 2) восполнение продолжающихся потерь.
Можно принимать жидкость через рот (питьевой режим при отсутствии рвоты и позывов на нее), а также парентерально (внутривенные инфузии растворов). Как рассчитать объем оральной регидратации в домашних условиях при 1 степени обезвоженности и амбулаторном лечении: это 30 мл/кг веса в сутки у взрослого, и 30-50 мл/кг/сут у детей. Пить жидкость нужно дробно каждые 5-10-15 минут в теплом виде. Это растворы регидрона, цитроглюкосолана, энтеродеза. Внутривенная регидратация проводится только в условиях стационара под строгим контролем показателей водно-солевого обмена.
Патогенетическая и посиндромальная терапия.
- Противодиарейные препараты: энтеросорбенты (полифепам, белый уголь, фильтрум, лактофильтрум, энтеросгель и другие), смекта, бактисубтил, хелак-форте;
- Пробиотики (линнекс, аципол, ацилак, бион3, бифидумбактерин форте, бифиформ, бифистим и многие другие);
- Кишечные антисептики (интетрикс, энтерол, энтеро-седив, интестопан, энтерофурил);
- Ферменты (панкреатин, креон, эрмиталь, микразим, мезим и прочие);
- Антибактериальные препараты группы фторхинолонов назначаются только врачом;
- Пробиотики (линнекс, аципол, ацилак, бион3, бифидумбактерин форте, бифиформ, бифистим и многие другие).
Регидрационную терапию проводить при первых симптомах кишечной инфекции, так же при первых симптомах начать лечение энтеросорбентами. Кишечные антисептики и антибактериальные средства не помогут при вирусной инфекции, но они могут быть назначены врачом до подтверждения точного диагноза или для предотвращения вторичной бактериальной инфекции. На третий день лечения антибактериальными средствами обязательно начать прием пробиотиков для восстановления микрофлоры кишечника.
Исходами могут быть как благоприятный исход (выздоровление), так и неблагоприятные (формирование хронических форм, носительства). В детской возрастной группе исходами кишечной инфекции могут быть в 25% случаев формирование патологии желудочно-кишечного тракта в виде нарушений функции поджелудочной железы, расстройств желчевыводящих путей, дисбактериоза кишечника, функциональной диспепсии.
Читайте также:


