Кератит что будет если не лечит
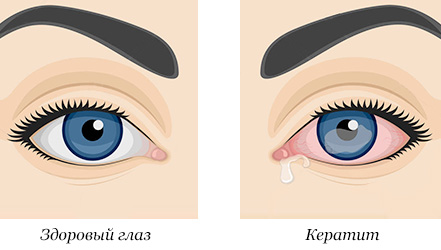
Кератит – воспалительный процесс в роговице глаза, который может быть вызван инфекцией и вирусом (стафилококком, стрептококком, герпесом, гриппом, туберкулезом) или различными травмами.
- поверхностным, при котором поражается верхний роговичный слой (вызывается конъюнктивитом, блефаритом, дакриоциститом), после выздоровления проблем со зрением не бывает, рубцы не остаются (так, как кератит этого типа повреждает только эпителий роговицы, который может самостоятельно регенерироваться);
- глубоким, при котором повреждению подвергаются внутренние слои роговицы, из-за чего могут оставаться рубцы (проявляются в виде помутнения), может снизится острота зрения, если не проводить лечебных мер – может развиться бельмо в глазу.
- 1 Вирусным (включая герпетический кератит). Причиной вирусного кератита зачастую является вирус герпеса или аденовирусный кератоконъюнктивит, который появляется как сопровождение простудных заболеваний. Причиной возникновения герпетического кератита является появление эндогенного вируса в нервных тканях человека (в основном, такое явление наблюдается у людей с пониженным иммунитетом). Этот вид кератита лечится тяжело, часто бывают повторные инфицирования.
- 2 Грибковым (возникает после неправильного лечения антибиотиками и при поражении роговицы глаза различного рода грибов). Для этого вида характерные сильные боли в глазах и их покраснения.
- 3 Бактериальным (в основном наблюдается у людей, носящих контактные линзы) – при не соблюдении правил использования линз и нарушения правил гигиены, можно занести в глаз золотистый стафилококк (наибольшее число случаев заражения именно им). Также, может возникнуть из-за травмирования роговицы.
- покраснение роговицы глаза;
- слезоточивость глаз;
- слой роговицы становится отечным;
- в роговице появляются инфильтраты или язвы небольших размеров;
- боязнь света;
- боли в поврежденном (инфицированном) глазу;
- постоянное ощущение постороннего предмета (или возникает ощущение, что глаз засыпали песком);
- дискомфорт в глазу;
- возможно ухудшение зрения;
- происходит сокращение круговой мышцы, из-за чего возникает резкое смыкание века (в виде спазмов);
- головная боль со стороны, где больной глаз (довольно редкое явление).
Полезные продукты при кератите
Большую роль в лечении кератита играет соблюдение безуглеводной диеты. Рекомендуются к употреблению продукты, содержащие полиненасыщенные жирные кислоты (омега-3 и 6), кальций, витамины группы В и С.
К полезным и незаменимым для скорейшего выздоровления продуктам, относят: морские продукты, рыбу, петрушку, морковь, капусту, все листовые овощи, кукурузу, редьку, болгарский перец, огурцы, цитрусовые, яблоки, абрикосы, мед, ржаной хлеб и цельнозерновые крупы, орехи и семечки, мед, курагу, растительные масла, пророщенную пшеницу, рожь, простоквашу.
- Снять воспаление помогает капустный и огуречный сок. На ночь нужно делать примочки, а в течении дня выпивать по 3 стакана того или иного сока (можно на выбор, можно поочередно – в зависимости от вкусовых предпочтений).
- Прилаживать натертые яблоки, огурцы, картофель, репу смешанные вместе с яичным белком.
- Хорошо снимает воспалительные процессы и чайная заварка. Чистые ватные тампоны (диски) нужно смочить в чайной воде или завернуть в чистую салфетку свежую заварку и приложить к больному месту, оставить в течении нескольких часов.
- Мед, смешанный с сульфаниламидами используют в виде мази.
- Язвы на роговице хорошо лечит мазь, приготовленная из сока эвкалипта и меда.
- Для борьбы с микробами хорошо подходят эфирные масла и витамины, изготовленные на основе эвкалипта.
- Следует промывать глаза отварами из семян льна, листьев мальвы и подорожника, грыжника, цветочков бузины и малины, календулы, очанки, васильковых лепестков.
- Чтобы вернуть остроту зрения необходимо пить отвар из шиповника. Принимать по пол стакана отвара утром и перед сном на голодный желудок. Для приготовления потребуется столовая ложка перетертых с семечками плодов и 200 миллилитров кипятка. Все поместить в термос на час, затем профильтровать, поставить на огонь, добавить необходимое количество воды, чтоб в общем итоге получился стакан отвара (то есть изначальное количество жидкости).
- Закапывать глаза каплей растопленного майского меда. Для приготовления каплей, нужно поместить немного меда в стакан и поместить в кастрюлю с горячей водой, при необходимости воду прокипятить. Ни в коем разе нельзя кипятить и варить мед, иначе лекарство превратится в отраву. В каждый глаз закапывать по капле растопленного меда утром и вечером.
Понравившийся народный способ лечения или их комплекс необходимо применять до тех пор, пока пройдет помутнение, язвы, уйдет шероховатость роговицы и все остальные симптомы (лучший эффект конечно же дает комплексное лечение, включающее в себя диету, прием трав и витаминов, налаживание компрессов и примочек, применение глазных капель и мазей).
После того, как пройдет покраснение роговицы, нужно еще продолжать лечение как минимум на протяжении 2-х недель, чтобы не было рецидивов. Это объясняется тем, что краснота может уйти, но до конца микробы, вирус или грибок не исчез.
- пища, насыщенная углеводами;
- продукты с высоким содержанием крахмала;
- белый хлеб;
- рафинированные крупы;
- сладкое (пудинги, конфеты, джемы);
- сильно жирная, соленая пища;
- приправы, соусы, маринады (особенно магазинные);
- крепко заваренные чай и кофе.
На время лечения кератита следует полностью отказаться от употребления яиц и мясных блюд.

Переднюю часть наружной оболочки глаза называют роговицей. Ее считают важной частью оптической системы глаза. От того, в каком она состоянии, зависит, как хорошо будет видеть человек. Она влияет на кривизну поверхности, сферичность, прозрачность и оптическую, структурную однородность.
Из-за воспаления роговица изменяется до неузнаваемости, вследствие чего пациент может даже ослепнуть. Заболевание, при котором развился воспалительный процесс, – это кератит. Трудно ли и как долго лечится это заболевание глаз?
Назначения врачом

Врач назначает комплексное лечение при выявлении кератита во время медосмотра. При его назначении он учитывает запущенность процесса. Чаще всего выявляют заболевание на начальной стадии, когда помогают еще глазные капли с антибактериальными препаратами и нестероидные лекарства против воспалений.
Чтобы предупредить формирование спаек внутри глазного яблока, выписывают лекарства, которые расширяют зрачок. Иногда прописывают Бетаметазон и Дексаметазон. Офтальмолог назначает эпителизирующие и кератопротекторные лекарства. В редких случаях, если течение заболевания тяжелое, делают уколы антибиотиков. Их колют под слизистую глаза. Противовирусные препараты и антибиотики тоже принимают.
Возможно ли избавиться от недуга глаз в домашних условиях?
Лечение кератита проводят не только с помощью медицинских препаратов. В последнее время нашли применение методики, сочетающие прием лекарств со средствами из народной медицины. Их советует врач, когда диагноз очевиден.
Народные средства принимают, когда диагноз уже поставили. Медицинские препараты и методы народной терапии помогают быстрее победить неприятный диагноз. Что использовать? Подходят соки лекарственных растений и эфирные масла. Они влияют на организм положительно и смягчают течение болезни.

Офтальмолог посоветует купить облепиховое масло для лечения кератина. Его принимают по схеме – 1-2 капли/1 час. Оно помогает убрать жжение, боль, боязнь света. Спустя 2-3 недели после начала приема пациент почувствует облегчение. Для повышения остроты зрения раз в три часа закапывают 1-2 капли.
Если появились нагноения на глазах и сформировался бельма, используют сок травы чистотела. Боль исчезает после первого же применения. Излечение наступает быстрее. Капли готовят, взяв 1 часть сока чистотела и 3 части водного экстракта прополиса. Капают состав только на ночь, а доза – 2-3 капли. Если неожиданно появляется раздражение и жжение, срочно добавляют в него 1 часть воды.
Самое эффективное средство – сок взрослого от 3-летнего алоэ. Берут и срезают 2 нижних листа, заворачивают их в бумагу и хранят в таком виде в холодильнике десять дней. По прошествии этого времени сок отжимают через марлю, добавляют в него мумие и настаивают 24 часа. Частота применения – 1 капля/1 раз в сутки. Курс лечения – 3 месяца.
Иногда офтальмологи советуют делать примочки, с приготовлением которых не возникает проблем. Они положительно влияют на слизистую оболочку глаза. Излечение наступает в кратчайшие сроки. Для их приготовления берут синюю, белую или красную глину. Каждая из перечисленных выше типов глины обладает своими уникальными свойствами.
Ее разводят в теплой воде, но так чтобы по консистенции получилось мягкое тесто. Потом берут салфетку, кладут на нее кусочек глины и прикладывают к глазам на 10 минут трижды в день. Когда веки устали, помогут компрессы из глиняной воды. Глину очищают и разводят теплой водой. В этой воде смачивают кусок марли и кладут на глаза.

Офтальмоферон. Этому препарату приписывают противовоспалительное, противовирусное действие. Он помогает улучшить иммунитет, действуя на организм рекомбинантным интерфероном и дифенгидрамином. С его помощью можно усилить регенерирующие процессы в тканях глаза. Иногда вызывает аллергию у пациентов с чувствительностью к компоненту из состава.
Актипол. Офтальмологи назначают его как противовирусное, регенерационное и антиоксидантное средство. Его особенность заключается в быстром всасывании в глазные ткани. Процесс регенерации роговицы ускоряется. Все ранки заживают, а отеки, вызванные вирусной инфекцией, быстро проходят. Также Актипол помогает при ожогах и травмах. Часто назначают его после операции. Редко он вызывает серьезную аллергию и покраснения глаз.
Полудан. Этот противовирусный препарат создали на основе биосинтетического полирибонуклеотидного комплекса. Он помогает при герпетических и аденовирусных инфекциях глаз.
Как долго ждать положительного результата?

Длительность лечения кератита глаза зависит от того, какой вид лечения назначит врач. Часто советуют резонансную гомеопатию, считая ее эффективной при любых воспалениях. Антибактериальные средства назначают при лечении, но редко, чтобы защитные силы организма повысились естественным путем.
Можно применять гомеопатические средства в сочетании с медицинскими препаратами. Если у пациента острый кератит, все проходит за 2 недели; а если хронический, то за 1-2 курса продолжительностью 2-3 месяца.
Иногда назначают курс классической гомеопатии. К пациенту применяют индивидуальный подход, но в этом случае лечат не болезнь, а организм, стимулируя его внутренние защитные силы. Врач всегда учитывает характерные особенности организма пациента и его индивидуальные конституциональные черты личности. В таком случае назначенный препарат принимают 2-3 раза в сутки, а курс лечения занимает 2-7 дней.
Кардинальный метод лечения – иглорефлексотерапия. Он помогает только в особо тяжелых случаях за 3-7 дней. Это лечение сопровождает прием медикаментозной терапии. При продолжительных приступах кератита, придется пройти 2-3 курса, чтобы отрегулировать работу всех систем организма.
Что делать, если не проходит болезнь?
Схема лечения меняется в зависимости от типа кератита, который диагностировали у пациента.
Иногда он герпесный или древовидный, а иногда – грибковый вследствие несоблюдения правил гигиены при ношении линз. Чтобы вылечить больного, врач назначает дополнительные анализы: соскоб с инфильтрата на ВПГ, бактериологический посев на грибки и бактерии.
Как лечить эрозию роговицы после заболевания?

В большинстве случаев при лечении роговицы у пациента развивается эрозия. Чаще она проходит самостоятельно, но иногда для быстрого восстановления эпителия назначают капли и мази. Можно делать инстилляции 1-процентного раствора хинина. Нельзя применять местные анестетики, так как они снимают болевой синдром и тормозят процесс заживления.
Как только извлекают инородное тело из глаза, для профилактики инфекционного кератита назначают мази и антибактериальные капли. Чтобы предотвратить раздражение глаза при моргании, накладывают давящую повязку. Если эрозия вызвана контактными линзами, не накладывают ее.
Полное выздоровление происходит через 5-15 дней. Для предотвращения рецидивов врач прописывает глазные капли на основе натуральной слезы.
Возможны ли рецидивы?
Поэтому рецидивов опасаются.
Утром все хорошо, а к вечеру появляются неприятные симптомы. С каждым разом процесс лечения усложняется, выздоровление быстро не наступает, а некоторые функциональные возможности зрительной системы нарушаются. После излечения зрение падает на несколько процентов.
Кератит – серьезное заболевание, проявляющееся воспалением роговицы глаза. Из-за него у пациента снижается зрение, так как в области зрачка образуются спайки и сама роговица мутнеет. Если не принять срочные меры, разовьются эндофтальмит и панофтальмит.
Излечение наступает через несколько недель или через несколько месяцев. Чтобы после выздоровления вскоре не пришлось лечить рецидив, соблюдают правила личной гигиены при ношении линз, защищают глазные ткани от травм, попадания химических веществ.
Видео по теме
Смотрим полезное видео по теме
Наиболее часто встречаются инфекционные кератиты: вирусные, бактериальные, грибковые, хламидийные, паразитарные.

Кератит — воспаление роговицы глаза.
Роговица — это передняя часть наружной оболочки глаза. Роговица – важнейшая часть оптической системы глаза, и наше зрение во многом зависит от ее свойств: кривизны поверхности, прозрачности, сферичности, структурной и оптической однородности. Вследствие воспалительного процесса (кератита) могут происходить необратимые изменения роговицы, что приводит к снижению зрительных функций вплоть до слепоты.
Причины и факторы риска воспаления роговицы
Кератит может возникнуть по разным причинам.
Снижение иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения кератита.
Наиболее часто встречаются инфекционные кератиты: вирусные, бактериальные, грибковые, хламидийные, паразитарные. Выделяют травматические кератиты, развивающиеся вследствие воздействия на роговицу повреждающих факторов: механических, термических, химических, лучевых. Бывают также кератиты аллергической природы: при весеннем катаре, поллинозах, медикаментозный гигантский сосочковый кератоконъюнктивит.
Воспаление роговицы может быть обусловлено недостатком витаминов, нарушением обмена веществ, различными системными заболеваниями (сахарный диабет, подагра, ревматоидный артрит и др.) Снижение общего и местного иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения заболевания.
Клинические проявления кератитов
При воспалении роговицы происходит ее помутнение, которое объясняется скоплением в ткани роговицы различных клеточных элементов (лейкоцитов, лимфоцитов и т.д.). Такое скопление клеток называется инфильтратом. Инфильтраты могут быть единичные или множественные, разной формы, размера и цвета. В зависимости от глубины расположения инфильтрата кератиты подразделяются на поверхностные и глубокие (стромальные).
Поверхностные инфильтраты могут бесследно рассосаться или оставить легкое помутнение на роговице. При более глубоком поражении после стихания воспалительных явлений на роговице остаются разной степени выраженности рубцовые изменения, которые и объясняют низкие зрительные функции.
Свежие инфильтраты имеют нечеткие расплывчатые границы, а инфильтраты в стадии рассасывания — более четкие.
Также при кератитах происходит васкуляризация роговицы — врастание в нее сосудов. Появление сосудов в роговице положительно сказывается на рассасывании инфильтрата, является компенсаторным, защитным явлением, но с другой стороны это обусловливает снижение прозрачности роговицы, так как в норме роговица сосудов не имеет, что и является одним из объяснений ее прозрачности.
Клиническая картина кератита характеризуется так называемым роговичным синдромом - слезотечение, светобоязнь, блефароспазм (глазная щель резко сужена, пациент практически не может открыть глаз). Беспокоит сильная боль, ощущение инородного тела в глазу, покраснение глазного яблока.
Возможно распространение воспалительного процесса на радужку, ресничное тело и склеру. Воспалительный очаг на роговице может изъязвляться, при неблагоприятном течении может произойти перфорация роговицы, проникновение инфекции внутрь глаза с развитием эндофтальмита.
Клиническая картина отдельных форм кератитов имеет свои особенности, а также может изменяться в зависимости от возраста, общего состояния организма, свойств возбудителя и т.п.
Герпетический кератит вызывается вирусом простого герпеса. Он может быть как поверхностным, так и глубоким. Ранний признак поверхностного герпетического кератита — появление в поверхностных слоях роговицы мелких пузырьков, которые самопроизвольно вскрываются и оставляют после себя эрозированную поверхность в виде характерных фигур, чаще в форме ветвей дерева. При глубоких герпетических кератитах инфильтраты также часто имеют древовидную форму, могут отмечаться изъязвления.
Характерное течение имеет гнойная, или ползучая, язва роговицы, возбудителями которой чаще являются кокки (пневмококк, стрептококк, стафилококк). Развитию заболевания часто предшествуют микротравма роговицы или хронический блефароконъюнктивит.
Вначале в центре или в парацентральной зоне роговицы образуется серый очаг, на его месте быстро образуется язва. Один край язвы обычно приподнят, и здесь начинается гнойное расплавление тканей. Процесс быстро прогрессирует и в течение 3—5 дней может охватить всю роговицу. В центре роговица полностью расплавляется. На дне передней камеры глаза скапливается гной (гипопион). После самопроизвольной перфорации роговицы может произойти самоизлечение с образованием грубого рубца роговицы - бельма, или гнойный процесс распространяется на глубжележащие отделы глаза с развитием эндофтальмита.
Нейрогенные кератиты возникают в результате поражения трофических волокон тройничного нерва. В поверхностных слоях центральной части роговицы образуется плоская язва. Процесс вялотекущий, длительный, без субъективных ощущений. Чувствительность роговицы отсутствует. При благоприятном течении язва заживает, оставляя нежное помутнение. При присоединении вторичной инфекции - гнойное воспаление роговицы.
У людей, страдающих туберкулезом, нередко встречается туберкулезно-аллергичсское поражение роговицы и конъюнктивы с образованием мелких узелков — фликтен.
При первых признаках кератита следует как можно быстрее обратиться к офтальмологу!
У пользователей контактных линз часто встречается кератит, вызываемый простейшими микроорганизмами – акантамебой (Acanthamoeba). Акантамебный кератит имеет тяжелое течение, часто поражаются оба глаза, трудно поддается лечению, часто остаются интенсивные помутнения, что значительно снижает зрение.
При первых признаках кератита следует как можно быстрее обратиться к офтальмологу. Кератит лечится в стационаре под ежедневным контролем врачей, поскольку в результате могут образовываться грубые рубцовые изменения роговицы со значительным снижением зрения, вплоть до полной слепоты.
Диагностика
Диагноз кератита и его вид устанавливают на основании особенностей клинической картины и данных анамнеза. Основной метод исследования при кератитах – осмотр на щелевой лампе - биомикроскопия глаза, с ее помощью можно определить размеры инфильтрата, глубину и характер поражения.
Для подтверждения изъязвления используется проба с флюоресцеином - при инстилляции в конъюнктивальный мешок 1% раствора флюоресцеина зона изъязвления окрашивается в зеленый цвет.
Для определения тактики лечения важную роль играют бактериологическое исследование. Берется материал с краев и дна язвенного дефекта, затем высевается на соответствующие среды, определяется вид возбудителя и его чувствительность к антибиотикам.
Лечение кератитов
Лечение зависит от причины кератита, глубины поражения роговицы, тяжести течения заболевания.
При кератитах лекарственные средства применяются в виде глазные капель, мазей, препараты вводят в виде инъекций под конъюнктиву. Также назначаются таблетированные формы, внутримышечные и даже внутривенные инъекции.
При бактериальных кератитах показаны антибиотики и сульфаниламидные препараты сначала широкого спектра действия, а при получении результатов бактериологического исследования - с учетом чувствительности возбудителя.
При вирусных кератитах применяется противовирусная терапия: препараты, содержащие интерферон и индукторы (стимуляторы) интерферона. При герпетических кератитах – капли, мази, таблетки, содержащие ацикловир. Наиболее современный противогерпетический препарат - ганцикловир (зирган - глазной гель).
Использование кортикостероидных препаратов не рекомендуется, так как они могут привести к изъязвлению и перфорации роговицы. Стероиды используются после стихания острой фазы воспаления для улучшения рассасывания помутнений на роговице.
При изъязвлениях используют также физические методы лечения: диатермокоагуляция, лазеркоагуляция, криоаппликация язвы. Может назначаться электро- и фонофорез с различными лекарственными средствами: антибиотиками, ферментами и др. Широко применяются средства, способствующие эпителизации роговицы – обычно в виде гелей и мазей. Назначаются также биогенные стимуляторы для ускорения заживления и повышения местного иммунитета.
По показаниям: угроза перфорации, выраженное снижение остроты зрения в результате рубцовых изменений, косметический дефект и др., производят пластику роговицы в различном объеме.
Прогноз и профилактика
Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения.
Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве.
Необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз; предупреждение попадания в глаз различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза; своевременное выявлении и лечении хронических блефаритов, конъюнктивитов; коррекция иммунодефицитных состояний. При начальных проявлениях заболевания своевременное обращение к специалисту является залогом успешного лечения и сохранения зрения.

Здравствуйте, уважаемые читатели! На сегодняшний день существует немало глазных заболеваний, которые приводят к снижению зрительных функций, доставляя при этом человеку существенный дискомфорт и болевые ощущения.
К числу таких недугов относят герпетический кератит – воспаление роговой оболочки, возникающее под влиянием вируса простого герпеса. Эта болезнь носит рецидивирующий характер и имеет ряд осложнений, которые могут быть спровоцированы сопутствующими инфекциями, а также нарушением обменных процессов в тканях роговицы.
Патогенез герпетического кератита
Для начала скажу, что данная глазная патология является глобальной офтальмологической проблемой. Согласно статистике, показатели заболеваемости стремительно растут – из года в год офтальмологами диагностируется до 1,5 миллиона новых случаев болезни. Представляете, какие огромные цифры?! От этого заболевания страдают не только люди — нередко оно диагностируется у кошек и собак.

Около 90% населения планеты являются носителями вируса простого герпеса (ВПГ), который зачастую внедряется в организм ещё в детстве, а происходит это воздушно-капельным путём, то есть вирус заразен. В то же время, только в 1 из 500 случаев поражаются ткани в области вирусного воздействия, а всё благодаря устойчивому иммунитету, который формируется у детей за счёт материнских антител.
После внедрения в организм ВПГ может в течение долгого времени никак не проявлять себя, однако продолжается это лишь до момента появления возбудителя заболевания.
Классификация и симптоматика патологии
Существует 3 формы кератита герпетического, каждой из которых присущи определённые симптомы и особенности течения:
- Первичный. При такой форме недуга поражение затрагивает исключительно роговую оболочку. Первичный герпетический кератит характеризуется сильной болью и существенным снижением зрительной остроты.
Со временем воспалённый орган зрения краснеет, веки отекают, а область вокруг глаз покрывается прозрачными пузырьками. Человек достаточно болезненно реагирует на яркие источники света и страдает чрезмерной слезоточивостью.
- Герпетический конъюнктивит. Зачастую носителями данной формы герпетического кератита становятся дети. Она характеризуется поражением конъюктивы глаза.
За 2-3 дня до того, как появляются выраженные признаки болезни, человек испытывает невралгическую боль, после чего расширяются периферические сосуды глаза. В результате он краснеет и воспаляется, а на слизистой оболочке появляются маленькие пузырьки, наполненные прозрачной жидкостью.
- Герпетический блефарит. Симптомы такой вариации недуга выражаются в многочисленных высыпаниях на коже вокруг глаз, а иногда и на веках. Человека мучает сильный зуд и дикая боль в глазу.
Герпетический кератит классифицируют также по форме повреждения. В зависимости от этого показателя выделяют следующие его виды:
- Великулезный. Характеризуется образованием небольших пузырьков на эпителии роговой оболочки, которые в дальнейшем разрываются, приводя к эрозии.
- Древовидный. Данному виду герпетического кератита присуще повреждение верхнего слоя роговой оболочки, которое по своей форме напоминает ветку дерева.
- Картообразный. При таком виде недуга на роговице образуются амёбовидные язвы, что приводит к существенному снижению её чувствительности.

Какие факторы провоцируют появление герпетического типа кератита?
Причины, приводящие к развитию герпетического кератита, весьма разнообразны. В роли возбудителя болезни выступает ВПГ-1, который оказывает дермо- , нейро- и мезодермотропное воздействие на человеческий организм.
Вирус герпеса активизируется вследствие процессов, провоцирующих ослабление иммунной системы. Сюда относят:
- грипп, ОРВИ, обыкновенная простуда;
- переохлаждения или перегревания;
- микротравмы роговой оболочки.
К категории людей, наиболее подверженных первичным герпетическим болезням, относятся дети 1,5-5 лет, а также подростки.
Как проходит лечебный процесс?
Прежде чем начинать лечение этого вида кератита, необходимо наверняка установить форму патологии, а также возбудителя, который её спровоцировал. Если болезнь носит поверхностную форму, больному назначают препараты, оказывающие селективное противогерпетическое действие.
В большинстве случаев такими средствами оказываются инсталляции раствора Идоксуридина (0,1%) или его аналогов (Керецида, Стоксила, Герплекса). Им следует закапывать поражённый глаз около 8 раз в сутки, на протяжении 2 недель. Повысить эффективность позволит применение мази Виролекс (3%), которую нужно использовать до 4 раз в день.
Поверхностные формы герпетического кератита также лечатся при помощи иммуномодуляторов, в качестве которых могут выступать следующие витамины:
- витамин С;
- витамин А;
- витамины В1 и В2 (в виде внутримышечных инъекций).
Терапия глубоких форм недуга также предполагает закладывание мазей (Зовиракс, Ацикловир, Виролекс), приём иммуномодулирующих препаратов и витаминов группы В.

Что будет, если не лечить герпетический тип кератита?
Герпетические поражения глаз могут вызвать множество различных осложнений, причём от некоторых невозможно избавиться с помощью консервативных методов – приходится прибегать к хирургическому вмешательству. Вот лишь немногие из них:
- выпадение радужной оболочки;
- повышение ВГД, приводящее к глаукоме;
- кератоиридоциклит (воспаление переднего отдела конъюктивы);
- рубцевание структур роговой оболочки;
- формирование глубоких язвенных дефектов роговицы.
Важно! Любое осложнение, возникающее на фоне герпетического кератита, требует незамедлительного лечения во избежание усугубления ситуации.
Какие глазные капли помогают при кератите, смотрите здесь.
Видео о герпетическом кератите
В завершении статьи рекомендую вам посмотреть очень интересное видео с врачом-офтальмологом Корнеевой Алиной Владимировной. Врач расскажет, что такое кератит и как появляется герпетическая форма кератита. Приятного просмотра!
Выводы
Помните о том, что из-за отсутствия своевременного лечения могут возникнуть серьёзные последствия, которые иногда приводят к полной потере зрения, поэтому не стоит рисковать здоровьем своих глаз и возможностью полноценно видеть. До новых встреч, друзья!
Понравилась статья? Будем рады Вашему комментарию и положительному отзыву!

В течение 15 лет у меня были частые рецидивы герпетического кератита. Лечение амбулаторно и в стационаре клиники глазных болезней не помогало и рецидивы кератита продолжались. Не помогло и капание в глаза алоэ и меда. Тогда я обратил внимание на природное противовирусное средство- чеснок, который в народной медицине применяется для лечения герпеса на губах. Непосредственное введение сока чеснока в глаза невозможно из-за сильного жжения и раздражения глаз.
Экспериментируя на себе, я установил, что чеснок можно безопасно вводить в глаза через кожу век закрытых глаз путем смачивания их соком чеснока, разбавленным водой. Фитонциды чеснока через кожу век попадают в глаза и препятствуют размножению вируса герпеса. В глазах нет жжения и они остаются спокойными.
Применяю такой рецепт настойки чеснока: Долька чеснока раздавливается над столовой ложкой; сок и кашица помещаются в пузырек из-под жидкого лекарства объемом 30 или 40 мл и заливаются столовой ложкой кипяченой охлажденной воды. Срок годности 3-4 дня при хранении ее в условиях комнатной температуры и до 10 дней при постоянном хранении в холодильнике.
После изготовления настойку можно применять сразу; настаивание (выделение сока чеснока из кашицы) будет происходить при ее хранении.
Пальцем закрыть открытое горлышко пузырька, взболтать и тем, что осталось на пальце, смочить веки закрытых глаз. Выждать 1,5-2 мин для впитывания жидкости в кожу и повторить смачивание век.
За одну процедуру расходуется несколько капель настойки, в которых содержится микроскопическое количество чеснока, не представляющее опасности для глаз. Для полной безопасности после смачивания век достаточно подержать глаза закрытыми 1,5-2 мин, чтобы веки высохли.
Для предотвращения рецидива кератита ЕЖЕДНЕВНО не менее 3 раз в день смачиваю веки настойкой чеснока. При появлении признаков начала рецидива болезни эту процедуру провожу через 1 час днем и через 2 часа ночью. Действуя таким образом, я уже более 17 лет живу без рецидивов кератита, успешно отражая попытки рецидивов, которые продолжаются до сих пор.
При этом не придерживаюсь никаких ограничений, накладываемых на больных рецидивирующим кератитом- не переохлаждаться, не перегреваться, не ходить в баню, не загорать и т.д. — живу жизнью здорового человека.
Мне повезло в том, что помутнения роговицы после всех кератитов происходили на периферии глаз вне зон зрачков и на зрение не повлияли. Многолетнее ежедневное применение чеснока никак не отразилось на веках и глазах- у меня нормальная кожа век и нормальное зрение.
В Интернете есть сообщения от других людей, успешно применяющих этот метод.
Читайте также:



