Какой нужно сдать анализ чтобы узнать переболели ли инфекцией коксаки
Многие вирусы могут очень долго присутствовать в организме и циркулировать в крови, до поры до времени не вызывая никаких неприятностей. Однако это вовсе не значит, что они безопасны. Лабораторные анализы на вирусы позволяют выявить наличие последних, даже если никаких симптомов нет.
Анализы на вирусы: какие инфекции они выявляют
Для выявления вирусов лаборатории проводят исследования крови несколькими методами. Наибольшее распространение на сегодня получили ПЦР и иммуноферментный (ИФА) анализы.
Иммуноферментный анализ крови определяет наличие антител к вирусам (или антигенов к ним) в крови — иммуноглобулины (lgA, lgG, lgM) вырабатываются при заражении вирусами и являются своеобразными маркёрами инфекции.
Анализ на ДНК вируса, или ПЦР-исследование, позволяет выявить тип инфицирующего агента.
В качестве биоматериала для исследования обычно берут кровь. Анализ крови может подтвердить гепатит, герпес и вирус Эпштейна-Барра, аденовирус, различные половые инфекции (в том числе и сифилис), вирус иммунодефицита человека (ВИЧ) и другие инфекции. Однако кровь не единственный биоматериал, пригодный для выявления вирусных поражений. В зависимости от заболевания и симптомов, для анализа на вирусы сдают соскоб слизистой оболочки, кал, мочу, мазок, слюну.
Как мы уже отмечали, исследование крови на вирусы можно проводить двумя разными способами. Расскажем о них подробнее.
Иммуноферментный метод анализа на вирусы позволяет установить форму болезни, вызванной вирусом (хроническая, острая или бессимптомная), а также оценить эффективность противовирусной терапии. Это один из самых распространенных и точных методов для выявления половых инфекций, в частности ВИЧ и ВПЧ, гепатита В.
Для анализа на вирусы чаще всего сдается кровь. Обязательно предупредите врача, если вы недавно проводили вакцинацию, — этот факт может отразиться на точности анализов. Рекомендуется не принимать пищу на протяжении 8-ми часов перед забором биоматериала, а также воздержаться от употребления алкоголя и от курения.
Время ожидания результатов зависит от типа вируса, на который проводится анализ, и от методики работы лаборатории. Обычно результаты готовы через 1–3 дня, но иногда приходится ждать и 2 недели.
Рассказать о том, каким образом следует трактовать результаты анализов на все виды вирусов, в рамках одной статьи невозможно. Далее мы поговорим лишь о наиболее известных заболеваниях и о часто назначаемых исследованиях.
В случае проведения анализа методом ИФА наличие IgG в крови на гепатит говорит о том, что этот вирус в организме присутствовал, но иммунная система выработала к нему антитела. Присутствие одновременно антител класса IgM и IgG говорит о заболевании в острой форме. Иммуноглобулины только класса IgM — признак первичного инфицирования.
При проведении исследования методом ПЦР определяется РНК вируса. Результаты могут быть приведены в следующем формате:
- РНК вируса не выявлена.
- РНК вируса выявлена в концентрации ниже предела количественного определения (менее15 МЕ/мл). Сомнительный результат.
- РНК вируса гепатита С выявлена (от 15 и выше 100000000 МЕ/мл).
Для выявления этого вируса гепатита чаще всего назначается ИФА. Если в крови присутствуют антитела IgG и IgM, это значит, что вирус очень активен или же заражение произошло недавно.
В случае проведения ПЦР-анализа определяется концентрация фрагментов ДНК вируса гепатита В. Пациент получает результат с одной из приведенных трактовок:
- Не обнаружено.
- Сомнительный результат (результат положительный с концентрацией ДНК вируса гепатита В на границе точности метода).
- Обнаружено.
Если говорить о трактовке ИФА, то наличие антител, обозначаемых как Anti-HSV-IgG, говорит не об иммунитете к вирусу, а о том, что вы уже были когда-то инфицированы. Этот маркёр наблюдается у большинства пациентов. Если показатель anti-HSV-IgG в пробах, взятых в динамике за 2-недельный период, заметно растет, это значит, что заражение произошло недавно. О рецидиве говорит высокий показатель IgG.
Расшифровка анализа крови на ВИЧ очень проста — если результат отрицательный, это значит, что вирус не обнаружен, если положительный — увы, вирус в крови есть. Но следует знать, что сегодня даже самые надежные методы точны лишь на 98–99%, то есть всегда остается шанс, что результат будет, например, ложноположительным.
При анализе на аденовирус, вызывающий респираторные заболевания, применяется в основном ИФА. В ходе анализа подсчитываются IgG-антитела. Если показатель менее 0,8 условных единиц — результат отрицательный, более 0,8 — положительный.

Не пренебрегайте профилактическими анализами на вирусы. Раннее выявление инфекции позволяет отсрочить или подавить развитие заболевания. В случае же беременности сдача биоматериала на анализ с целью выявления вирусных инфекций является обязательной процедурой. Поводом для прохождения исследования также может стать повышенный уровень лейкоцитов в крови, сдвиг лейкоцитарной формулы, увеличение количества нейтрофилов (палочкоядерных), миелоцитов и метамиелоцитов, снижение числа лимфоцитов при высокой СОЭ в результатах клинического анализа крови.
[youtube.player]Анализ на вирус коксаки является одним из самых точных видов исследований. Он помогает определить наличие возбудителя в организме пациента. Каждому человеку необходимо знать, что представляет собой вирус коксаки и какие последствия он таит. В статье мы расскажем, почему так важна диагностика этого штамма.
Данный возбудитель представляет собой группу болезнетворных микроорганизмов, которые проявляют активность в желудочно-кишечном тракте. На сегодняшний день известно 30 подвидов, которые разделены на два семейства. Вирус в меру опасен, так как его осложнения могут повлечь асептический менингит. Этот штамм передается контактным путем через жидкости человеческого тела: кровь, слюну и мочу. Наиболее уязвимы дети до 10 лет. Взрослые инфицируются редко.

Основная симптоматика
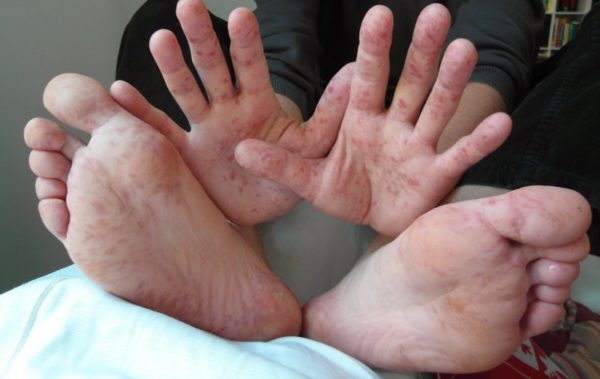
Первые проявления наблюдаются на 6–10 день в виде нарывающих пузырьков язвенного типа, которые можно заметить в ротовой полости. Также эти наросты могут образовываться на конечностях. Волдыри не чешутся, но сопровождаются болевым синдромом. Последнее влечет за собой ухудшение состояния, поднятие температуры до фебрильного уровня (во время болезни она может переходить в жар). Среди наиболее распространённых симптомов острая диарея, сбои в функционировании желудочно-кишечного тракта. Однако ключевым диагностическим элементом является увеличение шейных лимфоузлов.
Существует два типа вирусов с разным поражающим спектром. Вирус типа А воздействует на эпидермис и слизистые оболочки, приводя к геморрагическому конъюнктивиту или везикулярному стоматиту. Мишени штамма В – печень, сердце и сердечная сумка. Этот тип дает такие осложнения, как перикардиальная эффузия, гепатит.
Диагностика вируса Коксаки
Инфекция протекает атипично, поэтому сбора анамнеза и опроса пациента недостаточно для постановки правильного диагноза. У детей клиническая картина схожа с ветряной оспой, у взрослых – с аллергическим дерматитом, герпетической ангиной. Разработано два микробиологических маркера диагностики:
- ПЦР–методы, которые основываются на идентификации РНК–фрагментов в кале, моче, слизистых выделений с верхних дыхательных путей;
- серологические исследования, которые подразумевают выделение с культуры плазмы крови антител.
ПЦР–диагностика расшифровывается как полимеразная цепная реакция. Это молодой и надежный метод, погрешность которого не превышает 2–5%. В ходе исследования изучаются генные фрагменты, в итоге ставится дифференцированный диагноз с определением серотипа и назначением подходящей иммунотерапии.
Более точные результаты дают именно анализы кала, которые проводятся с 1–14 дня инвазивности. Смывы с носоглотки исследуют до 72 часов развития заболевания. Поэтому предпочтительнее анализ стула. Установлено 29 серологических типов энтероинфекции, а наиболее морфологически четкая культура видна с 3–5 дня, что не обеспечивает исследования смывов. Сам анализ ПЦР проходит в 3 фазы:
- выделение нитки РНК без примесей органических соединений;
- клонирование триплетов гена и элонгация цепи вируса;
- обработка материала красителями, при рентегоструктурировании дающими базофильное окрашивание.
При появлении патогенного агента в крови протекают реакции специфического иммунитета В –лимфоциты продуцурируют иммуноглобулины. Реактивные при Коксаки классы А, М, G. Антитело А показывает степень взаимодействия вируса с клеточными структурами. Оно возрастает при острой фазе или после критического пика болезненного процесса, но не проявляется при хроническом течении, когда показатели типов М, G выше нормы. При IG M А >50 и IGG>100ед./мл анализ подтверждает вирусную инфекцию. При пограничных показателях проводят повторные серологические исследования. Немного повышенный иммуноглобулин G свидетельствует о наличии памяти о перенесенной инфекции. Точно назвать диагноз можно при референсной концентрации IG M около 100-150 ед./мл. Надежность метода – 90%, серотип определению не подлежит.
Как и любую ротовирусную инфекцию, вирус коксаки диагностируют с помощью общих анализов крови и мочи. Во время болезни в крови наблюдается повышенное содержание лейкоцитов (в пределах 14–40 ед/л при норме от 6 до 17,5 ед-/л). Общий анализ мочи должен быть без патологий. Часто применяется исследование коньюктивы. Ликвор берется для диагностики при менингите и энцефалите, в нем достаточно ясно определена культура вируса. При этом наблюдается нормальный ионный состав спинномозговой жидкости, протеиновый компонент с небольшим уменьшением, при хронической фазе в пределах нормы. Цветовые характеристики материалов без изменений. При перикардите, лимфоадените собирается гистобиохимический материал. При патологиях внутренних органов печени, сердца применяется пальпация, аускультация и инструментальный осмотр.
Лечение вируса Коксаки
Если инфекция проходит без осложнений и типично, госпитализацией пренебрегают. Исключение составляет возраст детей до 1 года. Лечебные мероприятия направлены на деинтоксикацию организма и устранение местных болей.
- Лучше всего зарекомендовали себя противовирусные препараты. Действие рибонуклеаза основано на элиминации РНК-штамма и гамма-глобулины, которые катализируют реакции иммунитета и макрофагируют вирусы.
- Имуномодуляторы и имуностимуляторы (имунофлазид, арбидол) увеличивают резистентность организма.
- Энтеросорбенты (энтеросгель, смекта, атоксил) за счёт деинтоксикационных механизмов снижают влияние вируса на кишечник.
- Из симптоматической терапии приписывают панадол и ибупрофен.
При серьезных осложнениях или присоединении бактериальной инфекции показана комбинированная антибиотикотерапия. Если вирус побеждает и развивается, происходит трансформация менингита в энцефалит или кардимиопатию. В этом случае больного госпитализируют. Не исключено попадание в реанимационное отделение.
[youtube.player]Анализ на Коксаки позволяет через обнаружение в крови специфических антител выявить представителей многочисленной группы энтеровирусов, которые размножаются в желудочно-кишечном тракте человека и относятся к группе РНК-содержащих.
Классификация вируса Коксаки
Разделяются на две группы (тип А и тип В), в зависимости от которой могут вызывать различные заболевания, в т. ч. чреватые осложнениями. 
Тип A поражает слизистые оболочки и кожный покров. Следствием заражения может быть возникновение таких болезней, как герпетическая ангина, острый геморрагический конъюнктивит, энтеровирусный везикулярный стоматит с экзантемой, заболевания верхних дыхательных путей (ринит, синусит, аденоидит, тонзиллит, ангина, ларингит и фарингит), асептический менингит.
Тип В поражает внутренние органы, воздействует на сердце, со стороны ЖКТ — на поджелудочную железу и печень, может вызывать миокардит, перикардит и гепатит.
Редко диагностируется клинически, потому что симптомы в случае болезни неспецифичны и похожи на другие инфекции. Диагноз при наличии подозрений подтверждается лабораторно. Больного направляют на исследования, характер которых зависит от заболевания.
Определяя, какие анализы нужно сдать при проявлениях вируса Коксаки, врач в первую очередь рекомендует исследования венозной крови. Сдать кровь на Коксаки можно в любой ближайшей поликлинике или в частной медицинской лаборатории.
Какие анализы нужно сдать на вирус Коксаки
- Выявление специфических антител к вирусу в крови (т. н. анализ на вирус Коксаки). В результате исследования обнаруживается наличие и оценивается количество антител в сыворотке и плазме венозной крови. Используется только для пациентов старше 6 месяцев.
- ПЦР-диагностика — исследование биологического материала больного (кал, слизь, спинномозговая жидкость, моча).
- Дополнительные исследования (в т. ч. КТ или МРТ, рентгенография, ЭКГ) — перечень зависит от заболевания и характера его протекания.
Общий анализ крови также сдается с целью контроля следующих показателей: 
- умеренное повышение лейкоцитов за счет лимфоцитов;
- увеличение скорости оседания эритроцитов.
Общий анализ мочи патологий не показывает.
Присутствие антител IgG, IgM или IgA в анализе крови на антитела к вирусу Коксаки означает острую стадию заболевания или наличие вируса в организме в недавнем времени. Если антитела IgM и IgA обнаружены в количестве, не превышающем норму, это является признаком хронической инфекции.
Показатели антител в анализе крови считаются положительными, если:
- IgG ≥ 100 ед/мл;
- IgM ≥ 50 ед/мл;
- IgA ≥ 50 ед/мл.
При достижении пограничных результатов по данным обследований кровь на вирус Коксаки сдается повторно через 1-2 недели.
Как передается вирусная инфекция Коксаки
Источником инфицирования являются больные люди, особенно в теплое время года, поскольку в первое время носительство вируса не проявляет себя внешними симптомами. 
Вирус начинает выделяться за 1-2 дня до появления высыпаний у заболевшего, пик заражения наступает через 1-2 дня после начала болезни.
Способом передачи для детей и взрослых является фекально-оральный путь, возможна также воздушно-капельная и контактно-бытовая передача при тесных контактах с заболевшим человеком.
При этом, в отличие от других острых респираторных вирусных инфекций, кишечные формы заболевания встречаются редко.
Вопреки устоявшемуся мнению, заражение от животных невозможно.
Наиболее подвержены действию вируса дети до 10 лет, однако заболевание отмечается у людей любого возраста.
Избежать заражения можно, соблюдая правила гигиены и мытья рук, часто дезинфицируя используемые предметы и поверхности.
Как протекает инфекция
Инкубационный период составляет от 2 до 10 дней. 
Начало болезни проявляет себя как острое вирусное заболевание: начинается лихорадка, поднимается температура, у больного начинаются головные боли, могут присутствовать слабость, тошнота и рвота.
Появляется белый налет на языке, набухают подмышечные и шейные лимфоузлы.
С течением заболевания могут наблюдаться нарушения сердечного ритма (тахикардия), изменяется размер селезенки и печени.
Общий анализ крови показывает сдвиг лейкоцитарной формулы и другие признаки, характерные для протекания острых вирусных инфекций.
В зависимости от очага поражения при вирусе Коксаки могут проявляться различные заболевания:
При герпетической ангине небольшие пузырьки появляются на миндалинах, языке и небе.
Лечение вируса Коксаки
После проведения анализа на Коксаки и подтверждения диагноза лечение энтеровирусной инфекции сводится к облегчению имеющихся у ребенка симптомов и реакций на энтеровирус, недопущению обезвоживания и профилактике осложнений. 
Важно обеспечить постельный режим, особенно если больной ощущает слабость. Если заболевание протекает в легкой форме, допустимо соблюдение стандартного режима дня без дополнительных физических и психоэмоциональных нагрузок с ограничением времени работы с цифровыми устройствами.
Так как болезненные язвенные образования располагаются и на слизистой во рту, больные могут отказываться от приема пищи или стараются минимизировать еду и питье. Существует две стратегии поведения в части питания таких пациентов:
- Обезболивание высыпаний. Для местного применения с целью анестезии допустимо использовать гели на основе лидокаина.
- Переход на пюрированную, легкую в проглатывании пищу нейтрального вкуса комнатной температуры, не раздражающую полость рта. Возможен прием напитков или жидких молочных продуктов через соломинку для облегчения проглатывания.
Во время проведения лечебных мероприятий следует избегать общественных мест, поскольку человек заразен до полного исчезновения всех проявлений сыпи.
Тревожным симптомами протекания заболевания, при которых обязательна повторная консультация врача, являются:
- болезненность и наполнение пузырьков гноем;
- полный отказ от еды и питья в результате беспокоящих афт в полости рта.
В тяжелых случаях протекания заболевания, при наличии признаков критического обезвоживания организма (отсутствие мочеиспускания более 8 часов, сухость кожных покровов, потрескавшиеся губы, для грудных детей — запавший родничок) необходима госпитализация.
Лекарственные препараты
При болезненных проявлениях применяют: 
- иммуноглобулин как иммуномодулирующее и иммуностимулирующее средство используется сразу после выздоровления, особенно для больных с низким иммунитетом;
- лейкоцитарный интерферон;
- интерфероногены (Неовир, Циклоферон);
- рекомбинантные интерфероны (Роферон, Виферон).
Препараты назначаются для заместительной терапии, если существует необходимость восполнения и замещения природных антител.
При наличии высокой температуры тела лихорадку и болевые признаки можно снять лекарственными средствами на основе ибупрофена или парацетамола, выбрав подходящую по возрасту и весу дозировку и форму приема, их же можно принять для облегчения боли во рту.
При обезвоживании используют энтеросорбенты (Энтеросгель, Атоксил, Смекта и др.) и препараты для пероральной регидратации (солевые растворы, раствор глюкозы, Регидрон, Гистролит и др.).
[youtube.player]Чтобы не спутать загадочную инфекцию с другой болезнью, следует обратиться в клинику и сдать анализ на вирус Коксаки. 
Исследования показывают, что наиболее подвержены влиянию дети, у которых вследствие заражения возникают нарушения центральной нервной системы, так как его относят к инфекциям CMD. Не менее опасен этот вирус для беременных женщин.
Другими последствиями также может быть развитие следующих болезней:
- усиление бактериальных заболеваний, таких как гайморит, бронхит, пневмония, конъюнктивит и т.д.;
- сердечная и печеночная недостаточность;
- дерматит;
- ложный круп;
- отек легких;
- острая боль в животе;
- катаракта и слепота при поражении глаз;
- бесплодие;
- отек головного мозга;
- эпилепсия;
- паралич.
Именно поэтому при подозрении на инфицирование энтеровирусами нужны анализы и клиническая диагностика. Существуют несколько методов диагностики данного вируса.
В этой статье Вы узнаете:
Полимеразная цепная реакция ПЦР
ПЦР, или полимеразной цепной реакцией, называется один из способов лабораторной диагностики. С помощью нее так же можно выявить и наличие вируса Коксаки.
Этот метод применяется там, где другие бессильны, ввиду его множества преимуществ:
- высокая точность (95-99%);
- чувствительность;
- специфичность;
- быстрота протекания анализа;
- невысокая стоимость операции.
Однако проведение ПЦР требует тщательного внимания и выдержки всех требований к врачу и аппаратуре, поэтому при необходимости стоит обращаться только в оборудованную для этого клинику к профессиональным специалистам. Существует ее разновидность: полимеразная цепная реакция в реальном времени также известная как количественная ПЦР. 
Ее особенность в том, что она проводится не с помощью электрофореза, а флуоресцентным методом. Результаты реакции обнаруживают в то же время, как происходит накопление копий РНК вируса.
Для проведения данной реакции у пациента берут образцы крови или биологических выделений: смывов из носоглотки, спинномозговой жидкости, мазок конъюнктивы или образец кала. Так как кишечник является плодотворным местом для размножения вирусов, предпочтительнее производить анализ последнего.
Серологические исследования на антитела
Кроме ПЦР, существует и другая система диагностики вирусов. Распространенными являются серологические способы исследования. Их надо проводить после того, как выявилось, что у человека могут присутствовать определенные инфекции. Серологическое исследование позволяет определить наличие в крови антител (иммуноглобулинов) к вирусу Коксаки. Следственно, таким образом, можно узнать о возможностях борьбы с ним и установить причину клинических проявлений. Данных методов несколько, и все они основаны на реакциях иммунитета.
Стоит помнить об условиях проведения процедуры.
- Сдавать кровь натощак, перед анализом ничего не есть.
- Быть в спокойном состоянии.
- Воздержаться от других процедур (рентген, обследование с помощью ультразвука и т.д.).
- Не принимать лекарства по мере возможности (этот пункт стоит согласовать с лечащим врачом).
Не пренебрегайте данными правилами, ведь некачественный анализ позволит одному из наиболее опасных вирусов скрыться от внимания доктора.
Общий анализ крови и мочи
Кроме ПЦР и серологических исследований, больному прописываются дополнительные обследования, чтобы точно удостовериться в наличие возбудителя, но, одновременно, и уточнить ход прогрессии вируса. Ими могут быть общий анализ крови, мочи и/или кала, анализ спинномозговой жидкости, а еще специфические исследования в зависимости от области поражения.
Диагностика вируса путем анализа крови проходит, как и в предыдущем способе, за счет выявления антител видов IgM и IgA, а также по возрастанию титра IgG.
Детям до 10 лет наиболее характерны IgM-положительные результаты. Выявлять данные антитела можно до 6-8 недель, однако, сопутствующие болезни значительно растягивают эту возможность на месяцы и даже годы.
Про наличие в крови возбудителя говорит такое количество антител:
- LgG ≥ 100 ед/мл;
- LgM ≥ 50 ед/мл;
- LgA ≥ 50 ед/мл.
Кроме изменения количества иммуноглобулинов можно отметить такие изменения, как повышение уровня лейкоцитов, ускорение скорости оседания эритроцитов, а, в некоторых случаях наоборот, лимфопению (когда уровень лейкоцитов в крови значительно падает). При беременности на анализ крови на антитела к вирусу Коксаки берут именно пуповинную кровь. Если результат анализа положительный, то это свидетельствует о проникновении вируса Коксаки в плод.
Пункция спинномозговой жидкости на энтеровирус при подозрении на серозный менингит
Серозные менингиты – это типы заболеваний, вызванные энтеровирусами: Коксаки, ЕСНО, полиомиелита, паротита. В зоне риска данного заболевания находятся маленькие дети, а вот у взрослых такой менингит определяется крайне редко.
У здорового человека в ликворе в наличии лимфоциты и моноциты, а все прочие виды свидетельствуют о каком-либо отклонении. При наличии серозных менингитов анализ покажет повышение уровня лейкоцитов (как и в случае с кровью) из-за лимфоцитов, а остальные показатели (белок, глюкоза, хлориды) будут приближены к норме.
Когда больному уже поставлен точный диагноз и проводится лечение, ход терапии отслеживают с помощью тех же ПРЦ, общего анализа крови, иммуноферментного анализа и других (в зависимости от возникших осложнений). Так, врачи контролируют опасности продолжения инфекционного процесса. Иммунитет к вирусам Коксаки не формируется, так что после клинического лечения прописывается восстановительная терапия, которая даст организму отдохнуть и набраться сил после сложной борьбы с болезнью.
Как известно, лучшее лечение – это своевременная профилактика. Никому не хочется обнаружить у себя одну из болезней, упомянутых выше. Именно поэтому, если вы заметили у себя или своего ребенка подобные симптомы, то найдите, где в вашем городе можно сдать анализ на вирус Коксаки. Вирус Коксаки относится к энтеровирусам, представляющим опасность для взрослых и детей. Его последствия могут быть самыми разнообразными, начиная от лихорадки, болей, и заканчивая менингитом или даже инвалидностью. У взрослых симптомы и лечение вируса коксаки часто похожи на проявления других заболеваний.
Среди них выделяют:
- головные боли;
- повышенную температуру;
- ломоту в конечностях;
- появление пузырей, наполненных жидкостью;
- боль в животе, тошноту и диарею;
- кожную сыпь.
Вирус Коксаки (Coxsackievirus) – РНК-содержащий вирус, относящийся к семейству энтеровирусов (кишечные вирусы). Известно 2 группы вирусов Коксаки - вирус А и В, - каждая из которых содержит серотипы, отличающиеся по антигенным свойствам. Клинические проявления вируса Коксаки отличаются полиморфизмом. В зависимости от особенностей серологического типа вируса и от преимущественной локализации выделяют несколько клинических форм заболевания: гриппоподобная форма, энтеровирусная экзантема, герпетическая ангина, геморрагический конъюнктивит, кишечная форма. В основном вирус поражает детей в возрасте от 1 года до 10 лет, а осложнения, как правило, развиваются у детей до 2 лет. Восприимчивость детей к энтеровирусам высокая.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 2-3 часов до исследования, можно пить чистую негазированную воду.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Вирусы Коксаки разных типов принадлежат к группе энтеровирусов. Данный класс кишечных вирусов представляет собой РНК патогенного микроорганизма. Все типы энтеровирусной инфекции объединены похожими эпидемиологическими свойствами.
Проникновение в организм происходит орально-фекальным путем, при касании зараженных предметов, при рукопожатии и других формах контакта с носителем возбудителя. Но попадание вируса Коксаки возможно и аэрозольным путем, то есть через органы респираторной системы. Самая большая опасность получить вирусную инфекцию при приеме пищи в антисанитарных условиях, при большом скоплении людей (садики, школы, санатории и тому подобные общественные учреждения). После того как кишечный вирус оказывается в крови человека, он направляется в эндотелиальные и ретикулярные клетки селезенки, печени, кровеносной системы, сердечной мышцы, мозговые структуры, лимфатические узлы, кожные покровы. Опасность кишечных вирусов заключается в том, что они жизнеспособны во внешней среде очень длительное время - более 700 дней. Преимущественная их среда обитания - канализационные стоки. Но также кишечные вирусы могут присутствовать и в водопроводной воде.
Инкубационный период вирусной инфекции составляет от 2 до 12 дней. Проникновение вирусов Коксаки всегда сопровождается острой гипертермией, лихорадочным состоянием, головной болью, ломотой в мышцах - стандартными клиническими признаками ОРВИ. Появляется ухудшение самочувствия, когда накопившаяся вирусная масса попадает в кровь (стадия вирусемии). Характерные симптомы для вирусов Коксаки: возникновение на слизистых респираторных органов красных, болезненных язвочек и пузырьков; появление по телу пузырей с жидкостью, везикулы чаще на ладонях, стопах, предплечьях, ягодицах и иных участках, расстройство кишечного тракта (диспепсический синдром), выраженное диареей и рвотой.
Типичная форма вируса Коксаки встречается реже, чем атипичное течение - из-за бессимптомного проявления вируса, энтеровирусной лихорадки и катаральных явлений верхних дыхательных путей. Атипичные формы энтеровирусной инфекции Коксаки: бессимптомное (инаппаратное) течение заболевания; энтеровирусная лихорадка; респираторная форма или катаральное воспаление верхних дыхательных путей; энтеровирусный энцефалит и менингоэнцефалит; миокардит, перикардит; геморрагический конъюнктивит и увеит; спинальная или полиомиелитоподобная форма энетровирусной инфекции; энцефаломиокардит новорождённых; острый мезаденит; энтеровирусная инфекция с поражением органов пищеварения: острый гепатит, панкреатит, гастроэнтерит, гастроэнтероколит; острый нефрит и прочие синдромы, связанные с поражением вирусом внутренних органов.
При типичных проявлениях энтеровирусных инфекций диагноз можно определить на основании характерных симптомов: герпетическая ангина, экзантема, синдром "рука-нога-рот", лихорадка. При этом специфических вирусологических исследований зачастую не требуется. Но так как вирус Коксаки часто протекает атипично, то доказать энтеровирусную инфекцию можно только при помощи специальных лабораторных анализов. Серологические методы исследования – выявление специфических антител (иммуноглобулинов) к вирусу в крови. При энтеровирусных инфекциях с первых дней заболевания человеческий иммунитет реагирует образованием специфичных антител, или иммуноглобулинов. Маркеры вирусов Коксаки: иммуноглобулины класса М (IgM) к вирусам Коксаки – антитела острого периода заболевания; (IgG – антитела перенесенного заболевания). Говорить о том, что человек болеет вирусом Коксаки, можно тогда, когда обнаруживаются иммуноглобулины класса М, и их титры в несколько раз превышают нормальные (референсные) значения. При этом с помощью данного метода нельзя определить серотип вируса. Точность такой диагностики составляет более 90 %, это надежный метод для подтверждения острой инфекции.
Когда назначается исследование?
При наличии одного или нескольких из следующих клинических симптомов/синдромов:
- герпетическая ангина (острое начало заболевания, лихорадка с температурой 39-40 °С, гиперемия слизистой оболочки мягкого неба, дужек, язычка, задней стенки глотки; в течение 24-48 ч. появляется от 5-6 до 20-30 мелких папул серовато-белого цвета, которые могут встречаться группами или отдельно; головная боль, тошнота, рвота, болезненная шейная лимфаденопатия, боль при глотании);
- вирусная пузырчатка полости рта и конечностей у детей (лихорадка, кашель, везикулезная сыпь на коже кистей, стоп и на слизистой оболочке рта);
- менингит (головная боль, раздражительность, лихорадка, фотофобия, тошнота, не приносящая облегчения рвота, ригидность затылочных мышц);
- миоперикардит (одышка, загрудинная боль, усиливающаяся на вдохе и ослабевающая при наклоне вперед, а также периферические отеки и нарушения ритма сердца);
- полиомиелит (лихорадка, головная боль, тошнота, боль в животе, парез или паралич конечностей или группы мышц, нарушения глотания, пронации);
- сепсис новорождённых небактериальной природы;
- респираторный синдром, гастроэнтерит;
- экзантема (при возникновении групповой заболеваемости в детском организованном коллективе).
Что означают результаты?
Референсные значения: антитела не обнаружены.
Компонент
Формат выдачи результата
[youtube.player]Читайте также:


