Как отличит катаракту от кератита
Кератит – заболевание глаз с внезапным и острым течением. Проявляется ухудшением зрения, болью в глазах, жжением, слезотечением. Кератит может привести к снижению прозрачности роговицы и ее перфорации. Продолжительность воспаления и лечения зависит от причины (бактериальная, вирусная, аллергическая).
Что это?
Часто ко мне обращаются пациенты с покраснением глаз, которые какое-то время самостоятельно и безуспешно лечили, как они полагали, конъюнктивит. При осмотре может оказаться, что это более тяжелое заболевание, требующее незамедлительной квалифицированной помощи.
Давайте разберемся, что такое кератит. По сути, кератит — это любое воспаление роговицы, передней оболочки глаза, которая защищает и отделяет более глубокие структуры глаза от внешней среды. Правильный первоначальный диагноз и лечение играют решающую роль в ограничении количества остаточных повреждений и рубцов на роговице. Сохранение прозрачных свойств роговицы необходимо для восстановления и поддержания зрения у пациента.
Благодаря своей прозрачности и форме роговица участвует в процессе зрения, поэтому нарушение прозрачности роговицы может приводить к снижению зрения.
Роговица состоит из пяти слоев:
- Передний эпителий;
- Передняя пограничная мембрана (так называемый слой боумена);
- Роговичное (стромальное) вещество, составляющее 90% толщины роговицы;
- Задняя пограничная мембрана (десцеметова мембрана);
- Эндотелий.
Роговица смазывается снаружи слезной пленкой, что очень важно для преломления света над ней и, следовательно, для обеспечения четкого зрения. Она пронизана множеством чувствительных нервных окончаний, которые воспринимают раздражители и передают их дальше. При любом раздражении нервных окончаний, в том числе при воспалении роговицы, возникает боль, усиливается слезотечение и появляется светобоязнь.Воспаление роговицы – это реакция иммунной системы глаза на патогенные микроорганизмы, травмы или другие раздражения. Воспаление может возникнуть в разных слоях роговицы по отдельности или в комбинации. Симптомы зависят от того, какой слой роговицы поражен и что является причиной воспаления.
Воспаление самого верхнего слоя клеток роговицы, эпителия, часто приводит к помутнению роговицы. Если затронут нижний слой, эндотелий, то может появиться отек роговицы. Если воспаляется самый толстый слой, лежащий между ними (стромальный слой), то могут появляться белые отложения роговицы.
При первых симптомах кератита следует немедленно обратиться к офтальмологу, так как возможны серьезные осложнения..
Морфологическая классификация кератита
Язвенный кератит (язва роговицы):
- В зависимости от местоположения: центральная, периферическая;
- В зависимости от наличия гноя: гнойная язва роговицы, не гнойная язва роговицы;
- В зависимости от гипопиона: простая язва роговицы, язва роговицы с гипопионом;
- В зависимости от глубины: поверхностный, глубокий
Не язвенный кератит
- Поверхностный кератит: диффузный поверхностный кератит, поверхностный точечный кератит.
- Глубокий кератит: негнойный (интерстициальный, дисковидный, склерозирующий, кератит Профунда), гнойный (центральная роговица, задняя часть роговицы).
Этиологическая классификация
- Инфекционный кератит: бактериальный, вирусный, грибковый, хламидийный, протозойный, спирохетозный.
- Аллергический кератит: фликтенулёзный, весенний, атопический.
- Связанный с заболеваниями кожи и слизистой оболочки.
- Связанный с системными сосудистыми нарушениями.
- Травматический кератит.
Идиопатический кератит: краевая язва Морена, верхний лимбический кератоконъюнктивит, поверхностный точечный кератит Тигесона.
Кератит глаза
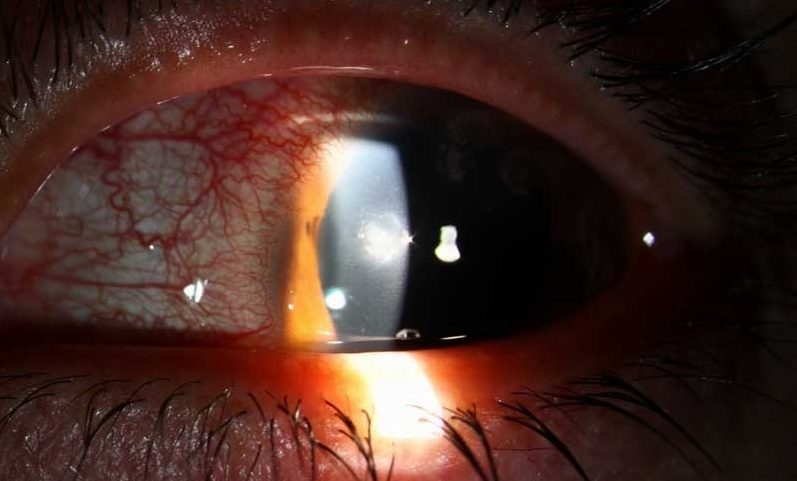
Кератит глаза, фото которого представлены в этой статье, возникает по целому ряду причин. Кератиты в офтальмологии делятся на две группы – экзогенные и эндогенные. Если патогенный фактор воздействует извне, то кератит относится к экзогенным, а если изнутри, в связи с какими-либо процессами в организме, то к эндогенным.Рассмотрим сначала воспаления роговицы экзогенного происхождения.Поверхностный катаральный
Является частым осложнением острого и хронического конъюнктивита, блефарита, мейбомита. По краю роговицы появляются мелкие серые инфильтраты, которые быстро рассасываются или при неблагоприятном течении сливаются, изъязвляются, образуют язву полулунной формы. Краевая язва интенсивно прорастает сосудами из краевой петлистой сети. Помутнения, остающиеся после нее, расположены на периферии, поэтому не влияют на остроту зрения.
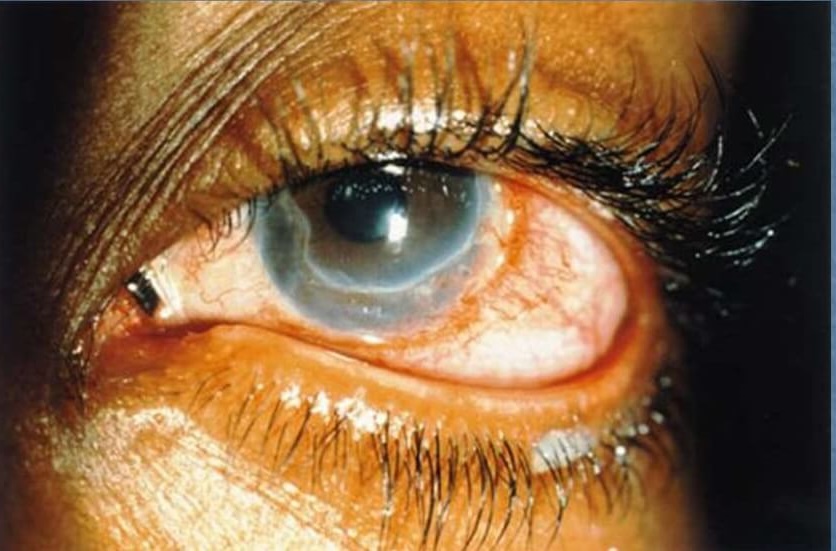
Краевой язвенный кератит – появляется у края лимба. Формируются мелкие (точечные) поверхностные инфильтраты, которые сливаются и распадаются. Язва затрагивает поверхностные слои роговицы. Она имеет четкие границы и достигает в длину 2-3 мм, а в ширину 1 мм. Исходом заболевания является анатомический дефект, который постепенно замещается рубцовой тканью.
В зависимости от характера распространения язвы в ширину или в глубину, выделяют ползучую и разъедающую язву роговицы. Ползучая язва распространяется в сторону одного из своих краев, тогда как с другого края дефект эпителизируется. При этом происходит углубление язвы с вовлечением глубоких слоев роговицы и радужки, формированием гипопиона.
Ползучая язва часто развивается при инфицировании микротравм роговицы пневмококком, диплобациллой, синегнойной палочкой. Она характеризуется образованием нескольких периферических язв, которые затем сливаются в единый полулунный дефект с последующим рубцеванием.
Грибковый кератит часто возникает при повреждениях роговичного слоя инородными телами, во время которого происходит заражение белым (дымчатым) и плесневым грибом. 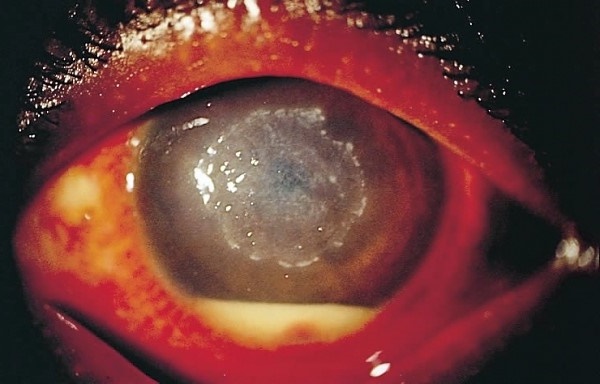
На месте травмы проявляется белый или серый инфильтрат с крошковидной рыхлой поверхностью, выступающей вперед и окруженной желтой каймой. В некоторых случаях в передней камере можно наблюдать гипопион (гнойный кератит). При появлении вторичной бактериальной инфекции часто возникает перфорация роговицы (на фото). Кератит, вызванный грибковой инфекцией, оставляет после себя бельмо на роговице.
Теперь давайте рассмотрим воспаления роговицы эндогенного происхождения. Причиной эндогенных кератитов являются различные общие инфекционные заболевания (туберкулез, сифилис, бруцеллез, лепра и др.).
Туберкулезный кератит. Он бывает двух форм: туберкулезно-аллергический кератит, туберкулезно-метастатический кератит. Первая форма болезни проявляется в большинстве случаев в детском возрасте (3-15 лет). Может возникать при проникновении микобактерий туберкулеза в ткань роговицы из других очагов инфекции. Вторая форма развивается как аллергическая реакция вследствие воздействия на организм туберкулезной палочки. 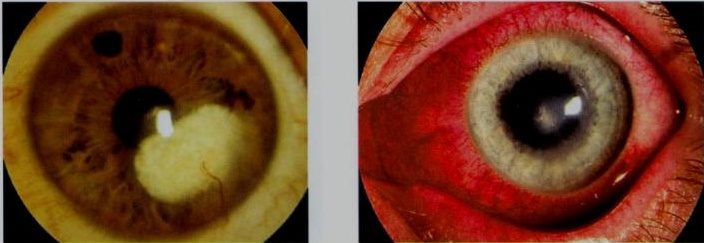
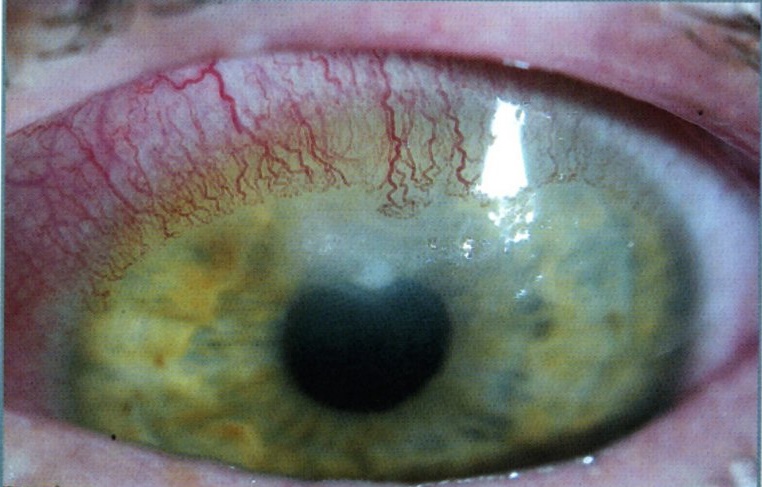
Сифилитический кератит возникает при врожденном сифилисе и чаще наблюдается в возрасте от 5 до 20 лет. Для паренхиматозного кератита характерна триада Гетчинсона: кератит, гетчинсоновские зубы, тугоухость. Появляются помутнения на роговице в виде мелких инфильтратов в форме точек и штрихов. Они затрагивают глубокие и средние слои роговицы. Пораженная область становится шероховатой, мутной и тусклой. 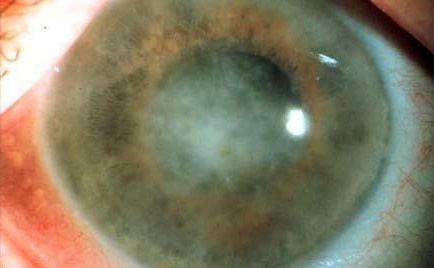
Профилактика кератита глаз, вызванного эндогенными факторами, заключается в своевременном выявлении и лечении различных заболеваний, способствующих развитию воспаления роговицы.
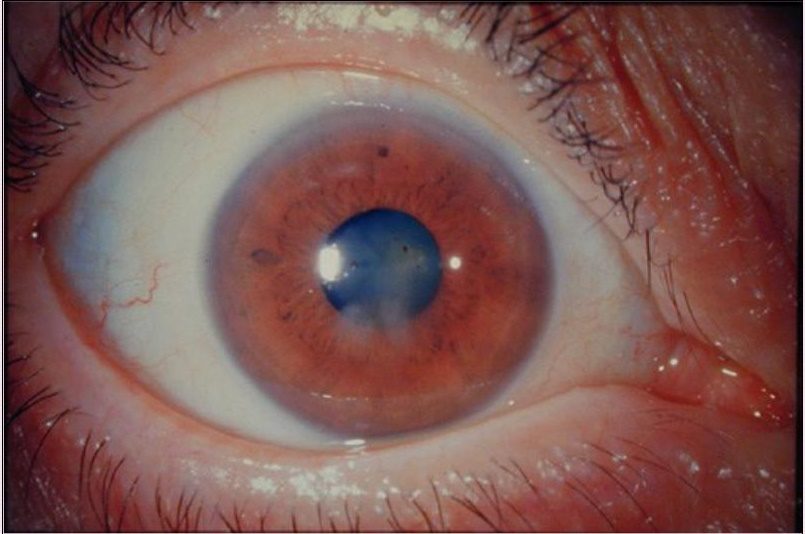
Многих интересует, что такое герпетический кератит. 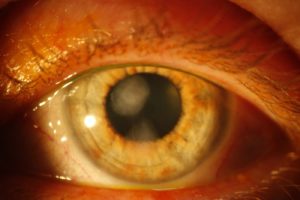
Герпетический кератит глаза или герпесный кератит может быть вызван двумя типами вирусов:
- Вирус простого герпеса-1 (ВПГ-1), который обычно вызывает инфекции области тела выше талии (то есть лица, глаз, рта);
- ВПГ-2, так называемый генитальный герпес, иногда вирус может проникать в глаза через инфицированные генитальные выделения во время полового контакта или родов.
Заболевание относится к вирусным кератитам, и появляется у лиц со слабым иммунитетом.
Первичный герпетический кератит (на фото) обычно возникает в первые месяцы жизни. Младенцы редко заражаются в течение первых 6 месяцев благодаря защитномуо действию материнских антител. Первичная инфекция может протекать бессимптомно или сопровождаться умеренным повышением температуры, инфекциями верхних дыхательных путей и слабостью. У людей со значительно сниженным иммунитетом может возникнуть угрожающее жизни состояние . Течение заболевания острое, кератит развивается с сопутствующим конъюнктивитом. Инфекция может сопровождаться системными симптомами вирусного заболевания (например, слабой лихорадкой, костно-суставной болью). Иногда появляются пузырьковые высыпания на губах, крыльях носа, веках и других местах, как на коже, так и на слизистых оболочек. На роговице появляются помутнения белого или серого цвета с пузырьками, которые приподнимают эпителий. Эти изменения приводят к отторжению эпителия и развитию эрозии, а параллельно некротизирующиеся поверхностные слои стромы роговицы приводят к язвенному кератиту. Везикулярные инфильтраты появляются не часто, при их наличии, заболевание переходит в древовидный кератит, метагерпетический кератит с иридоциклитом. Для данной болезни характерны периодыобострений и ремиссий. В результате может произойти стойкое помутнение роговицы. Послепервичный герпетический кератит подострое состояние, которое сопровождается светобоязнью, слезотечением, умеренной перикорнеальной инъекцией. Для заболевания характерно резкое снижение или полное отсутствие чувствительности, невралгия первой или второй ветви тройничного нерва, везикулярная форма, древовидная или метагерпетическая инфильтрация, отсутствие васкуляризации или поздний рост новообразованных сосудов. Длительность болезни до двух-трех недель, иногда имеет рецидивирующих характер с последующими ремиссиями до нескольких месяцев.
Везикулезный кератит проявляется серыми мелкими пузырьками, затрагивающими все слои роговицы. При нарушении их целостности, образуются язвы, затем небольшие помутнения (инфильтраты) в виде пятен и штрихов. Сливаясь, они образуют фигуры, похожие на ветви дерева. Возникает древовидный кератит. Этот вид кератита обусловлен тем, что поражения распространяются в направлении нервных волокон. Характеризуется длительным течением, заражение может затронуть радужку и цилиарное тело. Помутнения, возникающие из-за болезни, вызывают снижение остроты зрения.
Метагерпетический (ландкартообразный, амебовидный) кератит – промежуточная форма между древовидным и дисковидным или глубоким диффузным интерстициальным кератитом. 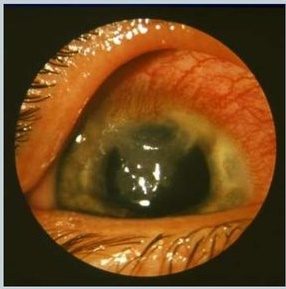
При этом заболевании инфекция затрагивает большие площади роговицы и проникает глубоко в строму. Появляются эрозии и серые помутнения. Часто возникает передний увеит с гипопионом. В результате остаются грубые соединительнотканные помутнения, сильно влияющие на остроту зрения.
Подробный сбор офтальмологического анамнеза при герпетическом кератите имеет решающее значение в диагностике болезни. Недавно перенесенные инфекции герпеса являются факторами риска воспаления роговицы.
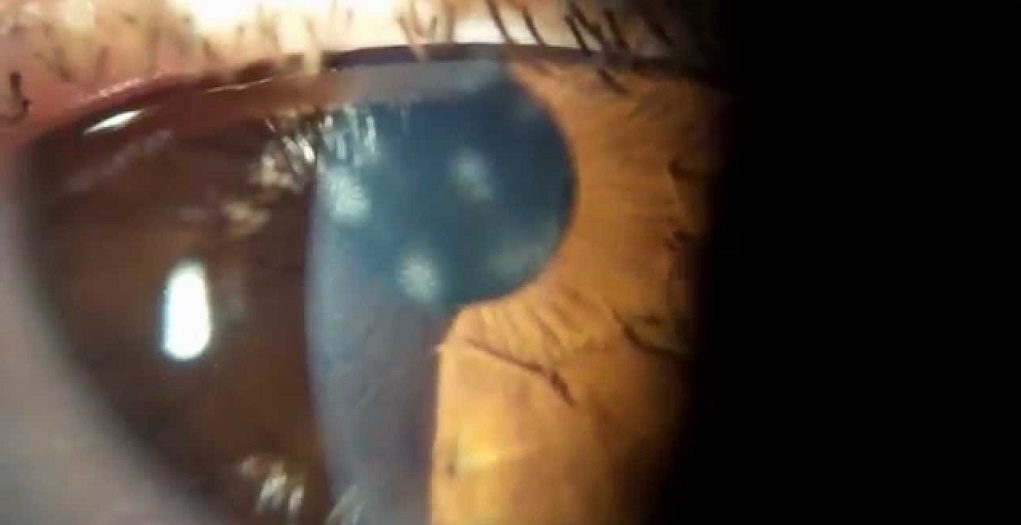
Заболевание вызывается различными аденовирусами. В своем развитии заболевание проходит шесть последовательных стадий:
- Нулевая стадия – возникают диффузные точечные язвы эпителия (1-3 день).
- Первая стадия – развивается диффузный точечный эпителиальный кератит (с 4 по 7 день).
- Вторая стадия – появляется глубокий точечный кератит к 6-10 дню от начала болезни.
- Третья стадия (8-12 день) к глубокому точечному кератиту, присоединяется передний стромальный кератит.
- Четвертая стадия – развитие переднего стромального кератита (12 – 18 день).
- Пятая стадия – может продолжаться неделями и месяцами, вызывая значимые изменения эпителия.
Аллергический кератит является распространенным аллергическим заболеванием глаз. Появляется в результате аллергии на различные вещества, называемые аллергенами. Если это пыльца растений, болезнь носит сезонный характер. Если аллергенами являются: мех, эпителий или выделения пушных зверей (хомяков, морских свинок, крыс, мышей, кошек, реже собак), то симптомы могут быть постоянными (когда животное находится в одной квартире с аллергиком) или сезонными (в случае контакта с владельцем таких животных или в связи с посещением зоомагазина или зоопарка). Заболевание может привести к развитию серьезных осложнений – к необратимому повреждению зрения, вплоть до слепоты.
Бактериальный кератит 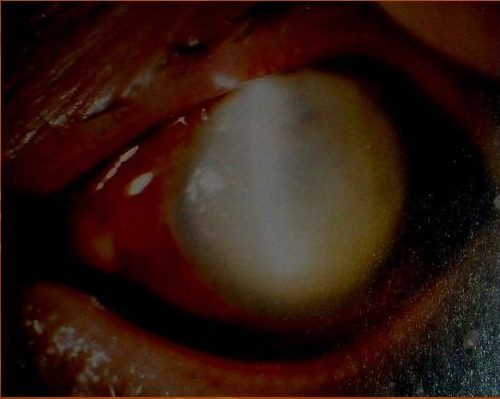
Бактериальное воспаление обычно возникает после повреждения эпителия роговицы, хотя некоторые бактерии вызывают воспаление и без ее повреждения (например, Neisseria gonorrhoeae, Haemophilus influenzae). Ограниченное белое помутнение на роговице может быть вызвано золотистым стафилококком. Наиболее злокачественным является бактериальный гнойный кератит у человека, вызванный синегнойной палочкой. Инфекция распространяется быстро вглубь роговицы, также и на окружающую ее склеру. После самопроизвольной перфорации может произойти самоизлечение с образованием бельма, или гнойный процесс распространяется на глубокие отделы глаза с развитием эндофтальмита и атрофии глазного яблока, последнее особенно характерно для гнойного склерокератита.
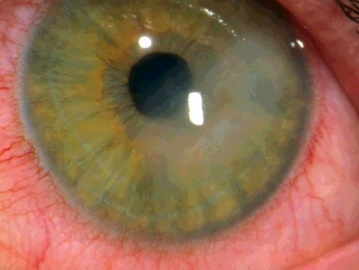
В этой группе следует рассмотреть травму от прямого тупого повреждения с вторичной абразией роговицы и ее отеком или хирургическое повреждение, которое затрагивает эндотелиальный слой, вызывая вторичный отек роговицы и эндотелиальную недостаточность с одновременной буллезной кератопатией. Тип кератита, наблюдаемый в этих ситуациях, является главным образом эндотелиальным и стромальным. На более поздних стадиях, если эндотелиальный слой не восстанавливается после травмы, серьезный отек роговицы может привести к образованию эпителиального буллеза и последующему эпителиальному кератиту.
Профилактика кератита этого вида заключается в предупреждении микротравм глаза, способствующих развитию болезни.
Кератиты неясной этиологии
К этой группе кератитов, относятся болезни, основную причину развития которых, выявить не удается. К таким относятся: розацея-кератит, разъедающая язва Морена и кератит нитчатый.
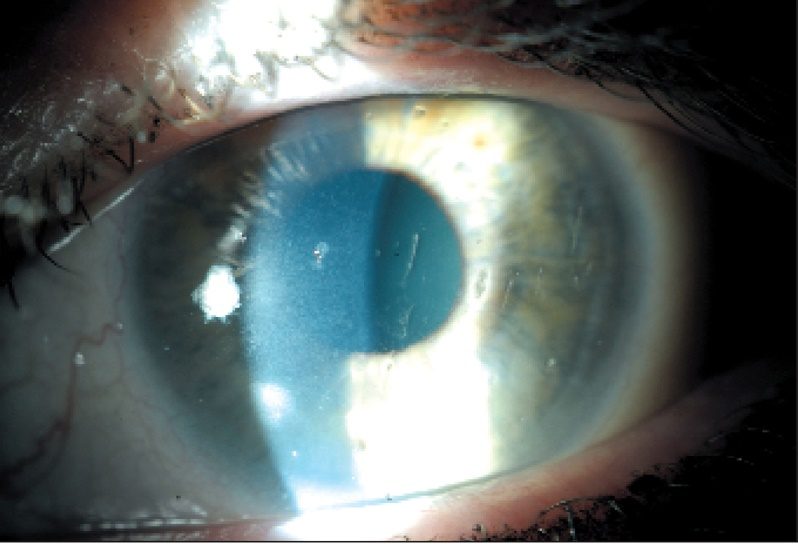
Розацеа кератит – хроническое заболевание, поражающее кожу лица и роговицу. Заболевание имеет прогрессирующий характер. Часто наблюдается у пожилых людей. Факторы, провоцирующие появление болезни, это: нарушение гормонального баланса, недостаток витамина В12, нарушение периферического кровообращения, аллергические реакции.
Кератит нитчатый – хроническое заболевание, является проявлением гипофункции слезной железы (синдром Шегрена).
Язва Морена – редкая болезнь, имеет аутоиммунное происхождение. Протекает в следующих формах:
- Односторонняя разъедающая язва;
- Двусторонняя разъедающая язва;
· Хроническая двусторонняя разъедающая язва.
Профилактика
Пациенты, которые перенесли кератит, часто интересуются мерами профилактики. Обычно я перечисляю следующее:
- Частое мытье рук;
- Использование отдельных полотенец;
- Использование отдельных средств личной гигиены
- Исключение воздействия аллергенов;
- Ношение защитных очков с закрытыми сторонами, чтобы уменьшить воздействие внешних раздражителей;
- Промывание конъюнктивального мешка 0,9% солевым раствором или искусственными препаратами слезы без консервантов, что помогает снизить концентрацию различных аллергенов и раздражителей, присутствующих на поверхности глаза;
- Исключение воздействия неблагоприятных факторов окружающей среды: холода, сухого воздуха, сильного ветра, курения, дыма, пребывания в помещенияхс кондиционерами;
- При работе на компьютере монитор должен быть расположен примерно на 10-20 градусов ниже линии взгляда(если монитор находится слишком высоко, глаза открываются шире и слизистая пересыхает);
- Если вы носите контактные линзы, обратите особое внимание на их дезинфекцию – никогда не пользуйтесь линзами после истечения срока ношения, всегда одевайте линзычистыми руками;
- Обратите внимание на питание. Для здоровья глаз включите в ежедневное меню Омега-3 (жирная рыба) и антиоксиданты (зеленые овощи);
- В бассейне пользуйтесь плавательными очками, чтобы минимизировать риск попадания в глаза хлорированной воды;
- Весной и летом носите солнцезащитные очки с УФ-фильтрами.
Код по МКБ 10
В Международной классификации болезней, кератит имеет следующие коды:
- H16.0 – язва роговицы;
- H16.1 – другие поверхностные кератиты без конъюнктивита;
- H16.2 – кератоконъюнктивит;
- H16.3 – интерстициальный (стромальный) и глубокий кератит;
- H16.4 – неоваскуляризация роговицы;
- H16.8 – другие формы кератита;
- H16.9 – кератит неуточненный.



Когда-то это было правдой – но сегодня все иначе. Действительно, раньше ждали созревания катаракты, то есть человек должен был фактически ослепнуть, прежде чем прооперироваться. Технические возможности позволяли удалять хрусталик лишь после того, как он становился плотным и полностью непрозрачным.
Возможности же современного диагностического и микрохирургического оборудования позволяют обнаружить и прооперировать катаракту уже на ранних стадиях! Поэтому сегодня не стоит отказываться от привычного образа жизни из-за проблемы со зрением – тем более что современная офтальмология располагает надежными средствами для ее решения.
Затягивать с операцией не стоит еще и потому, что на поздних стадиях катаракта может спровоцировать развитие вторичной глаукомы. Дело в том, что хрусталик нередко не только мутнеет, но и увеличивается в размерах, что становится причиной нарушения оттока внутриглазной жидкости и повышения внутриглазного давления. А это очень опасно, ведь при глаукоме зрение утрачивается безвозвратно.

Раньше при глаукоме операция по удалению катаракты действительно была противопоказана, сегодня благодаря развитию новых технологий в офтальмохирургии ситуация изменилась. При катаракте, осложненной глаукомой, теперь нередко одномоментно выполняются сразу две операции – и антиглаукомная, и операция по удалению катаракты. В тех же случаях, когда глаукома развивается из-за увеличения хрусталика в размерах, бывает достаточно удалить пораженный катарактой хрусталик и имплантировать интраокулярную линзу. Это дает возможность привести в норму внутриглазное давление и остановить дальнейшее развитие глаукомы без проведения дополнительных антиглаукомных операций.


Это неправда. Сегодня лежать в больнице необходимости нет – хотя еще лет 15-20 назад ситуация была иной. Тогда хирурги удаляли хрусталик через большой разрез, накладывали швы, – и такая сложная операция, конечно, требовала длительного восстановительного периода с массой ограничений. Теперь хирургическое лечение катаракты проводится без госпитализации, амбулаторно. Пациент возвращается домой после небольшого отдыха. На следующий день необходимо прийти в клинику на контрольный врачебный осмотр, во время которого лечащий врач составит график приемов и определит порядок применения специальных глазных капель.
После операции не требуется какого-то специального ухода – пациент достаточно хорошо видит уже через несколько часов, а полная стабилизация зрения происходит в течение нескольких дней. Ограничения в ходе восстановительного периода минимальны: в течение первого месяца после вмешательства необходимо оберегать глаза от чрезмерного напряжения, не подвергать их резким температурным перепадам и не тереть, избегать резких наклонов, стараться не злоупотреблять спиртными напитками. Читать книжки и смотреть кино, вязать свитера и шарфы, наслаждаться любимой едой и делать многое другое после консультации с лечащим врачом можно как обычно!
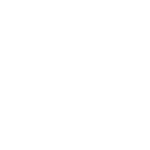
Это действительно миф, потому что катаракта — одно из серьезнейших глазных заболеваний, которым чаще всего страдают люди в пожилом возрасте. Безусловно, катаракта может встречаться и у молодых людей, но скорее всего это будет следствием повреждения хрусталика при травмах, ультрафиолетовых облучениях, воздействии некоторых химических веществ и так далее.
При запущенной стадии катаракты набухший хрусталик начинает занимать большую часть передней камеры глаза, таким образом, нарушая отток внутриглазной жидкости. Вследствие чего возникает повышение внутриглазного давления и развивается глаукома. Это очень опасно, так как без проведения лечения зрение безвозвратно утрачивается.

На сегодняшний день в современной медицине не существует лекарственных средств (капель, таблеток от катаракты), способных восстановить прозрачность хрусталика. Его помутнение — это необратимый процесс содержащихся в нем протеинов, от которого нельзя избавиться ни диетой, ни специальным массажем, никакими народными средствами. Выход один — операция, считают офтальмологи всего мира.

В современной офтальмологии самым действенным, быстрым и безболезненным методом лечения катаракты является операция факоэмульсификации с имплантацией искусственной линзы. По времени операция занимает около 15 минут, производится под местной анестезией при этом пациент не испытывает никакого дискомфорта. Проведение операции можно разделить на несколько этапов: сначала офтальмохирург при помощи алмазного инструмента создает микродоступ, около 1,8 мм и все дальнейшие манипуляции производит через него. Затем специальным зондом с помощью ультразвука хрусталик превращают в эмульсию и выводят из глаза. Через микродоступ в капсулу, где ранее размещался хрусталик, вводят гибкую линзу в сложенном состоянии, которая самостоятельно разворачивается внутри глаза и надежно фиксируется. После такого хирургического вмешательства не требуется никакого наложения швов, так как микродоступ самогерметизируется.

Вы хотите хорошо видеть?
Избавьтесь от катаракты раз и навсегда. Катаракта излечима!

Глаза – нежный и уязвимый орган зрения. Любое изменение состояния глаз настораживает и требует изучения. В иных случаях — немедленного действия.
Одна из причин неотложного обращения к офтальмологу – кератит, покраснение роговицы глаза.
Тяжелое воспалительное заболевание снижает прозрачность роговой оболочки, ведет к снижению зрения. Потом наступает слепота.
В современной медицине применяется довольно мощный арсенал средств лечения кератита глаз. Понять, как ориентироваться в разнообразных методах лечения, правильно подобрать соответствующий препарат, поможет эта информация.
Эффективность лечения кератита каплями
Глазные капли легко проникают через наружную оболочку глаз в другие зрительные отделы, блокируя распространение инфекции, способствуя быстрейшему выздоровлению.
Эффективность лечения от кератита у человека обусловлена выявлением причины заболевания, а также степени глубины поражения роговицы. Как правило, это бактериальная или вирусная инфекции. У детей частая причина — травма глаза или вирусная инфекция. Важно исключить ношение линз на время лечения глаз.
Безоперационное лечение глаз за 1 месяц.
Виды препаратов
Если показано применение нескольких видов препаратов, их следует применять с интервалом в 15-20 минут . Вначале капают одни капли, через 15-20 минут — другие, через такой же интервал – третьи.
Для лечения болезни, в зависимости от причины, назначаются различные виды капель.

Препараты на гормональной основе устраняют проявление аллергии, подавляют слезотечение при поллинозах, повышенной чувствительности к медикаментам
Позволяют дезинфицировать поверхность слизистой оболочки глаз, очищая ее от бактерий . Активны в борьбе с микробами, которые не лечатся антибиотиками.
Для снятия воспаления и снижения боли в глазах применяют капли двух видов:
- Нестероидные – уменьшают воспаление и отеки. Только по назначению врача.
- Кортикостероидные – убирают острое течение болезни. Из-за побочных эффектов применяется кратковременно.
Общая группа лекарств, которая борется с различными видами болезнетворных бактерий и подразделяется на несколько видов:
- Противовирусные . Применяются в лечении и профилактике вирусных инфекций глаз. Одна из причин вирусного кератита — вирус простого герпеса. Препараты для лечения содержат интерферон, который предотвращает проникновение вируса в клетки, препятствует его размножению.
- Антибактериальные . Предназначены для лечения инфекций, вызванных патогенными бактериями, хламидиями. Содержат антибиотики на основе сульфаниламидов, пенициллинов и цефалоспоринов.
- Противогрибковые . Эффективны в борьбе с разновидностями грибков. Используют капли, содержащие индометацин.
Самые эффективные капли
Существует огромный выбор препаратов различной ценовой категории, отличающихся по составу и принципу действия. Подобрать точную схему лечения в каждом конкретном случае может врач-офтальмолог, принимая в расчет диагноз и состояние больного.

Побороть аденовирусный и герпетический кератит помогут противовирусные капли: Офтальмоферон, Полудан, Актипол, Офтан ИДУ. Они на основе интерферона. Обладают широким спектром противовирусной активности, противовоспалительным, противомикробным и иммуномодулирующим действием.
Лечение по 1-2 капли 6-8 раз в сутки. По мере достижения положительного эффекта закапывание проводят до 2-3 раз в сутки.
Антибактериальные капли: Тобрекс, Ципромед, Вигамокс, Флоксал, Нормакс, Левомицетин, Макситрол, Альбуцид . Все антибиотики имеют широкие возможности лечения кератита. Современный антибиотик универсального действия Тобрекс не вызывает аллергии, безопасен даже для новорожденных . Побеждает таких грозных возбудителей, как стафилококки, стрептококки, дифтерийные микробы и кишечная палочка. Закапывают 1-2 капли в конъюнктиву каждые 4 ч.
Противогрибковые капли готовят из лиофилизата путем разведения. Лекарство обладает противовоспалительным и обезболивающим действием. Активно в лечении дрожжевых грибков, грибов кандидозного происхождения. He эффективно в отношении бактерий, риккетсий, вирусов . Капать по 1 капле 4-6 раз в день по исчезновения заболевания. Используют растворы и капли Амфотерицин В, Флуконазол, Кетоконазол, Миконазол и Индоколлир.
Глазные капли с антисептиками, предназначенными для лечения инфекций, вызванных микроорганизмами (вирусами, грибками, бактериями) – Офтальмо-септонекс, Мирамистин, Окомистин, Витабакт, Авитар, 2% раствор борной кислоты . Применяют по 2–3 капли 5–6 раз в сутки.
К ним относятся Гистимет, Аллергодил, Опатанол, Азеластин, Антазолин, Декса-гентамицин. Противоаллергические капли применяются для лечения и профилактики развития аллергических реакций. Отличаются по составу активно действующего вещества. Назначают по капле в каждый глаз утром и вечером.

Капли, которые снимают острые симптомы воспаления при кератите глаз, имеют в составе нестероидные противовоспалительные средства — Наклоф, Вольтарен Офта, Индоколлир, Декса-Гентамицин. Капли, содержащие глюкокортикоидные гормоны: Бетаметазон, Дексаметазон, Преднизолон . Закапывать по капельке 4-5 раз в сутки в пораженный глаз.
Содержат в составе сразу несколько действенных компонентов: антибиотики, гормоны, противовирусные компоненты или другие вещества: Тобрадекс, Софрадекс, Гаразон, Макситрол, Декса-гентамицин.
Выбор капель в зависимости от вида кератита
Каждая разновидность кератита требует разного лечения:
- бактериальный — Тобрекс, Ципромед, Флоксал;
- вирусный — Интерферон, Офтальмоферон, Витабакт, Ацикловир;
- грибковый — Амфотерицин В, Натамицин, Индоколлир;
- акантамебный — Гентамицин, Макситрол, Амфотерицин В, Кетоконазол;
- аллергический — Дексаметазон, Аллергодил;
- нитчатый — Гидрокортизон, Тауфон, Искусственная слеза;
- язвенный — Декса-гентамицин, Искусственная слеза;
- точечный — Макситрол, Флоксал.
Противопоказания
К назначениям антибиотиков следует подходить с осторожностью. Предварительно определяют чувствительность к возбудителям инфекции. Исключают из назначений грудничкам, людям преклонного возраста назначают, исходя из состояния здоровья.

Сульфаниламиды не рекомендуются больным с тяжелой патологией печени. При болезни неврита слухового нерва не применяются глазные лекарства, имеющие в составе антибиотик из группы аминогликозидов (имеется побочный эффект ототоксичность).
Например, может развиться анемия при назначении левомицитина одновременно с циметидином, который провоцирует снижение кислотности желудка.
Назначение препаратов, содержащих глюкокортикоиды, не подходит пациентам с тяжелой формой артериальной гипертензии, при остром эндокардите, нефрите, остеопорозе, язвенной болезни желудка и двенадцатиперстной кишки, после недавно перенесенных операций, при сахарном диабете, аллергических реакциях на гормоны.
При вирусном кератите основное лечение не дополняют кортикостероидными препаратами, ввиду тяжелых осложнений.
Полезное видео
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
Читайте также:


