Инфекция зуба и кашель

Почему бывает кашель при прорезывании зубов
Появление кашля при прорезывании зубов возможно по физиологическим и патологическим причинам. Физиологические не связаны с заболеванием. Патологические причины подразумевают наличие респираторной и другой болезни, провоцирующей кашлевой рефлекс.
Причины кашлевого рефлекса:
- Вариант нормы: обильное выделение слюны, сухость слизистой оболочки трахеи и глотки.
- Патология: трахеит, насморк с обильным отделением слизи, пневмония, ангина, бронхит.
Эти причины следует разделять, чтобы не пропустить респираторные заболевания, которые способны привести к осложнениям.
Как проявляется физиологический кашель у детей
Во время роста зубов у детей очень сильно болят десны. Они набухают, краснеют, чешутся. Боль при росте зуба может отдавать в челюсть или в глазницу, в зависимости от локализации зуба. Болевой синдром нарушает режим сна малыша, усиливает беспокойство. Грудничок постоянно плачет и нервничает, тянет пальцы в рот. В этот период у малыша меняется настроение. Боль не дает ребенку нормально есть, поэтому он часто отказывается от еды.
Когда зуб прорезается через десну, у ребенка усиливается выделение слюны. На протяжении всего дня и ночи слюна обильно выделяется. Чаще она вытекает по губам наружу, из-за чего появляется покраснение вокруг рта. Образование сильно чешется и болит.
Слюна может затекать в заднюю часть глотки, что приводит к появлению поперхивания и кашля. Мокрота при таком кашлевом рефлексе жидкая и прозрачная. Появляется она по причине скапливания слюны в полости трахеи.
Часто родителям неизвестно, сколько длится физиологический кашель. Продолжительность симптома обычно составляет 2-3 суток. При увеличении продолжительности кашлевого рефлекса следует обратиться к доктору.
Во время прорезывания малыш сильно плачет. Длительный и частый плач приводит к сухости слизистой оболочки трахеи и гортани. Пьют дети в грудном возрасте мало, так как аппетит плохой. Из-за сухости слизистой верхних дыхательных путей возникает кашлевой рефлекс. Он не имеет мокроты. Сухой кашель дополнительно раздражает стенки трахеи и гортани, что может способствовать его усилению.
Кашель по причине затекания слюны бывает мокрый. Хрипов во время прослушивания не выявляется. Возможны проводные хрипы, которые не несут опасности и появляются из-за наличия слюны во рту младенца.
Ночью у малыша могут возникать приступы кашля. Кашлевой рефлекс, вызванный сухостью слизистых, более устойчивый. Если затекла слюна в полость трахеи, то после откашливания мокроты кашлевой рефлекс прекращается, малыш засыпает.
В медицине есть такое понятие: синдром тяжелого прорезывания. Он говорит о наличии кашля, насморка, сильного поперхивания во время роста зубов. При таком тяжелом течении возможно даже небольшое повышение температуры.
Симптоматика патологического кашля у грудничков
Во время роста зубов у малыша сильно снижается иммунитет, поэтому он может подхватить бактериальную или вирусную инфекцию. Часто на поврежденную слизистую трахеи или гортани садится вирус или бактерия, которые начинают размножаться. Это вызывает трахеит, фарингит, ангину. Если инфекция спускается ниже, возможно развитие бронхита и пневмонии.
Пневмония у малыша до года спровоцирована бактериальной или вирусной инфекцией. Она может протекать бессимптомно. При рентгенографиии легких очагов поражения также может не быть. Это сильно затрудняет диагностику.
Если кашель сохраняется дольше 3 суток, необходимо сразу обращаться к педиатру, чтобы своевременно диагностировать респираторное заболевание и предупредить осложнения.
Пневмония обычно характеризуется влажным кашлем. Мокрота имеет желтоватый оттенок. Болезнь сопровождается температурой до 39 °C. При назначении антибиотиком гипертермия начинает угасать в первые 2 суток, кашель потихоньку купируется.
Классический бронхит в грудном возрасте протекает с кашлем. Он может быть сухим или влажным. На начальном этапе болезни превалирует сухой кашель, плавно переходящий во влажный. Воспаление бронхиального дерева обязательно сопровождается повышением температуры.
Как лечить физиологический и патологический кашель
Врачи советуют в первую очередь купировать болевой синдром, вызванный растущим зубом. Для этого применяют гели с лидокаином, мягкие прорезыватели. Можно делать массаж десен, отвлекать ребенка играми.
Прорезыватель отвлекает малыша, ускоряет рост зуба, массирует десну. Лидокаин купирует болевой синдром. Эти лечебные мероприятия позволяют предупредить длительный крик, наладить сон и аппетит малыша. Перед покупкой геля с лидокаином, нужно обратиться к стоматологу, так как не все гели подходят для грудничков. Некоторые средства имеют высокую концентрацию лидокаина, которая опасна для малыша.
Физиологический кашлевой рефлекс не нужно лечить. Он проходит сам. Патологический кашель требует назначения не только противокашлевых и отхаркивающих препаратов, но и противовирусных или антибактериальных лекарств. Перед началом лечения следует обратиться к педиатру. Он определит причину болезни, назначит подходящую терапию.
Самостоятельно использовать лекарства от кашля, противовирусные и антибактериальные средства нельзя. Неправильное применение препаратов может навредить здоровью грудничка.
Если патологический кашель влажный, лучше применять муколитические средства. Муколитики мягко разжижают мокроту, способствует ее выведению. Сухой кашель, вызванный заболеванием, купируют при помощи противокашлевых средств. Они позволяют уменьшить приступы кашлевого рефлекса, особенно ночью.
Если у малыша на прорезывание зубов появились сопли, необходимо делать промывание носовых ходов физиологическим раствором. Для этого достаточно закапать 1 капельку 0,9% натрия хлорида в носовой ход, после чего специальной спринцовкой отсосать слизь вместе с раствором. Процедур промывания должно быть 2-4 за сутки.
Для промывания носа у малышей не следует применять спреи с физиологическим раствором под давлением. Сильный напор жидкости может напугать ребенка. Большое количество жидкости приводит к поперхиванию или захлебыванию.
Когда следует идти к доктору
Физиологический кашель при прорезывании зубов продолжается на протяжении 2-3 суток. Если кашлевой рефлекс сохраняется дольше 3 дней, необходимо прийти на прием к педиатру. Плохим признаком во время роста зубов является температура. Она может говорить о наличии респираторного заболевания. При гипертермии выше 37 °C нужно обратиться к доктору.
Наличие кашля при росте зубов не всегда говорит о патологии, но родителям следует быть очень внимательными, и при малейших изменениях состояния обращаться к врачу. Наличие кашля и насморка дольше 3 суток или высокая температура должны насторожить взрослых.
Прорезывание зубов у младенца часто сопровождается приступами кашля. В большинстве случаев этот симптом не является признаком вирусных заболеваний.

Может ли быть кашель при прорезывании зубов, и какие существуют причины?
Во время прорезывания молочных зубов усиливается кровообращение в области десен и расположенной поблизости полости носа. Из-за воспалительного процесса развивается насморк, и при постоянном плаче в ноздрях скапливается слизь. Впоследствии она начинает стекать в горло и заполнять дыхательные пути, что приводит к появлению кашля.
Есть и другая причина, по которой может возникать симптом. Когда режутся зубы, у малыша выделяется большое количество слюны, которое стекает в горло и вызывает приступы кашля. В этом случае возникает раздражение в области рта, кожа краснеет и воспаляется.
Другие симптомы, по которым можно понять, что кашель вызван прорезыванием зубов:
- беспокойство, плаксивость;
- плохой аппетит;
- нарушения сна;
- диарея;
- потребность брать в рот и грызть разные предметы.
Какой кашель при прорезывании зубов?
Кашель при прорезывании зубов является редким, а дыхание — чистым и свободным от хрипов. Также стоит обращать внимание на сопли при появлении симптома. Если у малыша режутся зубы, выделения будут водянистыми и прозрачными.
Сухой кашель наблюдается на начальных этапах, когда слизь начинает стекать вниз по горлу. Если родители не принимают мер по очищению полости носа, сопли продолжают свое движение по носоглотке и скапливаются в дыхательных путях. Результатом становится развитие влажного кашля.
Симптом может появиться в любое время суток. В большинстве случаев он возникает во время сна, когда ребенок находится в положении лежа. При этом слизь беспрепятственно проходит в верхние дыхательные пути, вызывая приступы кашля.
Способы облегчения состояния
Кашель у грудничков является естественной реакцией организма на появление резцов, однако бороться с ним можно и нужно. Чтобы избежать развития симптома, нужно устранить основную его причину — повышенное слюноотделение и насморк при прорезывании зубов. Для этого необходимо делать 2 вещи: регулярно увлажнять носовую полость и устранять скапливающуюся слизь. Чтобы предотвратить образование мокроты, под голову ребенка можно подкладывать маленькую подушку (она не позволит слизи стекать вниз по носоглотке).
Увлажнять носик крохи можно с помощью домашнего соляного раствора или Аквамариса. Врачи (педиатры) рекомендуют использовать назальные капли с морской водой, которые снимают отечность и раздражение.
Клыки появляются в осознанном возрасте, когда ребенок может высморкаться самостоятельно. Ответственность за удаление соплей у младенцев лежит на их родителях. Чтобы очистить носовые ходы у детей при появлении зубов, можно воспользоваться назальным аспиратором или спринцовкой. Действовать нужно следующим образом:
- Приготовить физраствор, отвар шалфея или ромашки аптечной.
- Взять малыша так, чтобы он стоял или находился в полулежащем состоянии.
- Повернуть голову ребенка набок, закапать в ноздрю 3-5 капель заранее подготовленного раствора или отвара.
- Ввести наконечник аспиратора в ноздрю, второй носовой ход зажать пальцем. Отсосать слизь.
- Повторить процедуру для другой ноздри.
- Вымыть, продезинфицировать и высушить прибор.
Перед использованием любого аспиратора нужно ознакомиться с инструкцией по его использованию. Во время процедуры нужно следить за тем, чтобы малыш не беспокоился, а наконечник аспиратора не прикасался к стенкам носа. Несоблюдение этого требования чревато повреждением слизистой оболочки и развитием кровотечения.
Родителям, которые не умеют обращаться с прибором или боятся поранить грудничка, стоит обратиться к педиатру или медсестре. Специалист проведет первую процедуру и покажет, как правильно удалять слизь. При этом должно быть внимание сконцентрировано на действиях медика. При необходимости процедуру можно записать на телефон.
Еще один способ улучшить самочувствие ребенка — купить в аптеке или детском магазине прорезыватели. Они воздействуют на зубы и десны, развивают мелкую моторику рук, способствуют формированию правильного прикуса и подготавливают к процессу пережевывания пищи. Также существуют модели на батарейках и прорезыватели-напальчники с маленькими щетками. Особого внимания заслуживают охлаждающие варианты с водой или гелем. Перед использованием они помещаются в холодильник на 20-60 минут.
Рекомендации по выбору и использованию прорезывателя:
- Изделие должно быть безопасным для малыша. Стоит выбирать товары проверенных производителей, изготовленные из качественных гипоаллергенных материалов.
- Прорезыватель должен соответствовать возрасту и возможностям ребенка. Хорошо, если изделие вызывает у грудничка интерес, легко помещается в руке и во рту.
- Изделия нужно регулярно дезинфицировать, чтобы избежать скопления вредных микробов и заражения.
Нужно ли лечить кашель при прорезывании зубов?
Когда прорезаются зубы, ребенок кашляет, и сопли мешают спать. Дети в этот период ведут себя беспокойно, отказываются от пищи и много плачут. Однако лечить их не рекомендуется, т. к. применение лекарственных препаратов при отсутствии заболевания может навредить. В таких случаях рекомендуется наблюдать за самочувствием детей и ждать, пока кашель пройдет самостоятельно. В этот период можно облегчать состояние грудничка вышеперечисленными способами.
Давать муколитики (средства, разжижающие мокроту и способствующие ее отхаркиванию) ребенку нет необходимости, т. к. они не принесут желаемого результата. Дети младше 3 лет не могут сплевывать мокроту, поэтому им такие лекарства не назначают.
Если ребенок недавно перенес инфекционное заболевание, необходимо подготовить организм к новому испытанию. Для этого следует обратиться к педиатру и попросить его о назначении иммуностимулирующего препарата. В некоторых случаях (когда наблюдаются сильные боли), врач может назначить безопасный анальгетик. Все лекарства должны применяться с разрешения специалиста. Если это требование не соблюдается, состояние ребенка может ухудшиться.
Сколько длится кашель?
В большинстве случаев кашель у ребенка при появлении резцов наблюдается на протяжении 2-4 суток и проходит самостоятельно. Иногда этого не происходит, а к кашлю добавляются симптомы респираторных заболеваний. Это может свидетельствовать о попадании инфекции в организм.
В каких случаях необходимо обратиться к врачу?
Даже сильный кашель, возникающий при прорезывании резцов, не является поводом для обращения к врачу (исключение — ситуации, когда симптом сохраняется в течение 4 или более суток). Связаться с педиатром следует при появлении признаков респираторных заболеваний. К ним относятся:
- затрудненное дыхание;
- хрипы в грудной клетке, одышка;
- повышение температуры тела до +38°С и выше;
- покраснение горла, появление белого налета;
- частый мучительный кашель в течение 4 или более дней;
- продолжительный насморк с густыми, желтыми или зелеными выделениями.
Если родители подозревают, что ребенок заболел, нужно поделиться своими опасениями с доктором. Когда прорезываются зубы, малыш не может откашляться. Иммунная защита ослабевает, что приводит к попаданию в организм различных вирусов и бактерий. Чем скорее родители заметят изменения в самочувствии грудничка, тем скорее будет назначено лечение.
Многие пациенты сталкиваются с тем, что во время гриппа или ОРВИ болит не только горло и голова, но и зубы, десны или скулы (см. также: что делать, если при жевании возле уха болит скула?). Почему возникает этот симптом? Чаще всего дискомфорт вызывает давление, возникающее в гайморовых пазухах, а также активное размножение во рту бактерий. Если болят зубы при простуде, их как правило не нужно лечить – дискомфорт пройдет после выздоровления. Однако иногда боль в зубах и в области десен может стать осложнением серьезного заболевания, которое не поддается домашней терапии.
Причина болей в зубах во время респираторных заболеваний и способы их устранения
Чтобы уменьшить дискомфорт, нужно ограничить употребление напитков, содержащих кислоту. Необходимый для скорейшего выздоровления витамин C можно получать не из чаев, приготовленных по рецептам народной медицины, а при приеме аптечной Аскорбиновой кислоты или Ундевита.
При ОРВИ зубы могут болеть из-за сухости во рту. Из-за насморка больной не в состоянии нормально дышать носом, появляется кашель, постоянно пересыхает слизистая рта. Нехватка слюны провоцирует откладывание на зубах сахара, кислот и других веществ, которые способны портить эмаль и усугубить существующие у человека проблемы в ротовой полости. Это и является основной причиной зубной боли.
При простуде боли в зубах могут быть симптомом общей интоксикации. В организме активно размножаются болезнетворные микроорганизмы, отравляя его продуктами своей жизнедеятельности.
Обычно заболеванию сопутствует расстройство работы кишечника. Пациента беспокоит постоянная тошнота, рвота и диарея. Желудок во время болезни вырабатывает большое количество желудочного сока, в котором преобладает кислота. Поднимаясь по пищеводу вместе с рвотными массами, кислота попадает на эмаль и постепенно ее разрушает. Пациент ощущает сильный дискомфорт – у него ломит зубы по всей поверхности, они становятся чувствительными к термическим раздражителям.
Боли в челюсти при ОРВИ
Зубная боль при простуде может быть следствием воспаления тройничного нерва (см. также: что делать, если застудили зубной нерв?). Этот недуг развивается из-за вирусного поражения и воспалительного процесса в суставе челюсти. Проникающая к нерву и сплетениям сосудов инфекция быстро распространяется и иногда заставляет болеть все лицо.
Пациент чувствует, что у него ломит челюсть и болит зубной ряд с той стороны, где развивается воспаление (рекомендуем прочитать: к какому врачу обращаться и что делать, если болит челюсть?). Заболевание сопровождается слабо заметным отеком лица, а при попытках зевнуть или проглотить пищу человек ощущает сильный дискомфорт.
При воспалительном процессе в тройничном нерве специалист назначит противовоспалительные препараты и антибиотики. Одним из часто используемых средств при этом диагнозе является Карбамазепин. Для лечения также используются физиопроцедуры: электрофорез, ультразвуковая и магнитная терапия.
Уменьшить дискомфорт в зубах при воспалении тройничного нерва можно несколькими методами:
- использовать зубные капли, купленные в аптеке;
- рассасывать мятные конфеты;
- пожевать кусочек прополиса или приложить его к десне;
- набрать в рот немного горячего отвара шалфея и подержать на стороне, где ноет зуб.
В некоторых случаях простуда или грипп дают серьезное осложнение в виде гайморита. Гайморовы пазухи находятся рядом с верхней челюстью, и у многих людей зубы располагаются достаточно близко к ним. Из-за развития болезни и концентрации жидкости с гноем в пазухах растет давление на кость, поэтому возникает болезненность в ротовой полости. Иногда гайморит провоцирует болевой синдром в висках, скулах, боль распространяется на всю верхнюю челюсть и усиливается при наклоне головы.
При крайне запущенном гайморите специалист применяет пункцию. Пазуха носа прокалывается, после чего из нее вымывается скопившаяся жидкость, являющаяся источником инфекции. Для полного излечения потребуется от 3 до 10 процедур.
Для облегчения дыхания 5–7 дней применяются сосудосуживающие капли, а также препараты, разжижающие слизь в носу. Часто в терапии используется Синупрет – средство на основе натуральных компонентов.
Воспаление в деснах во время простуды
Многие пациенты сталкиваются с тем, что при простуде возникает воспаление десен. Человека беспокоят разные симптомы:
Развитие патологического процесса связано с недостаточно эффективной работой иммунной системы – организм не в силах справиться с активно размножающимися микроорганизмами, которые поражают мягкие и твердые ткани ротовой полости. При высокой температуре тела и недостаточном поступлении жидкости в организм возникают благоприятные условия для развития бактерий, находящихся между зубами и десной, а продукты их жизнедеятельности вызывают раздражение слизистой.
Воспаление десен при простуде часто возникает на фоне вирусной инфекции и поражения тройничного нерва. У пациента сводит челюсть, слегка опухает лицо, но это не самый тяжелый вариант воспалительного процесса (рекомендуем прочитать: от чего может сводить нижнюю челюсть?).
При наличии гайморита на слизистой полости рта могут образовываться гнойные мешочки, которые оказывают давление на корни зубов, вызывая болевые ощущения. В этом случае понадобится не только пункция пазух носа, но и хирургическое удаление участков десен с очагами нагноения.
Чтобы ускорить процесс выздоровления и уменьшить воспаление, развивающееся в мягких тканях, можно использовать специальные средства:
- Хлоргексидин. Жидкость можно смешать с кипяченой водой в пропорции 1:1 и применять для полоскания рта 3–4 раза в день. Действие антисептика направлено на уничтожение патогенной флоры.
- Метронидазол. Таблетку препарата необходимо растолочь и растворить в стакане теплой воды. Средство также применяется для полосканий.
- Ибупрофен. Медикамент, который можно использовать при сильной зубной боли и высокой температуры. Он обладает анальгезирующим, жаропонижающим и противовоспалительным действием.
- Парацетамол. Относительно безвредный препарат, который используется при слабо выраженных болях. Параллельно средство способствует понижению температуры тела.
Любой человек на протяжении своей жизни сталкивается с лечением зубов.
Хорошо, если профилактические меры позволяют посещать стоматолога не каждый месяц.
Но что делать, если все-таки приходится столкнуться с медикаментозным или инструментальным лечением?
Содержание статьи:
Причины воспаления
Структурно зуб состоит из корневой системы, шейки и коронковой части. Визуально мы видим коронку, которая покрыта тонким слоем эмали, защищающей от механических и химических разрушений.
В центре коронки находится небольшая полость, заполненная соединительной тканью, пульпарной камерой и пульпой. Внутри канала сосредоточены кровеносные и лимфатические сосуды, нервные окончания.
Коронка отделена от корня шейкой. Здесь заканчивается эмалевое покрытие и начинается цементный слой. Корень зуба находится в углублении в челюсти — альвеоле, состоит из дентина и крепится к альвеоле соединительными волокнами.
Исходя из описанного строения, легко понять, что сложнее всего лечение проходит, если инфекция распространилась вглубь до корня.

К основным причинам инфекции можно отнести три большие группы:
- Некачественные гигиенические процедуры.
- Заболевания десен.
- Образование кариозных полостей.
Каждый из этих факторов приводит к тому, что ткани начинают разрушаться, и в открывающуюся полость проникают болезнетворные микроорганизмы.
Восприимчивость зубной поверхности к инфекционному поражению зависит от множества причин:
- От анатомии зуба. Бактериальная пленка, которая состоит из частичек пищи, слюны, микроорганизмов, может долговременно находиться в области естественных щелей и в пространстве между зубами.
- От естественного содержания фтора в защитном слое. Чем больше фтора, тем более устойчива эмаль к действию кислот и щелочей. Ведь во рту у человека кислотная среда.
- От грамотной гигиены. Использование электрических зубных щеток, ополаскивателей, ирригаторов, профессиональных паст снижает образование налета.
- От продуктов, которые мы потребляем. Пища, богатая сахарами, углеводами, мягкая по структуре благоприятствует образованию налета. Сюда же можно отнести содержание витаминов и микроэлементов в пище, потому что это формирует слюну.
Современные методы диагностики кариеса и тактики проведения исследований.
Заходите сюда, чтобы больше узнать об эндодонтическом лечении зубов.
Виды патологий
Если в результате воздействия, вышеперечисленных отрицательных факторов, инфекция проникает в глубокие слои органа, возникает воспалительный процесс.
Каждая из этих патологий может спровоцировать абсолютно разные последствия. Поэтому любой инфекционный процесс может быть оценен и вылечен по-разному.
Кариес возникает в результате постепенного разрушения эмали. Сначала процесс протекает бессимптомно, на поверхности зуба образуется темное пятно. Эмалевая ткань при этом остается гладкой, так как находится в начальной стадии разрушения.
Если на данном этапе кариес не лечить, то постепенно твердая ткань коронки разрушается, зуб начинает болеть от горячей и холодной пищи. Появляется повышенная чувствительность к сладкой и кислой пище.
Длительные и частые боли являются характерным симптомом, что кариес начал проникать вглубь, и эмалево-дентинный слой уже поражен. Течение воспаления провоцирует разрушение дентина и воспаление пульпы.

Когда бактериальная инфекция достигла пульпы в разрушенном кариесом зубе, вы начинаете чувствовать острую боль, которая усиливается ночью и распространяется по нервным окончаниям.
Так называемый стоматологами, острый пульпит переходит в гнойный. Гной скапливается в камере пульпы. Теперь холод успокаивает боль, но вы начинаете очень бояться термически обработанной пищи и горячих напитков.
Итак, инфекция попала в пульпу. Мы помним из строения зуба, что корень покрыт тонким цементным слоем.
Между цементным слоем и альвеолой находится тонкая соединительная ткань периодонт. Вот она то и подвергается атаке инфекции из незалеченного канала.
Периодонтит — воспаление, характеризующееся нарушением целостности связочных тканей, удерживающих корневую систему в альвеоле с последующим разрушением (резорбцией) костной ткани и образованием кист.
На первой стадии, когда начинается интоксикация периодонта, боль ноющая и слабо выражена. Весь процесс длится от нескольких суток до двух недель, затем болезненность становится рвущей, постоянной, пульсирующей. Это свидетельство перехода в гнойную стадию.
В этот период даже незначительное прикосновение языка к проблемной единице вызывает боль. Корень становится подвижным, больной чувствует недомогание, повышение температуры, головную боль.
Периостит (часто его называют флюс), это острое гнойное воспаление надкостницы или альвеолярного отростка. Стремительное распространение гноя в пораженных тканях сопровождается не только выраженной болью, отдающей в глаз, висок и ухо, но и существенным челюстным отеком.
Температура тела повышается до 38—39⁰С. При прикладывании холода к пораженному участку, на время боль снижается. Периостит — серьезное заболевание, которое может привести к заражению крови.
Когда пульпа уже нежизнеспособна, то инфекция по хорошо снабженным кровеносными сосудами, надкостнице и альвеолярным тканям распространяется за верхушечную область корня зуба.
Образующаяся вокруг очага поражения молодая (грануляционная) ткань разрастается в костномозговое пространство и по слизистой.
Процесс протекает в сопровождении отека и болезненность тупого характера при незначительном надавливании на пораженную единицу. Постепенно скопление гнойных масс в области корня выталкивает зуб наверх, и делает его очень чувствительным к прикосновению.
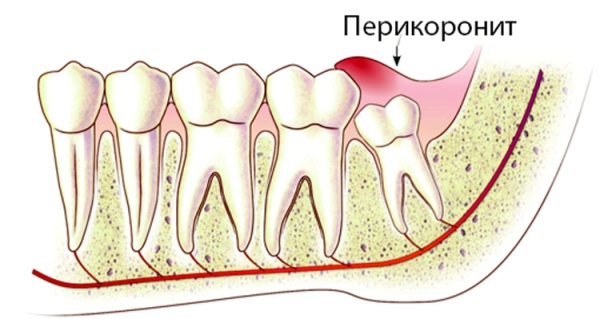
Перикоронит — это воспаление мягких тканей десны. Чаще всего возникает при прорезывании восьмерок (зубов мудрости). Проблемная единица прикрыта отечным и воспаленным капюшоном десны, из-под которого сочится гной.
Боль отдает в висок, ухо, челюсть. Корень приобретает некоторую подвижность, а распространение гноя дает неприятный запах.
Осложнениями периодонтита часто является воспалительный процесс, последовательными стадиями которого становятся гранулема и киста.
Гранулема образуется из разрастающейся грануляционной ткани вокруг верхушки зубного корня. Такое явление возникает для замещения погибшей ткани в очаге воспаления.
Капсула гранулемы, незначительная по размеру (не более 0,8 см) трансформируется в кисту, которая может быть до 1,2 см в размере. Мешочек кисты, заполненный мертвыми тканями и бактериями, отделяет здоровые ткани от пораженных фрагментов.
В видео стоматолог рассказывает, как развивается киста зуба и чем она опасна.
Методы устранения
Рассматривая стадии инфекционного воспаления, становится очевидным, что болезнь необходимо лечить на ранней стадии.
Все зубосохраняющие процедуры проводятся только после проведения исследования и определения стадии разрушения.
Сначала стоматолог проведет профессиональную гигиену полости рта. Будет удален зубной налет и камень, шлифование поверхности.
Затем, непосредственно лечение с помощью реминерализирующей терапии препаратами фосфора, кальция и фтора.
Такое лечение можно провести за несколько процедур. В ряде случаев курс заканчивается нанесением специального покрытия на зубы — фторлака.
По мере течения кариеса стоматолог будет применять соответствующее вмешательство. Пораженный участок зуба высверливается, образовавшаяся полость тщательно вычищается, а затем герметично пломбируется.
Завершающим этапом становится полировка пломбы и восстановление правильного прикуса с помощью индикаторной ленты.
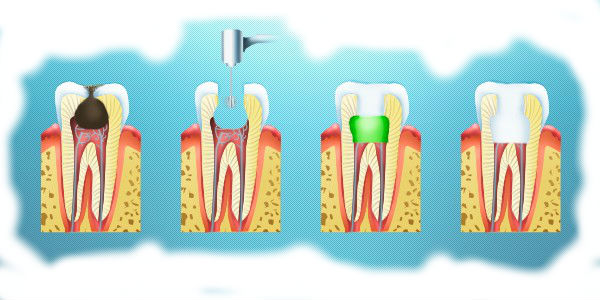
В случае быстрого обращения к стоматологу, велика вероятность купирования воспалительного процесса с сохранением нерва пациенту.
Стоматолог раскрывает канал, накладывает на пораженный участок пульпы микроповязку с антибактериальным препаратом, и закупоривает временной пломбой. После, проводится рентген, и если воспаление остановлено, устанавливается постоянная пломба.
Стоит понимать, что консервативное лечение требует от специалиста высокой квалификации, да и необходимое оборудование есть не во всех клиниках.
Чаще всего врач вводит анестезию, извлекает пораженную инфекцией пульпу. Канал обрабатывается антисептиком и заполняется пломбировочным материалом.
Терапию периодонтита стоматолог проводит за несколько процедур. Сначала корневой канал очищается от всех отмерших тканей или старых пломб. Результатом такой работы станет выход гноя из полостей, гранулемы или кисты.
Иногда корневой канал необходимо расширять с помощью специальных сверл. После первого этапа каналы тщательно очищаются и промываются антисептиками.
Врач назначает восстановительные препараты. После устранения воспаления и болезненности, каналы и обработанная полость пломбируется.
В видео подробно рассказывается о том, что такое воспаление корня зуба и как его лечить.
Бывает, что пациент обращается в клинику на этапе периапикального абсцесса. Стоматолог-хирург назначит рентгенографию, электроодонтодиагностику или термографию.
Электроодонтодиагностика — это метод оценки чувствительных нервов зуба с помощью раздражения электротоком.
После диагностических мероприятий врач обеспечивает отток гноя по устьям, имеющихся в проблемной единице, каналов. В ходе всех манипуляций канал не закрывается. Пациент принимает антибиотики, полощет рот солевыми растворами.
При снижении воспаления, внутрь ставится временная пломба с последующей заменой ее постоянным материалом. Перед постоянным пломбированием обязательно проводится рентген.
Иногда в случае хронической стадии используют асептические повязки, пропитанные антибиотиком и гормональным препаратом. Если воспаление после всех процедур невозможно остановить, зуб подлежит удалению.
Перикоронит чаще всего лечится иссечением капюшона десны. Операция проводится под анестезией. Коронка обнажается и зуб прорезается.
Такой метод применяют только, если зуб мудрости занимает правильное положение и не мешает соседним элементам.
В противном случае врач-стоматолог удалит восьмерку, которая берет на себя очень незначительную часть жевательной нагрузки.

При выявлении рентгенографическим анализом кисты или гранулемы, стоматолог может предложить как терапевтический, так и хирургический метод анализа.
В первом случае канал чистится по всей длине с захватом кисты. Часто удается сохранить только фрагмент проблемного элемента, который впоследствии восстановится вкладкой и коронкой.
Если жизнеспособен один из корней, врач может удалить кисту вместе с верхушкой корня, не затрагивая здоровые ткани зуба. В запущенных стадиях требуется экстракция зуба, и постановка вопроса о протезировании.

Показания к применению десенситайзеров в стоматологии и классификация препаратов.
В этой публикации о лечении начального пульпита в мельчайших подробностях.
Особенности терапии детей
Детские зубы тоже могут требовать медикаментозного или хирургического вмешательства. Вопрос с анестезией у ребенка всегда принимает родитель, но сейчас современные клиники предлагают легкие препараты, типа Севоран, Форан.
Часто детям делают двухэтапную анестезию с помощью аэрозоля, ароматического геля, замораживания и последующей инъекцией местного анестетика.
Пока вы еще не попали с ребенком на прием к стоматологу, иногда требуется устранить болевой синдром. Многие обезболивающие препараты небезопасны для детей.
Чаще всего детям назначают Нурофен в сиропе или Панадол. Можно смешивать Новокаин с прополисом и прикладывать к больному участку.
Найз и Кетанов назначают детям только после достижения 12 лет.
Профилактика
В первую очередь, когда говорят о профилактике лечения, имеется в виду правильная гигиена полости рта:
- замена зубной щетки каждые три месяца;
- чистка два раза в день;
- использование электрической щетки, ополаскивателя;
- использование зубной нити.
Раз в полгода необходим осмотр у стоматолога для выявления бессимптомных заболеваний на ранней стадии и профессиональной чистки от налета и камня.
Здоровое питание с достаточным количеством воды, отказ от курения, неограниченного потребления сахаров и быстрых углеводов также является залогом здоровья ваших зубов.
Отзывы
Лечение зубов очень индивидуальный процесс. Оно зависит как от особенностей организма, так и от квалификации вашего врача-стоматолога.
Поделитесь своими отзывами о лечении вышеописанных болезней в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Понравилась статья? Следите за обновлениями
Читайте также:


